Железистый рак 3 стадии
За последние несколько лет рак стал вторым по количеству летальных исходов диагнозом, уступая лишь сердечно-сосудистым заболеваниям. Эта онкологическая болезнь относится к типу патологий, которые поражают органы человека – желудок, кишечник, пищевод, печень, легкие, гортань, молочные железы, репродуктивную и костную систему. Различают 4 стадии ракового заболевания. Врачи определяют степень развития рака по размеру опухоли, области распространения первичного новообразования, наличию поражения лимфатических узлов и процессу метастазирования в организме пациента. Несмотря на уровень развития современной медицины, эта патология нередко достигает третьей стадии, при которой прогноз выживаемости зависит от многих показателей, включая и эмоциональное состояние самого пациента.
Содержание
Причины заболевания
Достоверные причины возникновения раковой опухоли не известны до сих пор. Существуют лишь теории, по которым факторами, влияющими на развитие опухоли, считаются:
- генетическая предрасположенность;
- несбалансированное питание и влияние канцерогенов, находящихся в продуктах питания;
- злоупотребление алкоголем и курением;
- бактериальные и вирусные инфекции в организме;
- влияние научно-технического прогресса на здоровье человека (ядерное топливо, мобильные телефоны, микроволновые печи и т. п.).
Во многих случаях рак доходит до 3 степени из-за несвоевременного диагностирования заболевания и позднего обращения пациентов к врачу.
Симптомы 3 стадии рака
Заболевание начинается с возникновения в организме человека атипичных клеток, которые со временем размножаются и проникают в соседние ткани и органы. Для 3 стадии рака характерно проникновение пораженных клеток в лимфатические узлы. На этом этапе развития заболевания наблюдаются следующие общие характерные симптомы:
- чувство постоянной усталости, слабости, повышенная сонливость;
- ломота в суставах;
- повышенное потоотделение во время сна;
- ухудшение аппетита;
- снижение массы тела;
- повышение температуры;
- головная боль (иногда возможна потеря сознания).
В зависимости от пораженного органа к вышеперечисленным симптомам могут добавиться сложности с мочеиспусканием, расстройство органов ЖКТ, затрудненное глотание, припухлость конечностей и лица, кровянистые выделения, увеличенные в размере и болезненные лимфоузлы. Пациент на этом этапе заболевания не может не заметить значительного ухудшения здоровья, поэтому, как правило, обращается за помощью к врачу. Продолжительность жизни на данной стадии ракового заболевания зависит от степени поражения организма.
Методы лечения
На третьей стадии заболевания происходит быстрое деление и распространение раковых клеток, диагностируется, так называемое, повышенное метастазирование. Процесс лечения достаточно сложный, и возможно появление серьезных осложнений. Для этой стадии используются следующие методы:
- хирургическое вмешательство;
- эндоскопия;
- лучевая терапия;
- химиотерапия;
- гормонотерапия;
- биологическая терапия.
Хирургическое вмешательство. Этот метод наиболее действенный для предотвращения дальнейшего развития рака. Несмотря на запущенную стадию заболевания, многие опухоли все равно являются операбельными. Для третьей стадии рака характерно наличие метастазов, которые невозможно полностью удалить. Поэтому обязательно назначаются в комплексе с проведением операции дополнительные методы лечения, такие как лучевая, химиотерапия и гормонотерапия.

Лучевая терапия. Данный вид эффективен при лечении опухолей, расположенных в глубоких слоях кожи. Это воздействие применяется в совокупности с хирургическим вмешательством и проводится до и после него. С ее помощью предотвращается проникновение раковых клеток в соседние здоровые ткани. Если хирургическое удаление опухоли по каким-либо показаниям невозможно, то с помощью лучевой терапии замедляется рост и размножение пораженных клеток.
Химиотерапия. Этот метод лечения основан на введении в кровь пациента специальных химических препаратов цитостатиков. Они уменьшают рост клеток и оказывают разрушающее воздействие на новообразование. Химиотерапия выступает вспомогательным методом к операционному лечению и проводится до или после него. Однако этот метод лечения агрессивно воздействует на организм, так как разрушает не только раковые, но и здоровые клетки, поэтому между курсами необходимо время отдыха на восстановление организма. Основные отрицательные эффекты химиотерапии: выпадение волос, нарушение сердечного ритма, расстройство пищеварения.
Рак 3 степени различных органов
Имеющиеся симптомы и осложнения от рака 3 стадии ухудшают качество жизни пациентов и снижают ее продолжительность. Существует понятие пятилетней выживаемости, по которому делаются дальнейшие прогнозы по эффективности проводимого лечения и возможности выздоровления пациента. Разберемся подробнее, что такое третья стадия рака и что это значит для разных органов человека.
Рак молочной железы
Для третьей стадии этого заболевания характерно наличие опухоли в самой железе и распространение атипичных клеток в близлежащих подмышечных и окологрудных лимфатических узлах. Как правило, для лечения этого вида рака применяется оперативное вмешательство (мастэктомия) с последующим проведением лучевой терапии. Помимо этого, может назначаться комплекс с химиотерапией, таргетной терапией и гормонотерапией. Эта стадия заболевания делится еще на три подстадии.
Стадия IIIА. Имеет в свою очередь один из трех сценариев течения:
- опухоль до 2 см в диаметре, зараженные клетки проникли не более, чем в 9 лимфатических узлов;
- опухоль имеет размер более 5 см, в лимфоузлах небольшие скопления атипичных клеток;
- опухоль в диаметре больше 5 см и наблюдаются новые очаги болезни в окологрудных и подмышечных лимфоузлах.
Стадия IIIВ. Для нее характерно наличие новообразования любого размера, прорастание его в грудную клетку и близлежащие кожные покровы, распространение не более, чем на девять лимфатических узлов.
Стадия IIIC. Для нее должны соблюдаться следующие условия:
- опухоль имеет любой размер, прорастает в стенки грудной клетки и кожу, при этом образуются язвы;
- новообразование имеет метастазы в подключичных, подмышечных и окологрудных лимфоузлах.
Рак печени
Для этого органа характерно быстрое развитие болезни (за 3-4 месяца новообразование разрастается с первой до четвертой стадии), однако при 3 стадии не наблюдается поражения лимфатических узлов. Различают три подстадии рака печени:
- IIIA (наличие нескольких новообразований, причем одно из них имеет размер более 5 см);
- IIIB (прорастание опухоли в печеночную и воротную вену);
- IIIC (состояние, при котором опухоль уже проросла в соседние органы, кроме желчного пузыря).
Сложность лечения рака печени заключается в отсутствии возможности проведения операции. Это может быть вызвано различными причинами (слишком большой размер опухоли, неудобное расположение новообразования, наличие нескольких очагов, расположенных по всему органу). Поэтому основные методы лечения при онкологии этого органа – химиотерапия, лучевая терапия, радиочастотная аблация (воздействие на опухоль токами высокой частоты), таргетная терапия. Зачастую под воздействием этих методов новообразование в печени уменьшается до операбельного размера.
Колоректальный рак
При третьей стадии рака кишечника опухоль прорастает в сами стенки кишки и распространяется на близлежащие лимфатические узлы. Основные симптомы:
- дискомфорт в брюшной полости;
- метеоризм;
- задержка стула или диарея;
- наличие крови в кале;
- тошнота и рвота;
- отсутствие аппетита и потеря веса.
Для данной стадии выделяют три подстадии:
- IIIA (опухоль находится в мышечном слое кишки и проросла в 1-3 лимфоузла);
- IIIB (новообразование распространилось на соседние органы и проросло на глубину всей толщины стенки кишки, также новообразование есть в соседних 1-3 лимфоузлах;
- IIIC (раковое образование проросло через всю толщину стенки кишечника и распространилось в более, чем четырех лимфоузлах).
Распространенным способом лечения заболевания является операция с удалением части пораженного кишечника и последующее проведение химиотерапии или лучевой терапии для подавления остаточных атипичных клеток. При отсутствии возможности проведения хирургического вмешательства назначается комплексное лечение с чередованием лучевой и химиотерапии.
Рак желудка
При данном расположении опухоли и третьей стадии развития онкологического заболевания процент выживаемости увеличивается за счет проведения химиотерапии и хирургического удаления опухоли. После операции в 15 % случаев восстанавливается нормальная проходимость пищи по пищевому тракту.
Рак легкого
При 3 степени рака легкого наблюдается значительная по размерам опухоль, при этом могут также быть затронуты близлежащие узлы. Новообразование может распространиться и в диафрагму, трахею, перикард, сердце, пищевод, позвоночник. Помимо имеющейся опухоли новые образования могут появиться и в других долях легкого. При приемлемом размере раковой опухоли проводится операция по удалению части пораженного органа или всего легкого. Хирургический метод комбинируется с химиотерапией и лучевой терапией. При неоперабельной форме, когда раковые клетки глубоко проросли в ткани легкого и распространились в лимфоузлах, назначаются только лучевая и химиотерапия.
Рак простаты
Данное заболевание чаще диагностируется у мужчин в возрасте после 60 лет. Для третьей стадии характерно наличие новообразования в предстательной железе и распространенные патологические клетки в близлежащих тканях и органах, в частности в мочевом пузыре, кишечнике и семенных пузырьках. Из-за пожилого возраста операция бывает противопоказана, поэтому лечение назначается в зависимости от скорости развития под постоянным наблюдением врача. В более, чем 80 % случаев онкологическая патология простаты излечима.
Рак матки
При поражении этим заболеванием только шейки прогноз более благоприятный и пятилетняя выживаемость пациенток имеет показатель до 35 %. При раковом заболевании тканей самой матки процесс развития болезни стремительный, и атипичные клетки проникают в органы малого таза, поражая их и образуя свищи. При третьей стадии заболевания матки эффективен комбинированный способ лечения, при котором проводится лучевая терапия и операционное вмешательство.

Прогноз выживаемости
Эффективные результаты лечения и прогноз, сколько осталось жить пациенту, в первую очередь зависят от расположения опухоли и степени метастазирования. Полноценное выздоровление наблюдается лишь у одной трети пациентов даже при применении комплексного лечения. В зависимости от места локализации опухоли третьей стадии пятилетняя выживаемость пациентов имеет разные прогнозы для:
- легкого – 12–25 %;
- молочной железы – 50–70 %;
- печени – 11–15 %;
- поджелудочной железы – 18–20 %;
- желудка – 15–35 %;
- матки – 6–15 %;
- колоректального рака – 35-90 %.
У некоторой части пациентов наблюдается полная ремиссия. Если же онкологическое заболевание не удается лечить, то с помощью различных методов можно избавиться от неприятных и болезненных симптомов и продлить жизнь пациента.
Рекомендации
Результат лечения во многом зависит не только от метода выбранного лечения, но и от настроя самого пациента на выздоровление. Продлить жизнь поможет соблюдение следующих правил:
- постоянное посещение онколога;
- укрепление иммунной системы;
- соблюдение здорового образа жизни;
- своевременное лечение всех сопутствующих заболеваний.
При возникновении аденокарциномы, что это такое и сколько проживет человек с таким диагнозом можно узнать, если подробнее ознакомиться с общей информацией о заболевании, его симптомами и способами терапии. Статистические исследования показывают, что наиболее распространенным онкологическим заболеванием является аденокарцинома.

Что такое аденокарцинома
- желудок;
- пищевод;
- простата;
- матка;
- мочевой пузырь;
- печень;
- почки.
Аденокарциномы бывают разного строения, с различным потенциалом клеток к росту и размножению, поэтому такие опухоли разделяют на группы, основываясь на их строении и происхождении. Прогноз для пациентов при этом заболевании зависит от ряда факторов, основным из которых является стадия развития опухоли на момент диагностирования.
Причины
Точные причины патологии установить достаточно сложно, но врачи выделяют некоторые факторы, которые способны спровоцировать образование таких опухолей:
- нездоровая пища;
- вредные привычки, в частности курение и злоупотребление алкоголем;
- ожирение;
- генетическая предрасположенность;
- последствия хирургических манипуляций;
- длительное применение некоторых групп медицинских препаратов;
- воздействие канцерогенных и радиоактивных веществ;
- изменения гормонального фона вследствие природного старения.

В зависимости от локализации можно предположить провоцирующий фактор. Например, у курильщиков нередко возникает рак слюнных желез, а возникновение язвы может повлечь рак желудка. При гормональных изменениях в организме возможно развитие рака простаты или матки.
Классификация
Аденокарциномы формируются из эпителия, который осуществляет секрецию разных субстанций, например, таких как ферменты, слизь или гормоны. Чаще эпителий опухоли схож с нормальным эпителием органа, где она расположена, что позволяет врачам без трудностей установить источник неоплазии. Но в некоторых случаях раковые клетки имеют множество отличий от исходной ткани, в связи с чем, точное происхождение неопластического роста определяется только условно.
Степень отличия или похожести эпителия опухоли определяет дифференцировка клеток. Чем больше уровень дифференцировки, тем благоприятнее прогноз для пациента. В свою очередь низкодифференцированные опухоли более интенсивно разрастаются и рано метастазируют.
По гистологическим особенностям выделяют такие степени зрелости аденокарцином:
- высокодифференцированные;
- умеренно дифференцированные;
- низкодифференцированные.
Клетки высокодифференцированных новообразований очень схожи с такими же, как и в здоровых тканях. В связи с этим нередки случаи, когда неопытные врачи при постановке диагноза допускают ошибки, путая раковую опухоль с другой патологией.
Такая опухоль способна формировать структуры схожие со зрелыми клетками желез или слизистых. Если из клеток образуются трубочки схожие с железистыми протоками — тубулярные опухоли. Главным признаком высокодифференцированной аденокарциномы является значительная похожесть с нормальными тканями.
Это злокачественные новообразования, характеризующиеся клетками разных форм и размеров, которые усиленно и бесконтрольно делятся. Структура эпителия опухоли становится неупорядоченной, при этом преобладающее количество фрагментов неоплазии теряют свою клеточную организацию.
Наиболее неблагоприятный вид железистого рака. Клетки такой опухоли не созревают, при этом происходит постоянное деление и разрастание. Чем ниже степень дифференцировки, тем выше риск отделения злокачественных клеток от общего скопления, вследствие чего они начинают распространяться по организму посредством кровотока и лимфы.
Виды по месту образования
В зависимости от места локализации новообразования, выделяют такие виды аденокарцином:
- Аденокарцинома кишки — новообразование способно формироваться в любой части кишечника. Это инфильтрующая инвазивная опухоль, быстро прорастающая в соседние ткани и органы.
- Аденокарцинома пищевода и желудка — опухоль формируется из эпителиальной оболочки пораженного пищевода. В преобладающем количестве случаев новообразование диагностируют у мужской половины населения.
- Аденокарцинома печени — новообразование происходит из эпителиальной ткани жёлчных протоков. Такая опухоль может быть основной (образуется непосредственно в печени) или вторичной (появляется вследствие метастазирования из других областей организма), при этом чаще выявляют вторичные очаги. Опухоль склонна к метастазированию.
- Аденокарцинома почки — также болезнь называется почечно-клеточным раком, который возникает из эпителиальной ткани почечных канальцев. Новообразование инфильтрует в сосудистую систему органа и может метастазировать в кости и отдаленные органы (мозг, печень, легкие и т.д.).
- Аденокарцинома мочевого пузыря — образуется из железистого эпителия внутренних стенок органа, при этом возможна инфильтрация новообразования в подслизистую соединительную ткань и слои мышечных оболочек. Чаще заболевание выявляют у мужчин, в связи с анатомическими особенностями мочевого пузыря.
- Аденокарцинома простаты — в 95% случаев рака предстательной железы диагностируется именно аденокарцинома. Опухоль характеризуется медленным ростом без возникновения клинической симптоматики. В некоторых случаях ее развитие может длиться до 15 лет не вызывая подозрений у пациентов. Лечение опухоли предстательной железы проводится хирургическими манипуляциями, посредством удаления органа. После удаления простаты прогноз для большей части пациентов благоприятный.
- Аденокарцинома матки — новообразование формируется из железистых клеток эндометрия. Опухоль чаще наблюдается у женщин от 40 до 65 лет. На раннем этапе развития у пациенток большие шансы на успешное излечение, но по мере прогрессирования прогнозы ухудшаются. Терапия при аденокарциноме матки проводится специалистами в области онкологии и гинекологии.
В зависимости от места локализации и формы аденокарциномы, ее лечение и прогноз выживаемости пациентов могут различаться. Существует также классификация в зависимости от клеток, из которых состоит опухоль:
- Муцинозная аденокарцинома – редко встречаемая опухоль, состоящая из эпителиальных кистозных клеток, которые продуцируют слизь (муцин). По степени злокачественности делится на G1, G2, G3 и G. Основная часть опухоль состоит из слизи. Муцинозная аденокарцинома может локализоваться в любом органе человеческого организма. Новообразование склонно к рецидивам и метастазированию.
- Светлоклеточная – наиболее часто метастазирует и наиболее часто поражает почки человека. Данный вид мало изучен и трудно поддается терапии.
- Эндометриоидная – опухоль растет из эндометрия, постепенно прорастая в более глубокие ткани.
- Папиллярная – когда из раковых клеток образуются сосочки, такие новообразования называют папиллярными.
- Серозная – опухоль состоит из серозных клеток и является очень агрессивной.
- Темноклеточная – состоит из эпителиально-железистых волокон.
- Мелкоацинарная – часто поражает предстательную железу и состоит из ацинусов (мелких долек простаты).
- Эндоцервикальная – развивается в эндоцервикальном эпителии шейки матки.
- Аденокарцинома мейбомиевой железы – развивается в сальных железах.
Симптомы
На ранних стадиях развития симптомы аденокарциномы могут не проявляться, что становится причиной поздней диагностики заболевания. Определить наличие онкологии нередко удается случайно, когда больные обращаются за медицинской помощью с другими проблемами. По мере течения болезни первые признаки могут возникать в местах ее локализации, при этом проявляться в виде болевого синдрома и увеличения лимфоузлов.
- постоянные или приступообразные боли в области брюшины;
- болевой синдром во время акта дефекации;
- боли в печени;
- нарушения акта дефекации в виде запоров или диареи;
- уменьшение общей массы тела и потеря аппетита;
- тошнота с порывами рвоты после приемов пищи;
- повышение температуры тела;
- наличие крови и слизи в фекалиях;
- непроходимость кишечника.
Когда опухоль локализуется в пищеводе, у больных наблюдаются нарушения глотания пищи с болевым синдромом, обильное слюноотделение и сужение пищевода.

Если аденокарцинома больших размеров и прорастает в печень, симптомами служит боль в верхнем отделе живота и асцит. Также у больных желтеют белки глаз, кожа и слизистые.
Развитие аденокарциномы в почке приводит к увеличению пораженного органа, появлению крови в моче и болях в пояснице. Также кровь в моче и трудности при мочеиспускании могут указывать на развитие опухоли в мочевом пузыре.
Стадии аденокарциномы
В зависимости от распространения метастаз аденокарциномы, в онкологии выделяют пять стадий опухоли:
- 0 стадия — злокачественные клетки новообразования не распространяются за пределы эпителия, где они образовались;
- 1 стадия — размеры опухоли не превышают 2 см;
- 2 стадия — новообразование больше чем 2 см, при этом наблюдается единичное метастазирование в регионарные лимфоузлы;
- 3 стадия — наблюдается прорастание опухоли по всей толщине стенки пораженного органа, при этом раковые клетки распространяются в соседние ткани и органы;
- 4 стадия — опухоль метастазирует в отдаленные органы и лимфатическую систему.

При диагностировании рака на 4 стадии прогрессирования прогнозы для пациентов неутешительные.
Диагностика
Для точного диагностирования аденокарциномы необходимо проведения ряда исследований, к которым относятся:
- общий осмотр пациента и сбор анамнеза;
- лабораторные исследования;
- рентгеноскопия;
- эндоскопия;
- ультразвуковое исследование (УЗИ);
- исследования томографом (КТ и ПЭТ).
Методы лечения аденокарциномы определяются только после точного диагностирования и установления стадии развития опухоли.
К лабораторным исследованиям относятся:
- общий анализ крови и мочи;
- анализ кала;
- биохимический анализ крови и мочи;
- гистологическое исследование биоматериалов опухоли, которые берут посредством биопсии.
Кал исследуется для выявления примесей крови. Биохимический анализ крови и мочи необходим для определения наличия лейкоцитоза.
Проведение рентгенологического исследования необходимо для определения локализации опухоли и возможных осложнений. Для этого пациентам предварительно вводят специальные контрастные вещества, которые накапливаются в опухоли и видны на рентгеновских снимках.
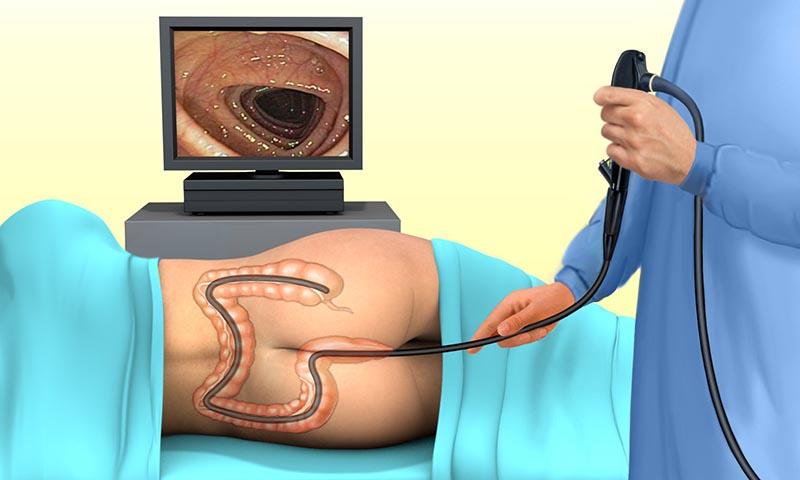
Внутреннее обследование пораженных органов при помощи оптического устройства с подсветкой. К таким исследованиям относятся:
- лапароскопия — применяется для обследования лимфатических узлов, печени, почек и брюшины;
- эзофагоскопия — обследование пищевода;
- ректороманокопия — обследование кишечника;
- лимфоаденоангиография — обследование забрюшинных лимфоузлов;
- цистоскопия — применяется для осмотра мочевого пузыря.
Также во время диагностирования может быть проведена колоноскопия кишечника.
На раннем этапе прогрессирования исходный очаг поражения можно выявить при помощи УЗИ. Также это исследование позволяет определить увеличение лимфоузлов, распространение злокачественных клеток внутрь стенок и степень поражения органов. УЗИ является основным методом диагностирования онкологических заболеваний почек и мочевого пузыря.
Наиболее информативными при диагностировании аденокарцином являются компьютерная томография (КТ) и позитронно-эмиссионная томография (ПЭТ). Проведение этих исследований позволяет точно определить конфигурацию очагов поражения, размеров метастазов и их локализацию.
Лечение аденокарциномы
В зависимости от стадии развития опухоли и степени ее распространения, лечение аденокарциномы может проводиться разными методами. Наиболее результативным способом терапии является комплекс из хирургических манипуляций, химиотерапии и радиотерапии. Методы лечения аденокарциномы определяются, только основываясь на результатах всех проведенных диагностических мероприятий.
Независимо от вида аденокарциномы, основным методом лечения является проведение операции, в ходе которой может быть выполнена частичная резекция пораженного органа или полное его иссечение. Например, когда диагностируется рак кишечника, может быть частично удален пораженный участок или полностью иссечена прямая кишка вместе с анальным выходом.

Перед проведением хирургических манипуляций пациентам назначается курс физиотерапии и прием специальных препаратов, необходимых для повышения эффективности операции и облегчения состояния больного после ее проведения. Если у пациента есть противопоказания к проведению операции, врачи-онкологи назначают терапию другими методами лечения.
Больным людям назначение лучевой терапии рекомендуется для снижения болевого синдрома в послеоперационный период. Облучение проводят в качестве основного способа лечения только в том случае, если проведение операции по каким-либо причинам противопоказано. Обычно лучевая терапия назначается как одна из составляющих комплексного лечения, для уменьшения метастазирования и риска рецидива.
Химиотерапию назначают, когда наблюдается распространение злокачественных раковых клеток в другие органы. Химиотерапия может быть выбрана как основной метод лечения для продления жизни больного, если есть противопоказания к проведению операции на поздних этапах развития или рецидивах. В случае если невозможно проведение резекции и трансплантации печени при аденокарциноме, наибольший эффект при лечении можно получить именно от химиотерапии. Посредством введения в новообразование химиопрепаратов, раковые клетки перестают расти.

Проведение комбинированного лечения подразумевает комплекс, в который входят:
- лучевая терапия;
- проведение операции;
- послеоперационная химиотерапия.
Обычно такой комплекс назначается при метастазировании и инфильтрации опухоли в соседние ткани и органы. Комплексное лечение значительно замедляет рост клеток, и снижает вероятность рецидивов.
В случае злокачественной аденокарциномы в легкой форме, она хорошо поддается современным способам терапии, к которым можно отнести:
- проведение малоинвазивных операций посредством лапароскопии, без риска повреждения внешнего покрова;
- прицельная лучевая терапия с точечным введением химиопрепаратов;
- томотерапия — проводится посредством компьютерной томографии и 3D-сканера, для точного контролирования площади рассечения и локализации границ иссекаемой области.
Раннее выявление опухоли и лечение посредством современных способов терапии значительно увеличивает шансы пациента на благополучное излечение.
Прогноз при диагностике болезни на поздних сроках развития зависит от множества факторов, при этом чаще неутешительный.
Прогноз
Основополагающим фактором благополучного прогноза для пациентов при этом заболевании является своевременная диагностика опухоли. Если новообразование начинает метастазировать, средняя продолжительность жизни не более 4 месяцев. В зависимости от локализации опухоли прогнозы для пациентов различаются:
- При поражении пищевода 1-2 стадии 5 летняя выживаемость наблюдается у 60% пациентов. На более поздних сроках летальный исход возможен в 25% случаев.
- В случае муцинозной аденокарциномы средняя продолжительность жизни около 3 лет.
- При аденокарциноме печени выживаемость наблюдается только у 10% пациентов. Если болезнь была обнаружена на ранних этапах развития, этот показатель увеличивается до 40%.
- Аденокарциномы мочевого пузыря в 98% случаев успешно лечатся современными методами терапии.
Точных способов предотвращения развития этой опухоли, к сожалению, пока нет, но чтобы своевременно выявить новообразование, важно регулярно проходить медицинское обследование. Это значительно увеличит шансы на успешное излечение.
Здравствуйте, уважаемые читатели. Сегодня наша тема печальна и удручающа - рак молочной железы 3 степени, продолжительность жизни при данном недуге и перспективы. РМЖ или рак железистых тканей груди, самая изученная, страшная и часто встречающая патология бюста из своего класса. Актуальность темы не вызывает сомнений. Если у вас есть грудь, нужно знать, как ее сохранить и когда это сделать нелегко.
РМЖ в III стадии

- болезнь Педжета;
- РМЖ у мужчин;
- актинический;
- инвазивный папиллярный вариант болезни.
На поздних стадиях для описываемой болезни характерно метастазирование. Раковые клетки с током лимфы проникают в регионарные лимфоузлы, с кровью разносятся даже по отдаленным органам. Лечение — оперативное при поддержке химиотерапии или лечения лучевыми технологиями. Так же применяют таргетную терапию и гормоны (при гормонозависимых формах болезни).

Лечение и перспективы
Онкология предполагает обязательное удаление опухоли или молочной железы в целом (по решению врача). Обязательны и консервативные меры. При диагностировании РМЖ пациентам рекомендуется пожизненная диета.
Питание рекомендуется диетического плана:
- с обязательным исключением сахаросодержащих продуктов;
- щадящее химически, с отказом или уменьшением в рационе солений и маринадов, копченостей, зажаренных до румяной корки блюд;
- мелкопорционное и дробное до 5-6 раз в день;
- с серьезным ограничением поступления жиров в пищеварительную систему (максиму 35%), от красного мяса лучше отказаться совсем;
- овощи и злаковые в рационе приветствуются.
Дополнительно для продления срока жизни рекомендуется отказаться от вредных привычек и привести тело в норму при ожирении.
Сроки жизни при злокачественном новообразовании понятие относительное. Медицина оперирует 3, 5, 10-летними периодами выживаемости пациентов с РМЖ.
Десятилетняя выживаемость прямо зависит от категории процесса в III стадии рака:
Прогноз на этой стадии болезни значительно хуже, чем на двух предыдущих. При достижении третьей стадии метастазирование начинается очень быстро. И рак в виде микроочагов захватывает даже органы пищеварения и сердце. При переходе опухоли на эту стадию метастазирование диагностируется уже через 8 месяцев. На начальных стадиях РМЖ прекрасно лечится, прогноз относительно благоприятный. На III стадии этого уже не скажешь, сроки жизни сокращаются даже после продуктивного лечения.
Тем не менее лечится надо, регулярно проходить осмотры у онколога надо. Помните, что рецидивирует и метастазирует опухоль обычно в первые 3-5 лет после операции, затем риск снижается.
На этом мы прощаемся с вами, не падайте духом, помните, что проблему нужно решать, какой бы сложной она ни была. Заходите на наш сайт снова и приглашайте друзей через социальные сети.
Читайте также:

