Вредно ли облучение раковых больных для окружающих
Лучевая терапия в онкологии – это метод лечения опухолевых заболеваний с помощью ионизирующего облучения. Последствия ее значительно меньше, чем польза, которую она приносит в борьбе с опухолью. Этот вид терапии используется при лечении половины онкобольных.
Наряду с хирургическим вмешательством и химиотерапией лучевая терапия дает возможность добиться полного выздоровления пациентов. Хотя лучевая терапия иногда и используется как единственный метод терапии, чаще ее применяют в комбинации с другими методами борьбы с онкологическими заболеваниями. Лучевая терапия в онкологии (отзывы больных в целом позитивные) стала в наши дни отдельным медицинским направлением.
Виды лучевой терапии

Брахитерапия – метод лучевой терапии, при котором источник излучения располагается в непосредственной близости от опухоли или в ее тканях. Среди достоинств данной методики можно назвать уменьшение негативного воздействия облучения на здоровые ткани. Помимо этого, при точечном воздействии имеется возможность увеличить дозу излучения.
Чтобы добиться наилучших результатов, при подготовке к проведению лучевой терапии подсчитывается и планируется необходимая доза лучевого воздействия.
Побочные эффекты
Реакция каждого человека на лучевую терапию носит индивидуальный характер. Поэтому все побочные эффекты, которые могут возникнуть, очень трудно предсказать. Перечислим наиболее часто встречающиеся симптомы:
Уменьшение побочных эффектов

Любой, кто знает, что такое лучевая терапия в онкологии, последствия этого лечения тоже хорошо себе представляет. Те больные, которых лечат методом лучевой терапии от опухолевого заболевания, должны придерживаться рекомендаций врача, содействуя успешному лечению и стараясь улучшить свое самочувствие.
- Больше времени уделять отдыху и сну. Лечение требует большого количества дополнительной энергии, и вы можете быстро утомляться. Состояние общей слабости иногда длится еще 4—6 недель после того, как лечение уже окончено.
- Хорошо питаться, стараясь предотвратить потерю веса.
- Не надевать тесную одежду с тугими воротниками или поясами в областях, подвергшихся облучению. Лучше предпочесть старые костюмы, в которых вы ощущаете комфорт.
- Обязательно информируйте лечащего врача обо всех принимаемых вами лекарствах, чтобы он мог учесть это при лечении.
Проведение лучевой терапии

В соответствии с видом новообразования лучевая терапия либо используется как самостоятельный способ лечения, либо является частью комплексной терапии вместе с хирургическим вмешательством или химиотерапией. Лучевая терапия применяется местно с целью облучения отдельных участков тела. Зачастую она содействует заметному сокращению размеров опухоли или приводит к полному излечению.
Продолжительность

Длительность курса лечения и дозы облучения находятся в прямой зависимости от вида болезни и степени запущенности процесса. Срок лечения при внутриполостном облучении длится значительно меньше. Он может состоять из меньшего количества процедур и редко длится больше четырех дней.
Показания к применению
Лучевая терапия в онкологии применяется при лечении опухолей любой этиологии.
- рак мозга;
- рак груди;
- рак шейки матки;
- рак гортани;
- рак легкого;
- рак поджелудочной железы;
- рак простаты;
- рак позвоночника;
- рак кожи;
- саркома мягких тканей;
- рак желудка.
Облучение используется в лечении лимфомы и лейкемии.
Иногда лучевая терапия может проводиться в профилактических целях без свидетельств наличия рака. Такая процедура служит для того, чтобы предотвратить развитие рака.
Доза облучения
Дозой облучения называют объем ионизирующего излучения, поглощенный тканями организма. Раньше единицей измерения дозы облучения служил рад. Сейчас для этой цели служит Грей. 1 Грей равняется 100 радам.
Различным тканям свойственно выдерживать разные дозы радиации. Так, печень способна выдержать почти в два раза больше радиации, чем почки. Если общую дозу разбить на части и облучать пораженный орган день за днем, это усилит ущерб раковым клеткам и уменьшит здоровой ткани.
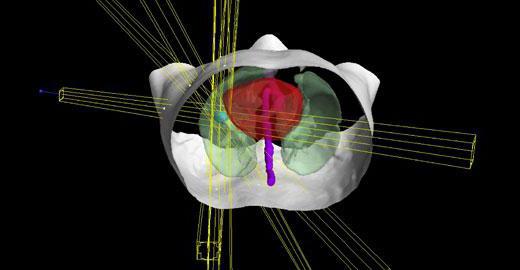
Планирование лечения
В арсенале врача имеется много типов излучения и методов облучения. Поэтому правильно спланированное лечение является залогом выздоровления.
При наружной лучевой терапии, онколог для нахождения области облучения применяет симуляцию. При симуляции пациент располагается на столе, а врач определяет один или несколько портов облучения. В ходе симуляции возможно также выполнение компьютерной томографии или иного метода диагностики, чтобы определиться с направлением излучения.
Зоны облучения помечаются специальными маркерами, указывающими направление излучения.
В соответствии с тем, какой тип лучевой терапии избран, больному предлагаются специальные корсеты, которые помогают зафиксировать различные части тела, устраняя их движение при прохождении процедуры. Иногда применяют особые защитные экраны, помогающие защитить соседние ткани.
В соответствии с результатом симуляции специалисты, занимающиеся лучевой терапией, примут решение о необходимой дозе облучения, способе доставки и количестве сеансов.
Диета
Рекомендации по питанию помогут избежать побочных эффектов от курса лечения или уменьшить их выраженность. Особенно важно это для лучевой терапии в области таза и живота. Лучевая терапия и диета при онкологии обладают рядом особенностей.
Надо пить большое количество жидкости, до 12 стаканов в день. Если в жидкости высокое содержание сахара, ее нужно разбавить водой.
Прием пищи дробный, 5-6 раз в день малыми дозами. Пища должна легко усваиваться: следует исключить пищу, содержащую грубые волокна, лактозу и жиры. Такую диету желательно соблюдать еще 2 недели после проведения терапии. Затем можно постепенно вводить продукты с волокнами: рис, бананы, яблочный сок, пюре.
Реабилитация
Применение лучевой терапии сказывается как на опухолевых, так и на здоровых клетках. Особенно вредна она для клеток, которые быстро делятся (слизистые оболочки, кожа, костный мозг). Облучение порождает в организме свободные радикалы, способные нанести вред организму.
Сейчас ведутся работы, чтобы найти способ сделать лучевую терапию более прицельной, чтобы она действовала лишь на клетки опухоли. Появилась установка гамма-нож, служащая для лечения опухолей шеи и головы. В ней обеспечивается весьма точное воздействие на опухоли малых размеров.
Несмотря на это, почти все, кто получал лучевую терапию, в разной степени страдают лучевой болезнью. Боли, отеки, тошнота, рвота, выпадение волос, анемия - такие симптомы в итоге вызывает лучевая терапия в онкологии. Лечение и реабилитация больных после сеансов облучения являются большой проблемой.
Для реабилитации больному нужен отдых, сон, свежий воздух, полноценное питание, использование стимуляторов иммунной системы, средств детоксикации.
Кроме нарушения здоровья, которое порождено тяжелым недугом и жестким его лечением, пациенты испытывают депрессию. В состав мероприятий по реабилитации часто требуется включать занятия с психологом. Все эти мероприятия помогут преодолеть сложности, которые вызвала лучевая терапия в онкологии. Отзывы больных, прошедших курс процедур, говорят о несомненной пользе методики, несмотря на побочные явления.
Разбираемся, что такое мирная радиация.

Кибернож — это линейный ускоритель, который позволяет облучать опухоль при минимальном повреждении окружающих тканей
О возможностях лучевой терапии расскажет член Российской ассоциации терапевтических радиационных онкологов, заведующая радиологическим отделением общего профиля, 2-м радиологическим, к.м.н., Татьяна Шарабура.
— Лучевая терапия — это один из методов лечения злокачественных опухолей. Радиоактивное излучение оказывает повреждающее действие на опухолевые клетки в большей степени, чем на здоровые клетки. После такого облучения нормальные клетки способны восстановиться, а у клеток опухоли потенциал к восстановлению значительно меньше. На таком различии радиочувствительности опухолевых и здоровых клеток и основан метод радиотерапии. Кроме того, сам процесс облучения построен таким образом, чтобы максимальная энергия излучения локализовалась в опухоли с минимальными потерями для окружающих тканей.
Лучевая терапия на кибер-ноже эффективна при одних локализациях и бесполезна при других
— Правда ли, что есть опухоли, до которых вообще невозможно добраться хирургическим путем по определению?
— Не всякую опухоль можно удалить хирургическим путем. Либо она может быть очень распространенной, либо сама операционная нагрузка окажется слишком тяжелой для пациента. Например, есть такие распространенные опухоли, которые убрать без каких-то серьезных повреждений технически невозможно, или операция неизбежно приведет к разного рода дефектам — функциональным или косметическим. В таких случаях лучевая терапия имеет преимущество. Кроме того, при многих опухолях ранних стадий эффективность лучевой терапии сопоставима с результатами операции, поэтому нередко предпочтение и специалисты, и сами пациенты отдают неинвазивным методам лечения.
— Какие бывают виды лучевой терапии? Что есть в челябинском онкоцентре?
— Есть разные способы доставки энергии (дозы радиации) к опухоли. Основу лучевой терапии составляет дистанционное наружное облучение, когда сам источник излучения расположен вне пациента. Большинство пациентов получает именно такой вариант лечения. Облучать можно опухоли любых локализаций, как поверхностных, так и глубоких. Можно использовать разные виды излучений — это может быть гамма-излучение кобальта-60, оно проводится на гамма-терапевтических установках.
Это может быть терапия фотонами высоких энергий на линейных ускорителях. Для облучения могут использоваться также нейтроны. Этот этап дистанционного лечения проводится в Центре нейтронной терапии в Снежинске. Что касается гамма-аппаратов и линейных ускорителей, то на этих аппаратах можно облучать опухоли любых локализаций. Для нейтронной терапии и для облучения на кибер-ноже существуют ограниченные показания.
— Кроме дистанционного, какие еще есть методы?
— Источник излучения может быть введен и в саму опухоль. Этот метод называется контактная лучевая терапия, или брахитерапия. Сначала в саму опухоль или в полость, где опухоль располагается, вводится интрастат. Это такая полая трубочка, в которую потом будет подаваться источник излучения. Их может быть сразу несколько. В зависимости от того, где располагается опухоль, интрастаты вводятся под контролем УЗИ, рентгенографии (опухоль крупных бронхов), под визуальным контролем (слизистые оболочки полости рта), либо эзофагоскопа (опухоль пищевода).После того, как интрастаты введены и зафиксированы, на аппарате Multisource в автоматическом режиме вводится сам источник излучения — радиоактивный изотоп кобальт-60. Во время сеанса облучения пациент изолирован и находится в специальном каньоне, что исключает облучение самого медицинского персонала.
Это дополнительная возможность подвести дозу прямо к самой опухоли с минимальным воздействием на окружающие ткани. Возможности дистанционного облучения все-таки ограничены толерантностью (устойчивостью) нормальных тканей к облучению, и увеличивать дозу до бесконечности нельзя. Для некоторых опухолей дозы от дистанционного облучения бывает недостаточной. Подвести дополнительную дозу можно с помощью вот такого контактного облучения, или брахитерапии. Это стандарт лечения опухолей женской половой сферы. Брахитерапия расширяет возможности лучевого лечения первичных и рецидивных опухолей слизистой полости рта, нижней губы, пищевода, крупных бронхов, мягкотканных сарком, рака молочной железы и других локализаций.
Возможности радиационного излучения с каждым годом увеличиваются, уверена Татьяна Шарабура
— Насколько этот метод рискованный? После такого облучения опасен пациент для окружающих или нет?
— Для окружающих людей такие пациенты совсем не опасны. Когда мы облучаем пациента дистанционно, то источника излучения в пациенте нет по определению. Если источники вводятся в опухоль или в полость, где есть опухоль, то после сеанса облучения они удаляются. Сам сеанс продолжается несколько минут. Брахитерапия выполняется за несколько сеансов лечения, в результате чего повреждения в опухоли накапливаются, и она постепенно разрушается. Как правило, брахитерапия дополняет дистанционное облучение.
Пациенты, прошедший лечение в радиологическом отделении, выходит из нашего центра, не представляя никакой радиационной угрозы для окружающих его людей и среды.
— Насколько можно говорить об эффективности лучевой терапии?
— Все зависит от стадии заболевания и локализации опухоли. При некоторых равных условиях результат сопоставим по эффективности с хирургическим лечением: удаление опухоли или ее полное разрушение. Но злокачественные новообразования тем и коварны, что никогда нельзя гарантировать стопроцентный результат. Есть среднестатистические показатели выживаемости, рисков рецидива — они разные для разных локализаций и стадий. Понятно, что если опухоль распространенная, стадия большая, то одним только облучением, скорей всего, нам не удастся ее излечить — в этих случаях облучение комбинируют с операцией. При ранних стадиях результаты лучевого лечения не хуже результатов операции. У нас наблюдаются пациенты, которые получили лечение лет десять назад и даже более с помощью только лучевого метода и чувствуют себя по сей день прекрасно.
Кроме того, технологии радиотерапии постоянно совершенствуются. Ее возможности расширяются за счет применения таких факторов, повышающих ее эффективность облучения, как химиотерапия, гипертермия (локальное повышение температуры в опухоли), возможности сочетания дистанционного и контактного методов и так далее. Таким образом расширяется список показаний к лучевому лечению, и все большему числу пациентов удается помочь. Даже у пациентов с генерализированным процессом (при наличии метастазов) применяя лучевой и оперативный метод можно добиться длительного эффекта, перевести онкологическое заболевание в хроническое и поддерживать жизнь больного многие годы. Современная радиотерапия позволяет за счет повышения точности подведения дозы уменьшать проявления реакций и осложнений, возможных в результате лечения. Для пациента это тоже очень важно.
Второй линейный ускоритель Elekta-Synergy имеет многолепестковый коллиматор и систему портальной визуализации
— А какие реакции возможны? Это потом проходит?
— В процессе облучения могут повреждаться и здоровые ткани, но они способны восстанавливаться. В процессе лечения могут наблюдаться разного рода лучевые реакции. Возникают болевые ощущения, возможно нарушение питания, расстройство стула, мочеиспускания и так далее. Но все эти реакции, во-первых, обратимы, во-вторых, мы помогаем справиться с ними, конечно же.
— Каковы перспективы развития лучевой терапии?
— Перспективы фантастические! Например, это касается дистанционного фотонного облучения на линейных ускорителях. Там можно повышать точность доставки дозы за счет различных технологий конформного облучения и провести его за более короткое время, что тоже важно — это технология лучевой терапии с модуляцией интенсивности (IMRT). Мы осваиваем это направление.
Протонная терапия — еще один очень интересный и перспективный метод лечения. Протоны оказывают больший биологический эффект, чем фотоны, которыми мы лечим всех пациентов. Кроме того, протонная терапия позволяет получить более конформное распределение дозы. Преимущества протонной терапии реализуются в первую очередь в детской онкологии и при облучении опухолей, расположенных близко к органам риска, где важно ограничить дозу. И у нас такой протонный ускоритель появится в ближайшее время.
Энергия радиоактивного излучения позволяет побеждать опухоли
— Боятся пациенты лучевой терапии или нет?
— Мы с этим не сталкиваемся! ( Улыбается.) Наши пациенты рвутся на лечение. Их больше пугает отказ от лечения. Радиотерапия, действительно, эффективный, перспективный, надежный метод лечения онкологических и ряда неонкологических заболеваний. За те 20 лет, что я работаю, заметно, как изменились возможности техники и как это повлияло на самочувствие пациентов во время и после облучения, на риск каких-то последствий и осложнений в последующем. Риск осложнений значительно снизился. А перспективы метода есть, мы их видим.

Лучевая терапия — это один из ведущих методов противоопухолевого лечения, основанный на использовании ионизирующего излучения. Может применяться как самостоятельный вид терапии, так и в рамках комбинированного/комплексного лечения (совместно с другими методами), в качестве радикальной, нео- и адъювантной, консолидирующей, профилактической и паллиативной терапии.
- Виды лучевой терапии
- Этапы лучевой терапии
- Побочные эффекты лучевой терапии
- Химиолучевая терапия

Виды лучевой терапии
Уже несколько десятилетий человечество изучает воздействие ионизирующего излучение на организм человека. При этом акцентируется внимание как на положительном, так и отрицательном эффекте, возникающем при его применении. Разрабатываются новые методы, которые позволяют добиваться максимального лечебного эффекта при снижении отрицательного действия на организм. Улучшается оборудование для проведения лучевой терапии, появляются новые технологии облучения.
Сейчас классификация методов лучевой терапии довольно обширна. Мы остановимся только на самых распространенных методиках.
При контактной лучевой терапии источник излучения вводится непосредственно в опухоль или прилегает к ее поверхности. Это позволяет прицельно облучать новообразование с минимумом воздействия на окружающие его ткани.
К контактным видам лучевой терапии относятся:
- Аппликационная лучевая терапия. Применяется при лечении поверхностно расположенных опухолей, например, новообразований кожи, слизистых оболочек гениталий. В этом случае используются индивидуально изготовленные аппликаторы, которые накладываются непосредственно на поверхность новообразования.
- Внутриполостная лучевая терапия. Источник ионизирующего излучения вводится в просвет полого органа, например, в пищевод, мочевой пузырь, прямую кишку, полость матки или влагалища. Для облучения используются специальные аппликаторы (их называют эндостатами), которые заполняются радионуклидами.
- Внутритканевое облучение. Источник ионизирующего излучения вводится непосредственно в ткань опухоли. Для этого используются интростаты, которые могут иметь вид игл, шариков, трубочек, заполненных источником излучения.
Кроме того, существует такой вид лечения, как радионуклидная терапия. В этом случае используются открытые источники излучения в виде растворов радионуклидов (радиофармацевтический препарат — РФП), которые при попадании в организм прицельно накапливаются в опухолевых очагах и уничтожают их. Чаще всего РФП вводится внутривенно. Наибольшее распространение получили следующие виды радионуклидной терапии:
- Терапия радиоактивным йодом. Используется для лечения ряда видов рака щитовидной железы, поскольку йод избирательно накапливается в тиреоидной ткани.
- Применение остеотропных РФП используется для лечения метастазов в костях или костных опухолей.
- Радиоиммунотерапия — радионуклиды присоединяют на моноклональные антитела, чтобы добиться прицельного воздействия на опухолевую ткань.
При дистанционной лучевой терапии источник излучения находится на расстоянии от тела пациента, при этом на пути его прохождения могут лежать здоровые ткани, которые в процессе проведения терапии также подвергаются облучению, что приводит к развитию осложнений разной степени выраженности. Чтобы их минимизировать, разрабатываются различные технологии, позволяющие сконцентрировать максимальную дозу ионизирующего излучения непосредственно на в мишени (опухоли). С данной целью используются:
- Короткофокусная рентгенотерапия. При облучении используется рентгеновское излучение малой и средней мощности, которое способно проникать в ткани на глубину до 12 мм. Метод назван так из-за того, что источник располагается на коротком расстоянии от облучаемой поверхности. Таким способом лечат неглубокие опухоли кожи, вульвы, конъюнктивы и век, ротовой полости.
- Гамма-терапия. Этот вид излучения имеет большую проникающую способность, поэтому может использоваться для лечения более глубоко расположенных опухолей, нежели рентген-терапия. Однако сохраняющаяся большая нагрузка на окружающие органы и ткани приводят к ограничению возможности использования данного метода в современной онкологии.
- Фотонная терапия. Именно этим видом излучения проводится лучевое лечение большинства онкологических пациентов в современном мире. Достаточно высокая проникающая способность в сочетании с высокотехнологичными способами подведения дозы (IMRT и VMAT), достаточно совершенные системы планирования позволяют очень эффективно использовать этот вид излучения для лечения пациентов с приемлемыми показателями токсичности.
- Применение корпускулярного излучения (электроны, протоны, нейтроны). Эти элементарные ядерные частицы получают на циклотронах или линейных ускорителях. Электронное излучение используют для лечения неглубоких опухолей. Большие надежды возлагаются на протонную терапию, с помощью которой можно максимально прицельно подводить высокие дозы излучения к глубоко расположенным опухолям при минимальном повреждении здоровых тканей за счет выделения радиационной дозы на определённом отрезке пробега частиц, однако пока эти виды излучения играют сравнительно небольшую роль в лечении онкологических заболевания из-за своей высокой стоимости и ряда не до конца решённых технологических аспектов реализации метода.
Этапы лучевой терапии
Весь процесс проведения лучевой терапии делят на три этапа:
- Предлучевая подготовка (КТ-симуляция), этап выбора объёмов облучения и критических структур, этап дозиметрического планирования, верификации плана лучевой терапии.
- Этап облучения.
- Постлучевой этап.
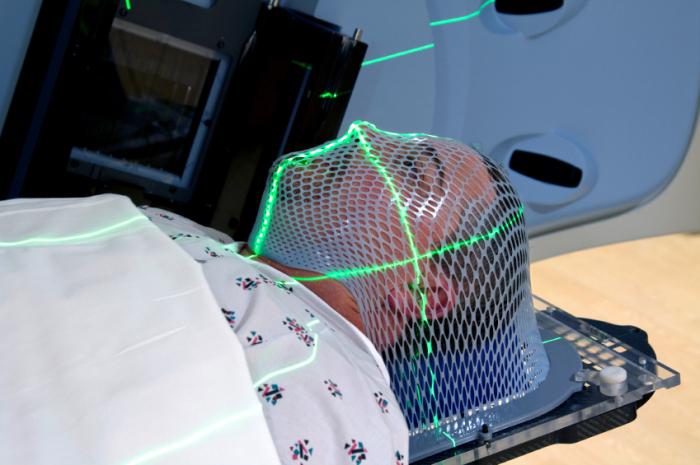
Как правило, этап планирования занимает несколько дней. В это время проводятся дополнительные исследования, которые призваны дать возможность врачу более точно оценить границы опухоли, а также состояние окружающих ее тканей. Это может повлиять на выбор вида лучевой терапии, режима фракционирования, разовой и суммарной очаговых доз. Основой же данного этапа является выполнение так называемой КТ-симуляции, то есть компьютерной томографии необходимого объёма с определёнными параметрами и в определённом положении тела пациента. Во время КТ-симуляции на кожу пациента и/или его индивидуальные фиксирующие устройства наносятся специальные метки, призванные помочь правильно укладывать пациента в дальнейшем, а также облегчить задачу навигации по время проведения сеансов облучения.
Затем врач-радиотерапевт рисует объёмы облучения и критических структур (тех, на которые будет предписано ограничение дозы) на полученных срезах КТ с учётом данных других диагностических модальностей (МРТ, ПЭТ). Далее формируется задача для медицинского физика, включающая определение доз, которые должны быть подведены к мишени, мишеням или отдельным её частям, а также тех, которые не должны быть превышены в объёмах здоровых органов и тканей. Медицинский физик разрабатывает дозиметрический план в соответствии с заданными параметрами, при соблюдении которых и успешной верификации данного плана на фантоме, можно считать пациента готовым к лучевой терапии.
На этапе подготовки к лучевой терапии пациенту рекомендуется придерживаться нескольких правил:
- Отказаться от средств, раздражающих кожу.
- Если на коже в месте воздействия имеются повреждения или элементы сыпи, следует проконсультироваться с врачом.
- Если предполагается лучевая терапия в челюстно-лицевой области, требуется санация полости рта.
- Воздержаться от загара.
- Главное правило на любом этапе: обсудить все нюансы предстоящих подготовки и лечения с лечащим врачом-радиотерапевтом и строго придерживаться полученных рекомендаций!
Проведение этапа облучения будет зависеть от выбранного метода лучевой терапии.
Проведение дистанционной лучевой терапии
Продолжительность курса дистанционной лучевой терапии зависит от выбранного режима фракционирования, а также цели лечения. Паллиативные курсы, как правило, короче неоадъювантных и адъювантных, а те, в свою очередь, менее продолжительны, чем радикальные. Однако подведение радикальной дозы возможно и за один-несколько сеансов в зависимости от клинической ситуации. В таком случае курс дистанционной лучевой терапии называется стереотаксической радиотерапией или радиохирургией. Варьирует и кратность сеансов в день и в неделю: чаще всего используются схемы с пятью сеансами в неделю, однако могут быть предложены и 2-3 сеанса в день (гиперфракционирование) и схемы с 1-4 и 6 сеансами в неделю.
Во время облучения пациент в подавляющем большинстве случаев располагается лежа на столе специальной установки. Крайне необходимо соблюдать полную неподвижность во время сеанса облучения. Для достижения этого могут использоваться специальные фиксирующие устройства и системы иммобилизации.
Перед тем как включить установку, медперсонал покидает помещение, и дальнейшее наблюдение осуществляется через мониторы или окно. Общение с пациентом осуществляется по громкой связи. Во время выполнения сеанса, части аппарата и стол с пациентом совершают движения по заданной траектории. Это может создавать шум и беспокойство у больного. Однако бояться этого не стоит, поскольку вся процедура контролируется.
Сам сеанс лучевой терапии может длиться как 5-10, так и 60-120 минут, чаще — 15-30 минут. Само воздействие ионизирующего излучения не вызывает никаких физических ощущений. Однако в случае ухудшения самочувствия пациента во время сеанса (выраженной боли, судороги, приступа тошноты, паники), следует позвать медицинский персонал заранее оговоренным способом; установку сразу отключат и окажут необходимую помощь.
Контактная лучевая терапия (брахитерапия)
Брахитерапия проводится в несколько этапов:
- Введение в облучаемую зону неактивных проводников — устройств, в которые затем имплантируют источник ионизирующего излучения. При внутриполостной лучевой терапии используются приспособления, называемые эндостатами. Их устанавливают непосредственно в полость облучаемого органа и рядом с ним. При внутритканевой лучевой терапии используются интростаты, которые устанавливаются непосредственно в ткань опухоли по заранее просчитанной схеме. Для контроля их установки, как правило, используются рентгенологические снимки.
- Перемещение источника излучения из хранилища в интро- и эндостаты, которые будут облучать опухолевую ткань. Время облучения и особенности поведения пациента будут зависеть от вида брахитерапии и используемого оборудования. Например, при внутритканевой терапии, после установки источника ионизирующего излучения пациент может покинуть клинику и прийти на повторную процедуру через рекомендуемый промежуток времени. Весь этот период в его организме будет находиться интростат с радионуклидами, которые будут облучать опухоль.
Проведение внутриполостной брахитерапии будет зависеть от используемых установок, которые бывают двух типов:
- Установки низкой мощности дозы. В этом случае один сеанс облучения длится около 2-х суток. Под наркозом имплантируются эндостаты. После контроля правильности их установки и введения радионуклидов, пациент переводится в специальное помещение, где должен будет находиться все время, пока длится процедура, соблюдая строгий постельный режим. Разрешается только немного поворачиваться на бок. Вставать категорически запрещено.
- Установки высокой мощности дозы. Время облучения составляет несколько минут. Для установки эндостатов наркоза не требуется. Но во время процедуры все равно необходимо лежать абсолютно неподвижно. Внутриполостная лучевая терапия установкой высокой мощности проводится несколькими сеансами с интервалами от одного дня до одной недели.
При радионуклидной терапии пациент принимает радиофармпрепараты внутрь в виде жидкого раствора, капсул или инъекций. После этого он помещается в специальную палату, имеющую изолированную канализацию и вентиляцию. По истечении определенного срока, когда мощность дозы снизится до приемлемого уровня, проводится радиологический контроль, пациент принимает душ и переодевается в чистую одежду. Для контроля результатов лечения проводится сцинтиграфия, после чего можно покинуть клинику.
Лучевая терапия является серьезным стрессом для организма. У многих пациентов в этот период ухудшается самочувствие. Чтобы его минимизировать рекомендуется придерживаться следующих правил:
- Больше отдыхать. Минимизируйте физическую и интеллектуальную нагрузку. Ложитесь спать, когда почувствуете в этом необходимость, даже если она возникла в течение дня.
- Постарайтесь сбалансировано и полноценно питаться.
- Откажитесь на время проведения терапии от вредных привычек.
- Избегайте плотной обтягивающей одежды, которая бы могла травмировать кожу.
- Следите за состоянием кожи в месте облучения. Не трите и не расчесывайте ее, используйте средства гигиены, которые вам порекомендует врач.
- Защищайте кожу от воздействия солнечных лучей — используйте одежду и головные уборы с широкими полями.

Побочные эффекты лучевой терапии
Лучевая терапия, как и другие методы противоопухолевого лечения, вызывает ряд осложнений. Они могут быть общими или местными, острыми или хроническими.
Острые (ранние) побочные эффекты развиваются во время проведения радиотерапии и в ближайшие недели после неё, а поздние (хронические) лучевые повреждения — через несколько месяцев и даже лет после ее окончания.
Угнетенное эмоциональное состояние
Подавляющее большинство пациентов, проходящих лечение по поводу злокачественного новообразования, испытывают тревожность, страх, эмоциональное напряжение, тоску и даже депрессию. По мере улучшения общего состояния, эти симптомы стихают. Чтобы облегчить их, рекомендуется чаще общаться с близкими людьми, принимать участие в жизни окружающих. При необходимости рекомендуется обратиться к психологу.
Чувство усталости
Чувство усталости начинает нарастать через 2-3 недели от начала терапии. На это время рекомендуется оптимизировать свой режим дня, чтобы не подвергаться ненужным нагрузкам. В то же время нельзя полностью отстраняться от дел, чтобы не впасть в депрессию.
Изменение крови
При необходимости облучения больших зон, под воздействие радиации попадает костный мозг. Это в свою очередь приводит к снижению уровня форменных элементов крови и развитию анемии, повышению риска кровотечения и развития инфекций. Если изменения выражены сильно, может потребоваться перерыв в облучении. В ряде случаев могут назначать препараты, стимулирующие гемопоэз (кроветворение).
Снижение аппетита
Обычно лучевая терапия не приводит к развитию тошноты или рвоты, но снижение аппетита наблюдается довольно часто. Вместе с тем, для скорейшего выздоровления требуется полноценное высококалорийное питание с высоким содержанием белка.
Побочные реакции со стороны кожи
Вероятность развития кожных реакций и их интенсивность зависят от индивидуальных особенностей пациента. В большинстве случаев через 2-3 недели в области воздействия возникает покраснение. После окончания лечения оно сменяется пигментированием, напоминающим загар. Чтобы предотвратить чрезмерные реакции, могут назначаться специальные кремы и мази, которые наносятся после окончания сеанса. Перед началом следующего их необходимо смыть теплой водой. Если реакция выражена сильно, делают перерыв в лечении.
Реакции со стороны полости рта и горла
Если облучают область головы и шеи, могут развиться лучевой стоматит, который сопровождается болью, сухостью во рту, воспалением слизистых, а также ксеростомия вследствие нарушения функции слюнных желез. В норме эти реакции проходят самостоятельно в течение месяца после окончания лучевой терапии. Ксеростомия может беспокоить пациента в течение года и более.
Осложнения со стороны молочной железы
При прохождении лучевой терапии по поводу рака молочной железы могут возникать следующие реакции и осложнения:
- Покраснение кожи груди.
- Отек груди.
- Боль.
- Изменение размера и формы железы из-за фиброза (в некоторых случаях эти изменения остаются на всю жизнь).
- Уменьшение объема движения в плечевом суставе.
- Отек руки на стороне поражения (лимфедема).
Побочное действие на органы грудной клетки
- Воспаление слизистой пищевода, которое приводит к нарушению глотания.
- Кашель.
- Образование мокроты.
- Одышка.
Последние симптомы могут свидетельствовать о развитии лучевого пневмонита, поэтому при их возникновении следует немедленно обратиться к вашему врачу.
Побочные реакции со стороны прямой кишки/петель кишечника
- Расстройство стула — диарея или наоборот, запоры.
- Боли.
- Кровянистые выделения из заднего прохода.
Побочные действия со стороны мочевого пузыря
- Учащенное болезненное мочеиспускание.
- Наличие примеси крови в моче иногда может быть настолько выраженным, что моча приобретает кроваво-красный цвет.
- Наличие патологических примесей в моче — кристаллы, хлопья, гнойное отделяемое, слизь.
- Уменьшение емкости мочевого пузыря.
- Недержание мочи.
- Развитие везиковагинальных или везикоректальных свищей.
Побочные эффекты при облучении опухолей забрюшинного пространства, печени, поджелудочной железы
- Тошнота и рвота.
- Ознобы после сеансов.
- Боли в эпигастрии.
Химиолучевая терапия
Лучевая терапия довольно редко проводится в качестве самостоятельного лечения. Чаще всего она сочетается с каким-либо другим видом лечения: хирургическим, а чаще всего — с лекарственным. Это может быть как вариант одновременной химиолучевой терапии, так и последовательной, а также варианты сочетания лучевой терапии с иммунотерапией, таргетной и гормональной терапии. Такие виды лечения могут иметь ощутимо более высокую противоопухолевую эффективность, однако необходимо тщательно оценить риски совместных побочных эффектов, поэтому принятие решения о любом объёме лечения с онкологической патологией должен принимать мультидисциплинарный онкологический консилиум.
Читайте также:

