Внешний вид и строение опухолей
Опухоли отличаются исключительным анатомическим и гистологическим разнообразием.
Форма опухолей может быть в виде узла, грибовидной, в виде цветной капусты, уплощенной, блюдцевидной, узловато-разветвленной, кольцевидной.
Поверхность – гладкая, бугристая, шероховатая, сосочковая.
Расположение – диффузное, в виде полипа, образование на ножке, поверхностное, глубокое.
Отношение к соседним тканям—сдавление, разъедание стромы, паренхимы, сосудов.
Вид на разрезе — гомогенный, слоисто-белесоватый (рыбье мясо), с наличием очагов некрозов, кист, отло-жений извести, кровоизлияний.
Размеры — колеблются в широчайших пределах, в литературе описан случай кистомы яичника массой 49 кг.
Большим весом могут отличаться лейомиомы матки, нередко вес этих опухолей достигает 3-4 кг.
Консистенция зависит от происхождения опухолей . Она может быть мягкой, плотной, в виде костной или хрящевой тканей.
Для опухоли характерны вторичные изменения, соответствующие обычным общепатологическим процессам. Это – некрозы, кровоизлияния, воспаление и т. д.
Микроскопическая картина опухолей отличается большим разнообразием. Основными структурами опухолей являются паренхима и строма. Но в отличие от нормальных тканей соотношение между этими структурами всегда атипичны.
В зависимости от степени атипизма выделяют опухоли:
1. Гистиоидные опухоли характеризуются преобладанием паренхимы над стромой. Это обычно злокачественные опухоли.
2. Гомотипические опухоли напоминают исходную ткань.
Это доброкачественные опухоли.
3. Гетеротипичные опухоли существенно отличаются от исходной ткани, что является признаком зло-качественности.
4.Гетеротопические опухоли имеют совершенно иной вид, чем исходная ткань. Это объясняется тем, что источником опухоли является гетеротопический зачаток, который сместился в необычное место в процессе дисэмбриогенеза (пример: ткань поджелудочной железы в стенке желудка).
Для опухоли всегда характерен тканевой и клеточный атипизм, то есть морфологическое отличие от нормальной ткани.
Тканевой атипизм проявляется в неравномерном распределении стромы, деформации клеточных структур, разнообразии строения сосудов.
Клеточный атипизм проявляется в изменении формы ядра, гиперхромности ядра, монотонности строения, утрате органотипических, гистотипических, цитологических особенностей.
Ультраструктурный атипизм выражется в увеличении рибосом, расширении эндоплазматической сети , изменении размеров и формы митохондрий, увеличении лизосом, увеличении мембранных контактов с ядором, изменнии метоболизма по типу эмбриональной клетки.
Для опухоли характерно усиление митотической активности и появление больших количеств патологиче-ских митозов.
Для опухоли характерна также биохимическая и гистохимическая атипия. Вопрос об обратимости опухолей в настоящее время пока решается отрицательно.
Функциональные возможности опухолевых клеток частично сохраняются. Особенно это свойственно опухолям из эндокринных органов. Опухоли этой группы способны продуцировать различные гормоны (поло-вые гормоны, инсулин, кортикостероиды и т.д.), что предопределяет исключительно интересные и даже экзоти-ческие клинио-морфологические картины патологии.
Рост опухолей.
Различают 3 типа роста опухолей:
— Экспансивный — рост опухоли в виде узла за счет размножения собственных клеток.
— Аппозиционный – рост опухоли за счет присоединения к опухолевому узлу соседних клеток.
— Инфильтрирующий — рост опухолевых клеток вглубь подлежащей ткани.
В полостных органах различают также эндофитный и экзофитный типы роста опухоли.
Эндофитный рост- это рост опухоли вглубь тканей
Экзофитный рост – это рост опухоли в полость органа в виде полипозного узла.
Дата добавления: 2015-05-19 | Просмотры: 790 | Нарушение авторских прав
Клеточный атипизм - изм-ие размеров, формы кл-ки, ядра, ядрышек, гиперхромия ядра, изм-ие ядерно-ц/пл отношения, множество митозов.
Тканевой атипизм - наруш-ие тканевых взаимоотнош-ий, свойственных данному органу (изм-ие формы и величины эпителиальных стр-р, отношений паренхимы и стромы, хаотичное направление волокнистых стр-р в мезенхимальных опухолях).
Биохимич атипизм – особенности обмена, отлич от норм (много холестерина, гликогена, НК, гликолитич процессы преобл на окислит-ми).
Гистохимический атипизм – изм-я обмена Б, накопл нуклеопротеидов, гликогена, липидов, гликозаминогликанов. Анаплазия - приобретение опухолевой кл-кой новых, неприсущих N кл-ке св-в
Внеш вид, размеры – разнообразны. Консистенция зав-т от преобладания в опухоли паренхимы (мягкая) или стромы (плотная)
Вторичные изменения: очаги некроза и кровоизлияния, воп-е, ослизнение, петрификация
Микро-вид разнообразен, сост из парехимы (клетки опухоли) и стромы (СТ). Органойдные опухоли – паренхима и выраж строма (похожи на орган), гистиойдные опухоли – недифф, преобл паренхима, строма слаборазвита. Гомологичные опухоли – стр-е соотв строению ткани, в кот-й развивается, гетерологичные - наоборот
морфологический (тканевой и клеточный) атипизм.
1. Тканевой атипизм характеризуется нарушением формы и величины морфологических структур, нарушении соотношений стромы и паренхимы, беспорядочном расположении волокнистых структур. Тканевой атипизм характерен для зрелых, доброкачественных опухолей.
2. Клеточный атипизм означает, что опухоль построена из клеток разной величины и формы (клеточный полиморфизм), выражена гиперхромия (сильное окрашивание) ядер, нарушение соотношения между ядром и цитоплазмой, патология митоза.
3. биохимический атипизм – выражается изменением метаболизма опухолевых клеток,
4. иммунологический атипизм – проявляется новыми антигенными свойствами.
Опухоль может иметь различные форму, вид, размеры.
Она может иметь форму узла, бляшки, гриба, капусты, язвы, неопределенной формы. Поверхность ее бывает гладкая, бугристая или сосочковая. На разрезе опухоль имеет вид рыбьего мяса, а может быть пестрой при наличии кровоизлияний или участков некроза.
Опухоль состоит из паренхимы и стромы. Паренхима состоит из специфических элементов опухоли (опухолевые клетки), а строма – соединительной тканью, содержащей сосуды и нервы. В незрелых опухолях выражена паренхима - это гистиоидные опухоли. В зрелых опухолях выражена паренхима и строма – это органоидные опухоли
ВОПРОС № 48
Характеристика роста опухолей. Понятие о рецидиве и метастазировании.
Метастазирование - перенос опухолевых кл-к током лимфы или крови в другие органы с формированием в них опухолевых узлов
Виды метастазирования: 1.гематогенное 2.лимфогенное 3.имплантационной (контактное) 4.смешанное
Рецидивирование - появление опухоли на прежнем месте после хирургического удаления или лучевого лечения
Виды роста от степ дифф-ки
2.Инфильтрирующий рост (инвазивный) - кл-ки опухоли врастают в окружающие тк-и и разрушают их (деструирующий рост) – быстр, хар-н для незрел, злокач
3.Аппозиционный рост - неопластическая трансформация N кл-к в опухолевые с обр-ем дополнительных опухолевых узлов
Виды роста по отнош к просвету полого органа:
1.Эндофитный рост - инфильтрирующий рост опухоли вглубь стенки органа
2.Экзофитный рост - экспансивный рост в просвет органа
Виды роста от числа очагов возникновения: 1.уницентрический (один очаг) 2.мультицентрический (много очагов)
Метастазирование – процесс переноса опухолевых клеток в различные органы и ткани с развитием новых опухолевых очагов – метастазов. Виды метастазов:
1. лимфогенные метастазы возникают при метастазировании по лимфе в регионарные и отдаленные лимфоузлы. В первую очередь лимфогенные метастазы возникают при раках.
2. гематогенные метастазы чаще всего возникают в легких, печени, костях, головном мозге, почках. В первую очередь гематогенные метастазы встречаются при саркомах.
3. контактные метастазы происходят при переносе опухолевых клеток по серозным оболочкам (плевра, брюшина, перикард).
4. смешанные метастазы – сочетание нескольких форм метастазирования.
Метастазы, как правило растут быстрее, чем первичная опухоль.
Рецидив опухоли– появление ее на том же месте после хирургического удаления. Опухоль развивается из отдельных клеток, которые не были полностью удалены.
Переходное место между зло- и доброкачественными опухолями занимают опухоли с местным инвазивным ростом, которые не дают метастазов.
В опухолях часто возникают вторичные изменения: кровоизлияния, дистрофии, некроз, распад опухоли.
Термины уницентрический и мультицентрическийхарактеризуют наличие одного или несколько первично возникших очагов опухолевого роста.
По отношению к окружающим тканям рост может быть экспансивным или инфильтрирующим. При экспансивном росте опухоль растет отодвигая ткани, сдавливая их, но не разрушая. Окружающая опухоль ткань атрофируются и опухоль окружается как бы капсулой. Опухоль при таком росте имеет четкие границы и растет медленно. Такой рост характерен для зрелых, доброкачественных опухолей.
Аппозиционный рост опухоли происходит за счет превращения нормальных клеток в опухолевые, что наблюдается в опухолевом поле в самых начальных стадиях роста злокачественных опухолей.
При инфильтрирующем росте происходит прорастание клеток опухоли между здоровыми тканями, наподобие клешней рака, что ведет к разрушению тканей. Это рост быстрый, границы опухоли при таком росте неясные. Такой рост характерен для незрелых, злокачественных опухолей.
По отношению к поверхности органа и к просвету полого органа рост может быть эндофитным или экзофитным. Эндофитный рост – опухоль растет в толщу органа или в стенку полого органа. С поверхности или в полости органа опухоль не видна, ее можно увидеть только на разрезе. Экзофитный рост – опухоль растет на поверхности органа или в просвет полого органа, заполняя его просвет
ВОПРОС № 49

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.


Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Внешний вид- узел, шляпка гриба или цветная капуста. Поверхность гладкая, бугристая, сосочковая. В толще органа или на поверхности. Либо диффузно пронизывает орган, либо находится на его поверхности в виде полипа.На разрезе однородная, бело- серая или серо- розовая. Иногда пестрая из за кровоизлияний. Кистозное строение.
Основн структурами оп яв-ся паренхима и строма. Но в отличие от нормальных тканей соотношение м/у этими структурами всегда атипичны.
Тканевый атипизм- нарушение тканевых взаимоотношений, свойственных данному органу. Нарушение формы и величины эпителиальных структур, соотношений паренхимы и стромы в эпителиальных опухолях, различная толщина волокнистых структур. Харктерно для зрелых, доброкачественных опухолей.
Клеточный атипизм- полиморфизм или мономорфизм клеток, ядер, ядрышек, гиперхромии ядер.Незрелые, злокачественные опухоли.
Атипизм ультраструктур- увеличение числа рибосом, изменение формы величины митохондрий. Цтоплазма скудная, ядро крупное.Мембранные контакты ядра, ЭПС, митохондрий.
Биохимический атипизм- спектр биохимических характеристик каждой из опухолевых клеток неповторим. Гликолитические процессы преобладают над окислительными.
ГИСТОХИМИЧЕСКИЙ атипизм- изменения обмен белков в опухоли, накопление нуклеопротеидов, гл
44. Рост опухолей. Виды. Инвазия. Понятие о рецидиве. Вторичные изменения в опухолях.
1.Экспансивный - рост в виде узла за счет размнож. собственных кл; сама из себя.Зрелые, доброкачественные опухоли.
2.Аппозиционный–рост за счет присоед к опухолевому узлу соседних клеток; неопластическая трасформация нормльных клеток в опухолевые.
3.Инфильтрирующий инвазивный-рост вглубь подлежащей ткани. И разрушение ее (деструирующий рост). В направлении наименьшего сопротивления ( по межтканевым щелям, по ходу нервных волокон, кровеносных и лимфатических сосудов. Незрелые, злокачественные опухоли.
В полостных органах различают:1.Эндофитный -инфильтрирующий рост в глубь тканей, стенки органа, с поверхноссти слизистой может быть не видно; 2.Экзофитный – экспансивный рост в полость органа в виде полипозного узла.
Инвазия-рост кл опухоли в окр ткани и разрушает их.
Рецидив опухоли-появление ее на прежнем месте после хирур.удаления или лучевого лечения. Развивается из отдельных опухолевых клеток, сотавшихся в области опухолевого поля. Или из лимфогенных метастазов.
45. Метастазирование опухолей, определение, пути метастазирования, стадии метастатического каскада.
Метастазирование -перенос клеток бластомы на расстояние от основного (материнского) узла и развития опухоли того же гистологического строения в другой ткани или органе. Опухолевые клетки попадают в кровеносные и лимфатические сосуды, образуют опухолевые эмболы, уносятся током крови и лимфы от основного узла, задерживаются в капиллярах органов или в лимфатических узлах и там размножаются.
Различают следующие пути метастазирования злокачественных опухолей: лимфогенный, гематогенныйи смешанный. Лимфогенный пути- током лимфы переносятся в ближайшие (регионарные) или отдаленные лимф узлы. Гематогенный путь —проникая в кровеносный сосуд, током крови переносятся в другие.
Имплантационные (контактные) метастазы- распространение клеток по серозным оболочкам, прилежащим к узлу опухоли.
Отделение злокачественной клетки от опухоли и её инвазия в стенку лимф или кровен сосуда (интравазация).
Эмболия — циркуляция влимф и кров сосудах опухолевой клетки с последующей её имплантацией на внутренней поверхности эндотелия стенки сосуда. Инвазия опухолевых клеток в стенку сосуда и далее — в окружающую их ткань (экстравазация). В последующем клетки пролиферируют и формируют ещё один опухолевый узел — метастаз.
Внешний вид опухоли разнообразен. Может иметь форму узла, шляпки гриба, цветной капусты. Поверхность может быть гладкой, шероховатой, бугристой, сосочковой. Опухоль может быть расположена в толще органа, на его поверхности, диффузно пронизывать весь орган. Опухоль, расположенная на поверхности органа или слизистой (полип), бывает связана с ними ножкой. Опухоль может аррозировать сосуды, вызывая внутреннее кровотечение, часто изъязвляется. На разрезе – бело-серая или серо-розовая пестрая ткань, в связи с наличием в ней кровоизлияний, очагов некроза.
Размеры опухоли различны, консистенция твердая (больше стромы) или мягкая (больше паренхимы).
Вторичные изменения – воспаление, некроз, ослизнение, отложение извести.
Макроскопическое строение.Опухолей отличается большим разнообразием, но имеются общие черты. Состоят из паренхимы и стромы, соотношения которых могут сильно варьировать. В одних преобладает паренхима, в других – строма, в третьих – равномерное распределение.
Паренхиму образуют клетки, которые характеризуют данный вид опухоли, ими определяется морфологическая ее специфика. Строма опухоли образована соединительной тканью органа, в котором она развилась. Она содержит сосуды и нервные волокна.
Большинство опухолей по строению напоминают орган – органоидные опухоли. В некоторых, особенно недифференцированных опухолях, строма развита слабо и состоит лишь из тонкостенных сосудов и капилляров – гистоидные опухоли. Они быстро растут и рано подвергаются некрозу.
Опухоль, строение которой соответствует органу (ткани) в котором она развивается, называется гомологичной, если же строение опухоли отличается, то она гетерологична. Гомологичные опухоли – зрелые, дифференцированные, гетерологичные – незрелые, малодифференцированные.
Опухоли, возникающие в результате эмбриональных смещений называются гетеротопическими.
Морфологический атипизм:
Тканевый – нарушение тканевых взаимоотношений, свойственных данному органу – нарушение органотипической и гистотипической дифференцировки – нарушение формы и величины эпителиальных структур, соотношения паренхимы и стромы, различная толщина волокнистых структур, хаотичное их расположение. Тканевый атипизм характерен для зрелых, доброкачественных опухолей.
Клеточный атипизм – это нарушения цитотипической дифференцировки. Выражается в полиморфизме, или, наоборот, мономорфизме клеток, ядер и ядрышек, в гиперфхромии ядер, полиплоидии, изменениях ядерно-цитоплазматического индекса в пользу ядер в связи с их укрупнением, появлении множества митозов. Иногда атипизм так значителен, что клетки опухоли совершенно не похожи на клетки исходной ткани. Когда морфологическая катаплазия достигает крайней степени, строение опухоли упрощается и она становится монотонной по клеточному составу. По этому анапластические опухоли различных органов очень похожи друг на друга. Важным проявлением атипизма является патология митоза. Она подтверждает то, что канцерогенные факторы воздействуют на генетический аппарат клетки, что и определяет нерегулируемый рост.
Клеточный атипизм характерен для незрелых, злокачественных опухолей.
Атипизм ультраструктур выражается в увеличении числа рибосом, связанных не только с мембранами ЭПС, но и лежащих свободно. Изменяется их форма, расположение и величина, появляются аномалии. Функциональная гетерогенность митохондрий в значительной степени нивелируется за счет митохондрий с низкой или отрицательной активностью цитохромоксидазы. Цитоплазма скудная, но ядро крупное с диффузным или маргинальным расположением хроматина. Появляются многочисленные мембранные контакты ядра, митохондрий и ЭПС, которые в норме редки. Появляются клетки-гибриды. Атипизм ультраструктур встречается в недифференцированных клетках, среди которых могут быть как стволовые клетки, так и клетки-предшественники.
Специфическая дифференцировка опухолевых клеток может быть выражена в различной степени – высокой, умеренной и низкой.
Группа дифференцированных опухолевых клеток неоднородна и по степени выраженности специфических ультраструктурных признаков - признаков дифференцировки: одни клетки опухоли ничем не отличаются от нормальных элементов того же типа, другие — имеют лишь некоторые специфические признаки, позволяющие говорить о принадлежности опухолевой клетки к определенному типу.
Установление степени дифференцировки опухолевой клетки при электронно-микроскопическом исследовании имеет важное значение для дифференциальной диагностики опухолей. Ультраструктурный анализ опухолевых клеток свидетельствует о том, что в незрелой опухоли с высокой степенью злокачественности преобладают недифференцированные клетки типа стволовых и клеток-предшественников. Увеличение в опухоли содержания дифференцированных клеток, как и степени их дифференцировки, свидетельствует о нарастании зрелости опухоли и снижении степени ее злокачественности.
В практическом отношении важен вопрос о том, существуют ли какие-либо специфические морфологические особенности опухолевой клетки. Результаты многочисленных исследований показали, что ряд описанных выше признаков опухолевой клетки может наблюдаться при воспалении, регенерации тканей, заживлении ран, поэтому иногда трудно провести дифференциальный морфологический диагноз между опухолью, регенерацией и воспалением. Известный американский цитолог Каудри утверждает. что раковая клетка не обладает какими-либо специфическими признаками. Хотя морфологическая диагностика опухоли по одной взятой клетке и трудна, но все же возможна. Наиболее достоверна цитологическая диагностика опухоли при исследовании комплекса ее клеток , когда учитываются размеры клеток. степень морфологической анаплазии, расположение клеток по отношению друг к другу. Диагноз опухоли ставится по совокупности морфологических признаков, при этом методы цитологического и гистологическою исследований должны дополнять друг друга.
Биохимический атипизм опухолевой ткани выражается рядом особенностей обмена, отличающих их от нормальных. Выяснено, что спектр биохимических характеристик каждой из опухолей неповторим и включаем разные комбинации отклонений от нормы. Такая вариабельность злокачественной опухоли является закономерной.
Ткань опухоли богата холестерином, гликогеном и нуклеиновыми кислотами. В опухолевой ткани гликолитические процессы преобладают над окислительными, содержится мало аэробных ферментных систем, т.е. цитохромоксидазы, каталазы. Выраженный гликолиз сопровождается накоплением в тканях молочной кислоты. Это своеобразие обмена опухоли усиливает ее сходство с эмбриональной тканью, в которой также преобладают явления анаэробного гликолиза.
Гистохимическое исследование имеет большое значение не только для диагностики опухоли, но и для изучения ее гистогенеза.
Антигенный атипизм опухоли проявляется в том, что она содержит ряд свойственных только ей антигенов. Среди опухолевых антигенов различают:
1) антигены вирусных опухолей;
2) антигены опухолей, вызванных канцерогенами;
3) изоантигены трансплантационного типа;
4) эмбриональные антигены;
5) гетероорганные антигены.
В недифференцированных злокачественных опухолях происходит антигенное упрощение, которое, как и появление эмбриональных антигенов, является отражением катаплазии опухолевой клетки.
Выявление типичных и атипичных антигенов в опухоли с помощью иммуногистохимических методов служит дифференциальной диагностике и установлению гистогенеза опухоли.
Функциональные свойства опухолевой клетки, отражающие тканевую и органную специфику, зависят от степени морфологической и биохимической катаплазии. Более дифференцированные опухоли сохраняют функциональные особенности клеток исходной ткани. Например, опухоли, исходящие из клеток островков поджелудочной железы, выделяют инсулин; опухоли надпочечников, передней доли гипофиза выделяют большое количество соответствующих гормонов и дают характерные клинические симптомы, позволяющие высказывать предположение об опухолевом поражении эндокринных желез. Удаление опухолей ликвидирует эти симптомы. Опухоли из печеночных клеток выделяют билирубин и бывают нередко окрашены и зеленый цвет. Клетки раковой опухоли превратника желудка выделяют слизь, раковые клетки кожи образуют роговое вещество и т.д.
Малодифференцированные и недифференцированные клетки опухоли могут потерять способность выполнять функцию исходной ткани. В то же время слизеобразные иногда сохраняется в резко анаплазированных раковых клетках, например, желудка.
Опухоль – патологический процесс, представленный новообразованной тканью с генетически детерминированными нарушениями пролиферации, дифференцировки и гибели её клеток.
Внешний вид опухоли разнообразен. Она может иметь форму узла, шляпки гриба или напоминать цветную капусту. Поверхность ее бывает гладкой, бугристой или сосочковой. В некоторых органах (например, в яичниках) опухоль имеет кистозное строение. Опухоль может быть расположена в толще органа или на его поверхности. В одних случаях она диффузно пронизывает орган и тогда границы ее не определяются, в других - расположена на поверхности органа (слизистой оболочки) в виде полипа. Размеры опухоли различные, консистенция зависит от преобладания в опухоли паренхимы или стромы: в первом случае она мягкая, во втором – плотная. Опухоль нередко подвергается некрозу и изъязвляется. На разрезе опухоль обычно представлена светло-серой или серорозовой тканью. Развитие в опухоли вторичных изменений – кровоизлияний, очагов некроза, ослизнения, склероза, гиалиноза, обызвествления придает её пестрый вид.
Микроскопическое строение опухоли отличается большим разнообразием. Однако все опухоли имеют некоторые общие черты строения: опухоль состоит из паренхимы и стромы, соотношения которых могут сильно варьировать. Паренхиму опухоли образуют клетки, которые характеризуют данный вид опухоли, ими определяется морфологическая ее специфика. Строма опухоли образована как соединительной тканью органа, в котором она развилась, так и клетками самой опухоли.
Эндофитный рост – инфильтрирующий рост опухоли вглубь стенки органа. При этом опухоль с поверхности слизистой оболочки (например, желудка, мочевого пузыря, бронха, кишки) может быть почти незаметна.
Экзофитный рост – экспансивный рост опухоли в полость органа (например, желудка, мочевого пузыря, бронха, кишки). Опухоль при этом может заполнить значительную часть полости, соединяясь со стенкой ее ножкой.
В зависимости от числа очагов возникновения опухоли говорят об уницентрическом (один очаг) и мультицентрическом (множественные очаги) росте.
Традиционная и самая распространенная клинико-морфологическая классификация подразделяет все новообразования на два важнейших класса: доброкачественные и злокачественные.
Весьма важными в клиническом и прогностическом отношении являются гистологическая градация злокачественных новообразований по степени дифференцировки паренхимы, а также классификация по стадии инвазии.
По уровню гистологической дифференцировки выделяют: Высокодифференцированные опухоли (степень G1, по строению и функции ткань опухоли ближе всего к своему нормальному аналогу;
клеточный атипизм и полиморфизм в них выражены слабо;
склонность к росту, инвазии и метастазированию не достигает максимального уровня).
Умереннодифференцированные опухоли (степень G2, перечисленные показатели выражены сильнее, степень злокачественности выше).
Низкодифференцированные опухоли (степень G3, атипизм, полиморфизм, быстрый инвазивный рост, метастазирование выражены особенно сильно, что реализуется в более значительных злокачественных потенциях.
Для обозначения стадий инвазии и метастазирования чаще всего пользуются классификацией, отражающей стадии прорастания и распространения опухоли и получившей название системы TNM. Буквой Т (tumоr) обозначают протяженность местной инвазии в зоне основного опухолевого узла; буквой N (пodes) – вовлечение в метастатический процесс региональных лимфатических узлов; буквой М (metastases) – наличие дистантных гематогенных метастазов. Индексация символа Т, означающая ту или иную стадию (уровень) внутриорганной инвазии первичного опухолевого узла, имеет отличия, специфичные для разных органов. Однако укажем на некоторые общие принципы: ТХ – опухоль не обнаруживается; ТО – инвазивного процесса нет, но может быть доброкачественная опухоль; TIS – внутриэпителиальная форма рака – карциномы iп sitи (рака "на месте"), возникающего в толще эпителия без прорастания через базальную мембрану, т. е. без главного признака злокачественности – инвазии; Т1 – опухолевая инвазия в толщу слизистой оболочки и подслизистого слоя трубчатых и полых органов; Т2-3 – инвазия в/через мышечные слои; Т4 – прорастание сквозь стенку органа. Несколько иная индексация принята в отношении букв N и М: NO – нет метастазов в регионарных лимфатических узлах; Nl , N2 или NЗ – один, два или три лимфогенных метастаза (или же: поражены первый, второй или третий уровни регионарных коллекторов); МО – нет гематогенных метастазов; Мl(печ) или M2(лeг) – один метастаз в печени или два в легких, а М l (печ), 2(лег) - один метастаз в печени и два в легких одновременно.
Наиболее демонстративной для изучения опухолей, как общего патологического процесса, представляется классификация опухолей основанная на нескольких принципах: гистогенетическом, морфологии, локализации, особенностей структуры в отдельных органах (органоспецифические, органонеспецифические).
Согласно этой классификации выделяют семь групп опухолей (включающих более 200 наименований).
ü Эпителиальные (органонеспецифические) опухоли
ü Эпителиальные (органоспецифические) и железистые опухоли
ü Мезенхимальные опухоли
ü Опухоли меланинобразующей ткани
ü Опухоли центрального и периферического отделов нервной системы и оболочек мозга (нейроэктодермальные и менингососудистые)
Словно вновь возникший орган. Вначале строение опухоли очень похоже на нормальную анатомическую структуру, но – не там, где надо, и не такое, какое должно быть.
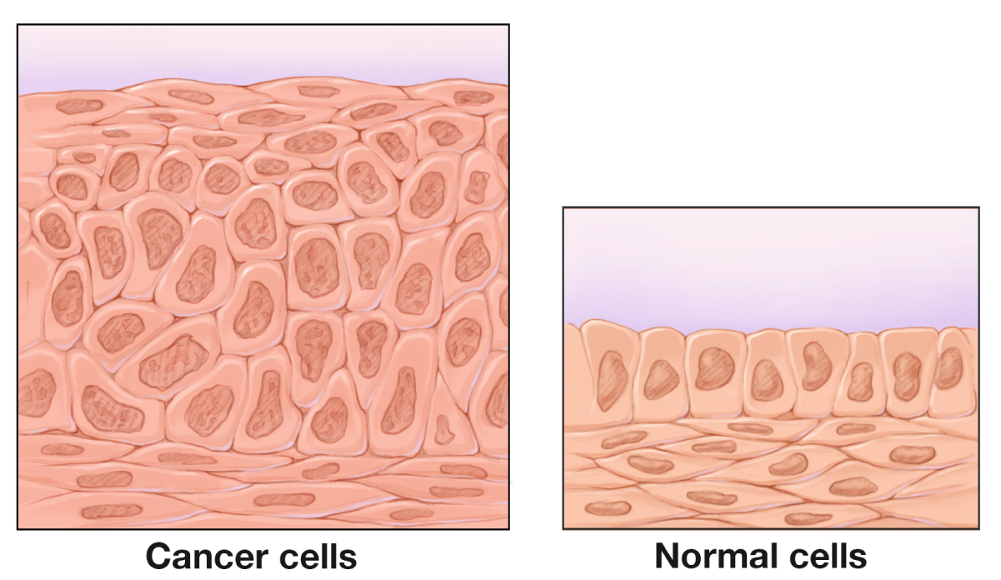
Слева – клеточная атипия, справа – норма
Строение опухоли
Возникшее и растущее в организме человека злокачественное новообразование внешне смахивает на необычный и неведомый орган, вдруг появившийся в нетипичном месте. В большинстве случаев на начальных этапах формирования строение опухоли – это 2 основные части:
- Паренхима (масса опухолевых клеток, как основа Карциномы);
- Строма (наружная оболочка, как граница между злом и добром).
У разных видов злокачественных новообразований могут быть внешние отличия и анатомические нюансы, но – общее строение опухоли практически во всех случаях одинаково: паразитирующий многоклеточный организм, окруженный со всех сторон капсулой.
Раковая опухоль
Основная часть опухолевого очага представлена множеством клеточных структур, которые с разной степенью выраженности отличаются от нормы. В лучшем случае – высокодифференцированные (очень похожие на исходную ткань). В худшем случае – низкодифференцированные клетки, которые сильно отличаются от нормальных клеточных структур организма.
Главный отличительный признак рака при гистологическом исследовании – атипичность, которая может быть:
- Клеточной (опухолевые клетки отличаются от нормы размерами, формой и внутренним содержанием);
- Тканевой (разруха, безумие и хаос в клеточных структурах, когда крайне сложно понять, какой была исходная ткань до возникновения раковой опухоли).
Важнейший признак злокачественности – инвазивный рост, когда опухолевая ткань преодолевает защитный барьер и начинает разрушать здоровые ткани организма. С того момента, как начинается прогрессирующее инфильтративное разрастание злокачественного новообразования, крайне сложно оценивать строение опухоли с точки зрения какой-либо нормальности.
Внешняя капсула
Строма практически всегда состоит из нормальных клеток. По сути, это баррикады и редуты, возведенные организмом для защиты от паразита. Ткань стромы – это фиброзные, соединительнотканные, мышечные и эндотелиальные структуры, разрастающиеся в ответ на негативное влияние опухоли.
Важный признак неустанно ведущейся битвы с паразитом – наличие в строме большого количества лейкоцитов.
В зависимости от толщины и размеров стромальной капсулы выделяют 3 варианта рака:
- Солидный (минимум защитных структур);
- Простой (средняя толщина – ни много, ни мало);
- Фиброзный (максимум стромального компонента вокруг опухолевой ткани).
Толщина стромы напрямую зависит от скорости роста опухоли и агрессивности рака. Солидное злокачественное новообразование – это быстрорастущие опухоли с неблагоприятным прогнозом, фиброзные – медленные виды карцином, в борьбе с которыми есть надежда на благоприятный исход.
На начальных стадиях формирования всё, как у других – паренхима + строма. Вначале строение опухоли похоже на хоть и странный, но обычный орган, неожиданно появившийся в нетипичном месте, но как только рак начинает активно прогрессировать, об анатомических сходствах можно забыть: зародившись изнутри из собственных клеток организма хозяина, со временем Карцинома превращается в чужеродного и хищного зверя с определенной степенью разумности.
Читайте также:

