В пожилом возрасте чаще встречается лейкоз
Описание лейкозов у пожилых людей
Известно, что такое заболевание как лейкоз чаще встречается у взрослых людей, а именно пожилых. Это можно объяснить нередкими предшествующими гематологическими нарушениями, которые человек приобретает с возрастом. Их еще называют предлейкозами, что подразумевает собирательный характер. Минимальные симптомы анемии, обычная инфекция или кровоточивость в течение нескольких десятков дней предшествуют постановку диагноза острый миелоидный лейкоз, а также сигнализируют о возможном наличии предлейкозных заболеваний. Для пожилых людей характерно возникновение предшествующих симптомов намного чаще, чем у людей среднего возраста и детей, но уже сформировавшийся лейкоз не имеет ярко выраженных возрастных различий в симптоматике таких предлейкозных заболеваний как анемия, тромбоцитопения, спленомегалия, гепатомегалия, лимфаденопатия или лейкоцитоз. Намного сложнее бороться с возникшими инфекциями организмам пожилых людей, так как их иммунная система намного слабее, чем у людей моложе возрастом.
Все виды опухолей характеризуются стадированием, при котором исследуют размеры и распространенность заболевания в организме. О лейкозах этого не скажешь, потому что они не имеют опухолевых образований. При лейкозе поражаются все ткани костного мозга и чаше всего в момент его диагностирования поражены и другие органы.
Формы лейкозов
Названия донного типа говорит само за себя, так как клетки данной формы заболевания развиваются стремительно, но до конца не имеют свойства достигать зрелости.
Данные формы заболевания характеризуются зрелым видом клеток, но характер у них патологический, то есть измененный. Они способны жить довольно долгое время, замещая при этом лейкоциты.
Они имеют разные типы клеток, благодаря которым формируется заболевание. В развитии лимфобластного лейкоза участвуют лимфоциты костного мозга, а миелоидного гранулоциты и моноциты.
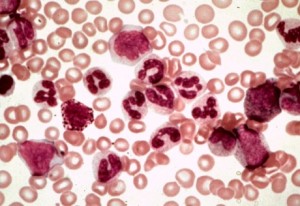
Лимфобластный лейкоз
Все формы лейкозов у пожилых людей имеют одно общее свойство: они развиваются постепенно и не имеют характерных для данного вида заболевания симптомов. Подозревать лейкоз можно при длительной повышенной температуре, частой утомляемости и склонности к инфекционным заболеваниям. Но диагностировать его можно только при прохождении определенного набора медицинских исследований. Поэтому у людей старческого возраста часто заболевание обнаруживают в уже развитом состоянии. Четко определяющих причин возникновения заболевания не выявлено, но лейкозы взрослых характеризуются онкогенной и специфической мутацией хромосом, благодаря которым количество кроветворных клеток стремительно увеличивается. Например: в процессе развития хронического лимфобластного лейкоза хромосома 9 переносится на хромосому 22. для данного процесса характерно внутриутробное развитие, то есть у новорожденных детей он уже начался, а вот последствия проявятся приблизительно после тридцати лет жизни.
- При типичной доброкачественной форме происходит генерализованное увеличение лимфатических узлов, умеренная гепатоспленомегалия, кровь имеет лейкемическую картину, анемия отсутствует, инфекционные и аутоиммунные нарушения не имеют ярко выраженного характера. Такие формы лейкоза протекают длительно и имеют благоприятный характер. Наиболее распространенное заболевание из всех известных форм.
- Формы лейкоза характеризующиеся злокачественным вариантом протекают тяжело. Лимфатические узлы имеют плотную структуру. Они образуют конгломераты. Заболевание сопровождается высоким уровнем лейкоцитоза, нарушается процесс кровотворения. Часто возникают инфекционные осложнения.
- Спленомегалические формы заболевания характеризуются нормальным или немного сниженным количеством лейкоцитов в крови и стремительно развивающейся анемией. При этом брюшные лимфоузлы увеличиваются в размерах, а периферические лимфаденопатии отсутствуют.
- Костномозговые формы имеют лейкемическую картину крови, стремительно развивающуюся анемию и тромбоцитопению, для которой характерен геморрагический синдром. Лимфоузлы и селезенка при этом имеют нормальные размеры. Поражение костного мозга имеет изолированный характер.
- Кожные формы заболевания называют синдромом Сезари. Для них характерна лейкемическая инфильтрация кожи.
- Существуют также формы, при которых увеличиваются лишь отдельные группы лимфоузлов. Для них характерна соответствующая клиническая симптоматика.
Передается ли лейкоз по наследству?
Последние исследования, проводимые европейскими учеными доказали, что данное заболевание передается по наследству, но его нельзя считать неизбежным для сына, если лейкоз был у отца. Развитие лейкоза провоцируют генетические факторы, присутствующие в человеческом организме. Таких факторов существует несколько, и именно они играют главенствующую роль в том, что заболевание передается по наследству.
Определить существование таких факторов помогли специальные генетические анализы, которые проводились на здоровых людях и страдающих лейкозом. Здоровые и больные люди имели совершенно разные возраста и полы, что исключало возможность неточностей в результатах анализов. Исследования показали, что восемь из десяти человек, участвовавших в эксперименте, являлись носителями хотя бы одного генетического фактора, который может спровоцировать заболевание. Также с наличием их в организме человек может прожить всю жизнь, будучи совершенно здоровым, но риск заболеть у него значительно выше, поэтому по наследству лейкоз может передаться не только близкому родственнику, но и дальнему.
Заболевание лейкозом у новорожденных
Довольно редкое явление, но все же возможное. Лейкозы у новорожденных обычно сочетаются с рядом других врожденных аномалий. Например: всякого вида уродства, заболевание Дауна, порок сердца и т.д. Эффективного метода лечения данного заболевания, к сожалению, нет, поэтому последствия всегда фатальны. Уход за ребенком может продолжаться от двух до трех месяцев, после чего наступает смерть.
Уход за больными лейкозом
Больному острым лейкозом, как правило, рекомендуют госпитализацию в гематологическом стационаре, где он может получить надлежащий уход. Он находится в асептической палате, где ограничиваются посещения. Это делается для того чтобы больной меньше подвергался воздействию всяческих инфекций, последствия которых могут быть фатальными, так как организм потерял способность бороться.
Но не только этим обеспечивается должный уход за больным. Лежачий пациент требует частого изменения положения тела во избежание образования пролежней. При проветривании обязательно укрывать все тело больного.
Специализированный уход за больным включает также специальное питание. Пища должна быть калорийной, легкоусвояемой и витаминизированной по максимуму. Порции не должны быть большими, а пища грубой.
Кроме этого больной должен получать соответствующее лечение. При приеме цитостатиков часто развивается рвота, поэтому ему нужны противорвотные препараты. При этом уход за больным включает обеспечение пациента специальной посудой, поддерживание головы в процессе рвоты таким образом, чтобы рвотные массы не мешали дыхательному процессу, а также после того как больной перестал рвать, обеспечить полоскание рта и помочь нормализировать дыхание.
Уход за больным требует внимательного отношения к кожному покрову и регулярно проводить гигиенические процедуры. При наличии пораженных участков кожи соответствующе обрабатывать. При повышении температуры тела принять меры, которые предусматривает уход за лихорадочным больным.
В связи с вышесказанным лучше, когда уход за больным осуществляют профессионалы, которые знают, как действовать в той или иной ситуации. Ведь одно неверное действие могут вызвать непредвиденные последствия.
Виды лейкозов - острые и хронические
Анатомия и физиология костного мозга
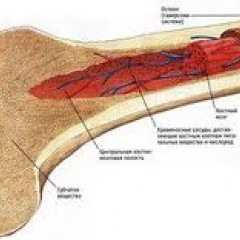
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
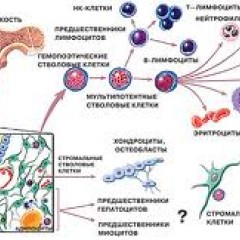
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы - по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток - предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
- Полихимиотерапия, применяется с целью противоопухолевого действия:
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.
Хронический лейкоз – это одна из форм рака крови, которая характеризуется избыточным размножением в органах кроветворения зрелых клеток крови и диагностируется чаще у пожилых пациентов.

Симптомы заболевания
Проявления хронического лейкоза можно условно разделить на группы:
- Симптомы из-за интоксикации организма продуктами распада опухоли:
- утомляемость, причем больной ощущает, что он полностью лишился сил действовать;
- внезапная слабость, даже если перед этим не было физической или умственной активности;
- частые головокружения;
- повышение температуры тела.
- Проявления, которые указывают на рост опухоли:
- увеличение лимфоузлов, которое обнаруживается путем прощупывания;
- болевые ощущения и чувство тяжести в верхней части живота с левой стороны, что указывает на увеличение селезенки;
- отек шеи, лица, конечностей, которые появляются при увеличении внутригрудных лимфоузлов.
- Анемические:
- обморочные состояния;
- снижение работоспособности;
- расстройства зрения и слуха;
- одышка, учащенное сердцебиение даже после незначительных физических нагрузок;
- боли колющего характера в области груди.
- Симптомы, связанные с кровоизлиянием (при хроническом лейкозе могут быть слабо выражены):
- кровоизлияния могут быть подкожные или подслизистые;
- кровотечения различной локализации.
- Нарушения в работе иммунной системы: присоединение инфекционных заболеваний, которые могут развиваться достаточно быстро, поскольку белые кровяные тельца в крови не могут полностью выполнять свою функцию из-за измененной структуры.
При развитии заболевания человек теряет аппетит и соответственно уменьшается его масса тела.
Причины
На данный момент врачами выделяются определенные факторы, которые провоцируют развитие хронического лейкоза. Наиболее частыми из них являются:
- воздействие больших доз радиации (например, при взрыве атомной бомбы или при аварии на атомном реакторе);
- длительное воздействие на организм гербицидов или пестицидов (в частности, с этим сталкиваются работающие в сфере сельского хозяйства);
- работа с химическими средствами – лаками, красками;
- кишечные инфекции, туберкулез;
- хирургические вмешательства;
- возможное присутствие высоковольтных линий передач могут провоцировать развитие хронического лейкоза, однако данный факт не доказан;
- курение;
- стрессы.
К сожалению, предотвратить заболевание невозможно, поскольку не всегда больные находились в указанных условиях.
Помимо этого существует вирусно-генетическая теория возникновения хронического лейкоза. Согласно этой теории существуют определенные вирусы, которые, попадая в организм, способны проникать внутрь зрелых клеток костного мозга и лимфатических узлов при сниженном иммунитете. Влияние наследственности на развитие заболевания также имеет место быть, поскольку научно доказано наличие модифицированным хромосом у больных.
Формы хронического лейкоза
Существует несколько распространенных форм хронического лейкоза. Дифференциация очень важна во время диагностики для выбора оптимальной схемы лечения.
Наиболее распространенными формами являются:
- Миелоцитарный лейкоз – характеризуется активизацией выработки гранулоцитов (например, нейтрофилов), которые и служат субстратом для развития опухоли. Исход – бластный криз, при котором лечение безрезультатно. Причина развития заключается в мутации стволовых клеток. Проявляется снижением массы тела, увеличением печени и селезенки, диагностируются характерные изменения в структуре костного мозга и периферической крови. В качестве осложнений выступают геморрагический диатез, воспалительные поражения органов (пневмония, бронхит и другие).
- Лимфоцитарный лейкоз характеризуется большим количеством злокачественных лимфоцитов. Эти клетки находятся на стадии полной зрелости. Помимо этого увеличиваются и лимфатические узлы. На ранней стадии пациент отмечает потерю аппетита, утомляемость, одышку, прощупывается увеличенная селезенка. Может появляться нетипичная сыпь.
Методы диагностики лейкоза

Постановке окончательного диагноза предшествует проведение ряда исследований:
- анализ крови с целью определения количества тромбоцитов и лейкоцитов (при хроническом лейкозе первый показатель будет ниже нормы, второй – выше);
- биохимический анализ крови, который даст информацию о функциональных процессах органов и систем организма;
- анализ мочи покажет, присутствуют ли внутренние кровотечения;
- пункция костного мозга: цель исследования – уточнение диагноза и подбор методики лечения;
- спинномозговые пункции с целью выявления наличия опухолевых клеток, которые распространяются по всей спинномозговой жидкости, изучения особенностей организма и составления оптимальной схемы химиотерапии;
- исследование лимфатических узлов одним из возможных методов: пункция или хирургическое удаление с дальнейшим исследованием.
Определить тип хронического лейкоза помогают следующие исследования:
- цитохимия;
- проточная цитометрия;
- иммунноцитохимия;
- молекулярно-генетические исследования;
- цитогенетика.
Помимо этого проводится рентгенологическое исследование органов грудной клетки, поскольку хронический лейкоз характеризуется увеличением внутригрудных лимфоузлов. Используется и томография, в тех случаях, когда есть необходимость изучения состояния лимфатических узлов брюшной полости.
Исследованию поддается головной и спинной мозг путем проведения магнитно-резонансной томографии. Эта процедура дифференцирует кистозные образования и опухоль.
Важную роль в постановке диагноза играет и физический осмотр пациента, поскольку хронический лейкоз имеет и внешние проявления, например, присутствует бледность кожи и возможные подкожные кровоизлияния.
Правила лечения
После постановки диагноза врач назначает специальные препараты, которые подавляют рост злокачественных клеток, сокращают способность к размножению, а также дальнейшему их развитию.
Полного выздоровления можно достичь исключительно путем пересадки донорского костного мозга. Результативность операции зависит от нескольких факторов. В первую очередь играет роль возраст пациента. Также влияет и количество проведенных переливаний крови до операции, если их больше 10, то результативность пересадки значительно ниже. Если возможности в трансплантации нет, тогда используют другие методы лечения:
- На начальной стадии заболевания особое внимание уделяется лечению инфекционных осложнений.
- Развернутая стадия требует проведения химиотерапии: использование медикаментов, которые убивают раковые клетки.
- Применение антител к клеткам опухоли. Такими антителами являются специальные белки, которые способны разрушать клетки опухоли.
- Использование интерферона. Данный препарат активно воздействует на клетки опухоли и вирусы, а также повышает иммунитет пациента.
- Лучевая терапия проводится с целью уменьшить опухоль. Используется в том случае, когда метод химиотерапии недоступен.
- Переливание эритроцитарной массы. Проводится исключительно по абсолютным показаниям. Таковыми показаниями являются анемическая кома и тяжелая степень хронического лейкоза.
- Переливание тромбоцитарной массы. Показание к данной процедуре – значительное снижение тромбоцитов в крови, что является следствием кровотечений.
Чем раньше начать лечение, тем больше шансов достичь выздоровления. Именно поэтому при появлении даже незначительных, на первый взгляд, симптомов следует обращаться к врачу для постановки диагноза.
Хронический лейкоз – это одна из форм рака крови, которая характеризуется избыточным размножением в органах кроветворения зрелых клеток крови и диагностируется чаще у пожилых пациентов.

Симптомы заболевания
Проявления хронического лейкоза можно условно разделить на группы:
- Симптомы из-за интоксикации организма продуктами распада опухоли:
- утомляемость, причем больной ощущает, что он полностью лишился сил действовать;
- внезапная слабость, даже если перед этим не было физической или умственной активности;
- частые головокружения;
- повышение температуры тела.
- Проявления, которые указывают на рост опухоли:
- увеличение лимфоузлов, которое обнаруживается путем прощупывания;
- болевые ощущения и чувство тяжести в верхней части живота с левой стороны, что указывает на увеличение селезенки;
- отек шеи, лица, конечностей, которые появляются при увеличении внутригрудных лимфоузлов.
- Анемические:
- обморочные состояния;
- снижение работоспособности;
- расстройства зрения и слуха;
- одышка, учащенное сердцебиение даже после незначительных физических нагрузок;
- боли колющего характера в области груди.
- Симптомы, связанные с кровоизлиянием (при хроническом лейкозе могут быть слабо выражены):
- кровоизлияния могут быть подкожные или подслизистые;
- кровотечения различной локализации.
- Нарушения в работе иммунной системы: присоединение инфекционных заболеваний, которые могут развиваться достаточно быстро, поскольку белые кровяные тельца в крови не могут полностью выполнять свою функцию из-за измененной структуры.
При развитии заболевания человек теряет аппетит и соответственно уменьшается его масса тела.
Причины
На данный момент врачами выделяются определенные факторы, которые провоцируют развитие хронического лейкоза. Наиболее частыми из них являются:
- воздействие больших доз радиации (например, при взрыве атомной бомбы или при аварии на атомном реакторе);
- длительное воздействие на организм гербицидов или пестицидов (в частности, с этим сталкиваются работающие в сфере сельского хозяйства);
- работа с химическими средствами – лаками, красками;
- кишечные инфекции, туберкулез;
- хирургические вмешательства;
- возможное присутствие высоковольтных линий передач могут провоцировать развитие хронического лейкоза, однако данный факт не доказан;
- курение;
- стрессы.
К сожалению, предотвратить заболевание невозможно, поскольку не всегда больные находились в указанных условиях.
Помимо этого существует вирусно-генетическая теория возникновения хронического лейкоза. Согласно этой теории существуют определенные вирусы, которые, попадая в организм, способны проникать внутрь зрелых клеток костного мозга и лимфатических узлов при сниженном иммунитете. Влияние наследственности на развитие заболевания также имеет место быть, поскольку научно доказано наличие модифицированным хромосом у больных.
Формы хронического лейкоза
Существует несколько распространенных форм хронического лейкоза. Дифференциация очень важна во время диагностики для выбора оптимальной схемы лечения.
Наиболее распространенными формами являются:
- Миелоцитарный лейкоз – характеризуется активизацией выработки гранулоцитов (например, нейтрофилов), которые и служат субстратом для развития опухоли. Исход – бластный криз, при котором лечение безрезультатно. Причина развития заключается в мутации стволовых клеток. Проявляется снижением массы тела, увеличением печени и селезенки, диагностируются характерные изменения в структуре костного мозга и периферической крови. В качестве осложнений выступают геморрагический диатез, воспалительные поражения органов (пневмония, бронхит и другие).
- Лимфоцитарный лейкоз характеризуется большим количеством злокачественных лимфоцитов. Эти клетки находятся на стадии полной зрелости. Помимо этого увеличиваются и лимфатические узлы. На ранней стадии пациент отмечает потерю аппетита, утомляемость, одышку, прощупывается увеличенная селезенка. Может появляться нетипичная сыпь.
Методы диагностики лейкоза

Постановке окончательного диагноза предшествует проведение ряда исследований:
- анализ крови с целью определения количества тромбоцитов и лейкоцитов (при хроническом лейкозе первый показатель будет ниже нормы, второй – выше);
- биохимический анализ крови, который даст информацию о функциональных процессах органов и систем организма;
- анализ мочи покажет, присутствуют ли внутренние кровотечения;
- пункция костного мозга: цель исследования – уточнение диагноза и подбор методики лечения;
- спинномозговые пункции с целью выявления наличия опухолевых клеток, которые распространяются по всей спинномозговой жидкости, изучения особенностей организма и составления оптимальной схемы химиотерапии;
- исследование лимфатических узлов одним из возможных методов: пункция или хирургическое удаление с дальнейшим исследованием.
Определить тип хронического лейкоза помогают следующие исследования:
- цитохимия;
- проточная цитометрия;
- иммунноцитохимия;
- молекулярно-генетические исследования;
- цитогенетика.
Помимо этого проводится рентгенологическое исследование органов грудной клетки, поскольку хронический лейкоз характеризуется увеличением внутригрудных лимфоузлов. Используется и томография, в тех случаях, когда есть необходимость изучения состояния лимфатических узлов брюшной полости.
Исследованию поддается головной и спинной мозг путем проведения магнитно-резонансной томографии. Эта процедура дифференцирует кистозные образования и опухоль.
Важную роль в постановке диагноза играет и физический осмотр пациента, поскольку хронический лейкоз имеет и внешние проявления, например, присутствует бледность кожи и возможные подкожные кровоизлияния.
Правила лечения
После постановки диагноза врач назначает специальные препараты, которые подавляют рост злокачественных клеток, сокращают способность к размножению, а также дальнейшему их развитию.
Полного выздоровления можно достичь исключительно путем пересадки донорского костного мозга. Результативность операции зависит от нескольких факторов. В первую очередь играет роль возраст пациента. Также влияет и количество проведенных переливаний крови до операции, если их больше 10, то результативность пересадки значительно ниже. Если возможности в трансплантации нет, тогда используют другие методы лечения:
- На начальной стадии заболевания особое внимание уделяется лечению инфекционных осложнений.
- Развернутая стадия требует проведения химиотерапии: использование медикаментов, которые убивают раковые клетки.
- Применение антител к клеткам опухоли. Такими антителами являются специальные белки, которые способны разрушать клетки опухоли.
- Использование интерферона. Данный препарат активно воздействует на клетки опухоли и вирусы, а также повышает иммунитет пациента.
- Лучевая терапия проводится с целью уменьшить опухоль. Используется в том случае, когда метод химиотерапии недоступен.
- Переливание эритроцитарной массы. Проводится исключительно по абсолютным показаниям. Таковыми показаниями являются анемическая кома и тяжелая степень хронического лейкоза.
- Переливание тромбоцитарной массы. Показание к данной процедуре – значительное снижение тромбоцитов в крови, что является следствием кровотечений.
Чем раньше начать лечение, тем больше шансов достичь выздоровления. Именно поэтому при появлении даже незначительных, на первый взгляд, симптомов следует обращаться к врачу для постановки диагноза.
Читайте также:

