Колопроктология рак прямой кишки
- Анальная трещина
- Аномалии развития толстой кишки
- Болезнь Крона
- Выпадение прямой кишки
- Геморрой
- Дивертикулярная болезнь
- Ишемический колит
- Кишечные стомы
- Наследственный неполипозный рак толстой кишки
- Недостаточность анального сфинктера
- Неэпителиальные опухоли толстой кишки
- Остроконечные кондиломы
- Острый парапроктит
- Полипы толстой кишки
- Рак анального канала
- Рак прямой кишки
- Рак ободочной кишки
- Ректовагинальные свищи
- Ректоцеле
- Семейный аденоматоз
- Синдром раздраженного кишечника
- Хронический парапроктит
- Эндометриоз толстой кишки
- Эпителиальный копчиковый ход
- Язвенный колит
Адрес:
123423, Москва,
ул. Саляма Адиля 2
Телефон для записи на прием к врачу поликлиники:
8 (499) 642-54-40
с 9:00 до 20:00
Телефон для записи на амбулаторные исследования (регистратура):
8 (499) 199-84-62
пн.-пт. с 9.00 до 16.00
Лечение анальной трещины инновационными малоинвазивными методами (ботулотоксин и т.д.). Телефон для записи на прием к к.м.н
Жаркову Е.Е.:
Телефон для записи онкологических больных на платную консультацию к проф. Е.Г Рыбакову и д.м.н. С.В. Чернышову:
Ведущие специалисты в стране в лечении полипоза (предраковое заболевание), пресакральных тератом малого таза.
Проф. д.м.н. Кузьминов А. М.
Вышегородцев Д. В.
Послеродовые деформации промежности, ректоцел, недержание, HAL/RAR c УЗИ навигацией.
д.м.н. Титов А.Ю.
Ректовагинальные свищи
к.м.н. Мудров А.А.
Лазерные технологии: Геморрой, прямокишечные свищи. Костарев И.В.
Лечение метастатического поражения печени при колоректальном раке.
к.м.н. Пономаренко А.А.
Уникальные молекулярно-генетические исследования при раке толстой кишки.
д.м.н. Цуканов А.С.
Схема проезда:
Как аденома превращается в карциному?

Рак прямой кишки - одна из самых изученных злокачественных опухолей. Как правило, рак прямой кишки образуется из доброкачественных кишечных полипов (аденом). Этот процесс может занимать не один год. Изменения полипа в рак включает в себя необратимые изменения (мутации) в генах клеток слизистой оболочки кишечной стенки. Это ведет к потере естественных механизмов деления клеток, что, в свою очередь, обуславливает их неконтролируемый рост, то есть превращение в раковые клетки. Они игнорируют нормальные границы окружающих тканей и прорастают в близлежащие структуры. Этот процесс называют инвазивным ростом опухоли. Эти клетки проникают в толщу кишечной стенки, отодвигая и разрушая естественную клеточную массу. Достигнув кровеносных и лимфатических сосудов, они переносятся в другие части человеческого тела, образуя дочерние опухоли. Эти колонии называются метастазами. Процесс образования карциномы из доброкачественного кишечного полипа может занимать примерно 5-10 лет. Риск рака повышается с возрастом. Возраст большинства пациентов с колоректальным раком более 50 лет. Генные мутации также могут быть наследственными, то есть, передаваться по наследству. В таких случаях процесс образования опухоли протекает быстрее и рак может возникнуть в более молодом возрасте.
Факторы риска, предрасполагающие к развитию рака прямой кишки.
Повышенный риск колоректального рака связывают с:
- вредными привычками (питание с большим количество мяса и жира, и малым количеством растительной клетчатки, курение, алкоголь, избыточный вес и малая двигательная активность);
- воспалительными заболеваниями кишечника (язвенный колит, болезнь Крона);
- доброкачественными кишечными полипами (аденомы);
- случаями колоректального рака или полипов в предыдущих поколениях семьи (наследственная предрасположенность);
- перенесенными или сопутствующими другими типами рака (рак груди, яичников, матки).
Каковы симптомы рака прямой кишки?
Рак прямой кишки не развивается и не вырастает за ночь. Проходят месяцы, и даже годы, прежде чем опухоль вырастает до ощутимых симптомов. Вот почему рак может протекать без клинических проявлений или малосимптомно.
К основным симптома рака прямой кишки относятся:
- изменения характера стула (задержка стула, диарея, "лентовидный стул" или частые ложные позывы к дефекации без выхода стула);
- примесь крови или слизи в кале;
- повторяющиеся болевые приступы в животе;
- стойкое вздутие живота;
- общие симптомы, такие как снижение работоспособности, или снижение массы тела.
Эти симптомы могут встречаться при целом ряде других заболеваний. Это требует дополнительной осторожности и неотложного выяснения причин при данных жалобах.
Какие методы используются для предупреждения и ранней диагностики рака?
Пальцевое ректальное исследование.
Пальцевое ректальное исследование - основной и самый простой диагностический метод в арсенале колопроктолога, не требующий применения специальной аппаратуры. В процессе выполнения данной манипуляции специалист исследует прямую кишку путем введения указательного пальца внутрь кишки. При проведении пальцевого ректального исследования можно определить наличие внутри- и внекишечных образований на высоте до 10 см от края заднего прохода, оценить характер образования (доброкачественный или злокачественный), вовлечение в опухолевый процесс соседних органов и тканей. При наличии внутрипросветных образований пациентам обязательно выполняется биопсия (берется кусочек) с целью определения гистологической структуры и постановки точного диагноза.
Анализ кала на скрытую кровь (гемокультуральный тест).
Этот тест заключается в исследовании трех последовательных порций кала на наличие крови, которая может быть не видна невооруженным глазом (скрытая кровь). Кровь в кале - не обязательный симптом для постановки диагноза рак прямой кишки. Несмотря на то, что данный симптом чаще наблюдается при геморрое, кишечных полипах или воспалительных заболеваниях, обнаружение крови в кале - прямое показание к колоноскопии.
Онкомаркеры.
Это субстанции, продуцируемые в большом количестве опухолевыми клетками. Они малоспецифичны и выявляются в крови также у здоровых людей. По этой причине отрицательные или нормальные величины онкомаркеров не исключают рак, также как и повышенные онкомаркеры не подтверждают рак. Наиболее специфические маркеры для рака прямой кишки - это РЭА (раковоэмбриональный антиген) и СА 19-9. Резкое повышение уровня онкомаркеров в крови может указывать на наличие отдаленных метастазов рака прямой кишки (в печени, легких), в послеоперационном периоде - на возникновение рецидива заболевания.
Сигмоскопия и ректоскопия.

Это укороченная версия колоноскопии, включающая эндоскопическое исследование сигмовидной кишки (сигмоскопия) или прямой кишки (ректоскопия). Эта процедура может быть применена в процессе выполнения полной колоноскопии. До 60% всех колоректальных опухолей расположены в нижних отделах ободочной кишки или в прямой кишке.
Колоноскопия.

Это наиболее информативный метод обследования толстой кишки. Он представляет собой введение гибкого инструмента (эндоскопа) через анус и сопровождается освещением и обследованием внутренней поверхности ободочной и прямой кишки. Для максимальной визуализации стенки кишки, она должна быть адекватно очищена применением специальных слабительных средств или клизмы. Колоноскопия - единственный метод, подтверждающий колоректальный рак, так как могут быть получены образцы тканей (биопсия). В дополнение, кишечные полипы могут быть не только обнаружены, но и удалены в ходе данной процедуры.
Ультразвуковое исследование (УЗИ) прямой кишки.

С помощью введения ультразвукового датчика через задний проход возможно исследование прямой кишки с помощью ультразвука. В отличие от ректоскопии, которая визуализирует распространение рака на внутренней поверхности кишки, УЗИ может показать степень прорастания опухоли сквозь кишечную стенку и в окружающие ткани, наличие метастазов в лимфатических узлах. Наряду с магнитно-резонансной томографией малого таза (МРТ) - это ключевое исследование для рака прямой кишки, которое показывает необходимость проведения химиолучевой терапии перед оперативным лечением.
Компьютерная томография (КТ).

Это радиологический метод, который представляет собой визуализацию человеческого тела в качестве виртуальных срезов. У больных раком прямой кишки КТ сканирование грудной клетки, брюшной полости и малого таза может выявить пораженные лимфатические узлы и метастазы в других органах (печень, легкие). Для лучшего обследования желудочно-кишечного тракта, пациент выпивает контрастное вещество примерно за час до исследования. Непосредственно перед КТ ободочная кишка наполняется также контрастным веществом, вводимым через задний проход. Это позволяет хорошо визуализировать опухоли прямой кишки.
Магнитно-резонансная томография (МРТ).

Также как и КТ, магнитно резонансная томография (МРТ) делает снимки человеческого тела в виде виртуальных срезов. Ключевое отличие заключается в использовании магнитного поля вместо облучения. Помимо информации о состоянии лимфатических узлов и о наличии метастазов в других органах, МРТ дает очень точную картину распространения опухоли в малом тазу. Это очень важно при раке прямой кишки. Наряду с УЗИ прямой кишки - это ключевое исследование для рака прямой кишки, которое показывает необходимость проведения химиолучевой терапии перед оперативным лечением. Использование МРТ ограничено у людей с кардиостимуляторами и металлическими имплантантами, а также у людей, страдающих клаустрофобией.
Позитронно - эмиссионная томография (ПЭТ).

Во время своего роста раковые клетки тратят больше энергии и поглощают больше глюкозы, чем здоровые клетки. Эти характеристики могут быть использованы для диагностики опухоли и ее метастазов. В ходе позитронно-эмиссионной томографии (ПЭТ) внутривенно вводится радиоактивно меченая глюкоза, которая поглощается быстро растущими метаболически - активными клетками (в основном, раковыми клетками), делая их видимыми в ходе исследования. Учитывая дороговизну метода, ПЭТ используется для выполнения специфических задач, таких как поиск метастазов, диагностики возможного рецидива заболевания.
Как лечится колоректальный рак?
Хирургическое вмешательство, направленное на полное удаление опухоли, является единственным методом, который дает шанс на излечение рака прямой кишки. До операции необходимо определить, является ли опухоль локализованной в прямой кишке или процесс генерализован (например, распространился в печень или легкие). Даже в случае распространения опухоли лечение еще возможно. В настоящее время опухоли прямой кишки небольших размеров удаляют сразу, без предоперационной химиолучевой терапии. Крупные опухоли требуют предоперационного лечения. В настоящее время есть два варианта лечения. Первый заключается в облучении опухоли прямой кишки довольно высокими дозами облучения в течение одной недели (короткий курс). Второй вариант - комбинация малых доз радиации и хорошо переносимой химиотерапии в течение пяти недель (длинный курс). Научные исследования показывают, что цель предварительного лечения (облучения) - это снижение риска местного рецидива (то есть вероятность того, что опухоль вернется после операции). Через 6-8 недель после окончания химиолучевой терапии проводится операция. Хирургическое лечение предусматривает полное удаление опухоли прямой кишки. После операции хирургические образцы (ткань, которую удалили во время операции) отправляются на патоморфологическое исследование, в ходе которого будет определена глубина распространения опухоли и наличие метастазов в лимфатических узлах. По результату патоморфологического исследования определяется целесообразность дополнительной профилактической послеоперационной химиотерапии.
Преинвазивный рак или ранние стадии рака прямой кишки - это самая начальная стадия заболевания.
На этой стадии раковые клетки не проникают за пределы собственной пластинки слизистой оболочки кишки, и все что необходимо – удаление этих клеток.
Как правило, рак на этой стадии обнаруживается случайно, так как никаких жалоб пациент не предъявляет. Симптоматика бедна специфическими проявлениями - больными могут отмечаться запоры, чувство тяжести в прямой кишке.
Чаще всего болезнь протекает без каких-либо симптомов и если обнаруживается на этой ранней стадии, то благодаря осмотру врача при пальпации или при проведении ректоскопии. Ректороманоскопия или ректоскопия позволяет врачу увидеть внутреннюю поверхность прямой кишки и оценить её изменения, увидеть полипы.
Противопоказаний к процедуре ректоскопии прямой кишки практически не существует.
Радикальный объем лечения на ранних стадиях рака прямой кишки либо эндоскопическая полипэктомия, либо трансанальная эксцизия (иссечение) или трансанальная резекция прямой кишки. Дальнейшее лечение при ранней стадии рака прямой кишки (стадии 0) не требуется.
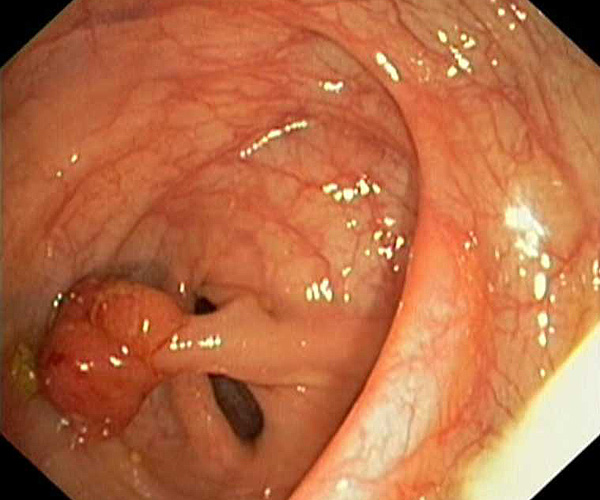 | 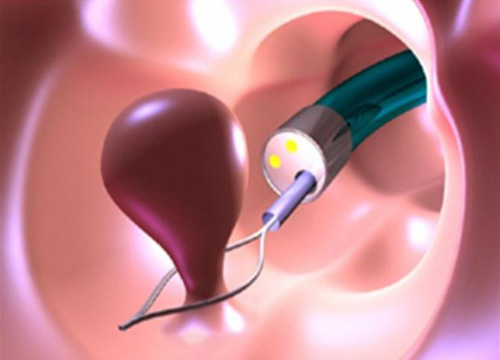 |
Радикальный объем лечения на ранних стадиях рака прямой кишки либо эндоскопическая полипэктомия, либо трансанальная эксцизия (иссечение) или трансанальная резекция прямой кишки. Дальнейшее лечение при ранней стадии рака прямой кишки (стадии 0) не требуется.
Инвазивный рак. При этой стадии рак прорастает в слизистый, подслизистый и мышечный слои стенки кишки, но не пророс сквозь стенку прямой кишки. Размер раковой опухоли не превышает 2 см, регионарное метастазирование отсутствует.
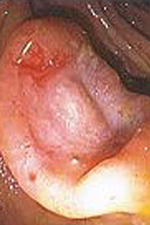
Основным лечением рака прямой кишки на первой стадии является операция - внутрибрюшная (передняя) резекция прямой кишки или брюшно-промежностная экстирпация прямой кишки в зависимости от уровня локализации (расположения) опухоли в прямой кишке. Операции также различают по месту расположения анастомоза (анастомоз - соединение двух участков прямой кишки при проведении операции). Анастомоз формируется с помощью специальных аппаратов и должен обеспечить герметичность (не допускать утечки), а также не должно быть сужения в месте наложения анастомоза.
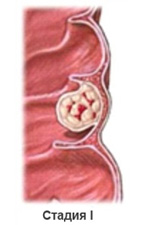
Как правило, дальнейшее послеоперационное (адъювантное) лечение не требуется. Если при исследовании материала удаленного во время операции обнаруживается значительное распространение опухоли, то пациенту назначается послеоперационная лучевая и/или химиотерапия.
В некоторых случаях при стадии I возможно выполнение органосохраняющих операций без проникновения в брюшную полость – трансанальная эндоскопическая микрохирургия или трансанальная резекция.
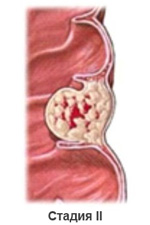
При второй стадии рак прорастает сквозь все слои стенки прямой кишки и может распространяться на окружающие ткани (параректальная клетчатка), но у пациента нет пораженных метастазами регионарных лимфатических узлов.
Лечение данной стадии заболевания – проведение операции в объеме, как и при лечении стадии I – внутрибрюшная (передняя) резекция прямой кишки или брюшно-промежностная экстирпация прямой кишки.
В последнее время большинство специалистов и данных научных исследований склоняются к необходимости предоперационной (неоадъювантной) химиолучевой терапии. В послеоперационном периоде также возможно проведение лучевой и/или химиотерапии.
При третьей стадии рака прямой кишки уже имеются метастазы в регионарных лимфатических узлах, но нет распространения рака на другие органы (отдаленные метастазы). При этой стадии заболевания лечение всегда комбинированное.
Как правило, оно начинается с предоперационной (неоадъювантной) химиолучевой терапии. Такая терапия может уменьшить первичную опухоль, перевести её из разряда неоперабельной – в операбельную, а также снижает вероятность местного (локорегионарного) рецидива опухоли в тазу.
Следующим этапом лечения является операция в одном из ранее приведенных объемов в зависимости от размеров, распространенности и локализации опухоли. В случае больших опухолей, проникающих в соседние органы (матка, влагалище, мочевой пузырь, предстательная железа) выполняется обширная операция – тазовая экзентерация – полное удаление всех перечисленных органов.
В послеоперационном периоде в обязательном порядке проводится 6 месячный курс адъювантной (послеоперационной) химиолучевой терапии.
При четвертой стадии рака прямой кишки имеется поражение раком других органов (отдаленные метастазы) в независимости от размеров первичной опухоли и наличия или отсутствия пораженных регионарных лимфатических узлов.
Варианты лечения этой стадии различные в каждом конкретном случае и зависят, прежде всего, от широты распространенности заболевания.
Если есть вероятность полного удаления как первичной опухоли, так и её метастазов (например, одиночные метастазы в печени и/или легких), то возможны следующие варианты лечения:
1. Обширная комбинированная операция с резекцией прямой кишки и удалением метастазов в каком-либо органе с последующей химиотерапией, или
2. Предоперационная химиотерапия с последующей операцией по удалению опухоли и её метастазов и послеоперационной массивной химиотерапией, или
3. Предоперационная химиолучевая терапия, затем операция, и затем еще более сильная послеоперационная химиотерапия.
Эти варианты могут значительно продлить жизнь, а в некоторых редких случаях даже излечить рак. Если рак прямой кишки не может быть удален хирургическим путем, то основной вариант лечения – химиотерапия.
Далее приведены основы международной классификации стадий злокачественных опухолей различных локализаций, в том числе опухолей прямой кишки. Классификация TNM (аббревиатура от Tumor, Nodus и Metastasis – опухоль, регионарные лимфоузлы, отдаленные метастазы) предложенна в 1989 году международным противораковым союзом. В настоящий момент используется 7-ое издание этой классификации, действующее с января 2010г.
В основе системы TNM для описания стадий рака и анатомической распространённости новообразования лежат 3 компонента:
T – распространённость первичной опухоли (от латинского tumor, опухоль);
N – наличие или отсутствие, а также распространённость метастазов в регионарных лимфатических узлах (от латинского слова nodus, что означает узел);
M – наличие или отсутствие отдалённых метастазов (по первой букве греческого термина - перемещение);
T1 – врастание в подслизистый слой
T2 – врастание в собственно мышечный слой
T3 – врастание в субсерозу или неперетонизированную околокишечную клетчатку
T4 – врастание опухоли в соседние органы или структуры или прорастание висцеральной брюшины
T4a – прорастание висцеральной брюшины
T4b – прорастание в другие органы и структуры
N1 – от 1 до 3 (включительно) пораженных метастазами регионарных лимфатических узлов
N1a – 1 лимфатический узел
N1b – 2-3 лимфатических узла
N1c — субсерозные диссеминаты без регионарных лимфатических узлов
N2 – более 3 регионарных метастазов
N2a – 4-6 лимфатических узлов
N2b – 7 или более лимфатических узлов
M1 – наличие отдаленных метастазов
M1a – метастазы в одном органе
M1b – метастазы более, чем в одном органе или по брюшине.
Окончательно стадия рака прямой кишки устанавливается после патоморфологического исследования удаленного во время хирургического вмешательства операционного материала.
ЗАПИСЬ НА ПРИЁМ 8(495)304-30-40 ТЕЛЕФОН ДЛЯ СПРАВОК 8(495)304-30-39 РАСПИСАНИЕ ВРЕМЕНИ ПРИЕМА
Рак прямой кишки
Рак прямой кишки — злокачественная опухоль, источником которой служат клетки, выстилающие прямую кишку. Опухоль может прорастать стенку кишки или выступать в ее просвет.
Рак прямой кишки занимает одно из лидирующих позиций в структуре злокачественных новообразований. Ежегодно в мире регистрируется около 1.5 млн. новых случаев колоректального рака, половина из них ежегодно умирает. Чаще болеют люди пожилого и старческого возраста, однако среди молодых он встречается в 8% случаев. В отношении колоректального рака (КРР) наиболее эффективными методами лечения являются скриннинг и профилактика. Результаты лечения напрямую зависят от впервые выявленной стадии заболевания. Так при первой стадии 5 летняя выживаемость составляет 87%, при второй - 65%, при третьей - 49%, а при четвертой - не привышает 12%.
Причины
До сих пор ученые не разобрались, что является истинной причиной рака прямой кишки. Однако факторы риска, которые способствуют его появлению, они все же выделили.
1. Особенности питания. Если в пище слишком много мяса и животных жиров, мало растительной клетчатки, то есть вероятность, что со временем человек может серьезно заболеть. Высококалорийные и легкоусвояемые продукты приводят к замедлению продвижения содержимого по кишечнику. Из-за этого канцерогенные вещества, которые могут входить в состав пищи или вырабатываться бактериямикишечника, слишком долго воздействуют на стенку прямой кишки. Известно, что среди вегетарианцев рак прямой кишки практически не встречается.
2. Работа с асбестом.
3. Длительно существующие воспалительные заболевания и полипы прямой кишки.
4. Папилломовирусная инфекция и анальный секс. Ученые обратили внимание, что у пассивных гомосексуалистов, инфицированных вирусом, шансы заболеть раком прямой кишки очень высоки.
Что происходит?
Как распознать?
Как и многие другие онкологические заболевания, рак прямой кишки в 5-15% всех случаев выявляют случайно на приеме у врача. Признаки, по которым человек может заподозрить у себя рак прямой кишки:
· выделения слизи, крови или гноя из заднего прохода;
· нарушение стула (чередование поносов и запоров);
· неприятные ощущения и боли в прямой кишке;
· боли при дефекации, ложные позывы на дефекацию.
Впрочем, даже появление этих симптомов, не всегда говорит о раке. Похожие провления имеют геморрой,парапроктит или синдром раздраженной кишки.
Диагностика
Диагностикой рака прямой кишки занимается врач-проктолог. Заподозрив, что у пациента рак, он в первую очередь проведет пальцевое исследование прямой кишки. Этот простой метод позволяет выявить опухоль, расположенную на расстоянии до 15 см от анального отверстия и даже немного выше. Также врач даст направление на анализ кала для выявления в нем скрытой крови. Для подтверждения диагноза обязательно назначают ректороманоскопию: осмотр прямой кишки через ректоскоп — специальную полую металлическую трубку, к которой подведен источник света. В ходе ректороманоскопии можно сделать биопсию — отщипнуть небольшой кусочек опухоли для подробного исследования под микроскопом (гистологическое исследование). Только гистологическое исследование позволяет понять, какая опухоль перед нами: доброкачественная или злокачественная? В качестве дополнительных методов диагностики врач может назначить УЗИ с датчиком, который вводится в прямую кишку, ирригоскопию, колоноскопию, компьютерную томографию или рентгеновское исследование.
Лечение
Основной метод лечения рака прямой кишки — хирургическое удаление опухоли. Какую операцию выбрать, врач решает в зависимости от того, где расположена опухоль и насколько она проросла кишку. Если позволяют технические условия, вместе с опухолью удаляют только часть прямой кишки, после чего ее целостность восстанавливают: ушивают образовавшуюся рану. При операции Гартмана опухоль удаляют, верхний конец кишки выводят в виде колостомы (выведенный на кожу живота участок кишки, выполняющий функцию заднего прохода), а нижний зашивают. Эта операция выполняется в том случае, когда сшить концы кишки не представляется возможным. В последующем можно сделать повторную операцию и восстановить целостность кишечника.
В некоторых случаев прямую кишку удаляют полностью вместе с задним проходом, и формируется колостома. Такую операцию делают, если опухоль расположена слишком близко к заднему проходу: здоровой стенки кишки ниже опухоли нет. Для лечения рака прямой кишки до или после операции широко применяетсялучевая терапия (нередко в сочетании с химиотерапией). Применение лучевой терапии до операции может уменьшить опухоль и облегчить ее удаление, избежать наложения колостомы, а после операции улучшить результат
Продолжаем информационный цикл сообщений, посвященный ответам на вопрос: на что обратить внимание, чтобы вовремя избежать крупных неприятностей со здоровьем.
Сегодня мы расскажем о таком частом и опасном заболевании как
РАК КИШЕЧНИКА
Рак кишечника, или колоректальный рак – это заболевание с множественными формами злокачественных опухолей толстой кишки. На фото показаны основные отделы желудочно-кишечного тракта, расположенные в брюшной полости человека.

- Желудок
- Тонкая кишка (состоит из двенадцатиперстной кишки – сразу после желудка, она переходит в тощую кишку, а та, в свою очередь – в подвздошную кишку, которая впадает в толстую кишку).
- Толстая (ободочная) кишка, (состоит из слепой кишки, восходящей ободочной, печеночного угла, поперечной ободочной, селезеночного угла, нисходящей ободочной, сигмовидной и прямой кишки).
Колоректальный рак – это одна из самых частых причин смерти среди всех раковых заболеваний. Ежегодно в России диагностируется более 50 000 вновь выявленных случаев рака толстой кишки.
Сложность определения этого страшного заболевания состоит в отсутствии заметных признаков его в начальных стадиях. А их несколько. И при каждой – разная степень, разный уровень поражения тканей кишки, наличие или отсутствие метастазов в других органах. При росте опухоль внедряется в стенку кишки, распространяется по кровеносным и лимфатическим сосудам в расположенные поблизости лимфоузлы, а из них – в другие органы. При первичном расположении опухоли в толстой кишке, метастазирование чаще всего происходит в печень. Вторичные очаги опухоли могут находиться в желчном пузыре, поджелудочной железе, селезенке.
На фото показана схема стадий опухоли толстой кишки

Стадия 0: Опухоль небольшая и только в слизистой оболочке кишки.
Стадия 1: Опухоль прорастает в подслизистый слой, но отсутствуют метастазы в лимфоузлах.
На этих двух стадиях врачи справляются с заболеванием всегда успешно, больные выздоравливают и живут благополучно полноценной жизнью.
Стадия 2: Опухоль прорастает в мышечный слой и дает метастазы в ближайшие лимфоузлы.
Стадия 3: Опухоль прорастает через все слои кишечной стенки и дает метастазы в лимфоузлы.
Стадия 4: Опухоль занимает весь просвет кишки, дает метастазы в лимфоузлы и в другие органы.
Заметные симптомы заболевания проявляются только на более поздних стадиях: 2,3,4.
На что следует обратить внимание:
— Наличие крови при опорожнении кишечника
— Наличие слизи в кишечном содержимом
— Наличие периодических болей или ощущения вздутия (метеоризм) в животе (в околопупочной области, в левой или в правой половине живота)
— Потеря веса, снижение выносливости, частая утомляемость, снижение интереса к новому в жизни.
Эти признаки говорят о необходимости самого скорого и немедленного прохождения диагностики. И диагностику эту надежнее всего пройти в специализированом медицинском учреждении. Например, в нашем Медицинском проктологическом центре
Посмотрите на фотографии:
Так выглядит абсолютно здоровый кишечник (данные пациентов от 20 до 86 лет)



Так выглядит рак толстой кишки 4 стадии (финальной)



Так выглядит кишечник при болезни Крона
(заболевании, ведущем к инвалидизации и требующим очень и очень дорогостоящего лечения)



Вид кишечника при язвенном колите
(заболевании, ведущем к инвалидизации и требующим применения крайне дорогих медицинских препаратов)



Вид дивертикула сигмовидной кишки

Посмотрите отзывы о нашей работе на сторонних сайтах. Наши пациенты нам доверяют:
ФАКТОРЫ РИСКА РАЗВИТИЯ КОЛОРЕКТАЛЬНОГО РАКА
— Наличие хронических воспалительных заболеваний кишечника: ишемического, язвенного колита, болезни Крона, полипов толстой кишки.
— Наследственный фактор. Наличие рака толстой кишки у близких родственников.
ФАКТОРЫ ОБРАЗА ЖИЗНИ, СПОСОБСТВУЮЩИЕ РАЗВИТИЮ КОЛОРЕКТАЛЬНОГО РАКА
— Диетический фактор. Употребление продуктов с длительным сроком хранения, прошедших химическую обработку с целью сохранения товарного вида.
— Использование бытовой химии.
— Алкоголь и курение.Чрезмерное употребление алкоголя и длительное курение табака повышают риск развития колоректального рака.
— Ожирение. Убедительно доказана связь ожирения с развитием колоректального рака.
РЕКОМЕНДАЦИИ ПО ОБСЛЕДОВАНИЮ
При обнаружении настораживающих симптомов Медицинский Проктологический Центр рекомендует позвонить 8(4932) 58-17-17 и записаться на следующие обследования (натощак):
— при бессимптомном состоянии (просто ради проверки при минимальном или отсутствии риска): осмотр опытного проктолога (безболезненно, в комфортных условиях, для женщин: женщина-проктолог, для мужчин: мужчина-проктолог), Общий анализ крови с СОЭ, УЗИ органов брюшной полости на специализированом сканере экспертного класса;
— при наличии одного или нескольких настораживающих симптомов – дополнительно к предыдущему: колоноскопия и/или гастроскопия (в Медицинском Проктологическом Центре возможно одномоментное исследование: и гастроскопия и колоноскопия во время медицинского сна с полным обезболиванием. Пациенты не чувствуют неприятных и болевых ощущений, они просто спят, и просыпаются сразу после окончания процедуры, восстанавливают эмоциональное состояние в индивидуальной палате, и через 10-15 минут рассматривают от 50 до 150 цветных снимков высокого разрешения, выслушивают комментарии и рекомендации врача и спокойно уезжают домой).
К гастроскопии подготовка не нужна. К колоноскопии требуется полное очищение кишечника – сотрудники МПЦ подробно расскажут, как это сделать и выдадут красивую печатную инструкцию.
Вообще, ивановский Медицинский Проктологический Центр пользуется заслуженным уважением и вниманием пациентов не только города Иваново, но и Владимира, Костромы, Твери, Москвы, Воркуты, именно потому, чтоу нас нет очередей и шума, нет посторонних людей, пациенты находятся в отдельных помещениях, персонал специально подобранный и прошедший подготовку с акцентом на помощь больным людям, нуждающимся в поддержке и внимании. Это частное, узко специализированное профессиональное лечебное учреждение, созданное для обследования и лечения органов малого таза и промежности. Соответственно, в одном месте, без очередей, спокойно, принимают квалифицированные проктологи, уролог и гинеколог. Здесь же сдаются анализы, проводится как инструментальное, так и аппаратное обследование, выполняется оперативное лечение (амбулаторное и с пребыванием в стационаре).
Не стоит затягивать с обследованием, ведь это очень недолго. Зато после него — целый год, или даже 3 года (при отсутствии признаков отклонений в деятельности организма) вы будете абсолютно спокойны, здоровы, веселы и трудоспособны. Если все же потребуется обратиться к онкологу – то в МПЦ дадут направление и расскажут, как избежать очередей и неудобств в дальнейшем.
Читайте также:

