В каком отделения лежат больные раком

Реанимация — это восстановление функций организма при их значительном снижении с высокой угрозой гибели, а также возвращение к жизни при внезапной смерти. Цель реанимации — предотвратить внезапную смерть, стабилизировать жизненно определяющие функции и, при возможности, вернуть некоторую часть утраченного в результате болезни или травмы.
Дальнейшее лечение и восстановление предстоит в другом, не реанимационном, отделении. Задача специалистов реанимационного блока (или ОРИТ) — отвести от человека смерть.
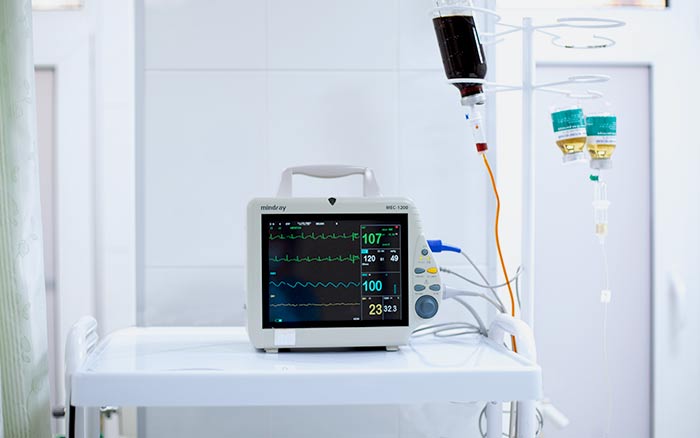
Когда в онкологии требуется реанимация
Реанимация в онкологии предполагает, если не возвращение больного раком к абсолютно нормальной жизни, то поддержание жизненных функций в стабильном состоянии.
В каких случаях пациента доставляют в реанимационное отделение? Отличий в работе онкологического реанимационного отделения от обычных существует. Кроме типичных случаев сердечно-легочной реанимации после остановки сердца или фатальных нарушений ритма, что тоже случается при злокачественном процессе, онкобольной поступает в реанимационное отделение:
Невозможно перечислить все клинические ситуации, когда функционирование органов и систем становится настолько недостаточным для поддержания жизни, что требуется экстренное и активное вмешательство профессионалов.
Что делают с больным в реанимации?
Делают всё, что позволяет остановить фатальное снижение функций организма, преимущественно это многолитровые и многочасовые капельницы с разными лекарственными препаратами. В некоторых ситуациях устанавливается подключичный катетер, что позволяет не только вводить большие объемы жидкости, но и определять центральное венозное давление, и в любое время брать кровь на анализ. В части случаев для всех манипуляций бывает достаточно постановки катетера в периферическую — локтевую вену.
В некоторых случаях требуется поддерживать адекватное дыхание аппаратом ИВЛ, тогда в трахею вставляется специальная трубка, а пациент погружается в медикаментозный сон.
После операций на органах ЖКТ через нос устанавливается зонд, через него удаляется раневой экссудат и продуцируемые в избытке пищеварительные соки.
После хирургических вмешательств на органах мочевыделительной системы для лучшего восстановления тканей в мочеиспускательный канал могут установить катетер.
Каждый пациент реанимации подключен к монитору, информирующему о частоте дыханий и сердечных сокращений, артериальном давлении и концентрации кислорода в крови в настоящий момент времени. С определенными интервалами забирается кровь на анализы.
Приказ Минздрава требует каждые 2 часа переворачивать пациента в постели для профилактики ишемии мягкий тканей в результате их сдавления массой тела, что угрожает развитием пролежней. Пролежни — мертвые ткани и не только источник токсических продуктов распада, но и ворота для инфекции. Персонал реанимации часто не имеет ни времени на регулярное переворачивание больных, ни сил на перекладывание крупных обездвиженных тел, поэтому в современных реанимациях должны быть специальные противопролежневые кровати или функциональные, облегчающие уход за больным.
Могут ли не пустить родственников в реанимацию?
Общественность добилась официального права на посещение пациента в реанимации родными людьми, но Минздрав пока ещё не подготовил стандартные общероссийские правила допуска в отделение, поэтому в настоящее время все зависит от отношения администрации лечебного учреждения к этому вопросу.
В частных клиниках родных пускают в ОРИТ, одновременно проявляя сочувствие к беде и демонстрируя терапевтическую активность в борьбе за жизнь и здоровье онкологического больного.
Когда родных могут не пустить в реанимацию?
Близких не пускают при угрозе для здоровья реанимационного больного, то есть с признаками инфекционного заболевания, в том числе с насморком. Пациент ОРИТ слаб, его организму крайне сложно противостоять инфекции.
Детей не пускают и тому достаточно причин. Во-первых, больной инфекцией ребенок не осознает, что он не здоров, тем более, что его активность мало снижается даже при высокой температуре, поэтому родители могут не заметить начала болезни. Во-вторых, может трогать руками трубки и медицинские устройства, бегать или неловко двигаться, нарушая работу оборудования и мешая персоналу. В-третьих, дети легко относятся к смерти, но шок от увиденного в больнице надолго нарушит психологический комфорт ребенка.
При выполнении медицинских манипуляций и процедур родственники тоже не нужны, им неприятно это видеть, а персонал ощущает психологическое давление.
Присутствие нескольких родных людей в реанимационной палате избыточно, один-два близких человека на непродолжительное время вполне достаточно для поддержания духа онкобольного, не забывайте, что ему тяжело, он очень быстро устаёт. Сидение ночи напролёт никому не на пользу, у здоровых истощаются силы, а пациент круглосуточного бдения у постели просто не осознаёт.
Как родственнику вести себя в реанимации?
- Необходимо быть в чистой одежде в медицинском халате, с чистыми руками, на ногах бахилы, на лице маска.
- Парфюмерные запахи раздражают, поскольку в тяжелом состоянии изменяется обоняние, в этот день душиться не стоит.
- Звуковые сигналы телефона необходимо отключить, а лучше выключить все гаджеты. Соблюдение тишины обязательно, громкие звуки мешают персоналу и вызывают стресс у больных.
- Без разрешения персонала нельзя выполнять с больным никаких действий: переворачивать, сажать, ставить на ноги, водить в туалет, переодевать и так далее.
- Кормить нельзя — больной получает определенную и, как правило, очень строгую диету или вообще находится на внутривенном питании.
- Нельзя давать ранее назначенные по поводу хронических болезней лекарства, домашние отвары, аптечные настойки, БАД и пищевые добавки. Биологические добавки могут не совмещаться с лекарствами, которые получает пациент. Всё должно согласовываться с лечащим врачом.
Больной человек и пациент реанимационного отделения — это две большие разницы, некоторые не могут узнать своего близкого, настолько меняется его внешность. Не только из-за трубок и проводов, но отекают ткани, западают глаза, бессознательное состояние меняет черты лица. Многие испытывают шок от увиденного, надо быть готовым к неприятному впечатлению или не входить в отделение реанимации.
В отделении реанимации Европейской клиники всегда помогают больным и поддерживают дух родственников. Мы знаем, что надо делать и когда, вы можете быть уверены в нас. Мы не гарантируем бессмертия, но помогаем жить без мучений.
Люди, страдающие онкологическими заболеваниями IV стадии, нуждаются в особом уходе, сочетающем в себе медицинскую, психологическую и социальную помощь. Нередко после того, как лечение по тем или иным причинам оказывается безрезультатным, человек остается один на один со своей проблемой. Родственники такого больного тоже часто не знают, как повысить качество его жизни, как помочь ему справиться со страхами и облегчить боль. Профессиональная паллиативная помощь онкологическим больным оказывает позитивное влияние на разные аспекты жизни самого пациента и его близких.
В чем особенности оказания паллиативной помощи в онкологии
По определению Всемирной организации здравоохранения (ВОЗ) паллиативная помощь — это подход, имеющий своей целью улучшение качества жизни пациента и членов его семьи, оказавшихся перед лицом заболевания, угрожающего жизни. Цель достигается путем облегчения и предупреждения страданий, что подразумевает раннее выявление, оценку и купирование боли и других тягостных симптомов, а также оказание психологической, социальной и духовной помощи.
Таким образом, паллиативная помощь складывается из двух компонентов. Первый — облегчение страданий больного на протяжении всего периода болезни (наряду с радикальным лечением); второй — медицинская помощь в последние месяцы, дни и часы жизни.
Задачей паллиативной помощи является обеспечение лучшего, насколько это возможно, качества жизни пациента. Смерть в этом случае рассматривается как естественный процесс. Паллиативная медицина не имеет намерений отсрочить или приблизить ее наступление.
Паллиативная помощь должна быть оказана всем без исключения больным с неблагоприятным прогнозом для жизни. По данным статистики, в Европе ежегодно от онкологических заболеваний умирает 1,6 млн человек. В паллиативной помощи одновременно нуждаются 320 тысяч больных. В России количество смертей по причине онкологических заболеваний стоит на втором месте после заболеваний сердечно-сосудистой системы. В среднем за год от рака умирает 295 тысяч человек.
Эффективная паллиативная помощь в нашей стране может быть организована в тесном взаимодействии специализированных медицинских учреждений с представителями альтернативных или волонтерских организаций.
Как мы уже говорили, сущность паллиативной помощи — не в лечении основного заболевания, а в снятии симптомов, ухудшающих качество жизни больного. Такой подход, кроме медицинского аспекта, включает в себя психологическую, социальную, культурную и при необходимости, духовную помощь. Принципы и стандарты оказания паллиативной помощи изложены в так называемой Белой книге, разработанной Европейской ассоциацией паллиативной помощи.
- Автономия и достоинство пациента. Каждый больной должен иметь право выбора, как и где получать помощь. Паллиативный уход может осуществляться только с согласия больного или его близких (в случае неспособности пациента самостоятельно принять решение). В процессе оказания паллиативной медицинской помощи к больному необходимо относиться с уважением и чуткостью, принимая во внимание его личные и религиозные ценности.
- Постоянное взаимодействие с пациентом и его родственниками в процессе планирования и осуществления помощи. Следует избегать неожиданных изменений в ходе лечения без согласования с больным или его близкими.
- Непрерывность оказания помощи. Она заключается в постоянном мониторинге состояния пациента, назначении необходимых медикаментов и уходе с первого дня обращения и до последнего.
- Общение. Доказано, что доброжелательное общение увеличивает эффективность паллиативного лечения. Тяжелобольной человек нередко замыкается в себе, уходит от контактов. Специалисты по паллиативной помощи обязаны владеть навыками общения в сложной ситуации. С одной стороны, необходимо максимально честно донести до пациента информацию о его состоянии и перспективах, с другой стороны, с уважением отнестись к его надеждам на благоприятный исход.
- Мультипрофессиональный и междисциплинарный подход. Для достижения наибольшего эффекта в оказании паллиативной помощи онкологическим больным приглашаются врачи различных специальностей, психологи, социальные работники, волонтеры и служители церкви.
- Поддержка членов семьи больного.> Это один из важных компонентов паллиативной помощи. На протяжении всего периода болезни родственникам оказывается помощь в подготовке к утрате и при необходимости продолжение поддержки после смерти члена семьи.
На заметку!
Белая книга — официальное сообщение в письменном виде, содержащее документацию или информацию о принятии решения. Белая книга Европейской ассоциации паллиативной помощи — основной документ, на положениях которого основана паллиативная медицина многих стран.
Паллиативная помощь включает в себя три подхода, каждый из которых имеет значение для достижения максимального эффекта.
Купирование боли и симптоматическая терапия
Симптоматическая терапия направлена на борьбу с болями и другими соматическими проявлениями. Имеет своей целью обеспечение максимально удовлетворительного качества жизни при минимальном благоприятном прогнозе.
Обычно боль возникает уже на последней стадии заболевания, утрачивая физиологическую защитную функцию и становясь крайне отягощающим жизнь фактором. В ряде случаев она связана непосредственно с опухолью, может быть постоянной или появляться периодически. Для эффективного купирования боли необходимо правильно оценить ее характер, разработать терапевтическую тактику и обеспечить постоянный уход. Наиболее доступным и простым в купировании боли способом является фармакотерапия. При получении необходимого препарата в правильной дозировке и через определенные промежутки времени этот метод эффективен в 80% случаев.
Психологическая поддержка
Онкологический больной постоянно находится в стрессовой ситуации. Тяжелое заболевание, изменение привычных условий жизни, госпитализация, сложные операции и лечение, потеря трудоспособности и инвалидность, угроза смерти не могут не действовать отрицательно на психологическое состояние человека. Больной не способен адаптироваться к новым условиям существования, он постоянно испытывает чувство страха, обреченности, что неблагоприятно влияет на общее состояние. Родственники больного чаще всего тоже находятся под воздействием стресса и неспособны оказать ему психологическую поддержку.
При оказании паллиативной помощи с больным и его родственниками работают профессиональные психологи. Также в работе могут участвовать и волонтеры, восполняя пациенту недостаток общения. Если пациент нуждается в духовной поддержке, его посещает священнослужитель. По желанию больного могут быть проведены религиозные обряды.
Социальная поддержка
Психологические проблемы могут усугубляться и социальными трудностями, связанными с расходами на лечение и уход. У 80% онкологических больных в тяжелой стадии имеются материальные проблемы, 40% нуждаются в улучшении жилищных условий. При этом две трети пациентов не имеют информации о доступной социальной помощи.
При организации паллиативной помощи обязательно нужно оказывать и социальную поддержку больному и членам его семьи. В функции специалиста по социальной работе при этом рекомендуется включать:
- диагностику социальных проблем больного;
- разработку совместно с врачами индивидуального плана социальной реабилитации;
- проведение мероприятий по соцзащите, поддержке, бытовому устройству;
- информирование больного о правах и льготах и помощь в их получении;
- организацию и проведение медико-социальной экспертизы.
Существует несколько форм оказания паллиативной помощи больным с онкологическими заболеваниями.
Хосписная помощь
Основной целью хосписной помощи является постоянная забота о пациенте как о личности. Хоспис помогает в решении всех проблем больного — начиная от снятия болевого синдрома до предоставления места для проживания и обеспечения других физических, эмоциональных, духовных и социальных потребностей человека в последние дни жизни. Сотрудники хосписа и волонтеры работают совместно, направляя все усилия на обеспечение больному максимально комфортных условий.
Хосписы оказывают не только стационарную, но и амбулаторную паллиативную помощь. Стационар в хосписе может быть как дневным, так и круглосуточным. Большинство хосписов располагает выездной патронажной службой.
Больной попадает в хоспис по направлению лечащего врача-онколога. Для такого направления существуют определенные основания:
- наличие онкологического заболевания на тяжелой стадии, подтвержденное медицинскими документами;
- наличие болевого синдрома, устранить который в домашних условиях невозможно;
- наличие социально-психологических показаний, таких как глубокая депрессия, невозможность ухода со стороны родственников, конфликты в семье.
Помощь в конце жизни
Под помощью в конце жизни может пониматься как паллиативный уход в последние двое или трое суток перед смертью, так и помощь пациентам, умирающим в неспециализированных клиниках.
В некоторых странах в это понятие также входит последняя медицинская помощь больным, не нуждающимся в паллиативном уходе.
Терминальная помощь
Помощь выходного дня
Целью организации такой помощи служит предоставление родственникам, ухаживающим за больным, кратковременного отдыха. Такой вид паллиативного ухода осуществляется в дневных стационарах, специальных отделениях или с участием выездных патронажных служб при хосписах.
Организация оказания паллиативной помощи может осуществляться одним из трех способов.
Стационарная форма
Амбулаторная форма
Согласно пункту 19 Порядка паллиативная медицинская помощь может оказываться амбулаторно.
Амбулаторной формой учреждений, оказывающих паллиативную помощь, являются кабинеты противоболевой терапии. Медицинский персонал такого кабинета ведет прием больных, оказывает необходимую консультативную помощь и проводит лечение в дневном стационаре. При отсутствии дневного стационара за противоболевым кабинетом закрепляют койки онкологического профиля в непрофильных больницах.
Обратите внимание!
Специалисты кабинета противоболевой терапии также оказывают психологическую и моральную поддержку больному и его родственникам.
Паллиативная медпомощь в домашних условиях
Если кабинет противоболевой терапии имеет собственный транспорт, то врачи могут оказывать необходимую помощь на дому. Из-за недостаточного количества специализированных отделений и хосписов многие больные после прекращения противоопухолевого лечения выписываются домой. Поэтому организация паллиативной помощи на дому — одно из важных направлений работы кабинетов противоболевой терапии и бригад патронажной помощи. Основой паллиативного ухода на дому является постоянный профессиональный надзор за пациентом. Фактически он предполагает преемственность лечения в стационаре, включающего противоболевую терапию, поддерживающий уход, психологическую и социальную помощь в полном объеме. Нередко в работе патронажных бригад принимают участие волонтеры, прошедшие специальное обучение.
Паллиативная помощь может быть оказана как в специализированных, так и в неспециализированных медицинских учреждениях. Поскольку количество узкопрофильных клиник еще слишком невелико, их обязанности вынуждены выполнять обычные больницы.
Неспециализированные учреждения паллиативной помощи
К ним относятся:
- районные службы сестринского ухода;
- врачи общей практики;
- амбулаторные службы сестринского ухода;
- отделения больниц общего профиля;
- дома для престарелых.
Персонал в этих учреждениях не всегда имеет специализированную подготовку, поэтому клиники должны иметь возможность консультации со специалистами по мере необходимости. Работа служб в неспециализированных учреждениях должна быть налажена таким образом, чтобы неизлечимо больной пациент мог получить необходимую помощь вне очереди и максимально быстро.
Специализированные учреждения и центры
В перечень специализированных учреждений входят:
- стационарные отделения паллиативной помощи;
- стационарные хосписы;
- команды паллиативной помощи в больницах;
- патронажные бригады паллиативной помощи на дому;
- дневные хосписы;
- стационары на дому;
- амбулаторные клиники.
Оказание профессиональной паллиативной помощи требует взаимодействия команды специалистов разного профиля.
Среди крупных центров и отделений паллиативной медицины можно выделить 1-й Центр паллиативной медицины в Москве, открытый на базе городской больницы № 11. Профессиональную паллиативную помощь оказывают в специализированных отделениях Московского научно-исследовательского онкологического института им. П.А. Герцена, ГКБ № 51, Морозовской и Юсуповской больниц, в клинике Экстрамед г. Москвы, в государственных и частных хосписах.
Ежегодно в разных регионах страны открываются платные хосписы и отделения паллиативного ухода, что в какой-то степени снимает остроту проблемы недостатка мест в государственных клиниках.
Претендовать на получение паллиативной помощи могут пациенты, у которых диагностировано неизлечимое прогрессирующее заболевание, в том числе различные формы злокачественных образований. Показанием к паллиативному лечению также является развитие хронического болевого синдрома, значительно ухудшающего качество жизни.
Паллиативная помощь может быть оказана медицинскими или иными организациями, осуществляющими медицинскую деятельность. Что касается медработников, то отдельной нормы, регламентирующей оказание паллиативной помощи, нет. Основное требование — прохождение специального обучения.
Порядок оказания паллиативной помощи описывает все этапы процесса: от направления больных в медицинские учреждения до правил организации хосписов.
К сожалению, учреждений, обеспечивающих паллиативный уход в России, все еще недостаточно. Особенно это касается регионов, где большинство тяжелобольных вынуждены находиться дома. В стране сейчас всего около ста профильных клиник и отделений. По подсчетам специалистов, для того чтобы предоставить помощь всем нуждающимся, необходимо открыть еще пятьсот.
Уровень сервиса в государственных клиниках, что и говорить, зачастую не слишком высокий. Это обусловлено недостаточным финансированием, низкими зарплатами медсестер, нехваткой нужных медикаментов, слабой мотивацией всего персонала. Тем не менее все учреждения паллиативной помощи предоставляют комплекс мер по улучшению качества жизни больного, включая психологическую и социальную поддержку, а также располагают необходимым оборудованием. При решении ухаживать за тяжелобольным самостоятельно важно не только проявить заботу и участие, но и создать особые условия. Возможно, придется приобрести специальную мебель и различные приспособления для ухода. Получение качественной паллиативной помощи — принципиальный момент для неизлечимо больного человека на тяжелейшем этапе его жизни.
Решиться на оказание домашней паллиативной помощи близкому человеку — непростой шаг, требующий большой самоотдачи, терпения и заботы. И очень важно создать тяжелобольному родственнику комфортные, насколько это возможно, условия.
Облегчить проведение санитарно-гигиенических процедур может надувная ванна. Благодаря компрессору с несколькими насадками она легко надувается и сдувается. А для быстрого слива воды предусмотрена специальная система. В комплекте идет удобная съемная подушка.
Когда онкобольной экстренно доставлен в диспансер, его должны незамедлительно осмотреть. При необходимости берут анализы и в срочном порядке проводят дополнительные обследования. Больной может быть переведен из приемного покоя в операционную, реанимацию или на отделение для дальнейшего лечения и наблюдения.
Если пациент находится без сознания или недееспособен из-за действия наркотических обезболивающих, все действия врачи согласовывают с родственниками или доверенными лицами.
Показания к экстренной госпитализации не требуют согласования. Ими служат угрожающие жизни состояния, при которых человеку нужна неотложная помощь и/или круглосуточное врачебное наблюдение.
Психологическая подготовка
Сильное волнение пациента может крайне негативно сказаться на его общем состоянии и ухудшить физиологические показатели. Поэтому нужно подробно и спокойно рассказать, куда и зачем госпитализируют больного, почему это необходимо и чем ему это поможет. Если требуется неотложная операция, то при возможности надо описать ее ход, хотя бы кратко, цель, улучшения, которые должны наступить после нее. Когда больной уже находится в стационаре, особенно на паллиативном лечении, ему может предоставляться помощь психолога.
Организационные нюансы — что взять с собой?
Из документов нужно иметь при себе паспорт и полис ОМС, лучше захватить и СНИЛС. В спешке это трудно, но надо найти и взять с собой результаты всех исследований, амбулаторную карту, если она на руках. Максимум медицинской документации – залог оказания эффективной помощи пациенту.
Из вещей в первые сутки понадобятся:
- одежда для сна;
- тапки;
- халат или другая домашняя одежда — она должна быть удобной, не стеснять движений;
- полотенце;
- гигиенические принадлежности – мыло, зубная паста и щетка;
- ложка, вилка, тарелка, чашка;
- мобильный телефон и зарядное устройство к нему.
Далее, на второй день, родственники могут привезти все остальное, особенно если госпитализация предполагается на несколько дней и более.
Возможный список:
- электронная книга (плюс зарядное устройство);
- бумажная книга, журналы, кроссворды;
- блокнот и ручка;
- рулон мусорных пакетов, 2-3 обычных пакета с ручками;
- удлинитель;
- домашний спортивный костюм, еще один халат, 2-3 пары носков, 2-3 смены нижнего белья;
- пижама или ночная рубашка на смену;
- при необходимости – впитывающая пеленка, подгузники;
- влажные салфетки, сухой шампунь;
- туалетная бумага;
- ножницы или мини-набор для маникюра;
- расческа, карманное зеркало;
- средство и губка для мытья посуды;
- косметические принадлежности – крем для рук, для лица и т. д.;
- негазированная питьевая вода – 3-4 л;
- перекус длительного хранения, например печенье.
Как проходит экстренная госпитализация?

По закону мы не имеем права снимать пациентов, но можем показать в каких условиях они лежат в этом отделении
Руководитель центра паллиативной помощи больницы № 30 Елена Введенская ведет нас по своему отделению. В каждом ее слове чувствуется, что для нее это не просто работа, она живет своим делом.
— Одна из главных проблем, с которой мы сталкиваемся, — люди просто не знают о нас. Нужно время, чтобы они поняли, что это за отделение, что тут помогут — и не боялись к нам идти. Мы сейчас только подходим к этому. Поэтому к нам поступают запущенные больные, умирающие. У нас почти все пациенты через два месяца уходят из жизни. Ведь их к нам направляют поздно. Мы должны раньше начинать бороться с болью, тогда она лучше поддается, и это облегчает жизнь человека, — рассказывает она.
Заведующая отделением Елена Введенская рассказала NN.RU о своей работе
Это отделение — не хоспис, но 10–15 из 35 коек обычно заняты онкобольными.
— Паллиативная помощь вообще началась с онкологии, когда человек со страшным диагнозом от боли лез на стенку, но невозможно было облегчить его страдания, потому что наркотические препараты во всем мире были недоступны. Началось движение врачей за то, чтобы была возможность получить достаточно наркотических анальгетиков, — описывает Елена Станиславовна. — Сейчас паллиативная помощь оказывается людям и с другими диагнозами: СПИД, ВИЧ-инфекция, деменция, нарушения мозгового кровообращения, рассеянный склероз, хронические заболевания легких и т. п.
Я вспоминаю, что для знакомой нашей семьи, у которой обнаружили рак несколько лет назад, то, что врачи вместо химиотерапии заговорили о хосписе для нее, означало только одно — конец. И в тот же день ее не стало. Я вздыхаю: выходит, попасть сюда — смертельный приговор.
— На самом деле и из хосписов, бывает, выписывают, и у нас в отделении не должны пациенты доживать последние дни, — говорит Введенская. — Мы должны провести поддерживающую терапию, снять болевой синдром и облегчить жизнь человека с неизлечимым диагнозом. Конечно, только на время.
Сейчас отделение обеспечено всем необходимым оборудованием
Мы стоим в стерильном коридоре отделения, с хорошим ремонтом и тяжёлым больничным запахом. Такой бывает в больницах, где много лежачих больных. И только цветы в горшках придают немного домашнего уюта.
— Это волонтеры принесли, — кивает на них Елена Станиславовна. — Все думают, что волонтерство у нас — это только прийти горшки выносить или умывать больных, а вы принесите яблок — это тоже волонтерство.
Мимо проходит пациент с огромной опухолью на плече.
— Вот этот молодой человек лежит у нас третий раз. У него саркома, которую нельзя удалить. Он без места жительства, из интерната. Ложится время от времени к нам, и мы поддерживаем его состояние… Так что у нас пациенты не обязательно сразу умирают, — рассказывает врач.
Других больных в коридорах нет: почти все лежачие, поэтому только спешат из палаты в палату медсестры, на ходу решая вопросы с родственниками и врачами. Мимо проходят две заплаканные женщины.
— Да вы что! Ему это нельзя, — доносится фраза из разговора с медсестрой. — Принесите лучше.
Мы проходим дальше.
— Родственники могут несколько раз за день подходить, чтобы поговорить с врачом, — продолжает медик. — И вот ты снова и снова объясняешь, что возможности медицины исчерпаны, а он не хочет принимать то, что его родной человек уходит и ничего нельзя сделать. Это тяжелый разговор, он отнимает силы. Я стараюсь сама говорить с родственниками. Объяснять, что мы можем только поддержать состояние больного: он будет получше есть, двигаться, его перестанет тошнить, но это только на какой-то промежуток времени… Это нужно говорить, чтобы человек не ждал в надежде, что его близкого положили в больницу и через месяц ему станет лучше, он поправится… Приходится сообщать и самую плохую новость. Сегодня вот умер мужчина, и психолог помогала его жене справиться с болью утраты.
Пока мы разговариваем, работа не останавливается, к Елене Станиславовне то и дело подходят посоветоваться подчиненные.
— Случайные люди здесь работать не могут. Это очень тяжело все время наблюдать страдания людей. Да и физически очень непросто. Только представьте: в московском хосписе подсчитали, что медсестра за сутки перекладывает около тонны груза, когда переворачивает лежачих больных, — рассказывает она. — Медикам, которые приходят только деньги зарабатывать, здесь не место. Я пригласила к нам работать именно этого онколога, потому что знаю, что он посмотрит как следует, если нужно несколько раз подойдет, после работы задержится и обязательно разберется с каждым случаем.
Сотрудники отделения паллиативной помощи
Мы доходим до комнаты, в которой находится выездная служба паллиативной помощи. В отделении 30-й больницы работают две бригады.
— Всех потенциальных пациентов осматриваем на дому и решаем: госпитализировать или нет. Обслужить вызов мы должны в течение 48 часов, не как скорая помощь. Поэтому в экстренных случаях надо вызывать скорую, — поясняет врач. — Но мы стараемся вызов не откладывать. Обычно сразу едем, если что-то серьезное. Ведь чтобы снять боль у онкобольного, надо не просто назначить сильное обезболивающее, но и понять, какой именно препарат и в какой дозировке подойдет. У этой боли сложные механизмы, не всегда у терапевта скорой помощи есть время, чтобы досконально разобраться в каждом случае.
Понимая, что в таком отделении человек в критическом состоянии действительно оказывается в надежных руках, я спрашиваю у главврача больницы № 30 Ивана Романова, а как вообще сюда можно попасть.
Главный врач больницы № 30 Иван Романов рассказал, что консилиум в поликлинике должен определить, куда положить больного
А это сейчас: хосписы, отделения паллиативной помощи, отделения сестринского ухода и оказание такой помощи на дому. В зависимости от состояния и нужд человека врачи подбирают подходящий вариант. По закону вся паллиативная помощь — бесплатная.
— Упор сейчас в принципе нужно делать на домашние условия, выездные службы, — считает главврач. — А стационар нужен больному, когда требуется врачебное вмешательство, именно поэтому он и располагается в многопрофильной больнице, где разные специалисты окажут ему помощь.
В Нижнем Новгороде сейчас есть три паллиативных отделения: к 30-й больнице относятся Сормовский, Московский и Канавинский районы, в верхней части города это отделение находится в 34-й больнице, а Ленинский и Автозаводский районы относятся к больнице № 47.
Текст: Вера Земцова
Фото: Наталья Бурухина
Читайте также:

