У кого была злокачественная незрелая тератома
Незрелые тератомы состоят из производных трех зародышевых листков: эктодермы, мезодермы и эндодермы; в отличие от зрелых тератом они содержат незрелые или эмбриональные структуры. Эти опухоли называли по-разному: солидная тератома, злокачественная тератома, тератобластома, тератокарцинома и эмбриональная тератома. Эти названия были обусловлены тем, что незрелые тератомы неправильно считали смешанными герминогенными или вторичными злокачественными опухолями, происходящими из зрелых доброкачественных тератом. В них часто присутствуют, а иногда и преобладают зрелые ткани. Незрелая тератома яичников — редкая опухоль, составляющая менее 1 % тератом этой локализации.
В отличие от зрелой кистозной тератомы, чаще диагностируемой в репродуктивный период, хотя и встречающейся в любом возрасте, пик заболеваемости незрелой тератомой приходится главным образом на первые две декады жизни. Эти опухоли не развиваются после наступления менопаузы. По определению, незрелая тератома содержит незрелые компоненты нервной ткани. По мнению Norris и соавт., степень дифференцировки этих опухолей определяется исключительно количеством незрелой нервной ткани. Также могут присутствовать нейробластомные элементы, глиальная ткань, незрелые ткани мозжечка и коры мозга. Гистологическая дифференцировка этих опухолей основана на количестве и степени незрелости клеток.
Первая степень (G1) представлена зрелой тератомой, содержащей редкие незрелые очаги, а при G3 большая часть новообразования представлена эмбриональной тканью с атипией и митотической активностью. У старших пациенток по сравнению с молодыми первичная опухоль имеет более низкую степень дифференцировки. При зрелой опухоли с хорошо дифференцированными элементами (солидная зрелая тератома) устанавливают степень G0.
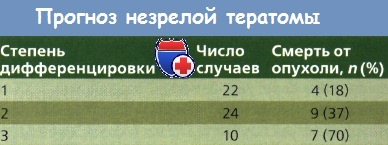
Незрелые тератомы почти никогда не бывают двусторонними; крайне редко в противоположном яичнике обнаруживают доброкачественную тератому. При первичном хирургическом лечении могут быть выявлены множественные имплантаты незрелой тератомы в брюшной полости; прогноз при этом тесно связан с гистологической степенью дифференцировки и числом метастазов. Norris и соавт. обследовали 58 пациенток и сообщили о различной 5-летней выживаемости в зависимости от степени дифференцировки первичных незрелых тератом: при высокодифференцированных (G1) — 82 %, умереннодифференцированных(G2) — 63 %, низкодифференцированных (G3) — 30 %. Эти результаты получены до применения многокомпонентной химиотерапии (ХТ).

Для точного определения степени дифференцировки необходимы множественные биопсии первичной опухоли и широкие срезы биоптатов или полное удаление имплантатов. В большинстве случаев последние более дифференцированы, чем первичная опухоль. Степень дифференцировки как самой опухоли, так и ее имплантатов устанавливают по наименее зрелой ткани. Для больных со зрелыми глиальными метастазами прогноз хороший, с незрелыми — плохой.
Степень дифференцировки опухоли и желание пациентки иметь детей — факторы, определяющие объем хирургического вмешательства и последующей адъювантной терапии. Поскольку опухоль редко бывает двусторонней, выполняют одностороннюю аднексэктомию с удалением многочисленных имплантатов. Абдоминальная гистерэктомия с двусторонней аднексэктомией не показана, поскольку она не влияет на исход заболевания. Хотя некоторые авторы выполняют цистэктомию при ранних стадиях и высокой степени дифференцировки опухоли, такой подход требует осторожности. ЛТ малоэффективна.
При высокодифференцированной первичной опухоли (G1) и всех метастазах брюшины, если таковые имеются, степени дифференцировки G0 дальнейшее лечение не требуется.
Однако, если основная опухоль умеренно- или низкодифференцированная (G2 или G3), а имплантаты или рецидивы имеют степень дифференцировки G1, G2 или G3, показана трехкомпонентная химиотерапия (XT). Рекомендации по использованию адъювантной химиотерапии (XT) при низкодифференцированной опухоли I стадии основаны на исследованиях, выполненных до того, как в практику вошло тщательное хирургическое стадирование. Cushing и соавт. обследовали 44 девочек и девушек моложе 15 лет после полной резекции незрелых тератом любой степени дифференцировки.
У 31 пациентки была чистая незрелая тератома, а у 13 — незрелая тератома с микроскопическими очагами опухоли желточного мешка. Общая и 4-летняя безрецидивная выживаемость в обеих группах составила 100 и 97 % соответственно. Только в 1 случае смешанной опухоли с компонентом новообразования желточного мешка понадобилась химиотерапия (XT). Авторы сделали вывод, что большинству детей и подростков с полностью удаленными незрелыми тератомами яичников любой степени дифференцировки достаточно одного хирургического лечения. Они советуют избегать адъювантной химиотерапии (XT) в этой группе пациенток. Схема VAC доказала свою высокую эффективность.
DiSaia и соавт. сообщили о нескольких больных с диссеминированной незрелой тератомой, получивших химиотерапию (XT) по этой схеме.
Curry и соавт. представили опыт лечения 25 больных (средний возраст к моменту постановки диагноза 19 лет) с незрелыми тератомами яичников. В этом исследовании 4 пациентки получили послеоперационное дистанционное облучение таза или живота в самостоятельном виде либо в сочетании с химиотерапией (XT) одним препаратом, 2 — химиотерапии (XT) в режиме монотерапии и 2 — не получили никакого лечения, кроме хирургического. Все 8 женщин умерли от опухоли, наибольший период выживаемости составил 40 мес, 6 из 8 пациенток прожили менее 12 мес. после первичного лечения. Следующие 5 больных получили послеоперационную ПХТ по схеме MAC или ActFUCy; 2 оставались живы через 73 и 50 мес. после начала XT. ПХТ по схеме VAC (винкристин 1,5 мг/м2, дактиномицин 0,5 мг и циклофосфамид 500 мг) получили остальные 12 пациенток.
Препараты вводили в/в еженедельно в течение 12 нед., а затем 5-дневный в/в курс проводили каждые 4 нед. в течение 2 лет.
На момент публикации 10 пациенток с первоначальным ответом на химиотерапию (XT) были живы через 16—28 мес. после ее начала. Из 12 больныхдвое не прореагировали на химиотерапию (XT): одна умерла через 3 мес, а другая — через 26 мес. после лечения.

Специалисты GOG провели лечение 20 больных после полной резекции незрелых тератом по схеме VAC. Неудачное лечение отмечено только в 1 случае, причем терапия была назначена после выявления рецидива. Из 8 пациенток с поздними стадиями заболевания или рецидивными поражениями после неполной резекции только 4 прореагировали на схему VAC. Группа врачей из M.D. Anderson Hospital сообщила о ремиссии после первичной химиотерапии (XT) по схеме VAC у 15 (83 %) из 18 пациенток. GOG провела лечение поздних стадий или рецидивных незрелых тератом, используя XT по схеме VBP. Из 26 больных 14 (54 %) выжили без признаков болезни. Creasman лечил 6 пациенток с незрелыми тератомами, используя схему MAC: у всех отмечена отдаленная выживаемость. Schwartz при I стадии заболевания обычно назначает 6 циклов VAC.
В настоящее время большинство исследователей при Iа стадии высокодифференцированных(G1) незрелых тератом ограничиваются односторонней овариэктомией. При Iа стадии со степенью дифференцировки G1, G2, а также при поздних стадиях заболевания после хирургического лечения назначают схему VAC. Три курса XT столь же эффективны, как и большее их число, особенно после полного удаления опухоли.
Bonazzi и соавт. из Италии сообщили о собственном опыте лечения 32 больных с чистыми незрелыми тератомами, которые составили 28 % всех герминогенных опухолей в их практике. У 29 пациенток была I или II стадия, из них у 24 высоко- и умереннодифференцированные (G1, G2) опухоли. Только органосохраняющую операцию (одностороннюю овариэктомию или цистэктомию) выполнили 22 больным. Из 32 пациенток хирургическое вмешательство с сохранением фертильности выполнили в 30 случаях. У 5 из 6 женщин, желавших иметь детей, было 7 беременностей, закончившихся рождением 7 нормальных новорожденных. XT после хирургического лечения проводили только при опухолях I и II стадий степени дифференцировки G3 или при III стадии заболевания. Противоопухолевую XT на основе препаратов платины получило 10 пациенток. При медиане наблюдения 47 мес. (диапазон 11 — 138 мес.) все 32 больные были живы, без признаков рецидивирования.
В настоящее время консервативное лечение герминогенных опухолей стало нормой. Даже при распространенном процессе можно провести одностороннюю овариэктомию с полным хирургическим стадированием и сохранением матки и другого яичника. К счастью, большинство герминогенных опухолей яичников диагностируют на ранней стадии; они чаще всего ограничены одним яичником. Короткие курсы XT показали отличные результаты. Это важно, поскольку нарушения менструальной функции (вплоть до аменореи) во время XT обусловлены ее продолжительностью. Впоследствии может нарушаться фертильность.
Однако отмечено, что у многих пациенток с герминогенными опухолями после лечения наступила беременность и они родили здоровых детей. Чем моложе женщина, тем меньше риск нарушения менструального цикла и бесплодия, и это справедливо для большинства пациенток с герминогенными опухолями. У женщин старшего возраста, в пременопаузе, например, при РМЖ наблюдается другая ситуация.
Во время химиотерапии (XT) в большинстве случаев развивается аменорея, нормальный менструальный цикл восстанавливается у небольшого числа женщин, таким образом, имеет место преждевременное прекращение функции яичников.

- Вернуться в оглавление раздела "Онкология"
Дермоидная киста яичника (тератома) представляет собой опухолевое образование, которое формируется в процессе внутриутробного развития. Данная опухоль в большинстве случаев доброкачественная. Тератома яичника может поражать как одну железу, так и обе одновременно. Кроме того, яичники – не единственный орган, где может локализоваться тератома. Несмотря на свою доброкачественность, опухоль следует удалить при первой возможности, поскольку она может доставлять женщине значительный дискомфорт, осложняться разрывами и нагноением, а также в редких случаях подвергаться малигнизации. В Москве лечение тератомы можно выполнить в Юсуповской больнице. Здесь работают опытные гинекологи, которые составят наиболее оптимальное лечение, позволяющее эффективно устранить проблему.

Тератома яичника: что это такое у женщин
Яичники представляют собой парные органы женской половой системы, которые продуцируют половые гормоны и в которых происходит созревание яйцеклеток. В некоторых случаях яичники могут поражаться различными патологиями, среди которых кисты – явление достаточно частое.
Тератома – это одна из разновидностей кисты, которая имеет смешанное строение. В ней обнаруживаются ткани, не характерные для данного органа: части ороговевшего эпителия и поперечнополосатых мышц, нервной ткани, фрагменты костей, зубов, волос и пр. В некоторых случаях обнаруживаются зачатки различных органов, например, глазного яблока или конечностей.
Тератома – врожденная патология, которая возникает во время внутриутробного развития. Она может локализоваться на любом органе. В области яичников она встречается в 20-30% случаев.
Длительный период времени новообразование может никак себя не проявлять. Его диагностируют либо во время профилактических посещений гинеколога, либо при диагностике нарушения работы половых органов женщины. Во многих случаях опухоль является доброкачественной, однако не исключено ее преобразование в онкологию. Поэтому заболевание требует повышенного внимания гинеколога и онколога.
Тератома яичника: причины возникновения
Тератома яичников формируется во время развития плода. Точная причина ее появления еще находится на стадии изучения. Существует ряд провоцирующих факторов, наличие которых значительно повышает вероятность возникновения тератомы. К таким факторам относятся:
- Внутриутробные инфекции;
- Вирусные заболевания матери во время беременности;
- Воздействие облучения;
- Воздействие очень высоких или низких температур;
- Вдыхание токсических элементов;
- Отравление ядами и химикатами;
- Бесконтрольный прием некоторых лекарственных препаратов;
- Вредные привычки (курение, алкоголизм, наркомания);
- Чрезмерное психоэмоциональное перенапряжение.
Существует теория, что тератома – это следствием аномального развития однояйцевых близнецов, когда происходит поглощение одного близнеца другим. Доказательством тому является наличие в образовании не до конца сформированных элементов волос, зубов, мышечных волокон, тканей эпителия и желез.
Патология не обязательно имеет наследственную предрасположенность. То есть, если у матери была тератома яичника (или другого органа), это не говорит, о том, что у ее детей она также появится.
Специфической профилактики данного состояния не существует. Для исключения возможных рисков перед планированием и во время беременности женщине необходимо:
- Пролечить инфекционные заболевания, а также контролировать хронические патологии;
- Отказаться от вредных привычек;
- Рационально питаться;
- Избегать контактов с радиационными и химическими веществами.
Тератома яичника: виды
В основной классификации тератомы разделяют на зрелые и незрелые. Зрелая тератома яичника обычно имеет кистозную (дермоидную) структуру. Для нее характерен медленный рост без поражения соседних тканей. Зрелая тератома обычно представляет собой плотный одиночный улез, покрытый фиброзной капсулой. В ней находится однокапсульная киста, ее полость заполнена содержимым, в котором обнаруживаются мышечные волокна, волосы или зубы, элементы железистой ткани, участки различного эпителия. Зрелая тератома не имеет склонности к быстрому прогрессированию и редко перерождается в злокачественную опухоль.
Настороженность онкологов вызывает незрелая тератома яичника. В ней содержатся эмбриональные ткани вместе с элементами зрелого эпителия. Чаще всего выявляются ткани нервной системы, но не исключены и элементы эмбрионального хряща и другие незрелые ткани.
Незрелые тератомы имеют признаки злокачественной опухоли, но формально онкологией не являются. Для них характерен агрессивный рост. Они могут прорастать в соседние ткани и даже метастазироваться. При этом в пораженных участках длительные период времени могут не отмечаться функциональные нарушения. Незрелые тератомы опасны тем, что могут перерождаться в раковые опухоли. При этом, чаще онкологический процесс отмечается в участках метастаз, а не в первичном новообразовании. Кроме того, незрелые тератомы могут подвергаться некротическим процессам с нагноением полости новообразования.
Тератома яичника: симптомы
Зрелая тератома яичника может длительный период времени никак себя не проявлять. Она может обнаруживаться случайно во время гинекологического осмотра или в процессе диагностики области внизу живота. Патология чаще выявляется в молодом возрасте: у детей и подростков. Новообразование также может быть обнаружено впервые у женщины во время беременности, что связано с ускорением роста опухоли в связи с изменением гормонального фона.
Кистозная тератома яичника может иметь следующие проявления:
- Боли внизу живота;
- Увеличение живота;
- Частые позывы к мочеиспусканию;
- Затруднения при дефекации.
Во время беременности тератомы требуют повышенного внимания, поскольку они могут провоцировать прерывание беременности и преждевременные роды. Тератомы могут осложняться перекрутом ножки с последующей некротизацией тканей. Такая ситуация является неотложно с обязательным срочным хирургическим вмешательством. Осложнения могут спровоцировать разрыв кисты с развитием перитонита.
При наличии незрелых тератом наблюдается общая вялость, хроническая усталость, в сочетании с болями в нижней части живота. С прогрессированием заболевания состояние женщины ухудшается, наблюдается стремительная потеря веса, бледность кожных покровов, отсутствие аппетита. На поздних стадиях с метастазами отмечается ярко выраженная раковая интоксикация с нарушением работы различных органов и систем.
Тератома яичника: диагностика
Перед назначением лечения должна быть диагностически определена тератома яичника. Размеры опухоли могут варьироваться от 1 до 15 см, что выявляется при ультразвуковом исследовании.
Во время диагностики женщине могут быть назначены следующие виды обследований:
- Рентгенография: позволяет определить точную локализацию опухоли, ее контуры, наличие костной ткани в ее полости (если таковые имеются);
- УЗИ: оценивает размеры узла, локализацию и его строение. С помощью УЗИ врач может определить зрелая тератома или незрелая по характерным признакам;
- КТ или МРТ органов брюшной полости: необходимы для более точного определения структуры узла;
- Анализ крови на онкомаркеры: необходим для выявления онкологического процесса.
Удаление тератомы яичника: операция
Лечение тератомы яичника выполняется при помощи хирургического вмешательства. Объемы операции будут зависеть от характера опухоли, ее размеров, сопутствующих осложнений.
Зрелые тератомы обычно удаляют лапароскопическим способом. Они имеют благоприятный прогноз с сохранением детородной функции. В процессе операции возможна резекция части яичника. У женщин в постменопаузе может быть выполнена надвлагалищная ампутация матки с пораженным яичником и фаллопиевой трубой.
При обнаружении незрелой тератомы в любом возрасте выполняют удаление матки с придатками. Лучевая терапия при этом малоэффективна, поэтому ее не назначают. Для стабилизации процесса может быть использована многокомпонентная химиотерапия.
В Юсуповской больнице можно пройти полный курс лечения тератомы яичника любого вида и на любой стадии. Современный диагностический центр позволит точно определить состояние пациентки, выявить все особенности развития патологии. Опытные врачи (гинекологи, хирурги, онкологи) подбирают наиболее оптимальный план терапии, который будет максимально эффективен в данном конкретном случае. При составлении лечения учитываются все индивидуальные характеристики пациентки для получения лучшего результата.
В дальнейшем в Юсуповской больнице можно проходить профилактические осмотры и получить консультацию о планировании беременности (при необходимости). Для записи к специалистам достаточно позвонить по телефону.
Классификация
В зависимости от внешних характеристик и темпов разрастания выделяют зрелую и незрелую опухоль. В первом случае образование считается доброкачественным. Незрелая разновидность способна метастазировать в близлежащие органы. Такое образование является злокачественным и зачастую имеет неблагоприятный прогноз.
Доброкачественная киста развивается в виде новообразования с эластичной оболочкой, толщина которой может варьироваться. Опухоль крепится к яичнику с помощью ножки. При вскрытии после удаления внутри обнаруживают фрагменты волос, костей, зубов и кожи. Для доброкачественного новообразования характерно присутствие зрелых, дифференцированных тканей.
По сути, злокачественная опухоль развивается из незрелой тератомы. Последняя состоит из низкодифференцированных тканей, которые являются производными зародышевых листков. Такие ткани свойственны эмбриону на стадии органогенеза. Впоследствии может образоваться тератобластома – злокачественная опухоль, состоящая из недифференцированных клеток. Метастазирование происходит лимфогенным и гематогенным путем.
Сама по себе незрелая киста еще не является злокачественной. Она состоит из низкодифференцированных тканей зародышевых листков. Образование светло-серого цвета, имеет неравномерную мягкую консистенцию. Располагается в основном с передней стороны матки, может провоцировать кровоизлияния и частичное отмирание тканей.
Зрелая тератома не предрасположена к образованию метастаз. Она включает фрагменты жировой, мышечной и костной ткани. В зависимости от строения различают опухоль:
- кистозную, с эластичной оболочкой и жидким содержимым;
- солидную, более плотную по структуре с ровным или бугристым верхним слоем.
На фото тератомы яичника можно выделить ножку образования, посредством которой оно крепится к органу. Ввиду такого строения есть вероятность перекручивания основания, что приводит к резким болевым ощущениям и увеличивает вероятность отрыва. Обнаружив патологию, врач назначает удаление новообразования.
Злокачественная
Представленный вид опухоли диагностируется в редких случаях. Характеризуется образование тем, что в тератоме начинает развиваться одна из злокачественных видов кист: меланома, аденокарцинома или плоскоклеточный рак.
Высокоспециализированными видами, а соответственно, и достаточно редкими формами тератомы, является струма яичника, карционоид или сочетание этих патологий. В первом случае формирование состоит из тканей щитовидной железы, и зачастую сопровождается гипертиреозом. При этом аденокарциномы, которые имеют строение как у рака щитовидной железы, развиваются в струме яичника. Если карциноидный синдром врожденного характера, тогда развивается карциноид яичника.
Размеры тератомы яичника
Размер кисты может варьироваться. Новообразование до 5 см считается небольшим и не вызывает у пациентки дискомфорта. Симптомы проявляются, когда опухоль достигает 10 см и более. В таком случае может происходить смещение расположенных поблизости органов и сдавливание тканей.
Важно! На ранних стадиях заболевание протекает бессимптомно, жалобы появляются при увеличении опухоли до 10 и более сантиметров.
Больших размеров достигает незрелая тератома, из которой развивается злокачественная опухоль. Она может увеличиваться до 40 см и образовывать метастазы в соседних органах.
Причины возникновения тератомы яичника
Есть предположение, что причиной образования кисты служит предрасположенность, заложенная на стадии развития эмбриона. В период половой дифференциации от тканей, из которых впоследствии формируется яичник, не полностью отделяется эктодерма. В результате в органах остаются фрагменты зародышевых листков.
Находящаяся в неразвитом состоянии опухоль может совсем не беспокоить пациентку. Ее разрастание происходит под воздействием внешних факторов.
К причинам развития тератомы яичника относятся:
- Изменения гормонального фона в организме.
- Механическое воздействие на органы, расположенные в брюшной полости.
- Применение некачественных противозачаточных препаратов.
Патология нередко начинает прогрессировать на фоне изменений гормонального фона. Увеличение образования отмечается в период полового созревания, при беременности и наступлении менопаузы. Вместе с тем опухоль не влияет на функционирование гормональной системы.
Клиническая картина
Клиническое течение определяет локализация опухоли. Кистозные зрелые составляют 20% опухолей у женщин детородного возраста. Незрелые солидные и солидно-кистозные чаще встречаются (до 40%) у мужчин до 20 лет в яичках, у мальчиков – 7-13 лет. У детей они могут быть врожденными, чаще экстрагонадных форм. Эти формы опухоли округлой или неправильной конфигурации наблюдают и у девочек в области крестца и копчика, в промежности. Крестцово-копчиковые образования больших размеров у плода становятся препятствием при рождении ребенка, у ребенка – нарушают акт дефекации и мочеиспускания. Чтобы не спутать со спинномозговой грыжей проводят дифференциальный диагноз.
Область локализации тератомы средостения – переднее средостение (кпереди магистральных сосудов и перикарда). При росте она вдается в полость плевры или средостение заднее.
Справка! Средостение или часть полости груди спереди ограничивает грудина, сзади – позвоночник. Внутри груди оно покрыто фасцией, медиастинальной плеврой – по бокам. Верхняя граница средостения – апертура клетки груди – нижняя – диафрагма. В нем расположены: перикард и сердце, нервы и крупные сосуды, бронхи и трахея, грудной проток и пищевод.
Обнаружить опухоли средостения, как и крестцово-копчиковые, можно случайно на рентгенограмме или томограмме, поскольку при их развитии не возникает явных симптомов. Фистулография может показать конфигурацию гнойных кистозных опухолей. Пневмография определит взаимоотношения органов и тканей с опухолью средостения. Забрюшинную тератому может диагностировать ангиография и рентген при наличии пневмоперитонеума – газа в брюшной полости.
Симптомы тератомы яичника
На ранних этапах киста яичника – тератома – не дает о себе знать. Пациентка обнаруживает симптомы только при росте опухоли или ее переходе в злокачественное образование.
При увеличении в размерах наблюдаются следующие симптомы:
- чувство тяжести в нижней части живота;
- нарушение мочеиспускания;
- запоры или диарея;
- заметное увеличение живота (характерно для худощавых женщин);
- синдром острого живота, характеризующийся повышенным тонусом брюшной стенки и болевыми ощущениями.
Последний симптом отмечается в случае перекручивания ножки новообразования. Вышеперечисленные жалобы характерны и для других доброкачественных опухолей.
При незрелой кисте, которая может переходить в злокачественную, пациент также ощущает сильную утомляемость, недомогание, происходит потеря веса.
Нормальные показатели УЗИ малого таза
В репродуктивном возрасте:
- Размеры яичников: длина 3-4 см, ширина 2,5-3 см, высота 1,5-2 см,
- В паренхиме яичников видны множественные фолликулы размерами от 0,3 до 0,6 см,
- В правом или левом яичнике к моменту овуляции определяется доминантный фолликул величиной от 1,5 до 3 см,
- После овуляции в тканях яичника определяется желтое тело размерами до 2 см. Выявляется небольшое количество свободной жидкости в полости малого таза.
- Яичники уменьшены в размерах,
- Фолликулы не определяются,
- Желтое тело во вторую фазу цикла не выявляется.
На фото видна нормальная эхографическая картина при УЗИ яичников:
Диагностика
Присутствие новообразования врач сможет обнаружить при осмотре путем пальпации. Чтобы получить более подробную информацию, применяются и другие методы диагностики.
- Анализ крови на онкомаркеры. Берется для определения природы опухоли.
- УЗИ. Во время ультразвукового исследования врач обнаруживает гиперэхогенные включения, указывающие на тератому яичника. Метод позволяет определить местонахождение образования, его размеры, строение содержимого.
- Рентген. При исследовании в яичнике обнаруживается костная ткань, что указывает на присутствие опухоли с ее фрагментами.
- МРТ. Применяется для уточнения строения новообразования и выявления метастазов.
- Лапароскопия. У пациента берется фрагмент содержимого кисты для исследования. Назначается при подозрении на злокачественную опухоль.
В большинстве случаев тератома правого яичника обнаруживается при плановом посещении гинеколога или постановке на учет во время беременности. Выявив опухоль, врач назначает диагностику для уточнения характера новообразования.
Варианты ультразвукового исследования и особенности его проведения
В гинекологической практике применяются три вида УЗИ органов таза:
- Трансвагинальное УЗИ предполагает осмотр репродуктивных органов через влагалище. Метод считается наиболее информативным, поскольку расстояние до внутренних органов уменьшается. Позволяет определить кисты небольших размеров. Не используется у девственниц,
- Трансабдоминальное УЗИ выполняется через переднюю брюшную стенку. Расстояние до органов таза довольно велико, поэтому метод малоинформативен при небольших кистах,
- Трансректальное УЗИ. Датчик вводится в прямую кишку. По информативности сравнимо с трансвагинальным исследованием. Применяется у девственниц в тех случаях, когда трансабдоминальный метод не дал результата.
Схема проведения трансвагинального УЗИ.
Длительно процедура УЗИ составляет от 5 до 15 минут. Этого достаточно, чтобы врач смог обнаружить кисту яичника или иную патологию. Вся информация о проведенном обследовании выдается на бланке. Результаты УЗИ расшифровываются гинекологом.
Данные УЗИ – это еще не диагноз. Окончательное заключение выносит лечащий врач после полного обследования.
Ультразвуковое исследование у женщин репродуктивного возраста проводится на 5-7-й день менструального цикла. Если месячные короткие, можно сделать УЗИ раньше, если длинные – обследование переносится на более поздний срок. Во время месячных УЗИ делается только по экстренным показаниям. До начала полового созревания и в менопаузу ультразвуковое исследование можно делать в любой удобный день.
Лечение тератомы яичника
При обнаружении опухоли рядом с яичником врач назначает ее удаление путем хирургического вмешательства. Метод применяется как при зрелой, так и при незрелой тератоме. В последнем случае пациентке потребуется продолжить наблюдение у врача.
Удаление тератомы яичника происходит оперативным путем. Применяется одна из следующих методик:
- Лапароскопическая энуклеация. Позволяет удалить маленькую опухоль через проколы, не захватывая здоровые ткани. Процесс отслеживается посредством УЗИ.
- Кистэктомия. Удаление опухоли и части соседних тканей. Не снижает выработку яйцеклеток.
- Резекция придатка. Вместе с новообразованием удаляется часть яичника. После операции способность органа к образованию яйцеклеток снижается.
- Овариоэктомия. Полное удаление яичника. Этот метод применяется на поздней стадии заболевания.
Если операция проводится у женщины после наступления менопаузы, репродуктивные органы удаляют полностью.
Когда была удалена незрелая киста, во избежание возникновения метастазов пациентке назначают химиотерапию. Проводится 6 курсов с применением противоопухолевых лекарств. Такой же подход используется при повторном образовании кист.
Если на УЗИ видна тератома яичника, врач назначает операцию. Чем раньше будет проведено хирургическое вмешательство, тем меньше вероятность развития осложнений. Народные средства при таком диагнозе могут лишь облегчить проявление симптомов.
Применяют следующие рецепты:
- мумие – 3 г смешивают с небольшим объемом воды и медом;
- крапива – свежие листья промывают, измельчают в мясорубке.
Эти средства наносят на тампон и вводят во влагалище на ночь. Перед их применением обязательно проконсультироваться с врачом.
Прогноз терапии
При своевременном удалении зрелой тератомы — прогноз полностью благоприятный. Дополнительное лечение назначается для ускорения восстановления организма. Рецидивы наблюдаются в крайне редких случаях. Практически в 95% случаях отмечается благоприятный исход лечения.
Лапароскопическое вмешательство в среднем длится от 20 минут до 1 часа. На реабилитационный период отводится 2–7 суток. По истечении этого времени женщину обычно выписывают из стационара. Больничный лист после лапароскопии яичников дают на 9–17 дней. А ожидать полного восстановления всех органов можно через 2–6 недели после операции.
К сожалению, прогноз незрелых тератом неблагоприятен. Эти патологии, в результате длительного бессимптомного протекания, поздно обнаруживаются. Запущенный процесс слабо поддаётся терапии. А сама опухоль способна быстро расти и метастазировать.
Отсутствие своевременного лечения может привести к достаточно тяжёлым и неприятным последствиям:
- внутренне кровотечение;
- перекрут ножки;
- разрыв тератомы и развитие перитонита;
- сдавливание окружающих органов;
- малигнизация тератомы и быстрое метастазирование.
Возможные осложнения
Ввиду особенностей строения новообразования есть вероятность перекручивания его ножки. Поэтому при обнаружении опухоли рекомендуется без промедления начать лечение.
Незрелая тератома зачастую переходит в злокачественное образование. В короткий срок она может превратиться в тератобластому, способную к метастазированию.
Тератома яичника и беременность
Само по себе новообразование не влияет на гормональный фон и репродуктивную функцию организма. Женщина в этом случае может забеременеть и родить ребенка.
Если МРТ подтверждает тератому яичника, стоит учесть, что такая патология затрудняет вынашивание ребенка. Особенно это актуально в случаях с запущенным заболеванием и размером опухоли более 5 см. По мере увеличения размеров матки возрастает давление на близлежащие органы и ткани, в том числе и на кисту. Как следствие, увеличивается риск перекручивания ножки и разрыва образования, что потребует неотложного хирургического вмешательства.
Если патология была обнаружена после наступления беременности, потребуется наблюдение врача. Он может назначить удаление кисты методом лапароскопии. Малоинвазивная методика позволяет провести хирургическое вмешательство без вреда для плода.
Тератома яичника – опухолевое заболевание женских половых органов. Подавляющее большинство новообразований доброкачественные. Лечение проводится путем хирургического вмешательства.
Прогноз
Прогноз незрелой тератомы яичника в большинстве случаев положителен. Он менее благоприятен при наличии следующих факторов:
- крупный размер опухоли;
- поздняя диагностика заболевания;
- нарушение функций яичника;
- поражение ближайших органов новообразованием;
- возраст женщины старше 45 лет.
При успешном удалении незрелой тератомы только у 2-3% женщин возникает рецидив патологии.
Данные состояния опасны озлокачествливанием опухоли и сбоем работы других органов малого таза. В этом случае прогноз определяется самочувствием пациентки, стадией онкологии, тяжестью сопутствующих заболеваний.
Читайте также:

