Тяжелая дисплазия и преинвазивный рак
Дисплазия многослойного плоского эпителия шейки матки — патология строения, дифференцировки и созревания клеток, морфологически проявляющаяся гипер- и паракератозом, акантозом, нарушением слоя эпителиального пласта и полярности расположения клеток. Характеризуется изменением размеров и формы ядра, увеличением ядерно-цитоплазматического индекса, возникновением митозов преимущественно в базально-парабазальных слоях. Это отличает дисплазию эпителия от фоновых процессов, при которых атипии клеток нет. Таким образом, дисплазия — понятие чисто морфологическое.
Для определения степени выраженности дисплазии в клинической практике используется классификация Richart (1968), согласно которой слабая дисплазия обозначается как CIN I (цервикальная интраэпителиальная неоплазия), умеренная — CIN II, тяжелая — CIN III. В категорию CIN III входит и преинвазивный рак, что объединяет их в общий биологический процесс.
По классификации ВОЗ (1982 г.), в зависимости от степени атипии клеток и глубины поражения эпителиального пласта различают 3 степени дисплазии: слабую (I), умеренную (II) и выраженную (III).
Слабая характеризуется небольшими нарушениями дифференцировки эпителия с незначительной пролиферацией клеток базального слоя. Изменения захватывают лишь 1/3 толщи эпителиального пласта, строение остального эпителия сохраняется.
При умеренной дисплазии отмечается более значительная атипичность клеток до 1/2 толщи эпителиального пласта.
Резко выраженная, или тяжелая, дисплазия характеризуется поражением 2/3 его. При этом нарушается взаиморасположение клеток, значительно увеличиваются размеры ядра, изменяется ядерно-цитоплазматическое соотношение, появляются патологические митозы — несмотря на то, что структура верхнего слоя эпителия сохранена.
Дальнейшее прогрессирование процесса с полным поражением всей толщи многослойного плоского эпителия, нарастанием ядерной и клеточной атипии рассматривается как внутриэпителиальный рак, что свидетельствует о патогенетическом единстве этих патологических состояний.
По литературным данным, вероятность развития интраэпителиального рака у больных с дисплазией шейки матки в 20 раз, а инвазивного — в 8 раз выше, чем у женщин с нормальной шейкой.
Эпителиальные дисплазии I и II степени могут не прогрессировать длительное время, а в ряде случаев — подвергаться обратному развитию. Это, как правило, бывает после излечения сопутствующего воспалительного процесса. Однако чаще всего дисплазия со временем прогрессирует и переходит в рак шейки матки. В среднем сроки развития внутриэпителиального рака из слабой дисплазии составляют 5 лет, из умеренной — 3 года, из выраженной — 1 год.
Среди факторов риска возникновения эпителиальных дисплазий важное значение имеют:
- раннее начало половой жизни, частая смена половых партнеров;
- травмы шейки матки во время родов и абортов;
- воспалительные заболевания половых органов;
- инфицирование вирусом простого герпеса 2-го типа и вирусом папилломы человека;
- абсолютная или относительная гиперэстрогения;
- инфекции, передаваемые половым путем.
Учет факторов риска необходим для диспансеризации указанного контингента женщин, своевременного выявления и лечения у них фоновых и предопухолевой патологий шейки матки.
Возрастной пик умеренной формы приходится на 31–40 лет, выраженной — на 40–50 лет.
У молодых женщин дисплазия поражает преимущественно влагалищную часть, а с увеличением возраста — цервикальный канал, что связано с особенностями строения шейки матки при старении.
В отношении эпителиальных дисплазий недопустима выжидательная тактика. Выбор метода лечения осуществляется индивидуально в зависимости от выраженности патологического процесса, его локализации, распространенности в пределах шейки матки и возраста больных.
Слабая дисплазия эпителия (CIN I), морфологически сохраняющаяся после противовоспалительной терапии, у женщин детородного возраста подлежит диатермоэлектрокоагуляции (ДЭК). Последняя возможна при условии, что вся зона трансформации четко визуализируется кольпоскопически. При невидимой зоне трансформации, наличии сопутствующих дисплазий эктропионов, деформаций шейки матки, а также в возрасте свыше 40 лет показано хирургическое лечение.
При умеренной дисплазии (CIN II) у женщин в возрасте до 40 лет допустима ДЭК шейки матки. Эффективность ДЭК при этой форме зависит от тщательного цитологического, эндоскопического и гистологического обследований больной, предшествующих лечению, а также ограничения зоны трансформации только эктоцервиксом, что устанавливается кольпоскопически. При наличии дисплазии II степени на шейке с невизуализуемой зоной трансформации в сочетании с обширным эктропионом, деформацией шейки матки, а также пациенткам старше 45 лет выполняется операция — гистерэктомия.
Основным методом лечения выраженной дисплазии (CIN III) шейки матки является конизация, осуществляемая ножевым способом. Эффективность ее в возможности полного удаления патологически измененных тканей шейки в пределах 2/3 слизистой эндоцервикса, что соответствует принципам онкологического радикализма, а также доступности гистологического исследования.
При сглаживании влагалищных сводов у больных с дисплазией III степени, атрофических изменениях, у женщин старше 48–50 лет органосохраняющее вмешательство затруднено, объем операций расширяется до простой гистерэктомии.
Несмотря на наличие множества программ, касающихся диагностики и лечения фоновых и предопухолевых заболеваний шейки матки, у части пролеченных все же развивается инвазивный рак.
Для изучения частоты фоновой и предраковой патологии, предшествующей развитию рака шейки матки (РШМ), а также оценки эффективности применяемых методов лечения проанализированы данные амбулаторных карт и историй болезни 120 больных в НИИ (ныне — РНПЦ) онкологии и медрадиологии им. Н. Н. Александрова.
РШМ возник у 86 (71,7%) пациенток, отметивших в анамнезе фоновые или предраковые заболевания шейки матки, пролеченные консервативно либо методом ДЭК.
Появление РШМ у ранее подвергшихся электрохирургическим либо консервативным методам лечения предраковых заболеваний шейки матки позволяет сделать вывод, что в ряде случаев его развитие произошло изза ошибок, допущенных на этапе обследования, или при выборе лечения, либо при немотивированном воздержании от оптимальных методов. Есть и беспечные женщины, уклоняющиеся от лечения, а врачи не придают должного значения риску трансформации заболевания в рак.
Случай из практики . Больная М., 60 лет. Поступила в онкогинекологическое отделение института по поводу дисплазии шейки матки.
Жалоб не предъявляла. Цитологически при профосмотре у нее выявили дисплазию. На дообследование в женскую консультацию пришла через 10 месяцев, когда появились кровянистые выделения из влагалища.
В соскобе из слизистой цервикального канала диагностирована дисплазия III степени, интраэпителиальный рак. Направлена в НИИ онкологии. М. пришла с этим направлением через… 7 месяцев.
При гинекологическом исследовании в зеркалах — шейка на уровне сводов, чистая, пальпаторно плотная, выделения слизисто-гнойные, есть инфильтрация парацервикальной клетчатки. Тело матки, придатки и параметральные отделы клетчатки не изменены.
В пересмотренных микропрепаратах биоптата — дисплазия III степени, местами интраэпителиальный рак. В соскобе из цервикального канала — пласты многослойного плоского эпителия с картиной рака. Окончательное морфологическое заключение — плоскоклеточный рак Gr II. Клинический диагноз — рак шейки матки IB стадии, эндоцервикальная форма.
Случай из практики. Больная П., 43 года. Поступила в онкогинекологическое отделение для обследования в связи с клинической картиной менометроррагии.
Более 2 лет назад подвергалась ДЭК по поводу эрозии шейки матки. Со слов больной, эрозию коагулировали при первом обращении к гинекологу без осуществления биопсии и выскабливания цервикального канала. На диспансерном учете не состояла. Спустя полгода после повторной ДЭК у пациентки появились контактные мажущие выделения, которые перешли в кровотечение со сгустками, что и заставило ее снова обратиться к врачу. После выскабливания цервикального канала и слизистой полости матки диагностирован РШМ. Направлена в институт для лечения.
При осмотре в зеркалах шейка матки бочкообразно раздута, опухолево изменена, увеличена. Передняя губа изъязвлена, кровоточит при дотрагивании, с обеих сторон в малом тазу определяются параметральные инфильтраты, не достигающие стенок таза. Гистологически — плоскоклеточный рак. Диагноз: РШМ IIB стадии (T2N0M0) — эндоцервикальная локализация, параметральный вариант.
Случай из практики. Больная М., 60 лет. Поступила для обследования в НИИ онкологии и медрадиологии по поводу дисплазии шейки матки.
Заболевание цитологически выявлено при профилактическом осмотре. Клинически определены разрыв шейки матки в родах и кольпит. На 1-м этапе проведено противовоспалительное лечение без типирования патогенной влагалищной микрофлоры. Затем без дополнительных обследований выполнена ДЭК шейки матки. Спустя год появились контактные кровянистые выделения. Осуществлено
раздельное диагностическое выскабливание цервикального канала и слизистой полости матки. Морфологически обнаружены фрагменты железистого полипа, бактериоскопически — трихомонады, в связи с чем провели курс специального лечения. Повторно обследована; цитологически выявлена дисплазия III степени. Направлена в НИИ с результатами всех ранее проведенных исследований. Морфологически диагностирован рак шейки матки IA стадии. Больная оперирована в объеме простой гистерэктомии с придатками.
Случай из практики. Больная Н., 45 лет. Поступила в онкологическое отделение с жалобами на беспорядочные кровянистые выделения, появившиеся более 3 месяцев назад. К врачу обратилась из-за опасения РШМ: ее мать умерла от этой патологии. Из перенесенных заболеваний отмечает эрозию шейки матки, которая была излечена методом ДЭК. На диспансерном учете не состояла. До возникновения у нее менометроррагии считала себя здоровой. При осмотре в зеркалах шейка укорочена, на уровне сводов деформирована, с обширной язвой, переходящей в цервикальный канал. Пальпаторно представлена плотным бугристым образованием с инфильтрацией параметральных отделов клетчатки, доходящих до стенок таза. Гистологически в соскобе из цервикального канала и биоптате из шейки матки — плоскоклеточный рак Gr II.
Клинический диагноз: РШМ III ст., язвенно-инфильтративная форма, влагалищно-параметральный вариант.
Здесь электрокоагуляция на деформированной шейке не достигла ни косметического эффекта, ни исчезновения дисплазии. Вероятно, в глубоких слоях эпителия после вмешательства оставался неизлеченный процесс предопухолевого заболевания, который подвергся малигнизации, не распознанной на ранней стадии. Можно предположить и то, что при электроэксцизии участок дисплазии на деформированной шейке не попал в иссеченный конус, остался в ней, либо имеющаяся патология не оказалась в срезе при микроскопическом исследовании. Поэтому больные, подвергшиеся такой сохранной лечебной процедуре по поводу дисплазии цервикального канала, как электроэксцизия, должны состоять на диспансерном учете и входить в группу риска по развитию РШМ.
За женщинами, ранее лечившимися по поводу дисплазии, важно вести надлежащий диспансерный контроль. При этом следует строго придерживаться утвержденного диагностического алгоритма, включающего клинический осмотр шейки матки, кольпоскопию, взятие под контролем мазков на атипические клетки из экзо- и эндоцервикса и биопсию из патологического очага, а в случае дисплазии — произвести выскабливание цервикального канала. Надо помнить, что деформированная и с разрывами шейка матки является противопоказанием к использованию ДЭК.
Больные, пролеченные в прошлом по поводу фоновой или предраковой патологии шейки матки методом ДЭК либо консервативными средствами, должны состоять на диспансерном учете не менее 3 лет и входить в группу риска по возможному возникновению у них РШМ.
Улучшить выявление РШМ на ранних стадиях помогут совершенствование онкологических знаний врачами-акушерами-гинекологами, просвещение ими широких слоев населения и осуществление скрининга.
Снять больных с дисплазией шейки матки I–III степени с учета можно лишь при условии отрицательных кольпоскопических и цитологических данных через 2 года после лечения. Перед этим необходимо провести углубленное обследование, включающее контрольную расширенную кольпоскопию, взятие мазков из влагалищной и цервикальной частей шейки матки на цитологию, а также выскабливание
цервикального канала с последующим морфологическим исследованием соскоба. При этом каждую из больных следует вызывать к гинекологу два раза в год даже при полном благополучии.
Оценка клинических наблюдений РШМ у больных, ранее пролеченных по поводу фоновых и предопухолевых заболеваний шейки матки, позволяет сделать вывод, что в целях совершенствования профилактики РШМ и ранней его диагностики необходимо внедрить в практику системный патогенетический скрининг и наладить диагностику среди женщин группы риска:
- имеющих несколько половых партнеров;
- рано начавших половую жизнь;
- страдающих ИППП;
- ранее получавших лечение по поводу дисплазии и фоновых заболеваний шейки матки.
Инвазивный рак шейки матки – это одна из часто встречающихся болезней в женском организме. Связана с отсутствием терапии предракового процесса в тканях шейки и влиянием неблагоприятных факторов различного характера. Развитие болезни проходит стремительно, что обусловливает такое распространение патологии.
Женский организм испытывает сильные нагрузки, влияющие на состояние здоровья. Рак шейки матки занимает первые позиции по диагностике. Болезнь выявляется на плановом осмотре у гинеколога, но в основном диагноз ставится на 3 или 4 стадии из-за позднего обращения в поликлинику и отказа проходить регулярный осмотр. Заболевание поражает преимущественно женщин в возрасте 40-55 лет. Рак отличается стремительным развитием, требуется срочное лечение.
Характеристика патологии
Рак шейки матки – это опухоль, в формировании которой участвует плоский многослойный эпителий, наполняющий влагалищный отдел. Болезнь носит злокачественный характер. Новообразование развивается у женщин в любом возрасте, но чаще встречается после 45 лет.
Шейка – это орган репродуктивной системы. Входит в состав матки, являясь её нижней частью. Выполняет две важные функции в организме женщины:
- Защищает полость матки от инфицирования, являясь барьером на пути болезнетворных микроорганизмов.
- Принимает непосредственное участие в зачатии и процессе деторождения.
- Структурно орган представляет две основные части:
- Надвлагалищная не визуализируется – можно рассмотреть только при помощи специального оборудования.
- Влагалищная хорошо просматривается.
Большая часть шейки не просматривается, что затрудняет выявление болезни при формировании на этом участке. Влагалищная область хорошо визуализируется. Во время планового осмотра врач исследует ткани на присутствие подозрительных образований злокачественного характера и воспалительных процессов.
Влагалищный участок окрашен в бледно-розовый цвет, а структура отличается гладкой поверхностью. Такой оттенок даёт многослойное плоское волокно внутреннего эпителия, из которого состоит орган.
Каждая клетка структуры занимает несколько слоев:
- Базальный расположен рядом со стромой, состоящей из мышц, нерв и сосудов. Все элементы, формирующиеся на этом слое, отличаются округлой формой и присутствием единственного ядра, размеры обычно имеет небольшие.
- Промежуточный расположен выше и клетки становятся более плотными.
- Поверхностный слой состоит из созревших геномов, которые часто называют старыми. Форма элементов плоская с одним небольшим ядром.
Шейка и влагалище соединяются цервикальным каналом, который находится внутри органа. Канал вырабатывает специфичный фермент, защищающий систему от болезнетворных микроорганизмов. Узкий канал и присутствие фермента обеспечивает максимальную защиту маточного тела.
Цервикальный канал представлен цилиндрическими геномами из одного слоя. Эпителий отличается бархатистой структурой и красноватым оттенком поверхности. Сверху канал попадает в маточную полость с внутренним зевом, в нижней переходит во влагалище с образованием наружного зева.
В наружном зеве расположена зона трансформации – участок соединения двух разных волокон. Гинекологи зону трансформации держат на особом контроле из-за высокой восприимчивости данной области к различным патологиям, способным вызвать онкологический процесс.
Инвазивный рак шейки матки – это итог сложных процессов, происходящих на поверхности шейки. Патология, формирующаяся в тканях шейки матки, является итогом предракового состояния. Спровоцировать онкологию могут поверхностные процессы в органе.
Стадия предракового процесса
Инвазивный рак шейки матки возникает вследствие предракового диспластического процесса, который сопровождается структурным нарушением геномов плоского волокна. Дисплазия характеризуется несколькими степенями выраженности, что определяет риск развития патологии и активность прорастания в глубину эпителия. Также это влияет на курс терапии, применяемого в борьбе с болезнью.

Под воздействием определённых факторов структура клетки меняется – плоская форма трансформируется в округлую, растёт количество ядер, постепенно исчезает условное разделение слоев. Способность атипичных клеток прорастать в ближайшие ткани вызывает трансформацию диспластического процесса в микроинвазивный, потом в инвазивный.
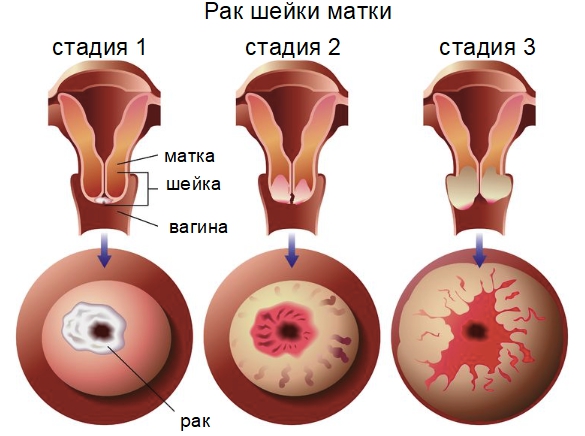
Выделяют 3 степени выраженности предракового процесса:
- Лёгкая дисплазия, или CIN I, характеризуется поражением 1/3 плоского эпителия больными патогенами. Эта стадия отличается низкой вероятностью развития инвазивного рака. Через некоторое время наблюдается регрессия дисплазии. Риск формирования злокачественного образования возникает при наличии иммунных нарушений с гормональным дисбалансом по истечении 5 лет.
- Средняя, или умеренная, дисплазия 2 степени (CIN II) поражает 2/3 эпителия, покрывающего поверхность шейки матки. Перерождение в рак происходит в течение 3 лет.
- Тяжёлая дисплазия 3 степени (CIN III), или преинвазивный рак, характеризуется отсутствием злокачественных патогенов в строме шейки матки. Отличается быстрым перерождением в инвазивный рак – в течение года.
Предраковый процесс легко поддаётся лечению при раннем выявлении. После курсов терапии женщина способна рожать детей.
Разновидности инвазивного рака шейки матки
Причиной инвазивной формы патологии часто становится неинвазивный рак, присутствующий в тканях шейки матки. Различают несколько видов болезни, характеризующих степень разрастания злокачественного образования, лечебный процесс и прогноз выживаемости. В зависимости от структурного состава различаются виды:
- Плоскоклеточный вид состоит из ряда слоёв плоского эпителия.
- Железистая форма обнаруживает в структуре волокна цервикального канала.
Опухоль в цервикальном канале называется аденокарцинома. Встречается редко – примерно в 10% случаев. Чаще диагностируется плоскоклеточная форма.
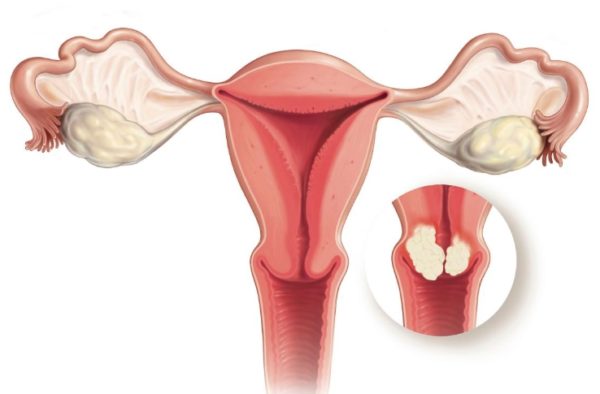
Прогноз заболевания и рост новообразования характеризует дифференцированный вид, который диагностирован у больного:
- Высокодифференцированный рак развивается медленно и отличается низкой агрессивностью, метастазы обычно отсутствуют. Характеризуется благоприятным прогнозом.
- Умеренно-дифференцированный вид встречается довольно часто. Метастазы появляются на 3-4 стадии развития опухоли. Выздоровление наблюдается при наличии преинвазивной, микроинвазивной формы и при инвазивной на 1В-2 стадии.
- Низкодифференцированный рак отличается агрессивным разрастанием и присутствием метастазов на начальных стадиях. Выживаемость при данной патологии низкая, но встречается достаточно редко.
Согласно инвазии выделяется 3 формы заболевания:
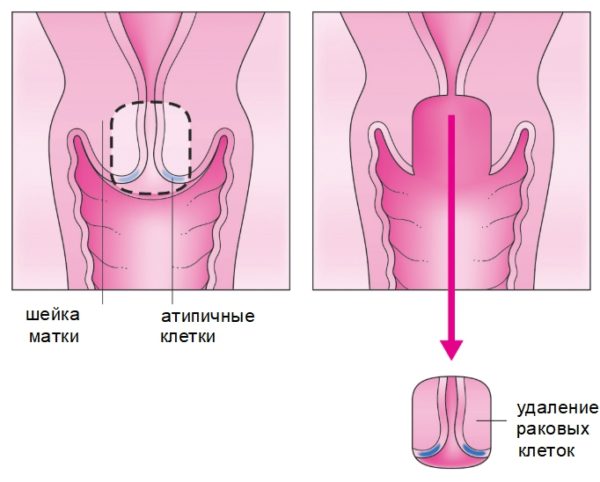
- Преинвазивная форма – это 3 степень дисплазии (CIN III), или рак in situ. Онкологический процесс протекает без поражения стромы и инвазии клеток. Симптомы, характерные патологии, обычно отсутствуют. Обнаружить опухоль удаётся при помощи лабораторных и инструментальных манипуляций. Без курсов терапии постепенно перерождается в микроинвазивный и инвазивный рак. Вовремя выявленная болезнь легко поддаётся лечению и характеризуется полным выздоровлением.
- Микроинвазивный рак соответствует онкологии 1А стадии. Объём инвазии лежит в пределах 5 мм, размер новообразования не превышает 10 мм. Развивается без метастазных ростков и выраженных симптомов, что затрудняет процесс выявления. Обнаружить болезнь удаётся исключительно при регулярном прохождении диспансеризации. Хорошо поддаётся лечению – на ранних стадиях возможно полное выздоровление.
- Инвазивная карцинома прорастает в эпителий шейки матки на 5 мм, что характерно стадии 1А-4. Данный этап характеризуется присутствием явных симптомов болезни.
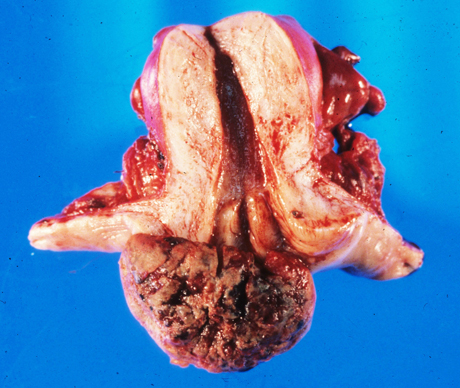
В зависимости от направления прорастания атипичных клеток выделяют виды:
- экзофитный – опухоль направлена в просвет шейки матки;
- эндофитный – атипичное новообразование растёт в глубину шейки;
- смешанная форма характеризуется разрастанием в двух направлениях.
Экзофитные опухоли отличаются наименьшей агрессивностью, выявляются при гинекологическом осмотре. Новообразование напоминает цветную капусту по форме роста. Эндофитный вид характеризуется небольшими размерами и формированием на поверхности участков изъязвлений, что делает его наиболее опасным.
Опухоль может развиваться с ороговением тканей и без него – это определяет степень зрелости патологии. Известно 2 формы болезни:
- Ороговевающий вид встречается редко. Патология выражается присутствием округлых элементов с низкой зрелостью, одним ядром и узким цитоплазматическим ободком. Прогрессируют медленно, представляя зрелый вид рака с дифференцированной структурой патогенов.
- Неороговевающий вид наблюдается у 60% больных. При диагностике выявляются полиморфные элементы клеток с ядрами средней степени зрелости и большим количеством митозов. Данная форма характеризуется агрессивным ростом, прогноз терапии отличается низкой результативностью.
Стадии развития болезни
Заболевание согласно традиционной классификации развивается в 4 стадии, выраженных специфичными признаками. Патология прогрессирует по стадиям:
- Первая стадия отличается локализацией в тканях шейки. А-инвазия не превышает 5 мм в объёме, В-распространение свыше 5 мм.
- На второй стадии опухоль выходит за границы маточного тела, но тазовая стенка и влагалище не поражены патологией.
- Третья стадия протекает с поражением 1/3 влагалища с тазовой стенкой.
- Четвёртая стадия характеризуется активным разрастанием аномальных клеток в ближайшие и более отдалённые органы.
Установить точно стадию развития рака можно только при полной диагностике организма. Определить по присутствующим симптомам и визуально сложно, поэтому врач назначит процедуры с исследованием опухоли, чтобы подтвердить диагноз.
Причины образования онкологии
Известен ряд факторов, способных спровоцировать болезнь. Главная причина заключается в присутствии в организме женщины штамма вируса папилломы. Проникает вирус во время полового контакта и остается в тканях в спящем состоянии. Вирус вызывает в клетках мутации, что выражается образованием бородавок, папиллом с кондиломами.
Спровоцировать рак может наличие следующих факторов:
- раннее начало интимной жизни;
- большое количество сексуальных партнёров, что характеризуется распущенностью;
- частые роды;
- совместное наличие вируса папилломы и герпеса;
- у женщины диагностирована ВИЧ-инфекция;
- злоупотребление курением и алкогольными напитками;
- проживание в неблагоприятной экологической местности;
- нахождение в стрессовой ситуации в течение длительного периода времени;
- отсутствие интимной гигиены;
- наследственная предрасположенность;
- частое прерывание беременности искусственным путём.
Спровоцировать болезнь может любой из присутствующих факторов или сочетание нескольких. Вредные привычки негативно влияют на организм, что осложняется неблагоприятной экологической обстановкой.
Признаки заболевания
Симптомы патологии врачи в основном подразделяют на два вида – общие признаки, характерные для общего состояния больной, и специфичные, определяющие болезнь. Для общей симптоматики характерны следующие признаки:
- снижение работоспособности на фоне быстрой утомляемости и общей слабости;
- температура тела повышается до 37-38 градусов;
- приступы головокружения постоянного характера;
- снижение или полное отсутствие аппетита;
- потеря веса.
Специфичные симптомы отличаются непосредственным отношением к патологии в области шейки матки. На первой стадии симптомы отсутствуют, что усложняет выявление опухоли. Первые признаки могут появиться только на 3-4 стадии:
- у женщины наблюдаются посторонние выделения белого цвета, может присутствовать кровь;
- кровянистые выделения во время полового акта или после осмотра гинеколога, в интервале между менструациями;
- в области влагалища отмечается посторонний неприятный запах;
- увеличивается срок менструальных выделений;
- наблюдается отекание мягких тканей в области нижних конечностей при наличии аномальных клеток в зоне паховых лимфоузлов;
- болезненные ощущения в области малого таза;
- отмечается дисфункция процесса дефекаций;
- проблемы с мочевыделением, сопровождающиеся болевыми ощущениями.
Симптоматика появляется на 3-4 стадии, когда курс терапии усложняется развитием метастазов в ближайших тканях. Поэтому врачи советуют регулярно проходить гинекологический осмотр и сдавать необходимые анализы, которые помогут обнаружить постороннее образование онкологического характера.
Диагностика рака шейки матки
Для подтверждения диагноза требуется пройти расширенное обследование организма, чтобы исключить похожие заболевания. При выявлении подозрительного новообразования в зоне шейки матки врач назначит ряд процедур, которые помогут определить степень злокачественности опухоли с размером поражения.
Женщине потребуется пройти следующие исследования:
- Цитология изучает биологический материал, полученный из разных участков органа, на предмет присутствия аномальных клеток и воспаления. Биоматериал окрашивается специальным ферментом, и исследование проводится при помощи микроскопа.
- Кольпоскопия заключается в исследовании эпителия под кольпоскопом, который способен увеличивать область исследования в несколько раз. При выявлении подозрительного участка применяют раствор уксусной кислоты – больные зоны приобретают белёсый оттенок. Не прокрашиваются люголем, оставаясь в неизменном виде. Это помогает точно определить зону патологии.
- Биопсия назначается для забора биологического материала для гистологического исследования поражённых тканей. Не рекомендуется для прохождения данного мероприятия беременным женщинам.
- Выскабливание полости цервикального канала рекомендуется при наличии спорных результатов анализов нескольких процедур. Можно подтвердить диагноз аденокарциномы или опровергнуть.
- Ультразвуковое исследование позволяет определить расположение опухоли и размеры. Исследовать кровоток можно при помощи допплерографии.
- Компьютерная и магнитно-резонансная томография дают подробную информацию об онкологическом новообразовании. Можно изучить опухоль послойно и определить размеры и область поражения.
- Обнаружить метастазные ростки можно при помощи рентгена, сцинтиграфии и компьютерной томографии органов брюшной полости.
- Пациентка сдаёт кровь в лаборатории на присутствие антигена SCC, который показывает наличие онкологии. После курса терапии анализ проводят повторно, чтобы определить эффективность лечения.
Лечение опасного заболевания
На курс терапии влияет стадия патологии и степень разрастания метастазных ростков. Лечебный процесс проходит несколькими врачами – онкологом, химиотерапевтом, радиологом и узкими специалистами, если есть сопутствующие заболевания.
Хирургическое вмешательство требуется при поражении больших площадей органа. Операция может быть проведена с удалением опухоли совместно с шейкой матки и самим маточным телом, чтобы исключить рецидив. Иногда применяют иссечение лимфатических узлов. При прорастании злокачественных клеток в ткани прямой кишки с мочевым пузырем могут провести резекцию рака с захватом поражённых органов. Оперативное вмешательство обычно проводят совместно с другими методами терапии.
Химиотерапия заключается в воздействии на опухоль лекарственными препаратами из группы цитостатиков. Может использоваться как единственный вид лечения или совместно с другими. Лекарства блокируют дальнейший рост новообразования, что приводит к постепенному уменьшению в объёмах. Обычно используют Гидроксикарбамид, Цисплатин, Блеомицин или Этопозид. Курсы химиотерапии могут использоваться до или после операции по иссечению опасного образования.
Курсы радиотерапии проводят совместно с хирургическим методом. Облучение гамма-лучами эффективно в уменьшении опухоли. Курсы сопровождаются появлением побочных эффектов. Поэтому требуется восстановительный период после терапии.
Прогноз лечебных мероприятий
Инвазивный рак шейки матки считается излечимым заболеванием. Полное выздоровление наступает у 90% больных. Осложнения возникают при активном разрастании метастазов в отдалённые участки тела. Излечить удаётся около 60% женщин.
На 3 стадии патологии выздоровление наступает у 30% пациенток. На последней стадии остановить распространение болезни удаётся только в 10% случаев. Для этого нужно выполнять все рекомендации лечащего врача.
Лечение на ранних стадиях повышает шанс на выздоровление, стоит регулярно проходить обследование у гинеколога. На начальном этапе болезнь развивается бессимптомно. Первые признаки появляются на поздних стадиях, где лечебный эффект снижается.
Читайте также:

