T4n2m0 рак молочной железы истории

Пациент: больная П.
Возраст: 47 лет
В январе 2000 года у больной появилась примесь крови и слизи в кале. В марте отмечен эпизод кишечного кровотечения. При обследовании выявлен рак среднеампулярного отдела прямой кишки T4N2M1,множественные метастазы в печени. Гистологическое заключение № 2546,2611 — высокодифференцированная тубулярно-папиллярная аденокарцинома прямой кишки.
30.05.2000 г. больная поступила в клинику “К-тест”. Отмечено состояние средней степени тяжести, постоянные боли в области прямой кишки, общая слабость, снижение веса на 12 кг за 3 месяца. При ректоскопии определяется, что опухоль диаметром 6 см с участками изъязвления расположена на задней стенке прямой кишки. При УЗИ подтверждены множественные метастазы в печени до 40 мм, при КТ в печени определяются множественные метастазы, максимальный размер очагов 35 × 30 мм.
Аденокарцинома прямой кишки: лечение гипертермией
02.06.2000 г. проведен 1 сеанс общей гипертермии с полихимиотерапией (5-фторутацил, лейковорин, доксорубицин) с максимальной температурой 42,7 °С. В постгипертермическом периоде отмечалась анемия I степени, лейкопения I степени. После проведения дезинтоксикационной терапии выписана на 4 сутки.
Повторно поступила в клинику через 3 недели после первого сеанса общей гипертермии. Боли уменьшились, периодически отмечает примесь крови в кале. В анализе крови регистрируется анемия I степени. При контрольном УЗИ в печени уменьшилось количество метастатических очагов, отмечено также уменьшение размеров метастазов до 30 мм, что соответствует частичной регрессии.
23.06.2000 г. проведен 2 сеанс общей гипертермии с химиотерапией. Максимальная температура 42,69 °С. Постгипертермический период без особенностей. Больная выписана на третьи сутки.
Следующее поступление в клинику через 2 месяца. Субъективно больная отмечает значительное улучшение общего состояния. При ректоскопии отмечено уменьшение размеров опухоли до 4 см. При контрольном УЗИ в печени метастазы не определяются. На КТ подтверждена полная регрессия метастазов в печени. Таким образом, после 2 сеансов гипертермии зарегистрирована полная регрессия метастазов в печени и частичная регрессия первичной опухоли прямой кишки.
24.08.2000 г. проведен 3 сеанс общей гипертермии с химиотерапией. Максимальная температура 42,7 °С. В постгипертермическом периоде отмечалось транзиторное повышение АлАТ, анемия I степени, лейкопения I степени. После проведения дезинтоксикационной терапии и нормализации лабораторных показателей выписана на 4 сутки.
Вновь больная поступила в клинику “К-тест” через 1,5 месяца после 3 сеанса общей гипертермии.
При контрольном УЗИ в печени метастазы не определяются.
05.10.2000 г. проведен 4й сеанс общей гипертермии с химиотерапией. Максимальная температура 42,8 °С. В постгипертермическом периоде развился токсический гепатит средней степени тяжести, анемия II степени, лейкопения II степени. После проведения дезинтоксикационной терапии и нормализации лабораторных показателей выписана на 7 сутки.
Операция при аденокарциноме прямой кишки
Учитывая частичную регрессию первичной опухоли прямой кишки и полученную полную регрессию метастазов в печени, больной выполнена операция — лапаротомия. При ревизии выявлено: в печени метастазы не определяются, цвет печени обычный. Опухоль располагается ниже тазового дна, по ходу a. rectalis superior плотные метастатические узлы размером до 2,5 см. Выполнена радикальная операция — брюшно-анальная резекция прямой кишки с низведением. 09.12.2000 г. сформирован анус. Послеоперационный период без осложнений.
Гистологическое заключение № 10884/894 — аденокарцинома прямой кишки с очагами средней и низкой степени дифференцировки. В опухоли выражен лечебный патоморфоз II степени. В 4 лимфоузлах из 9 — метастазы рака, в 2 из 4 лимфоузлов — обширные некрозы.
Результаты лечения гипертермией
Больная осмотрена через 7 месяцев после операции. Состояние удовлетворительное, жалоб нет. При УЗИ печени и КТ подтверждено сохранение полной регрессии метастазов в печени.
Осмотрена через 2 года 5 месяцев после проведенного комбинированного лечения. При обследовании данных за рецидив и диссеминацию не выявлено.
31.01.2003 г. больная жива, без признаков прогрессирования аденокарциномы прямой кишки.
В данном наблюдении частичная регрессия метастазов в печени отмечена уже после первого сеанса гипертермии. Полная регрессия метастазов в печени в сочетании с частичной регрессией первичной опухоли зафиксированы после второго сеанса лечения. Это создало условия для выполнения радикальной операции. После проведенного комбинированного лечения достигнута длительная ремиссия — 2,5 года с момента проведения радикальной операции и 2,8 года с момента выявления полной регрессии метастазов в печени.
Ближайшие родственники проживают по тому же адресу.
Поступила 19.10.04 с диагнозом: рак молочной железы T 4 N 1 M 0
Опухоль обнаружила ок. 1 месяца тому назад , обратилась в ЛПУ по месту жительства , была направлена в ООД . При пункции – раковые клетки , была госпитализирована в х.о. № 1 для обследования и хирургического лечения
Настоящее состояние больного.
Состояние удовлетворительное. Сознание ясное. Положение активное. Телосложение правильное. Конституция нормостеническая. Рост 165 см . Вес 60 кг . Температура 36.6 С.
Кожные покровы физиологической окраски, чистые, умеренно влажные, эластичные. Тургор сохранен. Видимые слизистые бледно-розового цвета, чистые, умеренной влажности. Подкожно-жировая клетчатка развита хорошо, распределена равномерно. Толщина подкожно-жирового слоя на передней брюшной стенке 2 см . Отеков нет.
Костно-мышечная система: мышечная система развита хорошо, тонус мышц сохранен, мышцы при пальпации безболезненные, гипертонуса отдельных мышечных групп не наблюдается. Мышечная сила развита одинаково на обеих руках. Пассивные и активные движения в полном объеме.
Органы дыхания.
Дыхание через нос свободное. Число дыханий в минуту-16. Грудная клетка формы усеченного конуса, симметричная, участвует в акте дыхания. Грудная клетка при пальпации безболезненная, эластичная. Голосовое дрожание проводится во всех отделах легких, одинаково в симметричных участках.
При сравнительной перкуссии над всей поверхностью легких звук ясный, легочный, одинаковый в симметричных участках.
Границы лёгких без изменений .
При аускультации над всей поверхностью легких выслушивается везикулярное дыхание. При бронхофонии в симметричных участках звук проводится одинаково, громче в верхних отделах легких. Побочных дыхательных шумов не выявлено.
Органы кровообращения.
Пульс на лучевой артерии одинаковый, ритмичный, удовлетворительного наполнения и напряжения, с частотой 72 удара в минуту. При пальпации височных, сонных, подключичных, подмышечных, локтевых, подколенных , задних большеберцовых артерий и артерий тыла стопы пульс одинаковый. При аускультации крупных сосудов выслушивается 2 тона. АД 120/80 мм рт. ст. Верхушечный толчок пальпируется в 5 межреберье на 1.5 см кнутри от срединноключичной линии, локализованный, умеренной высоты и резистентности, диаметр 1.5 см .
Границы относительной сердечной тупости без изменений .
Тоны сердца звучные, ритм правильный, ЧСС 72 в минуту. Расщепления и раздвоения тонов сердца нет. Шумы сердца не выслушиваются.
Органы пищеварения.
Язык влажный. Глотание не затруднено. Живот округлой формы, средних размеров, симметричный. Грыж белой линии и пупочного кольца нет. Тонус мышц передней брюшной клетки умеренный. При перкуссии над всей поверхностью живота тимпанический звук. При пальпации живот мягкий, отмечается небольшая болезненность в эпигастральной области. Диастаза прямых мышц живота и пупочного кольца нет. В левой подвздошной области пальпируется сигмовидная кишка в виде гладкого, плотноватого, безболезненного, легко смещаемого цилиндра диаметром около 2.5 см , не урчит. В правой подвздошной области пальпируется слепая кишка в виде тяжа диаметром 3 см , мягкой, эластической консистенции, безболезненная, урчащая. Поперечно-ободочная кишка пальпируется на 3 см выше пупка в виде мягкого эластической консистенции цилиндра, безболезненная, легко и значительно смещается, не урчит. Симптом Ортнера отрицательный. При перкуссии печенибез изменений . Размеры печени по Курлову:
Срединно-ключичная линия 9 см
Срединная линия 7 см
Касательная к левой реберной дуге 5см
Желчный пузырь не пальпируется. Френикус-симптом отрицательный.
Органы мочевыделения .
Почки не пальпируются, симптом Пастернацкого отрицательный с обеих сторон.
Органы кроветворения и иммунитета .
Мягкое небо и слизистая твердого неба, дужки, миндалины, язычок розовые, чистые, влажные. Миндалины видны из-под краев небных дужек . В подмышечной области справа пальпируются л/узлы , увеличены до2 см , плотные , безболезненные , не спаяны с окружающими тканями . При перкуссии селезенки продольный размер 7 см , поперечный – 5 см . Селезенка не пальпируется.
Эндокринная система .
Щитовидная железа не пальпируется.
Нервно-психическое состояние.
Настроение ровное. Коммуникабелен. Двигательные функции не нарушены. Острота слуха и зрения сохранена.
Анамнез жизни:
Родилась в дер. Михалёво.
Старшая сестра и мать здоровы. Наследственность: не отягощена .
Менструации с 13 лет, через 28 дней, по 5-6 дней, безболезненные.
Начало половой жизни с 25 лет.
Гинекологические заболевания: нет.
Имеет 2 детей . Беременность и роды протекали без патологии. Осложнений не было.
Операций не было. Гемотрансфузий не было. Аллергических реакций нет.
Вредных привычек нет.
Локальный статус:
Предварительный диагноз :. В онкоцентре был поставлен диагноз – рак правой молочной железы. После сбора анамнеза жизни больной, истории заболевания и осмотра молочных желез диагноз: Cancer mamae sin T 4 N 1 M 0.
Данные лабораторных и инструментальных методов исследования:
Биохимический анализ крови:
Билирубин общий: 7,0 мкмоль/л
Билирубин прямой: 0
Билирубин непрямой: 7,0 мкмоль/л
Мочевина: 4,8 ммоль/л
Сахар: 5,5 мкмоль/л
Заключение: отклонений от нормы нет.
Лейкоциты: 3,5*10 9 /л (в норме от 4,0)
Гемоглобин: 118 г/л (чуть ниже минимальной нормы – 120 г/л)
СОЭ: 23 мм/ч (выше нормы) (15)
Заключение: в анализе крови типичные изменения при опухолевых заболеваниях.
Общий анализ мочи:
Удельный вес: 1005
Лейкоциты: ед. в/з
Эпителий плоский: ед. в/з
Заключение: отклонений от нормы нет.
ЭКГ: ритм синусовый, 78 ударов в минуту.
Дифференциальный диагноз:
Так как больной уже был ранее поставлен диагноз в диагностическом центре, после осмотра и опроса больной диагноз подтверждается.
В отличие от рака, наиболее часто встречающаяся доброкачественная опухоль молочной железы, фиброаденома, имеет четкие границы, гладкую или дольчатую поверхность, эластическую консистенцию, не ограничена в подвижности. В предменструальный период она нередко увеличивается в размере, болезненна при пальпации.
При солитарных ретенционных или открытых (сообщающихся) кистах молочной железы определяемое образование имеет гладкую поверхность, мягкую или эластичную консистенцию. Иногда можно выявить флюктуацию. Инфицированные кисты болезненны при пальпации.
При болезни Реклю-Шимельбуша (поликистозное заболевание молочной железы) характерно наличие большого количества мелких округлых опухолей величиной с горошину и больше, плотноэластической консистенции. При надавливании на них ладонью они могут уменьшаться в размерах, уплощаться и даже полностью исчезать. Кисты имеют округлую форму, четкие границы, содержат серозную жидкость.
При диффузной мастопатии обнаруживают диффузное уплотнение и болезненность молочных желез, иногда имеются светлые выделения из соска.
Внутрипротоковые папилломы проявляются кровянистыми выделениями из соска.
Большинство опухолей возникает из одной клетки, а вся последующая масса клеток является клональной по происхождению. Происходит дедифференциация клеток, которая способствует их размножению, вследствие чего со временем они становятся все более примитивными, незрелыми (анаплазия). Иммунная система (по каким-либо причинам) не воспринимает их как инородные, поэтому они размножаются вне контроля организма. Чем выше дедифференциация, тем больше способность опухолевых клеток инфильтрировать окружающие ткани и метастазировать в другие органы.
Рак молочной железы возникает на фоне гормональных нарушений (повышенная выработка эстрагенов). Молочная железа постоянно подвергается гормональным регуляциям (менструальный цикл, предклимактерический период). При нарушении регуляции происходит мутация клеток, что ведет к раку. Многие опухоли молочных желез эстрагенчувствительные.
- При опухоли размером 3- 4 см в диаметре уровень 10 летней выживаемости - 55%.
- 5-летняя выживаемость - 65%.
- местные рецидивы возникают в области первичной опухоли у 15% больных после радикальной мастэктомии
Лечение: подтвержденные гистологически рецидивы лечат химио- и гормональными препаратами.
Гормональная терапия основана на составе гормональных рецепторов в опухоли. Химиотерапия применяется у больных с Эрц-негативными опухолями и при неэффективности гормональной терапии. В таких случаях используют комбинацию циклофосфамида, метотрексата, 5-ФУ и доксорубицина.
Список использованной литературы :
1. Онкология . Н.Н.Трапезников , А.А.Шайн . Москва . Медицина 1992
В этом разделе мы ответим на такие вопросы, как: Что такое стадия рака? Какие бывают стадии рака? Что такое начальная стадия рака? Что такое 4 стадия рака? Какой прогноз при каждой стадии рака? Что означают буквы TNM при описании стадии рака?
Когда человеку говорят, что у него обнаружено онкологическое заболевание, первое, что он хочет узнать – это стадия и прогноз. Многие онкобольные боятся узнать стадию своего заболевания. Пациенты боятся 4 стадии рака, думая, что это приговор, и прогноз только неблагоприятный. Но в современной онкологии ранняя стадия не гарантирует хороший прогноз, так же как и поздняя стадия заболевания не всегда является синонимом неблагоприятного прогноза. Есть множество побочных факторов, которые влияют на прогноз и течение болезни. К ним относятся гистологические особенности опухоли (мутации, индекс Ki67, дифференцировка клеток), ее локализация, тип обнаруженных метастазов.
Стадирование новообразований на группы в зависимости от их распространённости необходимо для учёта данных об опухолях той или иной локализации, планирования лечения, учёте прогностических факторов, оценке результатов лечения и контролем за злокачественными новообразованиями. Другими словами, определение стадии рака необходимо для того, чтобы спланировать наиболее эффективную тактику лечения, а также для работы статистов.
TNM классификация
Существует специальная система стадирования каждого онкологического заболевания, которая принята всеми национальными комитетами здравоохранения, - это TNM классификация злокачественных новообразований, которая была разработана Пьером Денуа в 1952 году. С развитием онкологии она пережила несколько пересмотров, и на данный момент актуальным является седьмое издание, опубликованное в 2009 году. Оно содержит самые последние правила классификации и стадирования онкологических заболеваний.
В основе классификации TNM для описания распространённости новообразований лежит 3 компонента:
- Первый — T (лат. Tumor- опухоль). Этот показатель определяет распространенность опухоли, её размеры, прорастание в окружающие ткани. Для каждой локализации идет своя градация от самых малых размеров опухоли (T0), до самых больших (T4).
Второй компонент — N (лат. Nodus - узел), он указывает на наличие или отсутствие метастазов в лимфатических узлах. Точно так же, как и в случае с компонентом Т, для каждой локализации опухоли существуют свои правила определения этого компонента. Градация идет от N0 (отсутствие пораженных лимфоузлов), до N3 (распространённое поражение лимфатических узлов).
| Легкие | Pul |
| Кости | Oss |
| Печень | Hep |
| Головной мозг | Bra |
| Лимфатические узлы | Lym |
| Костный мозг | Mar |
| Плевра | Ple |
| Брюшина | Per |
| Надпочечники | Adr |
| Кожа | Ski |
| Другие органы | Oth |
Также, в особых ситуациях перед обозначением TNM ставят дополнительное буквенное обозначение. Это - дополнительные критерии, обозначаемые символами “c“, ”р”, "m", "y", "r" и "a".
Гистологическая классификация стадий рака
Помимо классификации TNM, существует классификация по гистологическим особенностям опухоли. Её называют степенью злокачественности (Grade, G). Этот признак указывает, насколько опухоль активна и агрессивна. Степень опухолевой злокачественности указывают следующим образом:
-
GX — степень дифференцировки опухоли не может быть определена (мало данных);
G1 — высокодифференцированная опухоль (неагрессивная);
G2 — умеренно дифференцированная опухоль (умеренно-агрессивная);
G3 — низкодифференцированная опухоль (высокоагрессивная);
В классификациях сарком костей и мягких тканей вместо степеней G просто используются термины "высокая степень злокачественности" и "низкая степень злокачественности". Особые системы оценки степени злокачественности разработаны для опухолей молочной железы, они определяются с помощью показателей в результате иммуногистохимического исследования.
Только после классифицирования опухоли по системе ТNМ, может быть выполнена группировка по стадиям. Определение степени распространения опухолевого процесса по системе TNM или по стадиям очень важно для выбора и оценки необходимых методов лечения, тогда как гистологическая классификация позволяет получать наиболее точные характеристики опухоли и предугадать прогноз болезни и возможный ответ на лечение.
Определение стадии рака: 0 - 4
Традиционно стадии рака принято обозначать от 0 до 4. Каждая стадия, в свою очередь, может иметь буквенные обозначения А и В, что разделяет её еще на две подстадии, в зависимости от распространенности процесса. Ниже мы разберем наиболее распространенные стадии рака.
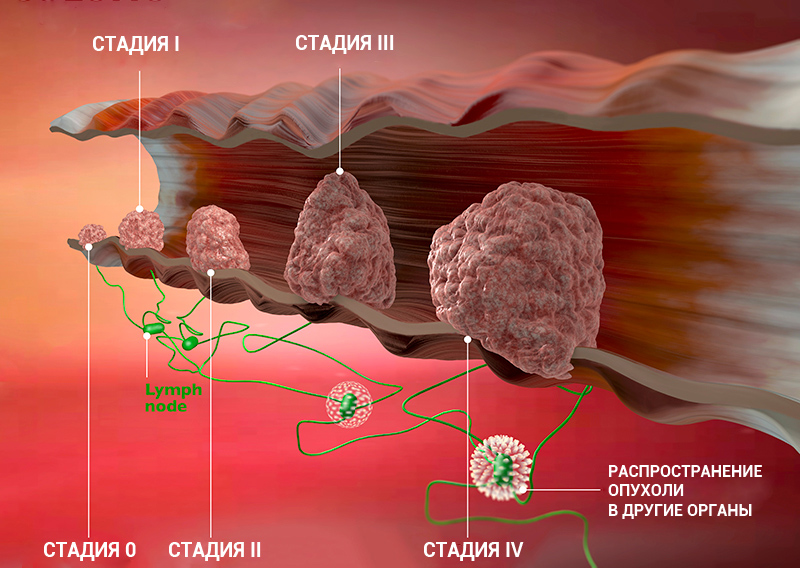
Стадии рака на примере опухоли кишечника
При 0 стадии рака границы опухоли не выходят за пределы эпителия, который дал начало новообразованию. При раннем обнаружении и своевременном начале лечения прогноз при раке 0 стадии практически всегда благоприятный, то есть рак 0 стадии в подавляющем большинстве случаев полностью излечим.
В отличие от первой, на второй стадии рака опухоль уже проявляет свою активность. Вторая стадия рака характеризуется еще большим размером опухоли и ее прорастанием в окружающие ткани, а также началом метастазирования в ближайшие лимфатические узлы.
Вторая стадия рака считается самой распространенной стадией рака, на которой диагностируют онкологические заболевания. Прогноз при раке 2 стадии зависит от многих факторов, включая локализацию и гистологические особенности опухоли. В целом, рак второй стадии успешно поддается лечению.
На третьей стадии рака происходит активное развитие онкологического процесса. Опухоль достигает еще больших размеров, прорастая ближайшие ткани и органы. При третьей стадии рака уже достоверно определяются метастазы во все группы регионарных лимфатических узлов.
Третья стадия рака не предусматривает отдаленные метастазы в различные органы, что является положительным моментом и определяет благоприятный прогноз.
Четвертая стадия рака считается самой серьезной стадией рака. Опухоль может достигать внушительных размеров, прорастает окружающие ткани и органы, метастазирует в лимфатические узлы. При раке 4 стадии обязательно наличие отдаленных метастазов, другими словами, метастатическое поражение органов.
Редко бывают случаи, когда рак 4 стадии может диагностироваться и при отсутствии отдаленных метастазов. Большие в размерах, низкодифференцированные, быстрорастущие опухоли также часто относят к раку 4 стадии. Излечение при раке 4-й стадии невозможно, равно как и при раке 3-й стадии. На четвертой стадии рака болезнь принимает хронический характер течения, и возможно только введение болезни в ремиссию.

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
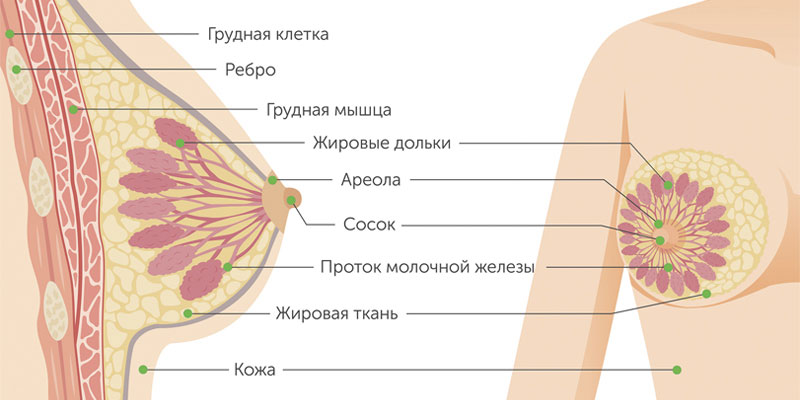
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
Читайте также:

