Субтенториальная киста у детей
Определение и этиология. Врожденные кисты паутинной оболочки являются аномалией развития, возникающей в результате разделения или дублирования арахноидальной мембраны (таким образом, на самом деле это внутриарахноидальные кисты).
Этиология этих поражений уже давно является предметом обсуждения. Согласно наиболее распространенной теории они развиваются из-за небольшого отклонения развития арахноидальной оболочки примерно около 15 недели гестации, когда начинает вырабатываться спинномозговая жидкость (ликвор), чтобы постепенно заменить внеклеточное вещество между внешней и внутренней паутинной оболочками (эндоменингс).
Гипотеза аномалии развития подтверждается обычным расположением арахноидальных кист на уровне нормальных цистерн паутинной оболочки, их случайным появлением у сибсов, наличием сопутствующих аномалий архитектоники вен (например, отсутствие сильвиевой вены) и сопровождением другими врожденными аномалиями (агенезия мозолистого тела и синдром Марфана).
По-прежнему неясно, почему арахноидальные кисты, как правило, расширяются. Электронная микроскопия и ультрацитохимический анализ показали усиление активности Na + и К + насоса в стенке кисты по сравнению с нормальной паутинной оболочкой, поддерживающие теорию активной выработки ликвора выстилающей кисту мембраной, имеющей морфологическое сходство с субдуральным нейроэпителием и нейроэпителиальной выстилкой паутинной грануляции. С другой стороны, кино-MPT и прямое эндоскопическое видео показали, что некоторые арахноидальные кисты могут увеличиваться при захвате ликвора клапанным механизмом.
Градиент давления для движения спинномозговой жидкости в арахноидальную кисту будет обеспечиваться преходящим увеличением давления спинномозговой жидкости, вызванным систолическим колебанием мозговых артерий или передаточной пульсацией вен.

Анатомическая классификация и топографическое распределение внутричерепных кист паутинной оболочки.
I. Интракраниальные арахноидальные кисты:
а) Частота встречаемости. Врожденные кисты паутинной оболочки, как сообщается, составляют примерно 1% от нетравматических внутричерепных объемных образований. Этот достаточно старый показатель получен путем корреляции клинического опыта в эпоху до КТ/МРТ (0,7-2% от объемных образований) и аутопсических данных (0,1-0,5% случайных находок на вскрытии); в последние годы было описано увеличение частоты встречаемости этих образований. Внутричерепные кисты паутинной оболочки почти всегда одиночны и спорадичны.
Они встречаются в 2-3 раза чаще у мужчин, чем у женщин, и в 3-4 раза чаще на левой стороне мозга, чем справа. Описывается появление двусторонних более или менее симметричных кист у здоровых детей, а также у детей с неврологическими нарушениями, хотя и редко. В последнем случае, особенно у пациентов с битемпоральными кистами, дифференциальный диагноз следует проводить с поражением в результате перинатальной гипоксии.
Согласно информации, предоставленной из больших смешанных серий (включающих и детей и взрослых), выяснилось, что самая большая доля детских случаев приходится на первые два года жизни.
б) Анатомическое распределение. Типична локализация арахноидальных кист в пределах средней черепной ямки, где были обнаружены 30-50% повреждений. Еще 10% приходится на мозговой конвекс, 9-15% обнаруживаются в супраселлярном регионе, 5-10% в цистерне квадрименальной пластины, 10% в области мостомозжечкового угла, и 10% по средней линии задней черепной ямки. Анатомическая классификация и топографическое распределение различных видов кисты паутинной оболочки приведены в таблице ниже.
II. Супратенториальные арахнодальные кисты:
а) Кисты сильвиевой щели. На кисты латеральной борозды приходится около половины всех случаев среди взрослого населения и треть случаев среди детей. Galassi et al. разделили кисты сильвиевой щели на три типа в зависимости от их размера и соотношения (КТ с метризамидом) с нормальными ликворными пространствами:
- Тип I: кисты небольшого размера, двояковыпуклые или полукруглые, свободно сообщаются с прилежащими цистернами.
- Тип II: кисты среднего размера, по форме напоминающие прямоугольник, связанные с передней и средней частями височной ямки с умеренным эффектом массы; они сообщаются или не сообщаются с прилежащими цистернами.
- Тип III: кисты большие, округлые или овальные, занимают среднюю черепную ямку почти полностью, вызывая постоянную и серьезную компрессию соседних нервных структур, со смещением в итоге желудочков и средней линии; связи с субарахноидальным пространством отсутствуют или нефункциональны.
Кисты латеральной борозды клинически могут проявляться в любом возрасте, но чаше становятся симптоматическими в детском и подростковом возрасте, чем во взрослом, и в большинстве исследований на младенцев и детей ясельного возраста приходится около 1/4 случаев.
Диагноз часто устанавливается случайно. Возникающие симптомы часто неспецифичны, головная боль является наиболее распространенной жалобой. Среди очаговых симптомов в запущенных случаях возможен небольшой проптоз и контралатеральный парез по центральному типу. Судороги и признаки повышения внутричерепного давления представляют собой клиническое начало примерно у 20-35% пациентов. Когда признаки повышения внутричерепного давления появляются остро, они, как правило, являются следствием резкого увеличения кисты в объеме из-за субдурального или внутрикистозного кровоизлияния.
Психические нарушения обнаруживаются только в 10% случаев, однако задержка развития и поведенческие нарушения обычны у детей с большими кистами и практически постоянны и серьезны у больных с двусторонними кистами.
Локальные выпуклости черепа и/или асимметричная макрокрания — характерные признаки, наблюдающиеся у половины пациентов. При КТ в таких случаях выявляются выпячивание наружу, истончение височной чешуи и смещение кпереди малого и большого крыла клиновидной кости. Кисты выглядят как четкие образования между твердой мозговой оболочкой и деформированным мозгом с плотностью спинномозговой жидкости и без контрастного усиления. Желудочки головного мозга, как правило, нормального размера или немного расширены. При МРТ определяются Т1-гипоинтенсивные и Т2-гиперинтенсивные образования.
Для определения отношения артерий и вен со стенкой кисты полезно исследование сосудов. Для того, чтобы определить наличие или отсутствие связи между кистой и субарахноидальным пространством, в последнее время используется кинопоследовательность потока, что позволяет заменить выполнение КТ с метризамидом. Это может быть особенно важно у бессимптомных больных и у больных с неспецифическими клиническими симптомами. В этой связи дополнительную информацию, которая может указывать на необходимость хирургического вмешательства, можно получить при мониторинге ВЧД. Также используется перфузионное МРТ и ОФЭКТ, последняя помогает оценить мозговую перфузию вокруг стенки кисты.
Существует три варианта хирургического лечения, применяемых отдельно или в комбинации:
- Марсупиализация путем краниотомии
- Эндоскопическое удаление кисты
- Шунтирование кисты
Открытое удаление кисты считается оптимальным хирургическим вмешательством. Успешные результаты варьируют от 75 до 100%, хирургическая смертность практически нулевая. Следует отметить два вопроса, касающиеся открытой операции:
- Тотальное удаление кисты паутинной оболочки больше не считается целесообразным, больших отверстий в стенке кисты достаточно для обеспечения прохождения ликвора через полость кисты и снижения риска повреждения соседних структур мозга. Более того, частичное вскрытие кисты также может предотвратить истечение ликвора в субдуральное пространство и развитие послеоперационных субдуральных гигром.
- Все сосуды, которые пересекают полость кисты или лежат на стенке кисты, являются нормальными и, следовательно, должны быть сохранены.
В последние годы в качестве альтернативы открытым операциям предложено эндоскопическое удаление кисты. Эндоскопия используется и в качестве дополнения к открытой операции, чтобы уменьшить размер операционного доступа. Положительные результаты эндоскопической техники колеблются от 45 до 100%.
Шунтирование кисты явно безопаснее, но сопровождается высокой частотой дополнительных хирургических манипуляций (около 30%) и пожизненной зависимостью от шунта.
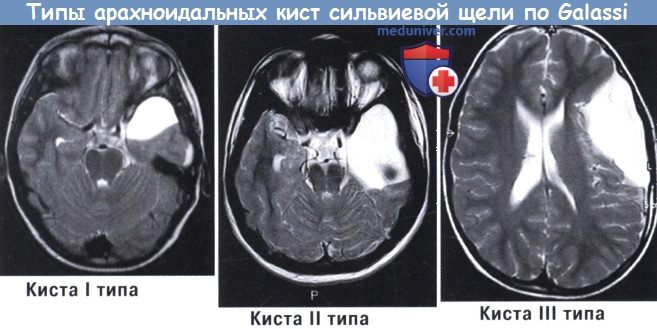
Примеры арахноидальных кист сильвиевой щели по Galassi.
б) Кисты селлярной области. Кисты селлярной области являются второй наиболее распространенной супратенториальной локализацией среди внутричерепных кист паутинной оболочки. Пораженных мужчин немного больше, чем женщин: коэффициент около 1,5/1. Кисты могут быть подразделены на две группы:
- Супраселлярные кисты, расположенные над диафрагмой турецкого седла.
- Интраселлярные кисты, расположенные в полости турецкого седла.
Последние встречаются гораздо реже и исключительно у детей.
Интраселлярные кисты паутинной оболочки протекают бессимптомно примерно в половине случаев. Головная боль является наиболее частой жалобой у симптоматических пациентов, при таком расположении кисты часто наблюдаются эндокринологические нарушения. Супраселлярные кисты, напротив, чаще всего проявляются головной болью, типичны нарушения зрения и нейроэндокринные симптомы. Гидроцефалия, как правило, появляется, когда из-за расширения кисты затруднен ток ликвора из отверстий Монро и/или базальных цистерн. При крупных кистах может развиваться задняя дислокация ствола головного мозга с вторичной компрессией сильвиева водопровода, что может привести к расширению желудочков.
Этот процесс происходит относительно медленно, по этой причине признаки внутричерепной гипертензии (отек диска зрительного нерва, атрофия зрительного нерва возникают хоть и часто, но сравнительно поздно.
В пре- и неонатальном периоде и в раннем детстве эхоэнцефалография является полезным диагностическим инструментом, позволяющим следить за эволюцией такого рода поражений в течение первых месяцев жизни. Если это возможно, необходимо выполнить МРТ, которая позволит оценить многоуровневые связи между кистой и окружающими нервными структурами и желудочками, что необходимо для планирования хирургического лечения. МРТ (или контрастная КТ как альтернатива) также имеют важное значение для дифференциальной диагностики между расположенными над турецким седлом кистами паутинной оболочки и другими возможными кистозными поражениями селлярной области (например, киста кармана Ратке, кистозная краниофарингиома, эпидермоидная киста и др.).
Быстрое развитие эндоскопических технологий существенно изменило лечение кист селлярной области. Эндоскопический трансназальный доступ идеально подходит для интраселлярных кист, заменив традиционный микрохирургический доступ к этим поражениям. Расположенные над турецким седлом кисты лечатся только вскрытием крыши кисты (эндоскопическая трансвентрикулярная венгрикулоцистостомия) по сравнению со вскрытием и крыши кисты и дна кисты (вентрикуло-цистерностомия), последний метод на самом деле считается более безопасным и по сравнению с вентрикуло-цистостомией связан с более низкой частотой рецидивов (5-10% против 25-40%).
Шунтирующие операции практически не проводятся. Несмотря на относительную безопасность, они связаны с удивительно высоким процентом повторных операций. Микрохирургическое иссечение, вскрытие или марсупиализация являются резервом для случаев невозможности применения эндоскопических методов или для пациентов с кистами, распространяющимися за желудочек (например, супраселлярная киста паутинной оболочки, вовлекающая медиальную часть височной доли).
Важно помнить, что независимо от хирургического лечения имеющиеся эндокринологические нарушения разрешаются в редких случаях, что требует адекватной медикаментозной терапии. Визуальные признаки и симптомы внутричерепной гипертензии после операции проходят.
в) Кисты мозгового конвекса. Они встречаются сравнительно редко (4-15% всех внутричерепных кист паутинной оболочки), женщины страдают чаще, чем мужчины. Мы различаем две основные разновидности этих кист:
- Полусферические кисты, огромные скопления жидкости протяженностью по всей или почти по всей поверхности одного полушария мозга.
- Фокусные кисты, как правило, небольшие образования, связанные с церебральной поверхностью полушарий.
Полушарные кисты считаются расширенными кистами латеральной борозды, отличающиеся скорее сдавленной, а не увеличенной латеральной бороздой и отсутствием аплазии височной доли. Чаще всего они обнаруживаются у детей с макрокранией, выпуклым передним родничком и черепной асимметрией. КТ и МРТ в большинстве случаев позволяют провести дифференциальный диагноз с хроническим скоплением жидкости в субдуральном пространстве (субдуральная гигрома и гематома).
Локализованное выпячивание черепа обычно предполагает наличие солитарной кисты. У детей, как правило, неврологические симптомы отсутствуют, в то время как у взрослых часто появляются очаговые неврологические дефициты и/или припадки. Дифференциальный диагноз проводится с нейроглиальными опухолями низкой степени злокачественности, как правило, с помощью МРТ.
Лечением выбора является микрохирургическая марсупиализация. В удалении медиальной стенки кисты, тесно связанной с корой головного мозга нет необходимости. Имплантация шунта рекомендуется только в случае рецидивов, хотя этот метод также был предложен в качестве основной процедуры у детей с полушарными кистами по причине незрелости способности к абсорбции и из-за высокого риска неудачных открытых хирургических вмешательств. В таких случаях рекомендуется установка шунта с программируемым клапаном для эффективного контроля давления внутри кисты и благоприятствования развитию естественных путей оттока ликвора.
г) Межполушарные кисты. Межполушарные кисты встречаются достаточно редко, составляя 5-8% внутричерепных кист паутинной оболочки во всех возрастных группах. Выделяют два основных вида:
- Межполушарные кисты, связанные с частичной или полной агенезией мозолистого тела
- Парасагиттальные кисты, не сопровождающиеся дефектами в формировании мозолистого тела
В большом проценте случаев наблюдается макрокрания, а у двух третей пациентов развиваются симптомы внутричерепной гипертензии. Локализование выпуклый череп является вторым по частоте проявлением. Гидроцефалия умеренная или отсутствует у пациентов с парасагиттальными кистами, но относительно часта у пациентов с межполушарными кистами.
На МРТ межполушарные кисты паутинной оболочки дифференцируются по типично клинообразному виду на коронарных срезах, резко разделяющих серп с одной стороны. Первичная агенезия мозолистого тела и тип IC голопрозенцефалии могут иметь схожий вид на МРТ; однако межполушарную кисту затылочных рогов боковых желудочков можно легко дифференцировать, так как затылочные рога смещены кистой, а базальные ганглии нормально разделены.
Методом выбора является трепанации черепа с удалением кисты. Это позволяет нормализовать внутричерепное давление. Из-за значительного высокого уровня осложнений шунтирующие процедуры следует рассматривать только как второй выбор в сложных случаях.
д) Кисты области четверохолмной пластины. Кисты области четверохолмной пластины составляют 5-10% от всех внутричерепных кист паутинной оболочки. Большинство из них диагностируется у детей с более высокой частотой у девочек, чем у мальчиков.
Клинические проявления зависят от направления роста кисты. Большая часть этих кист развивается кверху в заднюю часть межполушарной щели или книзу—в ямку верхнего червя мозжечка, в отдельных случаях с возможностью супратенториального инфратенториального расширения. Из-за своего близкого расположения к ликворным путям они обычно диагностируются в детстве из-за вторичной обструктивной гидроцефалии. Могут определяться аномалии реакции зрачков или движения глаз вследствие компрессии четверохолмной пластины или растяжения блокового нерва; однако ухудшение взора вверх диагностируется относительно редко. При направлении роста в латеральную сторону и в цистерны гидроцефалия, как правило, отсутствует, но определяется очаговая симптоматика.
Сагиттальные и коронарные срезы МРТ четко показывают связь кисты с супратенториальными и инфратенториальными структурами и желудочками.
Как и для кист области турецкого седла, современные нейроэндоскопические методы существенно изменили тактику лечения такого рода поражений, которые раньше считались технически сложными. В случае небольших образований ( 
Киста в головном мозге у детей — внутричерепное образование, заполненное жидкостью. Шаровидная капсула формируется на различных небольших омертвевших участках ткани головного мозга. Опухоли в голове у ребёнка классифицируют в зависимости от локализации и давности развития (врождённые и приобретённые). Чем опасна патология, и является ли она угрозой для здоровья малыша после рождения?

Опухоли классифицируют в зависимости от локализации и давности развития — врождённые и приобретённые.
Причины возникновения
Кисту у ребёнка в головном мозге часто выявляют ещё до рождения на перинатальных скринингах. В этот период женщина проходит УЗИ, с помощью которого определяют ранние нарушения в развитии. Причиной опухолевидного процесса является нарушение нервной системы. Врождённые кисты головного мозга у ребенка практически никогда не перерождаются в онкологическое образование, но за ними нужно следить.

Патологию часто выявляют ещё до рождения на перинатальных скринингах.
На фоне каких факторов обнаруживают патологию?
- Осложнения во время беременности (гестоз).
- Сдавление головы во время прохождения по родовым путям.
- Кислородное голодание у плода или гипоксия (анемия, астма матери, недостаточный плацентарный кровоток, несовместимость резус-фактора).
- Вирусные инфекции.
- Бесконтрольный приём лекарственных препаратов.
- Травмы головы с повреждением тканей мозга.
- Воспалительные процессы (энцефалит, менингит).
Виды кист в головном мозге у ребенка
Доброкачественные опухоли образуются в разных отделах головного мозга, некоторые из них не влияют на развитие малыша.
В сосудисто-эпителиальной ткани мозга отсутствуют нервные клетки, они являются основным источником насыщения мозга через спинномозговую жидкость. При стремительном делении клеток в пространстве между сплетениями происходит накопление церебрального вещества. Образование не вносит изменения в работу головного мозга. Кисту могут обнаружить у маленького ребёнка или в подростковом возрасте.

Не требуется консервативная или хирургическая коррекция, опухоль проходит самостоятельно.
Такой диагноз — не редкость в педиатрической практике, но психическое и умственное развитие остаётся на естественном уровне, поэтому для него не требуется консервативная или хирургическая коррекция. У плода обычно к 28 неделе полости исчезают самостоятельно. Если этого не случилось до рождения ребёнка, высока вероятность, что это произойдет в течение года после родов.
Редкая патология, может развиться в глубине любого отдела головного мозга у ребёнка. Причиной образования ретроцеребеллярной капсулы является отмирание клеток серого вещества, что само по себе является опасным явлением. Постепенно капсула заполняется, увеличиваясь в размерах, и приводит к сильному сдавлению соседних участков органа. К специфике опухоли относится её стремительное разрастание с нарушением кровотока в мозге.
Патология у ребёнка проявляется множественными симптомами — отклонения в психическом состоянии, нарушение движения тела, неустойчивая координация, головная боль, гидроцефалия и паралич. В отягчённой динамике ретроцеребеллярная киста достигает 11-12 см, а толщина её стенок бывает до 2 см. Самые опасные формы опухоли возникают после менингита, и не поддаются консервативной терапии.
Полое образование, заполненное жидкостью, растёт на поверхности коры головного мозга ребёнка, где расположены паутинные оболочки. Стенки арахноидальной капсулы сформированы из паутинных клеток или зарубцевавшегося коллагена. Первичная патология характеризуется аномальным развитием мозговых оболочек у эмбриона. Вторичный тип является приобретённой патологией, вызванной инфекционными и воспалительными течениями в головном мозге. Часто у детей арахноидальные кисты формируются при механических повреждениях, травмах затылка и ушибах.
Дермоид или зрелые тератомы образуются при смещении зародышевых элементов под кожный покров. В результате этого полость содержит в себе производные дермы — фолликулы, волосы, сальные железы, хрящевую ткань и даже зубную эмаль. Дермоидные кисты в голове у ребенка — нарушение при эмбриональном развитии, которое определяется по линиям частей плода, в эмбриональных соединениях и складках. Строение таких областей позволяет скапливаться зародышевым листкам.

В основном это нарушение при эмбриональном развитии.
Появление капсулы-дермоида в голове является редкостью, практически все случаи патологии замечены в желудочках органа. Крупные размеры образования негативно влияют на течение родов, препятствуют нормальному развитию ребёнка. Наиболее крупные кисты достигают 15 см, имеют 1 камеру, и растут очень медленно. Около 8% тератом склонны к малигнизации — продуцированию злокачественных клеток.
Ещё один тип опухоли образующейся в толще мозга. Церебральная киста может формироваться при развитии нервной системы, включая в себя погибшие нейроны и церебральное вещество. Застойные процессы приводят к формированию стенок, капсула растёт, и сдавливает клетки.

Застойные процессы приводят к формированию стенок, капсула растёт, и сдавливает клетки.
Последствия такой опухоли для ребёнка без лечения разнообразны. В некоторых случаях симптомы отсутствуют, но внезапно проявляются, если размер кисты становится критичным.
Симптомы
Клинические признаки имеют зависимость от локализации кистозного образования у ребёнка. Если оно осложнённое, то могут проявляться разные признаки, среди которых есть угрожающие состояния.

Проявляется головная боль, в движениях наблюдается заторможенность.
- Головная боль. Интенсивность симптома варьируется, обычно он проявляется после пробуждения. Определить наличие головной боли у несмышлёного ребёнка сложно. Он меняется в поведении, капризничает, иногда плачет по несколько часов.
- Ухудшение общего состояния. В движениях наблюдается заторможенность, меняется режим сна и бодрствования. Аппетит значительно ухудшается, иногда происходит полный отказ от груди или смеси.
- Увеличение головы. Такой признак говорит о большом размере кисты у ребёнка, но проявляется редко. Наряду с изменением формы черепа обнаруживается пульсация в области родничка и его выпячивание.
- Нарушенная координация. Симптом является следствием роста капсулы в мозжечковой области. Дополнительно отмечается расстройство зрения при сдавлении зрительного нерва — двоение в глазах, мушки, размытые картинки.

Выявляется нарушение координации движений.
- Отклонения в половом развитии. Возникают в подростковом периоде, если опухоль образуется в шишковидной железе. Происходит гормональный сбой, который приводит к раннему созреванию или значительной задержке.
- Эпилептические припадки. Чрезмерные электрические импульсы спровоцированы кистой, залегающей в глубине оболочек мозга и крупных его борозд. Эпилепсия проявляется судорожным состоянием, закатыванием глаз, дрожанием ресниц и потерей сознания.
Осложнения
Любой тип кисты требует тщательной диагностики и контроля. Глубокие внутримозговые и злокачественные образования представляют опасность, так как могут вызывать стойкие неврологические нарушения у ребёнка. Психоэмоциональная адаптация в социуме значительно затрудняется. При несостоятельности нейрохирургической операции может произойти разрыв кисты или её инфицирование. Такое состояние заканчивается летальным исходом.
Диагностика
Исследование проводится на раннем этапе. Уже в 16 недель вынашивания плода на УЗИ определяются полости в мозгу. Более углублённые исследования проводят в послеродовой период. При выраженных симптомах малышу назначают магнитно-резонансную томографию. Если родничок ещё не закрыт, использую нейросонографию. В редких случаях проводят пункцию, если есть доступ к стенкам опухоли.
Лечение
Замершие кистозные полости без прогрессирования или полости в сосудистых сплетениях не требуют специального лечения, их периодически наблюдают. Для динамичных образований назначают лекарственное и хирургическое лечение.
В традиционную терапию входит устранение причины патологии. Могут назначаться препараты, способствующие рассасыванию стенок опухоли и спаек. Для восстановления кровообращения в поражённой области выписывают гипотензивные и антиагрегационные средства. Широко применяются ноотропные и иммуномодулирующие препараты.
Метод радикального лечения, при котором кистозная капсула полностью извлекается из головного мозга.
- Шунтирование. В полость вводят дренажную трубку и эвакуируют содержимое. Стенки опадают и зарастают. При операции сохраняется высокий риск инфицирования тканей мозга.
- Эндоскопия. Метод удаления опухолей, осуществляемый через проколы. В черепную коробку вводят инструмент, которым вылущивают кисту.
- Трепанация черепа. Эффективная и длительная операция. Позволяет удалить крупные опухоли с осложнённым течением.
Новорожденным проводят подобные операции в отделении детской нейрохирургии, но только в том случае, если размеры кисты угрожают развитию ребёнка.
Благодаря хирургическому лечению кист пациенты избегают большинства негативных последствий — психических расстройств, головных болей, потери зрения или слуха в раннем возрасте.

- Типы кистозных образований
- Причины формирования кист
- Как проявляется киста у новорожденного
- Методы диагностики
- Как проходит лечение

Киста у новорожденного в голове не всегда диагностируется сразу после рождения
Типы кистозных образований
Головной мозг образован переплетением нервных волокон и нейронов, пронизан сосудами разного калибра. Между полушариями расположены естественные полости – мозговые желудочки, заполненные цереброспинальной жидкостью. Сверху мозг покрыт тремя оболочками:
- сосудистая – прилегает к мозговому веществу, проникает во все извилины и повторяет их форму;
- арахноидальная – соединительная ткань без сосудов, между нею и сосудистой оболочкой образуются цистерны, заполненные спинномозговой жидкостью;
- твердая оболочка – расположена под сводом черепа, в ней находятся болевые рецепторы.
Киста головного мозга может располагаться внутри мозгового вещества, тогда ее называют церебральной. Арахноидальная киста формируется над сосудистой оболочкой. Они отличаются по механизму образования:
- церебральная возникает на месте гибели участков мозговой ткани;
- арахноидальная – это следствие образование удвоения оболочки, дополнительных складок, спаек, которые появляются в результате воспаления.
Также выделяют особые разновидности кист:
- шишковидного тела;
- сосудистого сплетения;
- супраселлярная киста;
- коллоидная;
- дермоидная.
Последние два типа являются врожденными новообразованиями.
Причины формирования кист
Причины образования кистозных полостей связывают с любыми неблагоприятными факторами, действующими на плод. На раннем сроке вирусные инфекционные заболевания могут привести к проникновению возбудителя в ткани эмбриона. Высок риск такого осложнения у вируса простого герпеса, цитомегаловируса, т.к. они тропны к нервным тканям и встраиваются в ДНК нейроцитов. Но в большинстве случаев определить тип возбудителя не получится. Исключение составляют тяжелые поражения плода при внутриутробной инфекции.
Причиной врожденной кисты могут быть хронические интоксикации матери. Чаще всего это наблюдается при злоупотреблении спиртным, курении, наркомании и токсикомании. Аномалии формирования головного мозга может вызвать работа на производстве опасных веществ.
Работа в лакокрасочной промышленности, на нефтяном заводе и автозаправочной станции негативно влияет на репродуктивную систему женщины и на беременность. Токсичные испарения накапливаются в организме.
Врожденные кисты могут появляться на фоне следующих осложнений беременности:
- фетоплацентраная недостаточность – плод не получает достаточного количества питательных веществ, страдают клетки мозга, поэтому при наличии дополнительных факторов они отмирают или формируют кисты;
- резус-конфликт матери и плода – состояние сопровождается аутоиммунной реакцией, что приводит к повреждению мозговых тканей и откладыванию в них токсичных продуктов метаболизма;
- гипоксия плода – может быть следствием фетоплацентарной недостаточности, вызывает повреждение тканей мозга.
Женщины, принимавшие в первом триместре лекарственные препараты с тератогенным действием при хронических тяжелых заболеваниях, также могут столкнуться с симптомами кисты у ребенка.

Причиной патологии могут быть вредные привычки матери
Отдельно выделяют посттравматические кисты. Они образуются у детей с предрасположенностью, имеющимися небольшими полостями, аномалиями развития мозговых оболочек после тяжелых родов. Предрасполагают к родовой травме:
- узкий таз у беременной;
- крупный плод, большой объем головы;
- переношенная беременность;
- аномалии родовой деятельности;
- стремительные роды.
От кисты головного мозга нужно отличать гематому. Это тоже полостное образование, формирующееся после травмы и наполненное жидкой или свернувшейся кровью.
Как проявляется киста у новорожденного
Первые признаки патологии иногда выявляют еще в период внутриутробного развития при плановом УЗИ беременной. В головном мозге возникают небольшие полости различной локализации, которые могут увеличиваться или оставаться неизменными. За их состоянием наблюдают, чтобы в случае необходимости оказать первую помощь новорожденному еще в родзале.
Симптомы крупных кист могут стать заметны уже через несколько дней после рождения. Ребенок не может пожаловаться на головную боль или чувство распирания, нарушения слуха и зрения. Поэтому обращают внимание на изменение поведения или нехарактерные признаки:
- отказ от кормления, снижение аппетита;
- срыгивания или частая рвота;
- вялость, слабость;
- беспокойное поведение;
- резкий крик без видимых причин;
- судорожные синдромы;
- расстройство глотания.
У новорожденных тяжело выявить двигательные нарушения, их нервная система незрелая, а движения руками и ногами хаотичные. Поэтому признаки кисты обнаруживаются во время осмотра неврологом по появлению или угасанию различных типов рефлексов.
Иногда первым симптомом прогрессирующей кисты становится выбухание или пульсация большого родничка. Объем черепной коробки ограничен, она не поддается растяжению. Роднички – это единственный участок с сохраненной соединительной тканью, которая может растягиваться. При увеличении объема кисты она давит на остальные структуры мозга, что приводит к выбуханию родничка.
Последствием кисты головного мозга становятся окклюзионная гидроцефалия, когда нарушается отток спинномозговой жидкости.
Иногда происходит разрыв кисты, сдавление мозга. У детей может формироваться стойкий очаг патологической пульсации, ведущий к тяжелой эпилепсии.
В старшем возрасте последствия связаны с несвоевременным началом терапии. Повышенное внутричерепное давление не позволяет нормально развиваться и приводит к задержке психического развития, олигофрении.
Методы диагностики
Диагностика в период беременности проводится при плановом УЗИ плода. Если врач замечает отклонения в строении головного мозга, необходимо тщательное наблюдение за состоянием, решение вопроса о жизнеспособности в случае множественных пороков развития. После рождения такие дети находятся под наблюдением неонатологов и детских неврологов.
При появлении патологических симптомов, нарушении рефлексов назначается нейросонография. Это УЗИ головного мозга, которое проводят через незакрытый родничок. Необходима консультация и осмотр офтальмолога, аудиолога, чтобы определить степень нарушения зрения и слуха. Используются следующие методы диагностики:
- аудиометрия – в большинстве роддомов при наличии оборудования проводится планово через три-четыре дня после рождения;
- офтальмоскопия – осмотр глазного яблока, необходима для детей, перенесших острую гипоксию или получивших родовую травму;
- измерение внутричерепного давления.
Вспомогательные методы – КТ и МРТ головного мозга. Они позволяют точно локализовать кисту, уточнить ее размер и некоторые характеристики, чтобы определиться с методом лечения. В некоторых случаях, чтобы лучше рассмотреть полость, необходимо в нее ввести рентгеноконтрастное вещество. Это позволяет дифференцировать кисту от опухоли.

Признаки патологии – вялое состояние или резкий плач ребенка
Как проходит лечение
Медикаментозная терапия малоэффективна. Возможно назначение препаратов, которые улучшают ток мозговой жидкости, передачу нервных импульсов и метаболизм нервной ткани, способствуют рассасыванию кисты. Но может потребоваться хирургическое лечение. Показания для операции:
- отек мозга;
- рвота;
- увеличение объема головы;
- выбухание родничка;
- увеличение размеров желудочков мозга;
- перивентрикулярный отек.
Хирургическое вмешательство проводят нейрохирурги. Они могут вывести накопленный объем жидкости из кисты. Но часто со временем происходит повторное наполнение спинномозговой жидкостью и развитие гидроцефалии. Поэтому в некоторых случаях устанавливают шунты – специальные сосуды, позволяющие сбросить ликвор. При диагностированной дермоидной кисте нужно ее лечение в кратчайшие сроки из-за активного увеличения новообразования.
Киста головного мозга может вовремя не диагностироваться у новорожденного, что приводит к тяжелым последствиям. У повзрослевшего ребенка образование может активироваться после мозговой инфекции, травмы головы или тяжелой болезни.
Читайте также:

