Псевдовоспалительная форма рака ободочной кишки
Эта клиническая форма характеризуется отсутствием или малой выраженностью симптомов кишечного дискомфорта, кишечных расстройств и общих нарушений в организме больного — наиболее типичных клинических проявлений рака толстой кишки.
При псевдовоспалительной форме среди начальных клинических проявлений на первый план выступают симптомы воспалительного процесса в брюшной полости: боли в животе, раздражение брюшины и напряжение мышц брюшной стенки, повышение температуры, нарастание лейкоцитоза и повышение СОЭ. Со стороны органов брюшной полости отмечаются воспалительные изменения с возможным последующим развитием воспалительных инфильтратов, абсцессов и флегмон. Вышеуказанный симптомокомплекс является клиническим проявлением воспалительного процесса, часто сопутствующего раку толстой кишки. В зависимости от локализации опухоли, осложнившейся воспалительным процессом, клиническая картина может быть сходной с аппендицитом, холециститом, язвенной болезнью двенадцатиперстной кишки и желудка, заболеваниями почек, мочевого пузыря, женских половых органов, а также воспалительными процессами брюшной стенки и забрюшинного пространства.
При изложении клинического течения осложненных форм рака толстой кишки нами подробно рассмотрены причины и пути распространения инфекции при различных локализациях новообразования. Рассмотрены вопросы клиники воспалительных осложнений и приведены примеры клинического течения у различных больных. Анализ наших наблюдений показывает, что симптомокомплекс сопутствующего воспалительного процесса дает основание заподозрить, а при дополнительном обследовании и распознать рак толстой кишки.
При внимательном изучении анамнеза больных с псевдовоспалительной клинической формой удается установить наличие других ранних симптомов заболевания. Среди начальных признаков, предшествующих клинической картине воспалительного процесса при раке толстой кишки, отмечаются боли в животе. Боли бывают тупыми с локализацией в правой половине живота, интенсивность их постепенно нарастает. Изредка отмечаются симптомы кишечного дискомфорта в виде потери аппетита, тошнот, отрыжки и чувства тяжести в эпигастральной области. При псевдовоспалительной клинической форме разбираемой локализации возможны патологические выделения и скрытые кровотечения из кишечника, но наиболее типичными для этой клинической формы являются симптомы воспалительного процесса в брюшной полости.
Псевдовоспалительная клиническая форма рака толстой кишки может протекать с клинической картиной острого аппендицита в стадии аппендикулярного инфильтрата или ограниченного абсцесса, острого воспалительного процесса в забрюшинном пространстве и брюшной стенке (псоит, паранефрит, абсцесс или флегмона брюшной стенки), а также под видом воспалительного процесса женских половых органов.
Псевдовоспалительная форма рака толстой кишки может также протекать под видом специфических и неспецифических воспалительных процессов самой толстой кишки (дивертикулит, туберкулез, актиномикоз, сифилис, воспалительные опухоли).
В отличие от других клинических форм, при которых дифференциальная диагностика рассматривалась на основании разбора начальных клинических проявлений, при псевдовоспалительной форме дополнительно выступают такие симптомы, как наличие прощупываемой опухоли или симптомов воспалительного процесса, осложнившего раковую опухоль.
Среди клинических симптомов псевдовоспалительной формы рака следует отметить повышение температуры, значительные нарушения в общем состоянии больных, наличие болей в животе различной интенсивности и локализации. В зависимости от локализации раковой опухоли 'и характера воспалительного процесса клиническая картина бывает разнообразной и может быть сходной с одним из вышеперечисленных заболеваний. Поэтому появляется необходимость провести дифференциальную диагностику рака толстой кишки с каждым из вышеизложенных заболеваний в отдельности.
Рак ободочной кишки является наиболее часто встречаемой патологией в онкологической практике и занимает третью позицию среди всех злокачественных раковых образований органов системы пищеварения. Как правило, заболевание поражает различные слои населения, преимущественно в возрастной категории старше 55-ти лет, независимо от половой принадлежности.
Ведущую роль в образовании атипичных клеток играют предраковые патологические процессы в органах системы пищеварения, а также употребляемая пища с низким содержанием клетчатки. К предраковым состояниям относятся полипы (полипоз), хронический неспецифический язвенный колит, дивертикулярная болезнь и болезнь Крона.
Что представляет собой рак ободочной кишки?
Рак ободочной кишки формируется из слизистой оболочки и имеет злокачественную природу. Чаще встречается аденокарцинома , реже — плоскоклеточный рак.
В большинстве случаев злокачественное новообразование образуется в результате трансформации полипов, возникших в толстой кишке. Таким образом, своевременное удаление полипов снижает вероятность развития онкологического заболевания и является хирургической профилактикой рака.
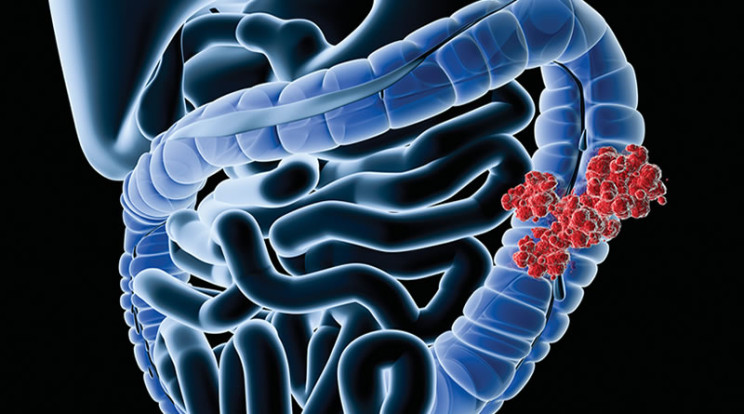
Опухоль ободочной кишки формируется в одном из ее отделов:
- Слепая кишка
- Восходящая ободочная кишка
- Поперечная ободочная кишка
- Нисходящая ободочная кишка
- Сигмовидная ободочная кишка
Несмотря на возможность формирования рака в любом из отделов ободочной кишки, частота поражения в каждом из участков значительно отличается. Так, в 50% случаев опухоль поражает сигмовидную кишку, более 20% приходится на слепую, 10% на поперечную ободочную и около 15% на участки физиологических изгибов кишки. И только в 2% случаях рак первоначально поражает несколько отделов ободочной кишки.
О заболевании
Распространение опухолевых клеток по организму происходит несколькими путями:
- лимфогенным;
- гематогенным;
- имплантационным.
Гематогенные метастазы локализуются преимущественно в печени, иногда в легких.
Классификация рака ободочной кишки
Различают несколько клинических проявлений опухолевого процесса и их признаки:
- обтурационная: основным проявлением является кишечная непроходимость разной тяжести, так при частичном закрытии просвета кишки у пациента возникает ощущение распирания, вздутие живота, схваткообразные боли в животе, запоры и плохое отхождение газов; в случае острой непроходимости кишечника требуется незамедлительное хирургическое вмешательство; чаще встречается при опухолях левой половины ободочной кишки.
- токсико — анемическая форма: выражается в анемии, возникновении слабости, вялости, повышенной утомляемости.Чаще встречается при опухолях правой половины ободочной кишки.
- диспепсическая: характерными симптомами являются тошнота, переходящая во рвоту, отсутствие аппетита, отвращение к пище, болезненность в эпигастральной области совместно со вздутием и ощущением тяжести;
- энтероколитический вид опухоли: сопровождается расстройствами функционирования кишечного тракта, проявляется диареей либо запорами, вздутием, урчанием и ощущением тяжести в области живота, кровяными и слизистыми выделениями с каловыми массами;
- псевдовоспалительный: у больного отмечается повышение температурных показателей, болезненные ощущения в области живота, расстройства кишечника; при проведении лабораторных анализов — лейкоцитоз и повышение СОЭ;
Симптомы рака ободочной кишки
Первые симптомы патологического процесса практически отсутствуют, но при этом отмечается незначительное ухудшение общего самочувствия, снижение активности и аппетита. На ранних этапах развития болезни человек начинает прибавлять в весе.
Симптомы рака ободочной кишки полностью зависят от места расположения опухоли, размеров, степени распространения, наличия других заболеваний ЖКТ и возникающих осложнений.
Клинический комплекс проявляется ощущением болезненности и дискомфорта, запорами либо поносами, кровяными и слизистыми выделениями при опорожнении кишечника, ухудшением самочувствия.
Более подробная характеристика проявляющихся симптомов:
- боли в животе различной интенсивности возникают у 85% людей с опухолью ободочной кишки;
- состояние дискомфорта в кишечнике сопровождается отсутствием аппетита, чувством тошноты и тяжести в верхних отделах живота; расстройства нормального функционирования кишечника связано с сужением просвета и нарушениями моторики в результате воспаления его стенок; проявлениями данных изменений являются диарея, запоры, урчание и метеоризм; запоры могут сменяться поносами; резкое сужение просвета кишки приводит к полной или частичной непроходимости;
- примесь в каловых массах патологического характера наблюдается практически у половины больных и состоит из гнойных выделений, кровяных и слизистых;
- изменения общего самочувствия пациентов происходят вследствие интоксикационного процесса: человек ощущает общее недомогание, высокую утомляемость, вялость, снижается вес, появляется лихорадочное состояние, анемия; более яркая симптоматика интоксикации появляется при локализации опухоли в правой половине ободочной кишки;
Фото рака ободочной кишки
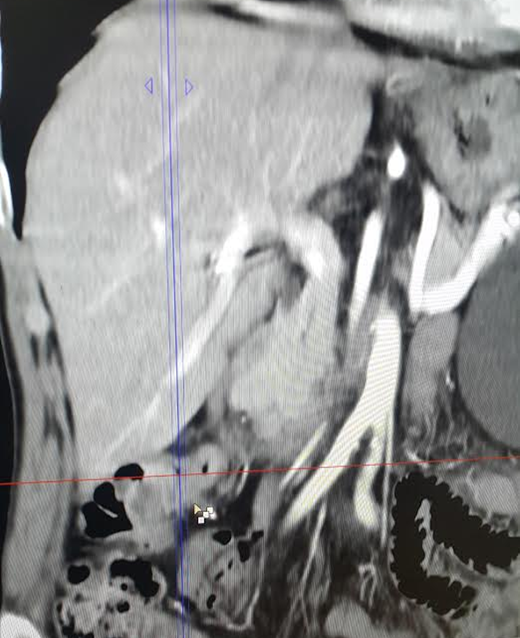
Диагностика ракового заболевания ободочной кишки
Диагностика рака ободочной кишки состоит из комплекса мероприятий:
- клинические методы обследования: сбор анамнеза, присутствующих жалоб, пальпация и осмотр больного;
- Рентгенологические исследования: рентгенография органов брюшной полости, ирригоскопия, виртуальная колоноскопия.
- эндоскопические исследования: фиброколоноскопия (при проведении производится з биопсия), при необходимости — ректороманоскопия;
- радионуклеидное сканирование печени: с целью выявления метастазирования ракового процесса;
- ультразвуковое исследование и КТ органов брюшной полости.
- диагностическая лапароскопия.

Методы лечения рака ободочной кишки
Основным методом лечения рака ободочной кишки является хирургический, иногда с проведением в послеоперационном периоде химиотерапии.
Метод оперативного лечения определяется после проведения соответствующих диагностических мероприятий для выявления степени распространения опухолевого процесса:
- радикальная хирургическая операция: право-или левосторонняя гемиколэктомия, которая заключается в удалении пораженной части кишки с дальнейшим формированием анастомоза между двумя оставшимися отделами; многоэтапные вмешательства подразумевают осуществление колостомии с дальнейшей резекцией пораженного участка.
- паллиативные операции: выполняются при наличии отдаленных метастазов и могут заключаться в удалении части кишки или в формировании обходных анастомозов.
После проведения операции в течение первых 24 часов запрещается употреблять пищу, в это время проводится противошоковая терапия, а также мероприятия для устранения интоксикации и обезвоживания организма.
Начиная со второго дня больному разрешается принимать жидкую, полумягкую пищу и употреблять теплое питье. Со временем в дневной рацион включают такие блюда, как нежирные бульоны, протертые каши, пюре из овощей, омлет на пару, чаи на травяных отварах, различные соки и компоты из свежих либо замороженных фруктов и ягод.
Возможные последствия
Рак ободочной кишки — это серьезное заболевание, которое требует оперативного вмешательства. При отсутствии лечения на ранних стадиях существует риск развития осложнений:
- формирование сквозного отверстия стенки ободочной кишки;
- распространение раковых клеток в печень, легкие и другие органы;
- кишечная непроходимость;
- воспалительный процесс в тканях, окружающих опухолевое образование.
Прогноз выживаемости
Прогноз при опухолях ободочной кишки во многом зависит от стадии патологического процесса, распространения атипических клеток на близлежащие органы, ткани и лимфатические узлы, а также от гистологической структуры злокачественного новообразования.
Большую роль в длительности и качестве жизни после операции играет наличие метастазов в регионарных лимфатических узлах. Так, среди пациентов с поражением лимфоузлов в течении 5-ти лет выживаемость наблюдалась только у 40% -50%, а в случаях отсутствия поражения лимфатических узлов уровень выживаемости составил более 80% больных.
Лечебные мероприятия после операции
Лечение опухолевого процесса после операции продолжается с помощью химиотерапии.
Применение химиотерапии
Химиотерапия проводится после операции и направлена на профилактику развития отдаленных метастазов .
Основными препаратами являются фторафур и 5-фторурацил. Большинство пациентов переносят лечение хорошо, реже возникают побочные эффект в виде тошноты, аллергических высыпаниях, рвоте и изменений анализа крови.

Рак ободочной кишки - это злокачественная опухоль, которая локализуется в толстой кишке.
Рак ободочной кишки обычно выявляется у людей среднего и старшего возраста, хотя он может возникнуть в любом возрасте. Нередко, предшественником рака являются небольшие доброкачественные скопления клеток, называемые полипами, которые образуются внутри толстой кишки. Со временем некоторые из этих полипов могут превратиться в злокачественную опухоль.
Полипы и опухоли ободочной кишки на ранних этапах часто протекают абсолютно бессимптомно. По этой причине врачи рекомендуют проводить регулярные обследования, чтобы выявить полипы, прежде чем они превратятся в рак.
КАКИЕ СИМПТОМЫ МОГУТ БЫТЬ ПРИЗНАКАМИ РАКА ОБОДОЧНОЙ КИШКИ?
Необходимо обращать внимание на изменение характера стула и работы кишечника. Например:
- появление запора или диареи
- крови в стуле
- повышенного газообразования
- боли или дискомфорта в животе
а также слабости, усталости и снижения массы тела могут быть признаками злокачественного образования ободочной кишки.
Однако многие пациенты с диагнозом рак ободочной кишки не испытывают никаких симптомов на ранних стадиях заболевания!
КОГДА НУЖНО ОБРАЩАТЬСЯ К ВРАЧУ?
Если вы заметили какие-либо из вышеперечисленных симптомов, необходимо НЕМЕДЛЕННО обратиться к врачу.
Даже если Вас ничего не беспокоит, нужно обсудить с врачом время проведения скринингового обследования с целью более раннего обнаружения рака ободочной кишки. Большинство международных рекомендаций считают необходимым начинать скрининг рака ободочной кишки (проведение колоноскопии) в возрасте 45-50 лет. Ваш врач может порекомендовать более раннее обследование, если у вас имеются какие-либо факторы риска развития рака.
ЧТО ТАКОЕ СТАДИЯ РАКА ОБОДОЧНОЙ КИШКИ?
Для определения распространенности процесса и тактики дальнейшего лечения пациентов с раком ободочной кишки необходимо определить стадию рака.
I стадия – опухоль проросла во второй и третий слои стенки кишки, при этом в соседних лимфатических узлах и органах опухолевые клетки отсутствуют.
II cтадия – опухоль проросла четвертый слой стенки ободочной кишки и/или вышла за его пределы, однако лимфатические узлы и другие органы не поражены опухолевыми клетками.
III стадия – опухоль проросла все слои стенки кишки, имеются пораженные опухолевыми клетками регионарные лимфатические узлы, однако поражения других органов нет.
IV стадия – опухолевые клетки через кровь, лимфатические сосуды или контактно распространились по всему организму, появились отсевы в различных органах (печень, легкие и т.д.).
КАКИЕ ОБСЛЕДОВАНИЯ НЕОБХОДИМО ПРОЙТИ ПРИ ВЫЯВЛЕНИИ РАКА ОБОДОЧНОЙ КИШКИ И ПЛАНИРОВАНИЯ ЛЕЧЕНИЯ?
Для каждого пациента врач составляет индивидуальный план лечения.
Сначала проводится общий медицинский осмотр, сбор анамнеза. Далее пациент направляется на инструментальные исследования.
Колоноскопия позволяет осмотреть всю толстую кишку со стороны слизистой оболочки, оценить наличие и локализацию полипов, опухоли и взять небольшой кусочек ткани для проведения биопсии (исследование клеток под микроскопом).
Компьютерная томография (КТ) позволяет получить изображения (снимки) внутренних органов. На них можно увидеть локализацию опухоли, ее распространение относительно стенки кишки, состояние лимфатических узлов и наличие поражения органов мишеней.
Позиционно-эмиссионная томография (ПЭТ КТ) для рака ободочной кишки применяется довольно редко. На это исследование могут направить в нескольких случаях: чтобы определить размеры опухоли при наличии метастазов; чтобы выявить метастазы в других органах; если нельзя вводить контраст для КТ.
Определение опухолевых маркеров. У каждого пациента опухоль имеет свои уникальные характеристики точно также, как уникальна его ДНК. Этим объясняется почему лечение, помогающее одному пациенту, может не принести никакой пользы другому. К ним относятся определение MSI, мутации KRAS, NRAS, BRAF.
МКНЦ имени А.С. Логинова обладает самыми новейшими методами диагностики и лечения. По результатам обследования и оценки состояния здоровья пациента проводится онкологический консилиум в составе врачей различных специальностей, который определяет индивидуальный план лечения.
ЛЕЧЕНИЕ РАКА ОБОДОЧНОЙ КИШКИ
Малоинвазивная хирургия. Лапароскопические технологии широко применяются в хирургии ободочной кишки. Специальные инструменты и камеру вводят через небольшие проколы в брюшную полость и позволяют хирургу удалить опухоль, не делая больших разрезов.
Роботизированная хирургия. Во время робот-ассистированной операции хирург сидит за консолью и использует элементы управления высокотехнологичными хирургическими инструментами. В нашем Центре использование робототехники демонстрирует превосходные результаты (как онкологические, так и функциональные) хирургического лечения опухолей толстой кишки.
В нашем Центре более 75% вмешательств на ободочной и прямой кишке выполняются миниинвазивным доступом (лапароскопически и с использованием робота Da Vinci), лапароскопическим доступом.
Адъювантная терапия (химиотерапия после операции). Используется по определенным показания, чтобы снизить риск возврата заболевания или при необходимости лечения вторичных очагов (метастазов). Онкологи МКНЦ имени А.С. Логинова используют современные схемы и алгоритмы лечения, чтобы оптимизировать эффективность адъювантной терапии и минимизировать побочные эффекты. Всё лечение проходит согласно общемировым программам и протоколам.
Качество оказанной помощи и наше внимание к деталям благоприятно сказывается не только на эффективности лечения, но и на эмоциональном фоне пациента, о чем свидетельствуют положительные отзывы наших пациентов.
Не откладывайте свой визит к специалистам нашего Центра. Это поможет своевременно диагностировать заболевание и правильно выбрать тактику лечения. Врачи отделения колопроктологии МКНЦ имени А.С. Логинова всегда готовы Вам помочь.

Рак ободочной кишки - это злокачественная опухоль, которая локализуется в толстой кишке.
Рак ободочной кишки обычно выявляется у людей среднего и старшего возраста, хотя он может возникнуть в любом возрасте. Нередко, предшественником рака являются небольшие доброкачественные скопления клеток, называемые полипами, которые образуются внутри толстой кишки. Со временем некоторые из этих полипов могут превратиться в злокачественную опухоль.
Полипы и опухоли ободочной кишки на ранних этапах часто протекают абсолютно бессимптомно. По этой причине врачи рекомендуют проводить регулярные обследования, чтобы выявить полипы, прежде чем они превратятся в рак.
КАКИЕ СИМПТОМЫ МОГУТ БЫТЬ ПРИЗНАКАМИ РАКА ОБОДОЧНОЙ КИШКИ?
Необходимо обращать внимание на изменение характера стула и работы кишечника. Например:
- появление запора или диареи
- крови в стуле
- повышенного газообразования
- боли или дискомфорта в животе
а также слабости, усталости и снижения массы тела могут быть признаками злокачественного образования ободочной кишки.
Однако многие пациенты с диагнозом рак ободочной кишки не испытывают никаких симптомов на ранних стадиях заболевания!
КОГДА НУЖНО ОБРАЩАТЬСЯ К ВРАЧУ?
Если вы заметили какие-либо из вышеперечисленных симптомов, необходимо НЕМЕДЛЕННО обратиться к врачу.
Даже если Вас ничего не беспокоит, нужно обсудить с врачом время проведения скринингового обследования с целью более раннего обнаружения рака ободочной кишки. Большинство международных рекомендаций считают необходимым начинать скрининг рака ободочной кишки (проведение колоноскопии) в возрасте 45-50 лет. Ваш врач может порекомендовать более раннее обследование, если у вас имеются какие-либо факторы риска развития рака.
ЧТО ТАКОЕ СТАДИЯ РАКА ОБОДОЧНОЙ КИШКИ?
Для определения распространенности процесса и тактики дальнейшего лечения пациентов с раком ободочной кишки необходимо определить стадию рака.
I стадия – опухоль проросла во второй и третий слои стенки кишки, при этом в соседних лимфатических узлах и органах опухолевые клетки отсутствуют.
II cтадия – опухоль проросла четвертый слой стенки ободочной кишки и/или вышла за его пределы, однако лимфатические узлы и другие органы не поражены опухолевыми клетками.
III стадия – опухоль проросла все слои стенки кишки, имеются пораженные опухолевыми клетками регионарные лимфатические узлы, однако поражения других органов нет.
IV стадия – опухолевые клетки через кровь, лимфатические сосуды или контактно распространились по всему организму, появились отсевы в различных органах (печень, легкие и т.д.).
КАКИЕ ОБСЛЕДОВАНИЯ НЕОБХОДИМО ПРОЙТИ ПРИ ВЫЯВЛЕНИИ РАКА ОБОДОЧНОЙ КИШКИ И ПЛАНИРОВАНИЯ ЛЕЧЕНИЯ?
Для каждого пациента врач составляет индивидуальный план лечения.
Сначала проводится общий медицинский осмотр, сбор анамнеза. Далее пациент направляется на инструментальные исследования.
Колоноскопия позволяет осмотреть всю толстую кишку со стороны слизистой оболочки, оценить наличие и локализацию полипов, опухоли и взять небольшой кусочек ткани для проведения биопсии (исследование клеток под микроскопом).
Компьютерная томография (КТ) позволяет получить изображения (снимки) внутренних органов. На них можно увидеть локализацию опухоли, ее распространение относительно стенки кишки, состояние лимфатических узлов и наличие поражения органов мишеней.
Позиционно-эмиссионная томография (ПЭТ КТ) для рака ободочной кишки применяется довольно редко. На это исследование могут направить в нескольких случаях: чтобы определить размеры опухоли при наличии метастазов; чтобы выявить метастазы в других органах; если нельзя вводить контраст для КТ.
Определение опухолевых маркеров. У каждого пациента опухоль имеет свои уникальные характеристики точно также, как уникальна его ДНК. Этим объясняется почему лечение, помогающее одному пациенту, может не принести никакой пользы другому. К ним относятся определение MSI, мутации KRAS, NRAS, BRAF.
МКНЦ имени А.С. Логинова обладает самыми новейшими методами диагностики и лечения. По результатам обследования и оценки состояния здоровья пациента проводится онкологический консилиум в составе врачей различных специальностей, который определяет индивидуальный план лечения.
ЛЕЧЕНИЕ РАКА ОБОДОЧНОЙ КИШКИ
Малоинвазивная хирургия. Лапароскопические технологии широко применяются в хирургии ободочной кишки. Специальные инструменты и камеру вводят через небольшие проколы в брюшную полость и позволяют хирургу удалить опухоль, не делая больших разрезов.
Роботизированная хирургия. Во время робот-ассистированной операции хирург сидит за консолью и использует элементы управления высокотехнологичными хирургическими инструментами. В нашем Центре использование робототехники демонстрирует превосходные результаты (как онкологические, так и функциональные) хирургического лечения опухолей толстой кишки.
В нашем Центре более 75% вмешательств на ободочной и прямой кишке выполняются миниинвазивным доступом (лапароскопически и с использованием робота Da Vinci), лапароскопическим доступом.
Адъювантная терапия (химиотерапия после операции). Используется по определенным показания, чтобы снизить риск возврата заболевания или при необходимости лечения вторичных очагов (метастазов). Онкологи МКНЦ имени А.С. Логинова используют современные схемы и алгоритмы лечения, чтобы оптимизировать эффективность адъювантной терапии и минимизировать побочные эффекты. Всё лечение проходит согласно общемировым программам и протоколам.
Качество оказанной помощи и наше внимание к деталям благоприятно сказывается не только на эффективности лечения, но и на эмоциональном фоне пациента, о чем свидетельствуют положительные отзывы наших пациентов.
Не откладывайте свой визит к специалистам нашего Центра. Это поможет своевременно диагностировать заболевание и правильно выбрать тактику лечения. Врачи отделения колопроктологии МКНЦ имени А.С. Логинова всегда готовы Вам помочь.

Ободочная кишка составляет примерно 4/5 от общей длины толстой кишки. В ней выделяют четыре отдела: восходящую, поперечную, нисходящую и сигмовидную ободочную кишку. Последняя переходит в прямую кишку.
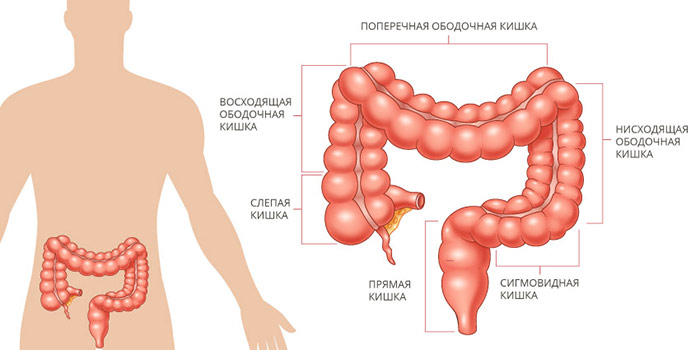
Обычно возникновению злокачественной опухоли ободочной кишки предшествует возникновение доброкачественного новообразования — полипа. Существуют разные типы полипов, они обладают различным потенциалом к озлокачествлению. Риски повышаются с возрастом, поэтому всем, кому 50 лет и больше, рекомендуется проходить скрининговое эндоскопическое исследование — колоноскопию.
В зависимости от того, в каком анатомическом отделе возникла опухоль, выделяют рак в поперечной ободочной кишке, восходящей и нисходящей, сигмовидной.
- Причины развития рака ободочной кишки
- Классификация
- Стадии рака ободочной кишки
- Как происходит метастазирование рака из ободочной кишки?
- Симптомы
- Осложнения рака ободочной кишки
- Методы диагностики
- Методы лечения
- Прогноз
Причины развития рака ободочной кишки
Нельзя точно сказать, почему у конкретного человека в ободочной кишке возникла злокачественная опухоль. Рак всегда является результатом определенного набора мутаций в клетке, но что к этим мутациям привело — вопрос, на который сложно ответить.
Выделяют некоторые факторы риска, которые повышают вероятность развития колоректального рака:
Ни один из этих факторов не вызовет рак ободочной кишки со стопроцентной вероятностью. Каждый из них лишь в определенной степени повышает риски. На некоторые из этих факторов можно повлиять, например, начать правильно питаться, отказаться от алкоголя и сигарет, заняться спортом.
Классификация
Самая распространенная разновидность рака ободочной кишки и вообще колоректального рака — аденокарцинома. Она развивается из железистых клеток, которые находятся в слизистой оболочке. Аденокарциномами представлено более 96% злокачественных новообразований толстой кишки. В этой группе опухолей выделяют ряд подгрупп. Наиболее агрессивные из них — муцинозный и перстневидноклеточный рак. Такие пациенты имеют самый неблагоприятный прогноз.
Стадии рака ободочной кишки
Рак ободочной кишки классифицируют по стадиям, в зависимости от размеров и глубины прорастания первичной опухоли (T), наличия очагов в регионарных лимфатических узлах (N) и отдаленных метастазов (M). Выделяют пять основных стадий:
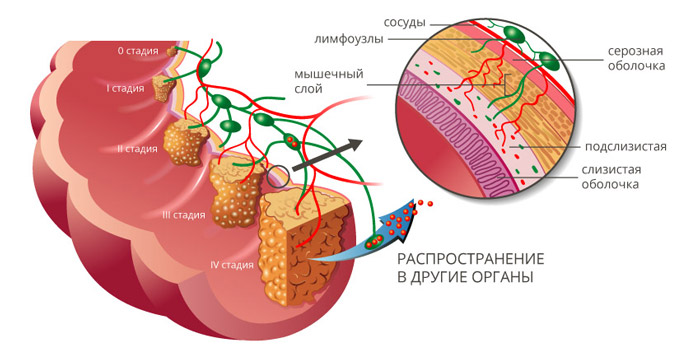
Как происходит метастазирование рака из ободочной кишки?
Рак ободочной кишки может распространяться в другие органы разными способами:
Чаще всего метастазы при раке толстой кишки обнаруживаются в легких и печени, реже — в костях, головном мозге.
Симптомы
Рак толстой ободочной кишки зачастую существует длительное время, не вызывая каких-либо симптомов. Но даже когда симптомы возникают, они неспецифичны и напоминают признаки многих других заболеваний. Если вас беспокоят расстройства из этого списка, скорее всего, у вас не рак, но нужно обязательно посетить врача и пройти обследование:
- запоры или диарея, которые сохраняются в течение нескольких дней;
- изменение внешнего вида стула: если он стал темным, как деготь, или тонким, как карандаш;
- примеси крови в стуле;
- после посещения туалета возникает ощущение, что кишка опорожнилась не полностью;
- боли, спазмы в животе;
- беспричинная слабость, чувство усталости, необъяснимая потеря веса.
Осложнения рака ободочной кишки
Если опухоль блокирует просвет ободочной кишки, у больного развивается кишечная непроходимость. Это состояние проявляется в виде отсутствия стула, сильных болей в животе, тошноты, рвоты, сильного ухудшения общего состояния. Больному немедленно требуется медицинская помощь, иначе может произойти некроз (гибель) участка кишки, разовьется перитонит.
Если опухоль приводит к постоянным кровотечениям, развивается анемия. Пациент становится бледным, постоянно испытывает слабость, его беспокоят головные боли, головокружения. В тяжелых случаях требуется переливание крови.
Метастазирование рака кишки в печень грозит нарушением оттока желчи и развитием механической желтухи — состояния, при котором кожа и слизистые оболочки приобретают желтоватый оттенок, беспокоит кожный зуд, боли в животе, ухудшается общее состояние. Пока не восстановлен отток желчи, становится невозможным проведение активного противоопухолевого лечения.
Состояние, при котором раковые клетки распространяются по поверхности брюшины, называется канцероматозом, при этом развивается асцит — скопление жидкости в животе. Это осложнение развивается при раке ободочной кишки стадии IVC. Асцит ухудшает состояние пациента, затрудняет лечение и резко негативно сказывается на прогнозе.
В Европейской клинике есть всё необходимое для эффективной борьбы с осложнениями злокачественных опухолей ободочной кишки. При неотложных состояниях пациенты получают лечение в полном объеме в отделении интенсивной терапии. Наши хирурги выполняют паллиативные операции, устанавливают стенты при кишечной непроходимости. При механической желтухе мы проводим дренирование, стентирование желчевыводящих путей. При асците наши доктора выполняют лапароцентез (эвакуацию жидкости через прокол), устанавливают перитонеальные катетеры, проводят системную и внутрибрюшинную химиотерапию.
При IVC стадии рака ободочной кишки, когда развивается канцероматоз брюшины, хирурги в Европейской клинике применяют инновационный метод лечения — гипертермическую интраперитонеальную химиотерапию (HIPEC). Удаляют все крупные опухоли, затем брюшную полость промывают раствором химиопрепарата, подогретым до определенной температуры — это помогает уничтожить мелкие очаги. Согласно результатам мировой практики, HIPEC может продлить жизнь онкологического больного до нескольких лет.
Методы диагностики
Если пациента беспокоят симптомы, которые могут указывать на рак ободочной кишки, врач первым делам назначит УЗИ органов брюшной полости и колоноскопию. Эти исследования помогут обнаружить опухоль, а во время колоноскопии можно провести биопсию — получить фрагмент патологически измененной ткани и отправить в лабораторию. Биопсия — самый точный метод диагностики рака.
После того, как рак диагностирован, нужно установить его стадию. Для этого применяют КТ, МРТ, ПЭТ-сканирование. Метастазы в легких выявляют с помощью рентгенографии грудной клетки. Если имеются метастазы в печени, применяют ангиографию — рентгенологическое исследование, во время которого в кровеносные сосуды вводят контрастный раствор.
Дополнительно врач может назначить анализ стула на скрытую кровь, общий и биохимический анализ крови, чтобы выявить анемию, оценить функции печени. Анализы крови на онкомаркеры обычно проводят в процессе лечения, чтобы проконтролировать его эффективность.
Симптомы, возникающие при раке ободочной кишки, могут беспокоить при многих других патологиях. Чаще всего злокачественную опухоль приходится дифференцировать с такими заболеваниями, как кишечные инфекции, хронические воспалительные процессы, геморрой, синдром раздраженного кишечника.
Методы лечения
При раке ободочной кишки возможны разные варианты лечения. Врач выбирает оптимальную тактику, в зависимости от стадии злокачественной опухоли, ее локализации, общего состояния пациента, наличия у него тех или иных осложнений, сопутствующих заболеваний. Выполняют хирургические вмешательства, применяют разные типы противоопухолевых препаратов, проводят курсы лучевой терапии.
Химиотерапия при злокачественных опухолях ободочной кишки может преследовать разные цели:
- Неоадъювантную химиотерапию назначают до хирургического вмешательства, чтобы сократить размеры опухоли и упростить ее удаление.
- Адъювантная химиотерапия проводится после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива.
- В качестве основного метода лечения химиотерапию применяют при поздних стадиях рака, в паллиативных целях.
При злокачественных новообразованиях толстой кишки применяют разные типы химиопрепаратов: капецитабин, 5-фторурацил, оксалиплатин, иринотекан, трифлуридин/типирацил (комбинированный препарат). Чаще всего одновременно используют два или более препаратов, это помогает повысить эффективность лечения.

Таргетные препараты воздействуют более прицельно по сравнению с классическими химиопрепаратами: они направлены на определенные молекулы-мишени, которые помогают раковым клеткам бесконтрольно размножаться и поддерживать свою жизнедеятельность. Чаще всего при злокачественных опухолях кишки применяют две группы таргетных препаратов:
- Ингибиторы VEGF — вещества, с помощью которого раковые клетки стимулируют ангиогенез (образование новых кровеносных сосудов). К этой группе относятся: Зив-афлиберцепт (Залтрап), Рамуцирумаб (Цирамза), Бевацизумаб (Авастин). Их применяют при прогрессирующем раке ободочной кишки, вводят внутривенно раз в 2 или 3 недели, обычно сочетают с химиотерапией.
- Ингибиторы EGFR — белка-рецептора, который находится на поверхности раковых клеток и заставляет их бесконтрольно размножаться. В эту группу входят такие препараты, как Цетуксимаб (Эрбитукс), Панитумумаб (Вектибикс). Ингибиторы EGFR вводят внутривенно раз в неделю или через неделю.
В некоторых случаях применяют препараты из группы ингибиторов контрольных точек. Они блокируют молекулы, которые мешают иммунной системе распознавать и атаковать раковые клетки. К этой группе препаратов относятся: Пембролизумаб (Кейтруда), Ниволумаб (Опдиво), Ипилимумаб (Ервой). Обычно их применяют при неоперабельном, метастатическом раке, когда неэффективна химиотерапия, если произошел рецидив.
Колэктомия может быть выполнена открытым способом (через разрез) или лапароскопически (через проколы в брюшной стенке).
Иногда анастомоз не получается наложить сразу. В таких случаях накладывают временную колостому или илеостому — участок ободочной или подвздошной кишки подшивают к коже и формируют отверстие для отхождение стула. В дальнейшем стому закрывают.
Если опухоль блокирует просвет кишечника, и ее нельзя удалить, накладывают постоянную колостому. Проходимость кишечника можно восстановить с помощью стента — металлического каркаса в виде полого цилиндра с сетчатой стенкой. Такие операции называются паллиативными: они направлены не на удаление рака, а на борьбу с симптомами, улучшение состояния пациента.
Лучевая терапия может быть назначена до (неоадъювантная), после (адъювантная) операции на кишке или в качестве основного метода лечения при метастатическом раке, для борьбы с симптомами.
Если лучевую терапию сочетают с химиотерапией, то такое лечение называется химиолучевой терапией.
Прогноз
Основной показатель, с помощью которого определяют прогноз при онкологических заболеваниях ободочной кишки и других органов — пятилетняя выживаемость. Он показывает процентную долю пациентов, которые остались живы спустя пять лет после того, как им был установлен диагноз.
Пятилетняя выживаемость при колоректальном раке зависит от стадии:
- При локализованном раке (не распространился за пределы кишечной стенки — стадии I, IIA и IIB) — 90%.
- При раке, распространившемся на соседние органы и регионарные лимфатические узлы (стадия III) — 71%.
- При метастатическом раке (стадия IV) — 14%.
Как видно из этих цифр, наиболее успешно лечатся злокачественные опухоли ободочной кишки на ранних стадиях, а при возникновении метастазов прогноз резко ухудшается. Однако, данные показатели носят лишь ориентировочный характер. Они рассчитаны на основе статистики среди пациентов, у которых рак в толстой кишке был диагностирован пять лет назад и ранее. За это время в онкологии произошли некоторые изменения, появились новые технологии, препараты.
Никогда нельзя опускать руки. Даже при запущенном раке с метастазами больному можно помочь, продлить его жизнь, избавить от мучительных симптомов. Врачи Европейской клиники берутся за лечение любых пациентов. Мы знаем, как помочь.
Читайте также:

