Субстратом опухоли при хроническом лейкозе являются
-1. Миелобласты, промиелоциты, моноциты
+2. Монобласты
-3. Промоноциты, моноциты
-4. Промиелоциты
Какие клетки являются патоморфологическим субстратом опухоли при ОМЛ М5b?
-1. Миелобласты, промиелоциты, моноциты
-2. Монобласты
+3. Промоноциты, моноциты
Какие клетки являются патоморфологическим субстратом опухоли при ОМЛ М6?
+1. Эритрокариоциты
-2. Мегакариобласты
-3. Промиелоциты
Какие клетки являются патоморфологическим субстратом опухоли при ОМЛ М7?
-1. Эритрокариоциты
+2. Мегакариобласты
-3. Промиелоциты
Какие клетки являются патоморфологическим субстратом опухоли при хроническом миелолейкозе?
+1. Гранулоциты: сегментоядерные, палочкоядерные, метамиелоциты
-2. Моноциты
-3. Эритрокариоциты
-4. Мегакариоциты
Какие клетки являются патоморфологическим субстратом опухоли при хроническом моноцитарном лейкозе?
-1. Гранулоциты: сегментоядерные, палочкоядерные, метамиелоциты
+2. Моноциты
-3. Эритрокариоциты
-4. Мегакариоциты
Какие клетки являются патоморфологическим субстратом опухоли при хроническом эритромиелозе?
-1. Гранулоциты: сегментоядерные, палочкоядерные, метамиелоциты
-2. Моноциты
+3. Эритрокариоциты
-4. Мегакариоциты
Какие клетки являются патоморфологическим субстратом опухоли при хроническом мегакариоцитарном лейкозе?
-1. Гранулоциты: сегментоядерные, палочкоядерные, метамиелоциты
-2. Моноциты
-3. Эритрокариоциты
+4. Мегакариоциты
Какие клетки являются патоморфологическим субстратом опухоли при миеломной болезни?
+1. Плазматические клетки
-2. Моноциты
-3. Миелоциты
Какие клетки являются патоморфологическим субстратом опухоли при макроглобулинемии Вальденстрема?
+1. Плазматические клетки
-2. Моноциты
-3. Миелоциты
Какие клетки являются патоморфологическим субстратом опухоли при болезнях тяжелых цепей?
+1. Плазматические клетки
-2. Моноциты
-3. Миелоциты
При какой форме лейкоза имеет место полицитемическая гиперволемия?
-1. Хроническом мегакариоцитарном лейкозе
-2. Хроническом моноцитарном лейкозе
+3. Эритремии
551.1 Какая хромосомная аберрация является причиной образования гена bcr/abl в лейкозной клетке?
+1. Транслокация 9,22
-2. Транслокация 15,17
-3. Транслокация 14,18
552.1 Какая хромосомная аберрация является причиной образования гена PML/RAR в лейкозной клетке?
-1. Транслокация 9,22
+2. Транслокация 15,17
-3. Транслокация 14,18
Какая хромосомная аберрация является причиной активации гена BCL-2?
-1. Транслокация 9,22
-2. Транслокация 15,17
+3. Транслокация 14,18
554.1 Для какого лейкоза наиболее характерно образование гена bcr/abl в лейкозной клетке?
-1. Хронического моноцитарного
+2. Хронического миелолейкоза
-3. Хронического мегакариоцитарного
555.1 В лейкозных клетках в ряде случаев обнаруживается филадельфийская хромосома. Что приводит к образованию этой хромосомы?
+1. Делеция 22 хромосомы
-2. Делеция 15 хромосомы
-3. Дупликация 10 хромосомы
556.1 Для какого лейкоза наиболее характерно образование филадельфийской хромосомы?
-1. Хронического моноцитарного лейкоза
+2. Хронического миелолейкоза
-3. Хронического мегакариоцитарного лейкоза
Какой механизм играет ведущую роль в возникновении повышенной кровоточивости при лейкозах?
+1. Тромбоцитопения
-2. Снижение содержания прокоагулянтов в плазме крови
-3. Повышение активности фибринолитической системы
Какой патологический фактор играет ведущую роль в развитии гипоксии при лейкозах?
+1. Анемия
-2. Недостаточность внешнего дыхания
-3. Снижение активности ферментов дыхательной цепи в митохондриях
Какой вид лейкоцитоза наиболее часто возникает при острых воспалительных процессах?
-1. Эозинофильный
-2. Базофильный
+3. Нейтрофильный
Какой вид лейкоцитоза наиболее часто возникает при аллергических реакциях I типа?
+1. Эозинофильный
-2. Нейтрофильный
-3. Лимфоцитарный
Какой вид лейкоза наиболее часто возникает при хронических воспалительных процессах?
-1. Эозинофильный
-2. Базофильный
+3. Лимфоцитарный
Дефицит какого фактора свертывания крови имеет место при гемофилии
-1. I
+2. III
-3. IX
-4. X
-5. XI
Дефицит какого фактора свертывания крови имеет место при гемофилии В?
-1. I
-2. VIII
+3. IX
-4. X
-5. XI
Дефицит какого фактора свертывания крови имеет место при гемофилии С?
-1. I
-2. VIII
-3. IX
-4. X
+5. XI
Дефицит каких прокоагулянтов возникает при авитаминозе К?
+1. II, VII, IX, X
-2. I, V, VIII
-3. XI, XII, XIII
Каков механизм повышенной кровоточивости при болезни Верльгофа?
-1. Дефицит фактора I
-2. Повышение активности системы фибринолиза
+3. Тромбоцитопения


Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Отвечаем на самые важные вопросы про лейкоз
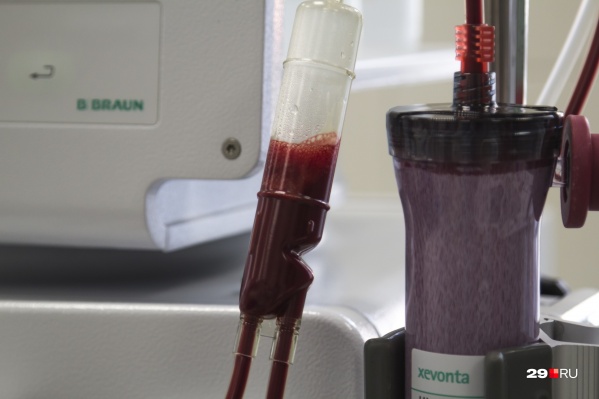
" title="Показать лейкоз может исследование периферической крови
" itemprop="contentUrl">
Показать лейкоз может исследование периферической крови
Фото: Сергей Яковлев
В сентябре мы познакомились с архангелогородкой Вероникой Рожновской, жизнь которой изменилась, когда у её дочери Даши диагностировали лейкоз. Девочка в тот момент училась в пятом классе, а на недомогания врачи не обращали должного внимания. Специалисты отмечают, что рак крови действует тем агрессивнее, чем моложе организм, который поражает болезнь. На другие важные вопросы об этом раке отвечают профессор кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергей Берзин и гематолог из Уфы Нэлли Янтурина.
Лейкоз — опухолевое заболевание клеток крови. При лейкозе происходит патологическая трансформация лейкоцитов и их бесконтрольное деление. В итоге они замещают собой нормальные клетки костного мозга, из которых образуются циркулирующие в крови лейкоциты, эритроциты и тромбоциты.
При хронических лейкозах деление клеток идёт медленнее, и клиника тоже развивается с меньшей скоростью. Лейкозный клон током крови разносится по всей кроветворной ткани. Органами-мишенями, где откладываются метастазы, становятся почки и кости. Оседая в костной ткани, эти клетки, по-другому они называются миеломные, нарушают ее структуру. Это может проявляться частыми переломами, болью в позвоночнике, ребрах. Хронические лейкозы могут годами протекать без каких-либо явных отклонений в самочувствии, тогда выявить их можно только при исследовании крови.
Начало заболевания нередко протекает без выраженных симптомов. Больные отмечают общую слабость, утомляемость, неопределенную боль в костях, непостоянную температуру по вечерам в пределах 37,1–38 градусов. Но уже в этот период у некоторых больных можно обнаружить небольшое увеличение лимфатических узлов, селезенки. В анализе крови тоже будут изменения — повышение или снижение количества лейкоцитов, анемия.
Лейкоз может проявляться разнообразными симптомами. При острой форме пациенты могут жаловаться, что стали часто простывать, у них возникли инфекционные осложнения или синяки на теле, а кого-то будет беспокоить резкая потеря веса, появление шишек на теле или увеличение лимфоузлов.
Симптомы лейкоза неспецифичны, они таковы:
- слабость;
- головокружения;
- высокая температура без явных на то причин;
- боли в руках и ногах;
- кровотечения.
При замещении патологически размножающимися лейкоцитами других клеток крови на первое место выходят анемии и кровотечения из-за уменьшения числа других клеток крови — эритроцитов и тромбоцитов. Из-за накопления лейкоцитов в лимфоузлах, печени или селезёнке эти органы могут увеличиться, но обнаружить эти симптомы уже может только врач.
При лейкозе субстратом опухоли является костный мозг, который находится во всех трубчатых и плоских костях. Здесь же развиваются предшественники крови: эритроциты, лейкоциты и тромбоциты. Когда в ткани начинают развиваться опухолевые клетки, места для нормальных здоровых клеток крови просто не остается. Если в случае с раком желудка пораженный участок можно удалить, вовремя провести химиотерапию и добиться длительной ремиссии, то при раке крови такая тактика не приемлема.
Есть формы острого лейкоза, которые могут развиваться с первых дней жизни человека. Хроническим формам лейкоза подвержены люди старшего возраста. Чем моложе возраст, тем агрессивнее протекает болезнь, но при современных методиках лечения больной может жить до 5–7 лет. На течение хронического миелолейкоза (и это научно доказано) большое влияние оказывает состояние нервной системы больного — если есть стрессы, депрессии, люди сгорают буквально на глазах.
Лечение лейкоза — это достаточно длительный процесс. В среднем на достижение ремиссии при острых лейкозах уходит от 3 месяцев до 2–3 лет.
Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. Пациенты должны находиться в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Для закрепления результатов терапии после этапа восстановления (или поддержки ремиссии) принимается решение о необходимости трансплантации костного мозга.
Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора.
В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Пересадка может быть сделана и при хроническом лейкозе.
Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
Лучшие доноры костного мозга — это мужчины в возрасте 30–40 лет, семейные, имеющие постоянное место работы. Желательно — на промышленном производстве, на заводах. Практика показывает, что именно такие люди относятся к донорству с наибольшей ответственностью.
Женщина тоже может стать донором костного мозга. Но здесь важно учесть, что после родов и беременностей в крови у женщин циркулируют антитела, и их лейкоциты уже настроены бороться с чужеродными антигенами. Поэтому результат пересадки может оказаться хуже.
Содержание:
- Отличие лейкоза: острого и хронического
- Классификация лейкозов
- Симптоматика
- Диагностика
- Лечение
← Как происходит пересадка костного мозга при лейкемии?
Сведения об остром промиелоцитарном лейкозе →
Фазы развития заболевания
В развитии патологии медики выделяют три стадии. Первая стадия носит название медленной, или хронической, которая может протекать до трех лет. Ухудшение симптомов заболевания после этого периода говорит о вступлении болезни в новую фазу – фазу акселерации. В этой фазе при мощном и своевременном лечении рак крови можно перевести в предыдущую фазу. Обычно такая фаза длится до полутора лет. После чего либо проходит ухудшение состояния здоровья пациента, либо его здоровье стабилизируется. а опухоль поддается контролю.
Отличие лейкоза: острого и хронического
Ранняя стадия острого лейкоза характерна накапливанием незрелых клеток и отсутствием их роста. Их переизбыток в 80% случаев угнетает нормальное кроветворение ростков. Хронический лейкоз способствует синтезу развитых клеток — гранулоцитов для постепенного замещения в периферической крови здоровых клеток.
Важно знать. Лейкоз хронический НЕ становится острым лейкозом и наоборот.
Симптомы у взрослых в начальной стадии острого лейкоза нередко проходят незамеченными, поскольку в крови больших колебаний биохимических показателей в сторону повышения или понижения не бывает. Позднее:
- появится ощущение ослабленности;
- имеющиеся хронические болезни обострятся;
- возможно активирование вируса герпеса и иного вида вирусных и бактериальных инфекций.
Рекомендуем изучить по данной теме также:
Химиотерапия как способ лечения острого миелобластного лейкоза
В развернутом периоде начинают ярко выражаться клинические и гематологические проявления острого лейкоза. Обострения переходят в ремиссии. Болезнь полностью излечивается или переходит в терминальную стадию.
Важно. В течение 5 лет при отсутствии бластных клеток в периферической крови устанавливается клинико-гематологическое излечивание (полная ремиссия).
В терминальной стадии цитостатики, используемые для лечения острого лейкоза, перестают действовать. Это становится причиной полного угнетения кроветворной системы. Даже при трансплантации костного мозга в этот период крайне высока смертность людей.
Если лейкоз хронический, то в крови присутствуют дозревшие клетки, многие из которых не способны выполнять свою прямую функциональную работу. При исследовании лабораторных анализов в крови выявляют повышенный уровень бесполезных лейкоцитов. Они не защищают организм от инфекций.
Тогда у пациентов возникает вопрос: хронический лейкоз — болезнь проходит или нет? При переизбытке гранулоцитов, мешающих кровотоку, избыток лейкоцитов и онкоклеток удаляют посредством лейкофареза. Процедура обеспечивает быстрый, но временный эффект.
Начальной фазы у хронического заболевания может и не быть, в 50% его выявляют по анализу крови по другому поводу. Даже при подтверждении диагноза хроническая болезнь может протекать на моностадии доброкачественно, поскольку опухоль состоит из одного клона клеток.
На последующей стадии появляются вторичные клоны опухоли. Поликлоновая стадия протекает быстро на фоне увеличения количества бластов. Эту стадию еще называют бластным кризом, поскольку 80% пациентов при этом погибают.
Лейкоз хронический проявляется:
- сплено- и гепатомегалией — увеличиваются в размере печень и селезенка;
- общей анемией с хроническим течением;
- генерализованные поражения лимфоузлов.
Причины заболевания
Хронический лейкоз возникает чаще всего у людей зрелого возраста, заболевание диагностируется в большинстве случаев у пациентов старше сорока лет. Преимущественно страдают хроническим лейкозом мужчины. У детей белокровие диагностируется довольно редко – всего в одном проценте случаев.
Точные причины заболевания установить до сегодняшнего времени не удалось. Сейчас разрабатывается вирусно-генетическая теория гемобластозов, согласно которой пусковым механизмом для заболевания может стать проникновение в организм определенных вирусов, например, Эпштейна-Барра, ретровирусов, способных встраиваться в незрелые клетки крови и провоцировать их бесконтрольное деление.
Врачи утверждают, что определенную роль в заболевании играет и наследственный фактор, ведь по статистике у значительного числа пациентов с лейкозом подобные заболевания диагностировались и у ближайших родственников. Также может возникать хроническая лейкемия и по вине 22 хромосомы, которая может нести в себе аномалию.
Не последнюю роль играет и негативное внешнее воздействие на организм – получение высоких доз радиации, рентгеновское облучение, работа во вредной промышленности (например, производство лакокрасочных изделий, фармацевтических препаратов, работа на золотоприисках). Риск развития увеличивается при табакокурении, чрезмерном употреблении алкогольных напитков, контакте с химикатами, удобрениями.
Классификация лейкозов
Если подтверждены хронические лейкозы — классификация включает две подгруппы:
- миелоидную;
- лимфоидную.
Миелоидная подгруппа состоит из хронических миелопролиферативных лейкозов:
- миелолейкоза;
- миелоза сублейкемического (остеомиелосклероза, миелофиброза);
- эритремии (истинной полицетемии);
- миеломоноцитарного;
- моноцитарного;
- мегакариоцитарного (идиопатической тромбоцитемии).
Важно. При хроническом миелолейкозе происходит пролиферация стволовой клетки в сопровождении повышения уровня предшественников гранулоцитов, эритроцитов и тромбоцитов.
Лимфоидная подгруппа состоит из лимфопролиферативных лейкозов:
- лимфолейкоза хронического;
- плазмоцитомы (миеломной болезни);
- лимфогранулематоза;
- лимфомы неходжкинской.
Ранее мы уже писали о лейкозе у детей и рекомендовали добавить эту статью в закладки.
Важно. При лимфолейкозе хронической стадии происходит пролиферация малых лимфоцитов: мозга костей, ЛУ, печени, селезенки и периферической крови.
Симптоматика
Опасные симптомы у взрослых проявляются признаками лейкемии: соматическими и гематологическими. Первичные соматические проявления белокровия характерны:
- ощущением постоянного утомления, слабости и недомогания;
- постоянным желанием спать или бессонницей;
- нарушением деятельности мозга: больные жалуются на ухудшение памяти, невозможность сосредоточиться;
- изменением цвета кожи (она становится бледной), долгим заживлением ран, синяков и мелких царапинок, проявлением нагноений;
- кровотечениями из десен и носа;
- ломотой и болями в любом суставе или кости;
- увеличением печени, селезенки и лимфоузлов;
- настырными простудами, обострением хронических форм болезней, как герпес, тонзиллит, бронхит, пиелонефрит;
- снижением веса на фоне отсутствия аппетита.
- повышается или понижается СОЭ;
- повышаются лейкоциты и проявляется лейкоцитоз;
- снижается гемоглобин в крови (проявляется анемия).
Диагностика
По анализу крови узнают количество кровяных клеток. При хроническом лейкозе лейкоциты повышаются, эритроциты и тромбоциты — снижаются. По биохимическому анализу крови уточняется функция почек и состав крови.
- красного мозга костей подтверждается диагноз и оценивается лечение хронического лейкоза;
- спинномозгового экссудата (пункции) — выявляются онкоклетки и проводится химиотерапия.
Чтобы уточнить тип лейкоза, исследуют цитохимию, проточную цитометрию, иммуноцитохимию, цитогенетику и молекулярную генетику. По рентгенограмме грудины и костей выявляют пораженные лимфоузлы средостения, костных суставов.
По КТ обнаруживают пораженные ЛУ в грудине и животе. МРТ исследуют мозг головы и спины. УЗИ необходимо для отличия новообразований: опухолевых и кистозных, выявления поражений в почках, печени, селезенке и ЛУ.
Лечение
Тактику лечения выбирают, зависимо от группы риска. Пациентов в группе с низким риском наблюдают, а при появлении явных симптомов назначают лечение. Прогноз выживаемости — 20-25 лет.
В группе с промежуточным и высоким риском больным терапию временно не применяют, если отсутствуют симптомы. Далее основным лечением будет являться химиотерапия с применением мощных лекарств. Препараты уничтожают лейкозные клетки, которые быстро и бесконтрольно делятся, нарушая важные этапы цикла. При этом могут повредиться и нормальные клетки.
Лечение лимфобластного лейкоза проводится рядом агентов: L-аспарагиназой или PEG-L- аспарагиназой, Даунорубицином (Дауномицином), Винкристином, Преднизолоном. Из других препаратов — Доксорубицином, Цитарабином, Этопозидом, Дексаметазоном.
Применяют Хлорамбуцил, или заменяют его Циклофосфамидом с меньшими побочными эффектами Как рассчитывается для взрослых максимальная доза Дексаметазона при лечении хронических лейкозов?
Дозировку внутривенных струйных или капельных вливаний, инъекций внутримышечных назначает врач. За первые сутки вводят 4-20 мг 3-4 приемами. Курс — 3-5 дней. Для капельного введения пользуются раствором натрия хлорида изотонического или 5%-ного декстрозного раствора.
Если лейкоз хронический, лечение Дексаметазоном в таблетках назначают по 0,5 мг или 1,5 мг с едой. За сутки максимальная доза составляет 15 мг (не более), минимальная — 1 мг. При установлении стабильного состояния дозу снижают до 3 мг/сутки. Детям рассчитывают 83,3-333,3 мкг/кг.
Эффективно лечение хронического миелоидного лейкоза Мезилатом иматиниба (Гливеком). Хронического лимфолейкоза — Флударабином с Циклофосфамидом.
Нередко проводят трансплантацию костного мозга в самом начале комплексной терапии для улучшения результатов. При этом проводится химиотерапия и облучение (редко) для уничтожения онкоклеток, а также вливание стволовых клеток для прорастания в костный мозг и вырабатывания нормальных здоровых клеток.
Проводят радиоиммунотерапию, Т клеточную иммунотерапию для облучения онкоклеток с минимальным повреждением здоровых тканей, для минимилизации токсичности для больного и предотвращения рецидива. Лучевой терапией по спирали вокруг опухоли достигают эффекта и уменьшают травматизацию здоровых клеток, что снижает количество осложнений.
Для лечения хронического лейкоза необходимо применять комплексную терапию: химиотерапию, операции, радиоиммунотерапию, Т клеточную иммунотерапию, моноклональные антитела и стволовые клетки для трансплантации.
← Как происходит пересадка костного мозга при лейкемии?
Сведения об остром промиелоцитарном лейкозе →
Прогноз
Дальнейшая жизнь пациента, ее качество и длительность зависит от типа рака и своевременности лечения. В среднем при раннем диагностировании большинство больных живут 10 лет и больше, при средне запущенной болезни – 5-7, при поздней медицинской помощи – 1-3 года. Так же на прогноз влияет возраст. Чем меньше возраст пациента, тем больше шансов на длительную ремиссию или даже полное выздоровление.
Стоит отметить, что повторный криз еще не означает смерть – если прошлое лечение хорошо подействовало и прошло много времени, это же лечение может исцелить пациента снова. В крайнем случае врач может назначить другую химиотерапию, которая, возможно, окажется более эффективной.
Лейкозы – генерализированные опухоли системы крови с обязательным поражением костного мозга.
Общепризнано, что лейкозы - это полиэтиологические заболевания.
1. Физические факторы: ионизирующее излучение, УФО, вибрация, перепады температур;
2. Химические вещества: воздействие бензола, нитритов, нитратов, пестицидов, лекарств, стероидных гормонов, бутадиона, левомицитина, ароматических аминов, метаболитов триптофана, тирозина, лейцина (более 500 веществ);
3. Вирусы: постоянно находятся в клетках организма в латентном состоянии, под влиянием факторов активируются и происходит мутация клетки. В настоящее время выделен вирус, который вызывает Т- клеточный лейкоз.
4. Иммунологическая недостаточность: врожденная - из-за дефекта вилочковой железы наблюдается склонность к инфекциям, приобретенная - из-за воздействия цитостатиков, облучения;
5. Наследственная предрасположенность: не стабильность хромосом, транслокации хромосом (семейные лейкозы);
6. Неполноценность репаративных процессов в клетках.
Классификация основана не на клинике, а на особенностях морфологического субстрата лейкозов (клеток, составляющих лейкоз).
Острые лейкозы – опухоли, при которых морфологическим субстратом являются бластные клетки, не способные к дифференциации и созреванию в зрелые клетки.
Дифференциация различных видов острых лейкозов основывается на морфологических, иммунологических, цитохимических исследованиях. Более точным является иммунотипирование с помощью моноклональных антител.
Хронические лейкозы – опухоли, при которых лейкозные клетки сохранили способность дифференцироваться и созревать до зрелых форм, морфологическим субстратом являются зрелые и созревающие клетки. Хронические миелопролиферативные заболевания - хронический миелоидный лейкоз (ХМЛ), эритремия, миелофиброз, хронический моноцитарный лейкоз др. Хронические лимфопролиферативные заболевания - хронический лимфоцитарный лейкоз (ХЛЛ), миеломная болезнь и др.
ОСТРЫЕ ЛЕЙКОЗЫ – злокачественные опухоли, происходящие из стволовых или близких к ней клеток - предшественниц (1-4 классов). Морфологическим субстратом являются бластные клетки, утратившие способность к дифференцировке и созреванию или сохранившие способность к извращенной псевдодифференциации до клеток, напоминающих миелобласты, лимфобласты.
Лейкоциты – у 50 – 70% лейкоцитоз от 10 х 10 9 /л до 400 х 10 9 /л за счет бластов;
– у 30 – 50% лейкопения или норма.
Лейкоцитарная формула – преобладают бластные клетки, иногда до 90% и небольшой процент зрелых клеток. Бласты обычные, типичные или выраженная атипия: крупные или мелкие с дегенеративными изменениями, очень хрупкие, ломкие.
Лейкемическое зияние = лейкемический аборт = провал – это состояние в крови или костном мозге, когда при подсчете лейкограммы или миелограммы встречается большое количество бластов и немного зрелых клеток, созревающих клеток нет. Признак острого лейкоза.
Анемия. Количество эритроцитов и гемоглобина снижено, нормохромия, нормоциты, ретикулоцитопения.
Тромбоциты значительно снижены.
Биохимия: Повышение концентрации мочевой кислоты в сыворотке и моче как критерий интоксикации. Диспротеинемия.
Пункция костного мозга: В 95 % случаев наблюдается тотальная бластная гиперплазия костного мозга, более 30 % бластов, лейкемическое зияние выражено, дегенеративные изменения в лейкоцитах и других клетках.
МОРФОЛОГИЯ ЛЕЙКОЗНЫХ КЛЕТОК:
1. Размеры: увеличение (в 2 –3 раза) или уменьшение, анизоцитоз лейкоцитов.
2. Ядро: ядерно-цитоплазматическое соотношение увеличивается в пользу ядра. Контуры ядра деформированы, количество хроматина повышено, распределено неравномерно, вакуолизация, сегментация, стадии митоза.
3. Нуклеолы: число их увеличено (8 и более) размеры ядрышек составляют 1/3 – 1/2 диаметра ядра, если более 1/3 – признак злокачественности клетки.
4. Цитоплазма: повышается ее базофильность, вакуолизация, иногда вакуоли содержат зернышки. При остром миелобластном лейкозе – азурофильная зернистость и образования в форме палочек, напоминающие кристаллы – тельца Ауэра.
Хронические миелопролиферативные заболевания: хронический миелоидный лейкоз (ХМЛ), морфологический субстрат, особенности лейкозных клеток, лабораторная диагностика, картина крови.
Хронический миелоидный лейкоз (ХМЛ) – опухоль системы крови, возникающая из мутировавшей стволовой клетки или близкой к ней клетки-предшественницы. Клетки возникшего опухолевого клона сохраняют способность дифференцироваться и созревать до зрелых форм. Основной морфологический субстрат лейкоза – созревающие и зрелые гранулоциты.
По морфологическим характеристикам лейкемические гранулоциты вначале существенно не отличаются от нормальных, но принципиально отличаются в функциональном отношении. В их цитоплазме снижена активность ферментов (щелочной фосфатазы, миелопероксидазы и др.), характерна более мелкая зернистость, нарушена фагоцитарная активность клеток.
РАЗВЕРНУТАЯ СТАДИЯ. ЛАБОРАТОРНАЯ ДИАГНОСТИКА:
Диагноз ХМЛ устанавливают по данным анализа крови.
Концентрация гемоглобина и количество эритроцитов, как правило, в пределах нормы, однако у части больных уже могут быть признаки анемии или эритроцитоза.
Наиболее характерным для ХМЛ является лейкоцитоз 20,0 - 30,0 х 10 9 /л и более (до 600 х 10 9 /л), главным образом за счет нейтрофилов разной степени зрелости.
Наблюдается сдвиг влево до единичных промиелоцитов, у некоторых больных – до бластных клеток. Количество миелоцитов и метамиелоцитов (юных), как правило, значительное – 5 % и более. Количество палочкоядерных нейтрофилов небольшое.
Характерный гематологический признак ХМЛ – увеличение количества эозинофилов и базофилов (эозинофильно-базофильная ассоциация).
В некоторых случаях увеличивается только число эозинофилов или базофилов. Большое количество базофилов – плохой прогностический признак.
Морфология гранулоцитов на этапе диагностики ХМЛ существенно не изменена. Самое частое нарушение (уменьшение количества и размера гранул в цитоплазме нейтрофилов (гипо- и агрануляция нейтрофилов). При подсчете лейкоцитарной формулы эту особенность нейтрофилов следует учитывать, так как миелоциты, метамиелоциты можно принять за лимфоциты или моноциты, тем более что, цитоплазма нейтрофилов может отставать по степени зрелости от ядра (диссоциация в созревании ядра и цитоплазмы) и окрашиваться в сиреневый или голубовато-сиреневый цвет.
СОЭ – чаще в пределах нормы или соответствует клиническому состоянию больного (инфекция, анемия или др.).
Количество тромбоцитов соответствует норме, у некоторых больных может наблюдаться тромбоцитоз или тромбоцитопения. Отклонение от нормы количества тромбоцитов неблагоприятно в прогностическом отношении.
Пункция костного мозга не обязательна. Выявляют гиперплазию гранулоцитарного ряда, коэффициент лейко/эритро составляет 20:1, 30:1. Костный мозг повторяет периферическую кровь.
КРИТЕРИИ ДИАГНОСТИКИ ХМЛ:
1. клиническая картина: относительно хорошее самочувствие, умеренное увеличение селезенки, в некоторых случаях и печени;
2. лейкоцитоз с тенденцией к росту за счет гранулоцитов;
3. сдвиг нейтрофилов влево до промиелоцитов или бластов;
4. отсутствие грубых дегенеративных изменений нейтрофилов (токсигенной зернистости и др.);
5. повышенное количество эозинофилов и (или) базофилов;
6. в костном мозге выявляется гиперплазия гранулоцитарного ростка;
7. обнаружение Рh΄ – хромосомы и онкогена BCR/ABL.
В сыворотке крови больных ХМЛ выявляют повышенный уровень витамина В12, гистамина, мочевой кислоты (часто пропорционально степени интоксикации).
Относительно доброкачественная моноклоновая опухоль превращается в злокачественную поликлоновую. Появляющиеся новые клоны злокачественных клеток уже не могут дифференцироваться и созревать до зрелых гранулоцитов. В крови, обнаруживается большое количество бластных клеток. Такое явление называется бластным кризом. Лейкоз вступает в терминальную стадию.
ТЕРМИНАЛЬНАЯ СТАДИЯ. ЛАБОРАТОРНАЯ ДИАГНОСТИКА:
При исследовании крови выявляют анемию нормо– или гиперхромного характера.
Количество лейкоцитов различно – от умеренного до чрезвычайно высокого от 700,0 х 10 9 /л до 1000,0 х 10 9 /л.
В лейкоцитарной формуле 10 – 99% бластов, чаще десятки процентов. Характерен полиморфизм бластов, их атипия.
Тромбоцитоз до 1500 х 10 9 /л или тромбоцитопения.
Миелемия – состояние, когда кровь повторяет косный мозг.
Читайте также:

