Строма опухоли молочной железы

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
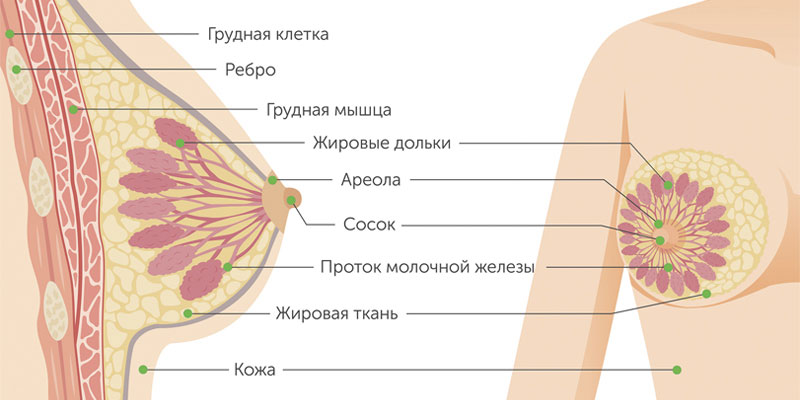
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
Частота выживания и рецидивов при раке молочной железы варьируется для общих диагнозов, и поэтому биологические основы болезни, которые определяют эти результаты, еще не полностью поняты. В результате трансляционная медицина является одной из самых быстрорастущих областей исследования в области опухолевой биологии. Благодаря достижениям в области генетических методов и методов визуализации архивные биопсии могут быть исследованы для целей, отличных от диагноза. Существует много доказательств, указывающих на строму как основной регулятор прогрессирования опухоли после начальных стадий формирования опухоли, а строма может также способствовать факторам риска, определяющим формирование опухоли. Поэтому аспекты стромальной биологии хорошо подходят для изучения результатов лечения пациентов, когда статистические различия в выживаемости пациентов дают доказательства того, является ли этот стромальный компонент сигналом для прогрессирования опухоли. В этом обзоре мы суммируем последние исследования, проведенные в том случае, когда выживание пациентов с раком молочной железы коррелировало с аспектами стромальной биологии, которые были включены в четыре категории: реорганизация внеклеточного матрикса (ECM) для содействия инвазии, изменения в выражении типов стромальных клеток , изменения экспрессии стромальных генов и изменения в сигнальных каскадах клеточной биологии к строме и от нее.
В молочной железе присутствуют химические сигналы (гормоны), наблюдение за иммунной клеткой, внеклеточные матрицы, стромальные клетки и механические силы; степень влияния каждого из них на опухоль является областью значительного активного исследования и расширяет наше понимание того, как биология опухоли охватывает гораздо больше, чем свойства опухолевого эпителия. Это особенно актуально при рассмотрении метастазов и событий, которые происходят, когда клетки вторгаются в строму их местной среды.
При раке молочной железы наиболее устоявшаяся связь между стромальной биологией и прогрессированием опухоли была сделана Бойд и др., Которая обнаружила, что женщины с маммографически плотной грудью в 2-6 раз увеличивают свою восприимчивость к развитию рака молочной железы, делая это один из самых высоких факторов риска среди известных биомаркеров7. Поразительно, что в гетерогенной ткани молочной железы опухоли чаще всего возникают в самых плотных частях ткани.8,9 Увеличение плотности маммографии связано как с увеличением клеточности, так и с увеличением как повышенная концентрация коллагена в строме груди, с увеличенным коллагеном, представляющим наиболее значительную корреляцию.10 Было показано, что высокая плотность маммографии (> 75%) является независимым предиктором локализованного, но не отдаленного рецидива после лучевой терапии (опасность отношение = 4,30, p = 0,071) .11 В отдельном исследовании утверждается, что плотность не является предиктором рецидива у пациентов, не получавших лучевую терапию, но у женщин o, повторение в 5,7 раза более вероятно в плотной груди, возможно, указывающее на то, что сама радиация вызывает изменения стромы, которые способствуют рецидиву.12. Доказательства генетической основы различий в плотности молочных желез происходят из исследований семейной истории, семейной агрегации и анализ двойников и сегрегации (рассмотрен в Kelemen et al.), где, как представляется, циркулирующие уровни гормонов и инсулиноподобного фактора роста-1 (IGF-1) играют определенную роль в изменении экспрессии гена в плотных грудях.13-15
Несмотря на корреляцию, причинно-следственная связь не была окончательно установлена между увеличением стромальной плотности коллагена и образованием опухоли. Исследования на животных были полезны для решения этой проблемы. Повышенная стромальная плотность возникает у мышей, несущих устойчивый коллагеназу трансген для α1 цепи коллагена I, мыши Col1a1tm1jae. Эти животные показывают 3-кратное увеличение образования опухолей и метастазов, обусловленных трансгеном MMTV-PyVT, по сравнению с диким типом которые указывают на функциональную связь между увеличением роста коллагена и молочной железы.17 Аналогичным образом, увеличение сшивки коллагена посредством экспрессии лизилоксидазы, что делает ткань более жесткой, соответственно увеличивает образование опухолей молочной железы18.
Рисунок 1. Связанные с опухолью коллагеновые сигнатуры (TACS). Многофотонное изображение изолированной опухоли молочной мыши ex vivo (MMTV-PyVT), содержащей различные организационные фенотипы коллагена. Слабый сигнал аутофлуоресценции, присутствующий в опухолевом эпителии, окружен сильным сигналом генерации второй гармоники (SHG), создаваемым коллагеном. Это изображение содержит все три архетипические ассоциированные с коллагеном сигнатуры (TACS), а также некоторые ярко-автофлуоресцентные стромальные клетки. Первая сигнатура коллагена (TACS-1) определяется как увеличение стромального коллагена, который сохраняет волнистый внешний вид и обнаруживается во всей опухоли (стрелка). Вторая подпись (TACS-2) относится к выпрямленному появлению отдельных коллагеновых волокон, тогда как третья подпись (TACS-3) относится к ориентации выпрямленных волокон коллагена. В частности, TACS-3 определяется как волокна коллагена, ориентированные в радиальном направлении от границы опухоли (стрелки). Было показано, что опухолевые клетки будут удаляться от таких мест, как это происходит по выпрямленным, перпендикулярно выровненным коллагеновым волокнам. Шкала шкалы составляет 50 мкм.
Рисунок 3. Фенотип TACS-3 выделяет карциному молочной железы для инвазии. (A-C) Следствием независимого от фиксации роста карциномы молочной железы является совмещение с стромальной матрицей. Наблюдается, что коллаген проникает в клеточную массу карциномы, кроме того, некоторые эпителиальные клетки распространяются вдали от опухоли, такие инфильтрации размывают границу опухоли / стромы, что приводит к нерегулярному краю. Чистым эффектом является выделение ячеек в однофазные столбцы ячеек с расширенной миграцией. Фибробласты и другие стромальные клетки легко наблюдаются в этих областях, и есть много доказательств их непосредственной роли в этих действиях. (D) Иллюстрация, изображающая такой процесс, где влияние, приводящее к такому фенотипу, будет подробно описано на рисунке 4.
Рисунок 2. Выровненный коллаген является проспектом для инвазии и метастазов. (A) H и E окрашенное скольжение карциномы молочной железы человека. Рассеивающие клетки можно наблюдать, мигрируя в ближайший кровеносный сосуд. (B) Генерация генерации второй гармоники (SHG) в этом же месте показывает основную коллагеновую матрицу.
Поскольку фенотип TACS-3 является проспектом для метастазов у мышей, мы предположили, что выживаемость пациентов с диагнозом карцинома молочной железы может быть предсказана по частоте TACS-3. Изображая сигнал генерации второй гармоники, полученный коллагеном в тканевом микрочипе образцов из 196 пациентов с диагнозом инвазивный рак молочной железы, мы измеряли частоту фенотипа TACS-3. Одномерный анализ модели пропорциональной опасности Кокса показывает, что наличие TACS-3 связано с плохой специфической для болезни и безрецидивной выживаемостью, что приводит к коэффициентам риска между 3,0 и 3,9 (см. Ссылки 31 и таблицу 1). Этот биомаркер был подтвержден как независимый прогностический показатель независимо от уровня опухоли, размера, статуса рецептора эстрогена или прогестерона или статуса рецептора-2 (HER-2) эпидермального фактора роста человека. Удивительно, но TACS-3 также не зависел от состояния лимфатических узлов. Предыдущий анализ проводили на регулярно готовых, гематоксилиновых и эозиновых (H и E) пятнах гистопатологии, что открывает возможность оценки прямых взаимодействий между опухолевым эпителием и ECM в рамках стандартного рабочего процесса гистопатологии. Этот вопрос о масштабной шкале анализа является важным соображением, поскольку вторжение не должно происходить на большом расстоянии для эффективного метастазирования. В некотором смысле, выравнивание и осаждение коллагена является показателем взаимодействия между опухолью и локальными комбинированными стромальными влияниями, и поскольку выравнивание TACS-3 было настолько сильно коррелировано с результатом пациента, нас интересует, как любые и все аспекты стромальная биология может привести к метастатическому развитию TACS-3 фенотипа.
Все приведенные данные были одномерной моделью пропорциональной опасности Кокса для безрецидивной выживаемости, если не указано иное. Не во всех исследованиях были указаны коэффициенты опасности (указано -). CI, доверительный интервал.
В настоящее время неясно, какие механизмы способствуют выравниванию коллагеновой матрицы. Однако недавние данные указывают на роль синдикановой сигнализации. Четыре синдикана включают семейство трансмембранных протеогликанов гепарансульфата клеточной поверхности, экспрессированных на фибробластах и эпителиальных клетках. Хотя синдекан-1 экспрессируется на нормальных эпителиальных клетках молочной железы, но не в строме, при раке молочной железы это выражение переключается с
70% карциномы молочной железы человека, выражающих синдекан в строме.32 Стромальный синдикан обнаружен на ассоциированных с карциномой фибробластах (CAFs ), которые отличаются от нормальных фибробластов своей способностью стимулировать прогрессирование опухоли.33,34 Считается, что влияние синдикановой сигнализации на адгезию и миграцию ниже по течению связано с их связыванием с факторами роста и с ECM через их гепарансульфатные цепи, поскольку а также через основной белок.35-37. Недавняя работа продемонстрировала, что наличие стромального синдикана-1 стимулирует пролиферацию опухолевого эпителия и коррелирует с количеством опухолевой васкуляризации в человеческом тканевом микрочипе пациентов с инвазивной карциномой молочной железы38. Кроме того, , экспрессия синдикана-1 (но не синдикан-4 или глипикан-1) предсказывали исход пациента в том же тканевом микрочипе (таблица 1) .39
Интересно отметить, что было обнаружено, что TACS-3 прогнозирует выживаемость пациентов независимо от всех стандартных клинических переменных, за исключением экспрессии синдикана-1, что указывает на то, что эти два фактора связаны.31 Кажется, что биологическая основа для этой корреляции, как это было показало, что экспрессия синдикана-1 необходима и достаточна для того, чтобы фибробласты могли осадить выровненную матрицу in vitro. Однако в настоящее время точный механизм, с помощью которого синдикан-1 способствует выравниванию коллагена, неизвестен.
Фиброз молочной железы — это опухоль, состоящая из фрагментов соединительной ткани. Новообразование имеет четкие границы и хорошо прощупывается. Патология может протекать скрыто, но в большинстве случаев пациентки жалуются на дискомфорт в груди. Если опухоль растет, она становится косметическим дефектом. В этом случае врач назначает операцию.
Особенности формирования фиброза
Молочная железа – это орган, особо развитый в женском организме. Состоит она из железистых и стромальных элементов. Железистая ткань участвует в процессе формирования долек груди и состоит из множества млечных протоков, соединяющихся в крупные каналы и ведущие к соску. Внутри протоков находится эпителиальная ткань.
Строма – иной вид материала, состоящий преимущественно из волокнистых структур и жировых тканей, которые сформированы такими веществами, как эластин, коллаген и фибропласты. Расположены стромальные ткани вокруг долек молочных желез, а также рядом с протоками и формируют каркас груди.
Фиброз молочной железы, будь то локальная или очаговая форма, а также диффузные изменения, развивается из-за нарушения баланса стромальной и железистой ткани. И причин у такого процесса очень много – физиологические изменения из-за менструального цикла, гормональные перестройки, а также патологические процессы, вызванные аномальными сбоями и возрастом.
Тактика терапии
Важным фактором при любых видах фиброзно-кистозной болезни является эмоциональная реакция у женщины в виде страха перед злокачественным заболеванием и необходимостью хирургического удаления молочных желез. Именно эта причина приводит к поздней диагностике: обнаружив у себя образование в груди, женщина долго не обращается к доктору или пытается лечить проблему народными методами. При раннем выявлении железисто-фиброзной мастопатии используется консервативное лечение, состоящее из общих и местных методов терапии. Хороший эффект обеспечивают следующие лекарственные средства:
- Мастодинон;
- Циклодинон;
- Прожестожель.
По показаниям и при наличии гинекологической патологии проводится специальное гормональное лечение, обеспечивающее восстановление эндокринного равновесия и устранение симптомов заболеваний матки и придатков. Обязательно надо использовать успокаивающие средства (Пустырник, Грандаксин, Доброкам).
Идеальный метод лечения мастопатии с увеличением количества железистой ткани – зачатие, вынашивание плода, рождение и длительное кормление грудью ребенка. Выполнение естественной функции женского организма станет лучшей профилактикой опасных предраковых изменений в груди.
Методы классификации фиброзных изменений
Общепринятой классификации видов заболевания не существует. Под фиброзом нередко понимают разные новообразования в молочной железе, вызванные структурными изменениями, в том числе доброкачественные опухоли. Наиболее распространенный способ выделения видов патологии сводится к описанию следующих форм:
- Очаговый, или локальный фиброз молочной железы. Патология, при которой уплотнения возникают не во всей груди, а в одной ее части, имеют небольшие размеры. Однако нельзя забывать, что подобные узлы склонны к злокачественному перерождению.
- Диффузный, или неоднородный. Происходят структурные изменения соединительных тканей, эта форма в 99% случаев не перерождается в рак, но может сопровождаться большим количеством неблагоприятных симптомов, включая боли повсеместно, огрубение молочных желез, чувство тяжести и изменение формы.
В рамках этих форм выделяют несколько видов патологии. При обнаружении линейного фиброза прощупывается узел или киста, которые требуют подтверждения маммографией, чаще всего – точное и быстрое. Расположен фиброз преимущественно внутри протоков, а также в междольковых тканях.
Следующий вид – перидуктальный фиброз, который развивается только в период климакса. Этот фиброз связан с изменением положения волокон коллагена в молочных дольках. Из-за этого происходит сдавливание сосудов и нарушается питание груди. Однако нарушение протекает легко и устраняется консервативными методами без сильнодействующих лекарственных препаратов.
Узловая форма фиброза чаще всего сопровождается развитием единичного узла. Стромальный фиброз, как и перидуктальный, развивается уже после климакса, в период менопаузы. При стромальной форме железистая ткань вытесняет жировую и соединительную, что может привести к образованию пустот и заполнению их жидкостью.
Существует также тяжистый фиброз грудных желез, который встречается реже других видов. Диагностируют его на маммографии, выглядит патология, как луч или звезда. Развивается под действием внешних неблагоприятных факторов.
Характеристика болезни
Главный симптом фиброза — опухоль величиной от 2-х до 5-ми мм. Уплотнение имеет шаровидную форму, поверхность у него гладкая. Диагностику проводят для того чтобы отличить доброкачественное образование от злокачественного. Опухоль, появляющаяся при фиброзе, соединена с тканевыми структурами. Она увеличивается, если возрастает уровень эстрогенов (такое бывает в конце менструального цикла, а также в период беременности). Когда заканчивается менопауза, опухоль уменьшается. Это происходит из-за снижения уровня эстрогенов.
Если новообразование растёт и болит, врач назначает гормонозаместительное лечение. На начальных этапах болезнь протекает скрыто. Шарообразное уплотнение в груди обнаруживается случайно. Фиброз следует отличать от фиброаденомы. Последняя не связана с тканевыми структурами и является более подвижной. Листовидная фиброаденома несет угрозу для здоровья, так как способна перерождаться в саркому.
Фиброз диагностируется у женщин среднего возраста. Первые признаки — уплотнение в груди, болезненность при пальпации. Новообразование хорошо прощупывается перед менструацией. При обнаружении подозрительных симптомов нужно обратиться к гинекологу или маммологу. Врач назначит комплексное обследование и выявит уровень гормонов. Терапия проводится после подтверждения болезни.
- болезни щитовидной железы;
- нарушение работы надпочечников;
- патологии яичников;
- стрессы.
Причины развития
Фиброз развивается при изменении структур в молочных железах, спровоцировать которые могут гормональные сбои, высокий уровень эстрогенов. Вызывают эти сбои следующие нарушения в организме:
- патологии гипофиза и щитовидной железы;
- длительный прием препаратов с эстрогенами;
- опухоли и воспалительные процессы в органах половой системы;
- сахарный диабет, ожирение и другие патологии метаболизма;
- употребление эстрогенсодержащих продуктов;
- чрезмерные эмоциональные и физические нагрузки;
- беременность после 35 лет;
- слишком раннее половое созревание.
Диагноз чаще всего ставят женщинам в возрасте от 35 до 50 лет, но некоторые формы обнаруживаются позднее – после климакса.
Меры профилактики
Важно обращать внимание на любые изменения в организме. Нужно самостоятельно осматривать грудь на 14-й день цикла. Врачи советуют рожать до 30-ти лет. Лечение любых болезней должно быть профессиональным. Самостоятельная терапия недопустима.
Пациентка не должна злоупотреблять гормональными контрацептивами, так как они могут спровоцировать патологии молочной железы. Важно отказаться от вредных привычек, следует вести здоровый и активный образ жизни. Фиброз редко становится злокачественной опухолью.
- Гонал 33%, 3338 голосов
3338 голосов 33%
3338 голосов — 33% из всех голосов
Клостилбегит 25%, 2497 голосов
2497 голосов 25%
2497 голосов — 25% из всех голосов
Менопур 16%, 1605 голосов
1605 голосов 16%
1605 голосов — 16% из всех голосов
Пурегон 15%, 1465 голосов
1465 голосов 15%
1465 голосов — 15% из всех голосов
Прегнил 9%, 878 голосов
878 голосов — 9% из всех голосов
Меногон 3%, 302 голоса
302 голоса — 3% из всех голосов
Всего голосов: 10085
Вы или с вашего IP уже голосовали.
Общие признаки
Фиброзные изменения легко поддаются диагностике и обладают специфическими признаками. От формы патологии они почти не зависят, отличается лишь локализация и характер уплотнений:
- фиброз груди можно заподозрить по появлению уплотнений и узелков размером в 2-3 мм;
- железы при заболевании становятся чувствительными и болезненными, однако отеков и покраснений нет, признаков воспаления тоже;
- цвет кожи над областью уплотнения может измениться, она станет более бледной, сухой;
- в груди появится чувство тяжести, распирания, могут появиться симптомы боли, как перед месячными;
- кистозная форма фиброза причиняет больше боли, а уплотнения отличаются по размеру в большую сторону.
Во второй фазе менструального цикла при фиброзе может происходить нагрубание молочных желез, по мере развития болезни возникают выделения из сосков. Перед месячными неблагоприятные симптомы усиливаются.
Методы диагностики
Для определения формы и стадии болезни пациентка обращается к маммологу. Врач назначает инструментальное обследование для подтверждения диагноза, так как пальпация редко дает возможность точно назвать тип патологии:
- УЗИ – простой и эффективный способ диагностики женщин до 35 лет;
- маммография – рекомендована в основном женщинам после 35-40 лет;
- исследование сосудов УЗГД и другими методиками;
- хромодуктография – метод, нацеленный на изучение млечных протоков путем введения контрастного вещества;
- сдача лабораторных анализов – общее исследование, а также выявление уровня половых гормонов.
При подозрении на опухолевые процессы женщине назначают биопсию с последующим гистологическим исследованием биологического материала.
При фиброзе груди редко используют КТ и МРТ, в основном при невозможности постановки диагноза с помощью классических процедур.
Методы лечения грудного фиброза
Тактику терапии всегда выбирает врач, исходя из индивидуальных особенностей пациентки. Однако представить лечение без применения медикаментов невозможно. Консервативная терапия – основа лечения фиброза груди.
Существует несколько групп препаратов, которые используются для лечения тех или иных форм фиброза груди:
- Средства, нейтрализующие активность эстрогенов – это гормональные препараты, применяемые при локальном фиброзе. К ним относят Дюфастон. Принимают его 2 недели каждый цикл по 1 таблетке в день.
- Средства, блокирующие эстрогены, но не относящиеся к аналогам прогестерона. Это Нолвадекс и Тамоксифен. Они блокируют активность рецепторов эстрогенов и используются преимущественно в начале климакса при опухолевых новообразованиях.
- Противоотечные средства. При фиброзе нельзя использовать препараты, выводящие лишнюю жидкость. Для этого назначают наружные медикаменты. Например, Прожестожель с прогестероном используют при локальном фиброзе, а Мастодинон и Мамоклам применяют при диффузной форме болезни. Это гомеопатические продукты на основе прогестерона.
Если патология связана с недостатком йода в организме, назначают специальные БАДы: Йодомарин, Калия йодид, Йод Актив и другие продукты на основе этого вещества. При заболеваниях печени или неправильном выведении продуктов гормонального обмена назначают Гепарин, Эссенциале и Гепабене.
Нормализация рациона при фиброзных изменениях груди – первостепенная задача, стоящая перед пациенткой. Для выведения излишков эстрогена следует полностью отказаться от рафинированных жиров, продуктов с пальмовым маслом, жареной пищи и копченостей. Также негативно на состояние груди влияют крепкий чай, кофе и какао. Недопустимо употребление алкоголя и табачной продукции.
Народные рецепты применяются в качестве дополнительных средств, не должны заменять консервативное лечение. При соблюдении определенных правил здорового образа жизни они способны облегчить самочувствие пациентки.
Женщине положено отказаться от стрессовых состояний, слишком напряженной работы и недосыпа. Важно спать от 7-8 часов в сутки, избегать эмоциональной усталости и чрезмерных физических нагрузок, а также спортивного питания.
Народные же рецепты нужно подбирать вместе с врачом, отдавая предпочтение компрессам и растиркам.
Операцию при фиброзе назначают очень редко, в основном при развитии крупных узлов и опухолевых образований. При этом проводят секторальную резекцию, при которой сохраняют здоровые ткани молочной железы, энуклеацию груди, при которой удаляют только капсулы опухоли.
Чем опасен фиброз молочных желез
Лишь редкие формы фиброзных изменений могут перерождаться в злокачественные процессы. Однако это не значит, что фиброз молочных желез не требует лечения. По мере развития болезни самочувствие женщины может меняться в худшую сторону, если не заниматься терапией:
- Постепенное разрастание фиброзной ткани ведет к сильному изменению груди, ухудшению формы и структуры, что наносит сильный психологический удар.
- Если патология обнаружена в возрасте до 45-50 лет, риск перерождения у нее гораздо выше, формы фиброза, диагностируемые только после климакса, перерождаются намного реже.
- Длительное течение диффузной патологии приводит к усилению болей и других неприятных симптомов вплоть до возникновения хронической болезненности, купировать которую не помогают даже медикаменты.
Обнаружение болезни на начальных стадиях – гарантия быстрого и эффективного лечения. Только так с патологией можно будет распрощаться раз и навсегда. Но женщина должна помнить, что потребуется полный пересмотр образа жизни и отказ от всех вредных привычек.
Фиброз груди – патология, которая с каждым годом поражает все больше женщин, возраст уже перестает быть основополагающим фактором. Нередко такие изменения встречаются у молодых пациенток 30-35 лет, что связано с особенностями гормональных изменений, действия некачественных продуктов питания и внешних факторов. Однако бояться этой патологии не следует – современные методы диагностики и лечения способны помочь избавиться от ее основных признаков.
Рекомендации врачей
Врачи подчеркивают необходимость проведения каждой женщиной самостоятельного ежемесячного контроля состояния молочных желез. В целях профилактики женщинам старше 40 лет следует хотя бы 1 раз в год проходить маммологический осмотр, а также регулярно посещать гинеколога для своевременного обнаружения и лечения заболеваний яичников и матки.
Если у женщины обнаружены фиброзные уплотнения, то ей необходимо бросить курить, употреблять спиртное. Важно наладить режим питания и отдыха, позаботиться о нормализации массы тела.
Читайте также:

