Статистика смертности от рака в ссср
Статистика опухолей человека (заболеваемость и смертность).
Сведения о смертности от опухолей получают из материалов врачебной регистрации причин смерти, существующей во всех экономически развитых странах. Статистические материалы развивающихся стран менее достоверны, чем данные экономически развитых стран. Сведения о заболеваемости опухолями собирают в ограниченном числе стран. Основной предпосылкой для успешного развития статистики заболеваемости опухолями является наличие бесплатной государственной или общественной медицинской помощи больным опухолями, организуемой государственными или общественными медицинскими организациями.
В СССР учет заболеваний доброкачественными опухолями входит в учет всех заболеваний; поэтому он не особенно точен. Более точны сведения о распространенности злокачественных опухолей, так как в СССР существует обязательная их регистрация. Извещения о больных направляют в онкологические диспансеры (онкологические кабинеты поликлиник), где их используют для статистических разработок. В некоторых социалистических странах (ГДР, Польша, Венгрия и др.) существует примерно такая же, как в СССР, система учета и статистики больных злокачественными опухолями.
В некоторых экономически развитых капиталистических странах (Швеция, Дания, Норвегия, Финляндия, Англия, некоторые штаты США и др.) имеются специальные центры регистрации злокачественных опухолей (канцер-регистры), в которых ведется учет больных и наблюдение за отдаленными результатами лечения. Дополнительные сведения по статистике опухолей человека и о связи их с некоторыми климатогеографическими и прочими факторами собираются специальными экспедициями. В СССР такие экспедиции проводились неоднократно Институтом онкологии АМН СССР.
Распространенность визуальных форм злокачественных опухолей (опухоли кожи, губы, молочной железы, матки и др.) достаточно точно определяется статистикой заболеваемости; о распространенности злокачественных опухолей внутренних органов (желудок, легкие, печень, поджелудочная железа и др.) более точные сведения дает статистика смертности (особенно если числа зарегистрированных умерших от этих опухолей корригируются материалами патологоанатомических вскрытий). Прижизненная диагностика опухолей этих локализаций недостаточно точна и не отражает подлинного числа заболеваний ими.
Среди всех причин смерти злокачественные опухоли в экономически развитых капиталистических странах (США, Англия, Австрия, Швейцария, Франция, Швеция и др.), так же как в СССР, стоят на втором месте, а число заболевших и умерших постепенно увеличивается. Показатели смертности от злокачественных опухолей на 100 000 населения равнялись в СССР в 1958—1959 гг. (городское население) v мужчин 128,4 и у женщин 122,9, в США в 1956—1957 гг. (белое население) соответственно 163,2 и 140,9.
Злокачественные опухоли поражают чаще население более старшего возраста. В СССР в 1960 г. на 100 000 городского населения соответствующего пола и возраста от злокачественных опухолей (без злокачественных заболеваний крови, не включавшихся тогда в СССР в число злокачественных опухолей) умерло:
| в возрасте до 30 лет | среди мужчин — 3,9, среди женщин — 4,0 |
| в возрасте 30—39 лет | среди мужчин —29,0, среди женщин — 33,4 |
| в возрасте 40—49 лет | среди мужчин — 140,9, среди женщин —121,7 |
| в возрасте 50—59 лет | среди мужчин — 438,8, среди женщин — 264,0 |
| в возрасте 60 лет и старше | среди мужчин—1244,9, среди женщин — 685,6 |
Увеличение в составе населения лиц пожилого возраста, а также улучшение диагностики злокачественных опухолей являются основными причинами роста показателей заболеваемости и смертности от злокачественных опухолей. Если путем исчисления стандартизованных показателей устранить влияние изменения возрастного состава на размеры смертности от злокачественных опухолей, то окажется, что смертность от них относительно незначительно увеличилась, а иногда и снизилась. Так, в городах СССР от злокачественных опухолей умерли на 100 000 мужчин в простых показателях 79,6 в 1940 г. и 124,5 в 1960 г. (увеличение на 56,5%), а в стандартизованных показателях 138,6 в 1940 г. и 178,8 в 1960 г. (рост только на 29%). У женщин за те же годы простые показатели равнялись 79,7 и 119,6 (увеличение на 50%), а стандартизованные —101,3 и 108,9 (рост только на 7,5%).
Сопоставление повозрастных показателей смертности от злокачественных опухолей в городах СССР за 1940 и 1960 гг. показывает, что смертность от них среди мужчин в возрасте до 40 лет в 1960 г. была ниже, чем в 1940 г., в возрасте 40—59 лет — незначительно выше; среди женщин в возрасте до 60 лет смертность от злокачественных опухолей была в 1960 г. ниже, чем в 1940 г. Смертность увеличилась только в возрасте старше 60 лет, что в значительной мере может быть отнесено за счет улучшения врачебной диагностики, так как за эти же годы резко уменьшились показатели смертности от неуточненных причин и от старческой дряхлости, под которыми часто скрывается нераспознанный рак. К аналогичным выводам об относительно незначительном учащении злокачественных опухолей, в основном в старческих возрастных группах, приводит и анализ зарубежных статистических материалов.
Частота злокачественных опухолей различных локализаций неодинакова. Онкологическими учреждениями в городах СССР в 1961 г. было учтено на 100 000 населения 139,2 больных раком и 8,3 больных саркомой и другими злокачественными опухолями (без заболеваний крови). При этом рак желудка был у 29,7% больных, бронхов, легких и плевры — у 10,7%, матки — у 13,1%, молочной железы — у 6,3% и кожи — у 12,3% больных. От злокачественных опухолей в 1960 г. умерло в СССР (городское население) 121,9 на 100 000 населения, из них от рака органов пищеварения —74,1 (в том числе пищевода — 8,0, желудка — 48,7), от рака органов дыхания— 19,5, от рака женских половых органов — 11,9, от саркомы и прочих злокачественных опухолей — 3,6.
Анализ динамики поражения населения СССР злокачественными опухолями различных локализаций показывает, что при относительно незначительном учащении опухолей почти всех локализаций заболеваемость раком бронхов, легких и плевры значительно увеличилась. Смертность от рака этой локализации на 100 000 городского населения за 1940— 1960 гг. возросла у мужчин в простых показателях с 9,2 до 32,4, в стандартизованных — с 15,1 до 46,1. Увеличение это имело место во всех возрастных группах среди мужчин старше 30 лет и женщин старше 40 лет. Столь значительное учащение злокачественных опухолей органов дыхания не зависит от изменения возрастного состава населения и от улучшения врачебной диагностики, так как это улучшение в равной степени сказалось бы у мужчин и у женщин. Между тем учащение рака легких у мужчин значительно больше, чем у женщин. Зарубежная статистика также подтверждает повсеместное учащение рака легких, особенно у мужчин.
Сейчас в стране на учете состоят более 3 млн. онкобольных. Дети составляют менее 1%. Вероятность заболеть раком в 80 раз выше у человека старше 60 лет, чем у ребенка. Что же нас ожидает в ближайшие годы? Об этом рассказывает директор Всесоюзного онкологического научного центра академик Н. ТРАПЕЗНИКОВ.
ПРОГНОЗ неутешительный: заболеваемость раком растет год от года. Если в 80-х годах в год в среднем регистрировалось 500 тыс. онкобольных, то в этом году уже около 700 тыс.
- Какие виды раковых заболеваний самые распространенные? Сколько их всего?
- Около ста видов. Наиболее распространен рак желудка. Если же взять отдельно мужчин и женщин, то у женщин - рак молочной железы, у мужчин - рак легкого. В 1970 г. раком легкого болели 50 тыс. человек, в 1988 г. - уже 120 тыс. Мы предполагаем, что в ближайшие 5 - 10 лет произойдет резкое увеличение заболеваемости раком легкого у женщин, что напрямую связано с курением. 90% заболевших - злостные курильщики.
- Повлияет ли на рост числа онкологических больных авария на ЧАЭС?
- Повышенная радиация - бесспорный канцероген, но, во- первых, вероятность заболевания раком зависит от величины дозы. Поскольку она неизвестна, нам трудно подтвердить связь конкретных случаев заболевания, например раком щитовидной железы, с радиацией. Во-вторых, чтобы делать подобные выводы, с момента аварии прошло еще слишком мало времени. Эти больные растворяются в общем увеличивающемся количестве онкобольных.
- Какие онкологические заболевания полностью излечиваются, а какие лечению не поддаются?
- Нет стопроцентно излечиваемых больных. Хорошие результаты достигнуты в лечении лейкозов, остеогенных сарком, лимфогранулематозов и других раковых заболеваний. Плохо поддаются лечению наиболее распространенные формы - рак легкого и желудка.
В онкологии свои "критерии здоровья". В соответствии с ними, если взрослый человек прожил 5 лет, а ребенок - два года после установления диагноза - он практически здоров. По нашим данным, выживаемость онкобольных в стране составляет около 40%.
- Существуют разные мнения: говорить ли больному, что он болен раком, или нет?
- За рубежом это однозначно - говорить, даже если речь идет о президенте. Наши врачи считают, что раз в стране широко распространено мнение о неизлечимости раковых заболеваний, то сказать человеку, что у него рак, - значит нанести ему серьезную психическую травму.
- В печати, по телевидению часто сообщают о новых целителях, забытых ныне народных средствах лечения рака. Что-нибудь из опыта народной медицины взято вами на вооружение?
- Из сотен "народных" методов, которые мы проверяли, ни один не получил практического применения в силу своей неэффективности. Планируем, по примеру американцев, издать книгу "Неподтвержденные методы лечения рака" - с описанием методик и портретами авторов, чтобы больные не попадали в руки шарлатанов.
- Что является причиной заболевания раком?
- Человек с рождения носит в себе ген, ответственный за развитие злокачественной опухоли. Подействовать на его активность может и вирус, и химический канцероген, и радиация, и другие "спутники" нашей повседневной жизни. Причиной могут быть и врожденные мутации - ребенок только родился, а у него уже злокачественная опухоль.
- Во сколько обходится лечение одного больного?
- ВОНЦ на 1000 коек выделяется 5 млн. рублей в год. В обычном онкодиспансере стоимость койки 8 - 10 тыс. рублей. Это, конечно, гроши для лечения столь тяжелых больных. У нас есть отделение на 50 коек для лечения иностранных граждан за валюту с утвержденным прейскурантом цен (см. таблицу). Они в 2 - 3 раза ниже, чем в Европе.
- Кто лечится в вашем центре?
- 40 - 42% всех больных - москвичи. Примерно 75% больных из РСФСР, включая Москву, остальные - из других республик.
- Сколько средств из бюджета Минздрава СССР выделяется вашему центру?
- С учетом всех источников финансирования - 20 млн. руб. в год. Сюда входят ассигнования и на научные исследования.
- Тем не менее даже из тех скудных средств, которыми располагает Минздрав, большую часть ассигнований на научные исследования получает ВОНЦ. Есть ли практическая отдача от нашей науки?
- Научный уровень у нас достаточно высок, сотрудничаем с ведущими онкоцентрами мира. Лечение на таком же уровне, как в США, Италии и других странах Запада.
- В вашем - ведущем онкоцентре страны - может быть, и так. А что делается в обычных больницах? Нет слов, чтобы передать боль, пронизывающую письма читателей, у которых родные и близкие болеют раковыми заболеваниями. Особенно, когда это касается детей. Является ли оптимальной, с вашей точки зрения, система онкологической помощи в стране?
- Система хорошая, но для того, чтобы она работала, нужна высокая оснащенность онкодиспансеров, соответствующий уровень подготовки онкологов на местах и нормальная зарплата врачей. Пока ничего этого нет.
- Какие перспективы у онкологии в ближайшее время?
- Мы не ожидаем каких-то значительных открытий, которые перевернут диагностику и лечение злокачественных опухолей. Хирургия в онкологии достигла своего потолка. Что касается лучевых методов лечения, то они, конечно, будут совершенствоваться. Однако назревающего революционного решения я, к сожалению, не вижу. Наверняка появятся новые иммунные препараты на основе биотехнологии, но вряд ли и они станут панацеей. Основной упор следует делать не на диагностику и лечение, а прежде всего на профилактику.
ТАРИФЫ НА МЕДИЦИНСКИЕ УСЛУГИ, ОКАЗЫВАЕМЫЕ ИНОСТРАННЫМ ГРАЖДАНАМ В ВОНЦ АМН СССР
Таблица дана в сокращенном варианте.

Борис Замощик больше 50 лет работает в онкодиспансере Красноярска
Фото: предоставлено пресс-службой онкодиспансера
День борьбы против рака отмечается сегодня, 4 февраля. В этот день принято информировать людей о раке как об одной из самых страшных болезней в мире, привлекать внимание к предотвращению этого заболевания и рассказывать о тех возможностях медицины.
Мы поговорили с Борисом Еноховичем о том, какой была онкологическая служба Красноярска раньше, о ее сложностях и переломных моментах, а также о том, как изменились пациенты и их болезни за последние 50 лет.
Об онкологической службе в Красноярске времен СССР
Первое здание онкодиспансера на той же территории, на какой он стоит сейчас
Фото: предоставлено пресс-службой онкодиспансера
В СССР в 1945 году закончилась война, и первыми стали отпускать с фронта военнообязанных женщин, которые в основном были медиками. Они вернулись из армии, и уже осенью 1945 года в Красноярске была организована первая онкологическая служба. Появился кабинет в больнице на Мира, открывала его врач Анна Ивановна Соснина. Там же был открыт первый кабинет короткофокусного рентгена для облучения раков кожи и губы. Позже Анна Ивановна, как основательница кабинета, поспособствовала открытию краевого онкодиспансера на базе краевой больницы, она стала там главным врачом.
Диспансер не имел своих помещений, хирургическое отделение было развернуто на территории легочно-аллергологического корпуса Красноярской краевой клинической больницы на 40 коек. А спустя еще какое-то время в двухэтажном здании на территории краевой открылась онкологическая поликлиника — во время войны в этой пристройке располагался свинарник, у больницы было свое хозяйство. Там, конечно, все почистили перед открытием больницы. И был всего один хирург.
Со снимком в руках — Альберт Крыжановский, его именем сейчас назван онкодиспансер
Фото: предоставлено пресс-службой онкодиспансера
Появилось и радиологическое отделение, где проводилась глубокая рентген-терапия, но она давала такое жестокое облучение, после нее было много осложнений вплоть до тяжелых склерозов, язв и ожогов. А был аппарат короткофокусной терапии для лечения рака кожи или губы.
И наконец, у нас появилось свое здание, мы выбрали эту территорию, что было достаточно далеко от краевой больницы и не очень удобно, поскольку нужна была помощь от специалистов той больницы — консультационная или исследовательская. Палаты были забиты: в тех, где должны были лежать 2–4 человека, лежали 6–8, где 6–8 — там больше 10.
Здание было построено очень плохо и почти сразу начало разваливаться. Вспомогательной диагностики не было, но был коллектив единомышленников. Мы стали осваивать эндоскопы, проводить операции: сначала единичные, потом десятками, а потом поставили их на поток, превратив в рутину. Я считаю, это наше главное достижение.
В очках — Борис Замощик в молодости
Фото: предоставлено пресс-службой онкодиспансера
О важности ранней диагностике и ее возможностях раньше и сейчас
Когда мы получили первый аппарат УЗИ — отечественный, — он диагностировал опухоль от 5 см и, по сути, был бессмысленным. Опухоль больше 1 см уже прощупывается без всяких аппаратов. Современная же техника позволяет увидеть опухоль величиной в несколько миллиметров.
Если поставить диагноз рано, это гарантирует полное выздоровление в 90% случаев, например в случае, если это рак шейки матки или рак груди. Раньше такие диагнозы были фатальны, сейчас нет. Так что онкология шагнула очень далеко вперед по сравнению с тем, что было в XX веке.
Структура заболеваемости раком изменилась: если раньше и у мужчин, и у женщин на 1-м месте был рак желудка, потом у женщин вышел на первое мест рак молочной железы, у мужчин — легкого, то сейчас последние все чаще и чаще болеют раком простаты. Это сейчас обычное дело, а раньше было в диковинку. Раньше и дети реже болели.
Земной шар окружен плотной атмосферой, и то, что мы тут творим, никуда не девается. Оно остается внутри и накапливается, канцерогены устойчивы, они не разрушаются, не превращаются ни во что, и рассчитывать, что в мире в этом плане что-то в корне поменяется, нет смысла. Количество больных раком будет расти. И здесь самое главное — наращивать лечебные мощности.
Борис Замощик считает, что для ранней диагностики рака необходимо современное оборудование
Фото: предоставлено пресс-службой онкодиспансера
Химиотерапия: от отвлекающего маневра до продления жизни
Когда химиотерапия только начиналась, было 2 препарата, они были малоэффективны, на выживаемость не влияли и, по большому счету, были нужны, чтобы отвлечь человека. Сейчас препараты очень эффективны, химиотерапия стала такой же важной, как и операция. Она не только улучшает качество жизни, но помогает улучшить прогноз и продлить жизнь огромному количеству людей.
Я всегда боялся экзальтизма: врач должен уметь реально осознавать ту ситуацию, которая есть здесь и сейчас.
Фото: предоставлено пресс-службой онкодиспансера
Как изменились пациенты и структура онкозаболеваний
Что касается пациентов, бытует мнение, что немец приходит за 3 месяца до того, как заболеет, а русский за 3 недели, как умереть.
Те 50 лет, что я работаю, не могу сказать, чтоб были какие-то резкие всплески заболеваемости раком. Но в определенные моменты люди чаще болели раком щитовидки, саркомой, сейчас растет заболеваемость раком простаты, как я уже рассказывал ранее. А больных раком губы, которых раньше было много, сейчас почти нет, да и лечится он легко, и воспринимается как грипп.
Люди стали больше доверять врачам, они все чаще ходят на обследования, уже каждый человек значит про эндоскопические исследования вроде гастроскопиии, колоноскопии, бронхоскопии. Это помогает диагностировать рак на ранних стадиях. Возможности стали другие, и мы стали другие.
Официальные показатели
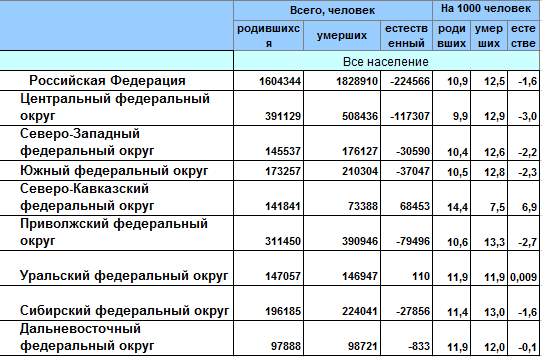
Для удобства восприятия рассчитывают относительные значения, на 1000 или на 100000 населения. В России в 2019 году родились 10,9 человека и умерли 12,5 на каждую тысячу. В 2017 году показатели составляли 11,5 и 12,4 человека соответственно. Убыль населения за 2018 год была существенно больше, чем за 2017 год ‒ 224,5 тыс. и 135,8 тыс. человек соответственно.
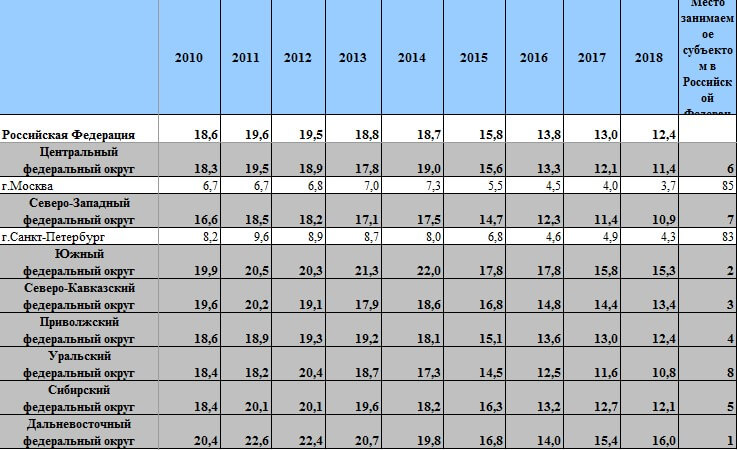
Самая высокая смертность по субъектам РФ, больше 16 человек на тысячу, зафиксирована в Тверской, Тульской, Ивановской, Новгородской, Псковской областях. Статистика по регионам фиксирует наибольший уровень в Центральном федеральном округе ‒ 12,9 человек.
Причины смерти людей тоже являются предметом исследований статистиков. В сводке болезни системы кровообращения находятся на первом месте ‒ 46,8% всех случаев. На втором месте новообразования ‒ 16,3%. Гибель от внешних причин зарегистрирована в 7,9% случаев.

Дети и подростки до 20 лет чаще всего умирают от рака. Самые распространенные причины смертей людей от 20 до 40 лет зарегистрированы от инфекционных болезней и болезней кровообращения. Люди старше 40 умирают главным образом от болезней системы кровообращения. Больше всего умерло граждан в возрасте 85 и более лет ‒ 359,6 тыс.
Отдельной графой считается смертность трудоспособного населения. Каждый год около 400 тысяч человек умирают, не дожив до пенсии. Больше трех четвертей умерших трудоспособных россиян ‒ мужчины.
Сейчас средняя продолжительность жизни, или средний возраст смерти, составляет 72 года. В России имеет место дифференциальная смертность: мужчины живут в среднем 68,5 лет и 78,5 лет живут женщины. Гендерная разница в продолжительности жизни существовала не всегда, она появилась лишь в ⅩⅠⅩ веке. Сейчас дифференциальная продолжительность жизни характерна для многих стран.
Анализ демографической статистики дается сравнительно с прошлым годом, чтобы максимально быстро реагировать на глобальные изменения. На момент написания статьи в полном объеме доступна статистика за 2018 год.
Соответственно, сравнения делают с 2018 годом. За год убыль населения выросла со 135,8 тыс. до 224,6 тыс. человек. Общий показатель на 1000 человек вырос с 12,4 до 12,5.
Основные причины
Главная причина смертей россиян ‒ различные болезни. От старости умирают лишь 5 % населения, от внешних причин 7,9 % в частности от несчастных случаев на транспорте 1 %, из них смертей в ДТП 0,8 %.
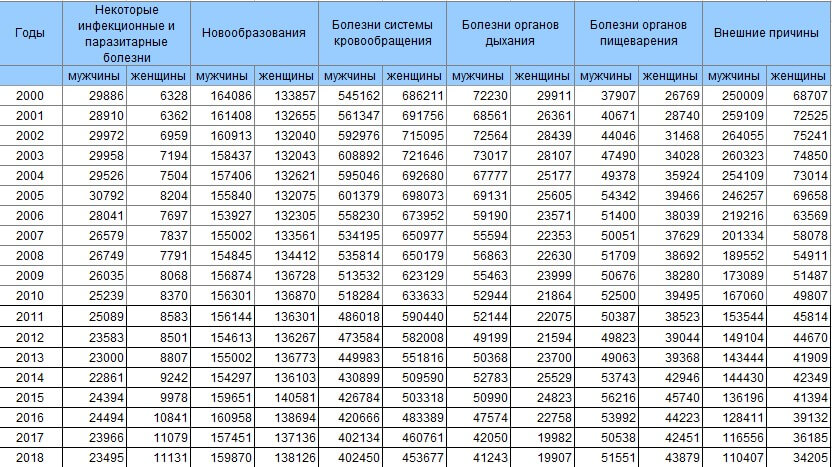
Основными естественными причинами смерти являются болезни кровообращения, органов дыхания, пищеварения, инфекционные болезни, онкологические заболевания и т.д., а также старость. В 2018 году по естественным причинам умерли 89,6% россиян.
Согласно Росстату в дорожно-транспортных происшествиях в 2018 году погибли 14302 человека. Девять тысяч человек погибли в автокатастрофах. Четыре тысячи погибших в ДТП были пешеходами, а остальные 1227 случаев относятся к гибели мотоциклистов и велосипедистов. Погибших мотоциклистов в статистике по ДПТ меньше, чем автомобилистов, однако автомобильный транспорт безопаснее. Статистика смертей на дорогах России это не отражает, поскольку автомобилистов численно больше.
По данным ГИБДД смертность в ДТП в 2018 году снизилась по сравнению с предыдущим годом на 5 %. Кроме того, в течение многих лет снижается общее число происшествий на дорогах. Гибель в ДТП сокращается из-за уменьшения потребления алкоголя, ужесточения наказаний за нарушение ПДД, появления видеорегистраторов, повышения качества автопарка. Однако смертность на дорогах в нашей стране по сравнению с Катаем, США и Европой остается высокой. Очевидно, правительству и дальше следует принимать меры снижению числа ДТП.
Чаще всего в 2018 году россияне умирали от болезней кровообращения. Росстат подразделяет статистику по кровообращению на ишемические болезни сердца ‒ 28,4 % и цереброваскулярные болезни (в том числе инсульт) ‒ 14,4 % всех смертей.

Смертность от рака в России находится на втором месте ‒ 16,6 % или 203 человека на 100000 населения. Этот показатель вырос по сравнению с предыдущим годом. В 2016 году от рака умерли 200,6 человек на 100000 населения.
Пневмония является распространенной причиной смерти. От пневмонии в 2018 году умерло девятнадцать тысяч человек. Смертность от пневмонии составляет около 1 %.
А вот вероятность умереть от кори ничтожно мала. В 2018 году от кори умер 1 человек. Среди вирусных заболеваний высокой летальностью отличаются гепатиты. От ветрянки у взрослых нельзя умереть, по крайней мере, статистика это не фиксирует.
Высок показатель от туберкулеза ‒ 0,5 %, или 8,6 тысяч человек в 2018 году. Смертность от туберкулеза в России за последние годы регулярно снижается.
Посмотреть диаграмму по причинам можно здесь:

Статистика смертности от алкоголя ведется Росстатом весьма подробно.

Смерти от алкоголя в России составляют 1,85 % всех случаев. Статистика подразделяет летальные исходы на интоксикацию алкоголем, пагубное употребление, алкогольные психозы. От алкоголя россияне умирают в два раза чаще, чем в ДТП. Примечательно, что гибели от алкоголя одинаково подвержены городские и сельские жители.
Статистику смертности от наркотиков в России также ведет Росстат. В 2018 году от наркотиков погибло больше четырех тысяч человек в основном в результате случайных отравлений, а не наркозависимости. Согласно статистике систематическим употреблением вызвана 1/27 часть наркотических смертей.
Учет случаев от домашнего насилия отсутствует, поскольку для этого нет законодательной базы. По неподтвержденным данным от домашнего насилия в России погибает от 10 до 14 тысяч женщин. Статистика по домашнему насилию появится только спустя год после принятия закона о домашнем насилии.
Статистики смертности от курения формально нет, поскольку она ведется по болезням в качестве причин, а непосредственно от курения люди не умирают. Но врачи считают, что до половины курящих людей умирают от болезней, связанных с курением.
В результате самоубийств в России за 2018 год умерли 18,2 тыс. человек и 20,2 тыс. за 2017 год. Суициды составляют 1 %.
Статистика смерти от прививок не ведется, так как это единичные случаи. Обычно негативные последствия прививки проявляются лишь в ухудшении здоровья.
Статистику смертности в армии России ведет Министерство обороны, а не Росстат. Минобороны не публикует данные о потерях в армии с 2010 года.
Детская и младенческая
Статистика гибели детей ведется в перинатальном, младенческом и детском периоде. Перинатальная или околородовая смерть включает гибель плодов начиная с 22-й недели беременности и новорожденных в течение первой недели жизни. В 2018 году этот показатель составил 6,2 на 1000 рождений.

Коэффициент младенческой смертности в России вычисляется по формуле Ратса и выражает соотношение рождений и смертей младенцев:
- М1 – число умерших младенцев до года,
- М-1 – число умерших младенцев до года из родившихся в предыдущем году,
- N1 – число рожденных,
- N-1 – число рожденных в предыдущем году.
Коэффициент младенческой смертности в России в 2018 году составил 5,1. Значение этого показателя больше прочих коэффициентов зависит от состояния медицины. Самый низкий показатель в Европе имеет Исландия ‒ 1,6. Россия занимает 49 место в мировом рейтинге стран.
Статистика детских смертей ведется для малышей возраста 1-4 лет. В России детская смертность в 3,5 раза меньше, чем младенческая. Основными причинами гибели детей являются инфекционные болезни и новообразования.
Материнская смертность в России рассчитывается на 100000 родившихся и составляет 9,1 за 2018 год. В роддомах Москвы показатель выше среднего ‒ 13,6. Молодые матери главным образом умирают от родов и осложнений после них, поэтому статистика смертности при родах совпадает с материнской.
Коэффициент и динамика показателей
Общий коэффициент смертности зависит от благосостояния населения, качества здравоохранения и возрастной структуры населения. Динамика показателей представлена на графике. Высокой показатель в 90-е годы эксперты объясняют увеличением доли пожилых людей в структуре населения и ухудшением экономической обстановки. Рост наблюдался в первой половине 2018 года на 1,6 %. Причина нового увеличения показателя по оценке экспертов только экономическая.

График естественного прироста. Источник: Википедия.
Прогноз
Демографические прогнозы, как правило, делаются для численности населения. Росстат составляет прогноз в трех вариантах. В оптимистическом прогнозе численность россиян увеличится до 150 млн. человек к 2036 году, в пессимистическом варианте сократится до 134 млн. По оценкам Росстата за 2019 год число умерших сократилось на 29 тысяч человек по сравнению с предыдущим годом.
Заключение
Убыль населения ‒ одна из самых серьезных проблем в современной России. Правительство пытается решить ее двумя путями: сокращением смертей и увеличением рождений. Сокращение смертей достигается методами профилактики болезней системы кровообращения, снижением детских смертей и дорожно-транспортных происшествий. Положительные результаты есть, но какова эффективность мер ‒ спорный вопрос. Российские показатели смертности занимают промежуточное положение между развитыми и развивающимися странами.
Основным звеном онкологической службы являются онкологические диспансеры: республиканские, областные (краевые), городские и межрайонные. Онкологический диспансер является центром по диагностике и лечению злокачественных опухолей на территории своей деятельности, а также центром по организации учета онкологических больных и по проведению всех противораковых мероприятий.
Онкологический диспансер имеет в своем составе поликлинику с хирургическим, гинекологическим, терапевтическим и ларингологическим кабинетами, стационар на 35—300 коек; патоморфологическую, клиническую лаборатории (с проведением цитологических исследований в одной из них); радиологическое отделение с радиоманипуляционной и гамма-аппаратами; рентгеновское отделение с рентгено-диагностическими аппаратами, рентгеновскими аппаратами для глубокой и близкофокусной терапии; пансионат и оргметодкабинет.
В некоторых крупных онкологических диспансерах имеются специальные отделения химиотерапии. Все это позволяет диспансеру проводить широкую консультативную работу в поликлинике, осуществлять диспансерное наблюдение за больными и обеспечивать им необходимое комбинированное, хирургическое, лучевое и лекарственное лечение.
Организационно-методическая работа диспансера заключается в улучшении и совершенствовании учета больных злокачественными опухолями, изучении эффективности и отдаленных результатов лечения, организации обучения врачей общей сети основам профилактики, диагностики и лечения рака, организации профлактических осмотров населения, противораковой пропаганды, изучения причин позднего выявления рака. Организационно-методические кабинеты являются связующим звеном между диспансером н общей сетью, так как они проводят работу но повышению онкологической квалификации врачей поликлиник и больниц и по внедрению наиболее оправдавших себя методов профилактики, диагностики и лечения опухолей в общей сети.
Задачей онкологических кабинетов (отделений) является учет онкологических больных, диспансерное наблюдение за ними, обеспечение их соответствующим лечением и организация различных мероприятий по профилактике и ранней диагностике рака на территории своей деятельности.
В СССР с 1945 г. введена обязательная регистрация всех больных злокачественными опухолями. Она осуществляется при помощи извещения, которое составляется врачами всех специальностей на каждого больного, у которого впервые в жизни диагностировано злокачественное новообразование (учетная форма № 281). Это извещение в трехдневный срок должно быть направлено в ближайший онкологический кабинет или диспансер.
За каждым онкологическим больным, взятым на учет, осуществляется диспансерное наблюдение. Для этого на каждого больного составляется контрольная карта по учетной форме № 30, в которой, кроме паспортных данных, диагноза, клинической группы и стадии заболевания, имеются сведения о методах исследования и лечения, а также регистрация о вызове на осмотр и явке больного. Из контрольных карт составляются две картотеки: одна — на больных злокачественными новообразованиями и другая — на больных, подозрительных на рак, и больных предопухолевыми заболеваниями.
Для полного учета и обеспечения диспансерным наблюдением всех онкологических больных введены следующие клинические группы:
группа Iа — больные с заболеванием, подозрительным на злокачественное новообразование;
группа Iб — больные с предопухолевыми заболеваниями;
группа II — больные со злокачественными опухолями, подлежащие специальному лечению;
группа IIа — больные со злокачественными опухолями, подлежащие радикальному лечению;
группа III — практически здоровые (излеченные от рака);
группа IV — больные с заболеванием в запущенной стадии, подлежащие лишь симптоматическому лечению.
Один и тот же больной в зависимости от степени распространения процесса и проведенного лечения может переходить из одной группы в другую. Нельзя путать клинические группы со стадиями заболевания. Если клинические группы существуют для определения соотношения степени своевременности выявления и возможности радикального или специального лечения, а также определения результатов лечения, то деление опухолевых заболеваний по стадиям введено для определения степени распространения опухоли. От установленной стадии заболевания зависит выбор метода лечения большинства локализаций опухолей.
Распределение по стадиям при различных локализациях злокачественных опухолей имеет свои особенности и поэтому должно приводиться при описании опухолей по локализациям. Общими положениями, характеризующими четыре стадии всех опухолей, можно назвать следующие:
I стадия — ограниченный опухолевый процесс без поражения ближайших лимфатических узлов и без прорастания глубжележащих тканей;
II стадия — также сравнительно небольшая опухоль, однако от I стадии она отличается большим размером, а также тем, что имеет одиночный подвижный метастаз в ближайших ламфатических узлах;
III стадия — опухоль значительно больших размеров, ограничена в подвижности, так как прорастает близлежащую ткань, имеет метастазы в регионарных лимфатических узлах, которые могут быть малоподвижными;
IV стадия — опухоль любого размера с отдаленными метастазами либо с глубоким прорастанием в соседние органы и ткани, генерализацией процесса, кахексией.
Характеристика первых трех стадий злокачественных опухолей различных органов имеет свои вариации в размерах опухоли и в степени прорастания тканей (полые органы). Для более полного учета больных со злокачественными опухолями, диспансерного наблюдения за ними и для изучения отдаленных результатов лечения на каждого такого больного при выписке его из любого стационара должна составляться карта по учетной форме № 27-онко. В выписке, помимо паспортных данных, имеются сведения о диагнозе, данных гистологического исследования (биопсии), больного органа и о проведенном лечении. Выписка посылается в онкологический диспансер по месту жительства больного.
С целью изучения причин запущенности рака на каждый случай, выявленный в поздней стадии заболевания, составляется специальный протокол по учетной форме № 248. В этом протоколе должны быть отражены все этапы и сроки прохождения больного по лечебным учреждениям, качество обследования больного, а также причины, которые привели к запущенности. Случаи позднего выявления рака должны обсуждаться на врачебной конференции с приглашением врачей того учреждения, где была допущена ошибка в диагнозе при обследовании больного.
Такая регистрация и изучение причин случаев позднего выявления рака позволили выявить, что 35—40% всех случаев запущенности происходит из-за отсутствия у врачей онкологической настороженности, незнания ими ранних симптомов рака, неиспользования всех возможностей в обследовании больного. Такой же процент запущенности объясняется плохой санитарно-просветительной работой по раку среди населения, что приводит к невыполнению больными основного правила — немедленного обращения к врачу при появлении первых признаков заболевания, а также небрежному отношению больных к своему здоровью.
Для повышения квалификации по онкологии врачей всех специальностей больниц и поликлиник, к которым обращается больной с первыми жалобами и от которых зависит раннее распознавание рака, во всех республиках и областях, онкологическими диспансерами проводятся специальные 3- и 6-дневные семинары.
Санитарно-просветительная работа по раку среди населения проводится врачами общей лечебной сети и онкологами. Наиболее распространенной формой противораковой пропаганды являются лекции, а также печатные издания: брошюры, плакаты, листовки и пр. Кроме того, все больше используются кинофильмы, беседы по радио, диапозитивы, выставки. Методическими центрами по противораковой пропаганде являются Центральный институт санитарного просвещения и дома санитарного просвещения. В помощь врачам, проводящим противораковую пропаганду, Институт санитарного просвещения выпустил методическое руководство по противораковой пропаганде.
Система советского здравоохранения, имеющая государственный характер и построенная на принципах плановости и бесплатной помощи, позволяет проводить профилактические мероприятия в массовом порядке. Профилактика рака проводится тремя путями: 1) предупреждение появления предраковых заболеваний; 2) выявление и лечение предраковых заболеваний, 3) устранение вредных факторов, вызывающих рак, среди различных профессий и в быту.
В выявлении предраковых заболеваний большое значение имеют профилактические осмотры здорового населения. Массовые профилактические осмотры населения с целью выявления рака и предраковых заболеваний начали проводиться в СССР с 1948 г. Ввиду того что предраковые заболевания встречаются в более молодом возрасте, чем раковые, осмотрами охватываются женщины с 30 лет, а мужчины — с 35 лет.
В настоящее время в СССР существует три вида профилактических осмотров с целью выявления предраковых заболеваний и рака в ранних стадиях: 1) комплексные осмотры, когда целью осмотров является выявление не только онкологических заболеваний, но и туберкулеза, хирургических, гинекологических, терапевтических заболеваний, болезней кожи и пр.; эти осмотры чаще проводятся на больших промышленных предприятиях и в совхозах; 2) целевые осмотры, когда осматривается определенная группа населения для выявления рака и предраковых заболеваний одной—двух локализаций (например, осмотры женщин или осмотры лиц, связанных с вредной профессией); 3) индивидуальные профилактические осмотры, когда осмотр на рак производится врачом в поликлинике или больнице, к которому больной обратился по поводу любого заболевания. Последние осмотры имеют особенно важное значение потому, что охватывают так называемое неорганизованное население, среди которого встречается большое число пожилых часто болеющих лиц, подлежащих осмотру.
Профилактические осмотры проводятся врачами общей лечебной сети. Онкологические диспансеры организуют эти осмотры, проводят подготовительную работу с врачами, контролируют качество осмотров, результаты их. За последние годы к проведению осмотров широко привлекаются средние медицинские работники.
Во всех республиках и областях страны при поликлиниках и амбулаториях открыты смотровые кабинеты, в которых работают опытные, специально подготовленные акушерки. Они осматривают всех женщин, обращающихся в поликлинику по любому поводу, и при выявлении всякой патологии направляют женщину к гинекологу, который и ставит окончательный диагноз. На профилактических осмотрах выявляется 0,1% больных раком, главным образом в ранних стадиях, и 0,9% больных предраковыми заболеваниями. Лечение предраковых заболеваний, выявленных во время осмотров, является реальной профилактикой рака.
В республиках и областях, где хорошо поставлена работа по профилактическим осмотрам, до 20% всех больных раком, взятых на учет с впервые установленным диагнозом злокачественного новообразования, выявлено на профилактических осмотрах. Благодаря осмотрам во многих районах страны на протяжении нескольких лет фактически отсутствуют случаи запущенного рака кожи, губы, матки, молочной железы.
В настоящее время известно, что в окружающей человека среде имеются различные канцерогенные факторы, с которыми население может быть в контакте. Такие агенты могут встречаться в производственной сфере (например, в анилино-красочной промышленности), в воде, воздухе, продуктах питания и т. д. Случаи выявления канцерогенных агентов в окружающей человека среде рассматриваются Государственной санитарной инспекцией Министерства здравоохранения СССР, после чего принимаются соответствующие меры. При Госсанинспекции организован Комитет по канцерогенным веществам в окружающей человека среде и мерам профилактики, который является консультативным органом, а также органом, разрабатывающим пути предупреждения распространения канцерогенных влияний.
В результате всего комплекса противораковых мероприятий, проводимых за последние 10—15 лет, значительно улучшены показатели раннего распознавания и лечения злокачественных опухолей. Так, например, процент запущенных форм рака (IV клиническая группа) снизился по СССР с 32,2 в 1950 г. до 21,3 в 1960 г., и в то же время число больных, выявляемых в ранних стадиях (IIа клиническая группа), повысилось с 45,2% в 1950 г. до 63,7% в 1960 г. Увеличилось также число лиц, проживших после лечения 3 года и более. Если в 1950 г. на учете в онкологических учреждениях лица, прошедшие лечение по поводу рака, составляли 50,8%, то в 1960 г. — 76,8%, причем 3 года и больше после лечения прожили 53,3%.
Каким должно быть питание при онкологических заболеваниях? Какие продукты абсолютно противопоказаны при той или иной форме рака?
Фитотерапия способна оказать существенную помощь не только в лечении онкологических заболеваний, но также и в их профилактике.
Многих людей, имеющих у себя или у родственников онкологическое заболевание, интересует вопрос: передается ли рак по наследству?
Лечение рака во время беременности является довольно сложным, ведь большинство лекарственных средств обладает токсичностью.
Какие перспективы у беременности после перенесенного онкологического заболевания? Следует ли выдерживать срок после лечения рака?
Профилактика является важной частью общей борьбы с онкологическими заболеваниями. Как же уменьшить вероятность возникновения рака?
Что представляет из себя паллиативное лечение рака? Как оно может повлиять на качество жизни онкологического больного и изменить ее к лучшему?
Учеными разработано достаточно много перспективных методов лечения рака, пока еще не признанных официальной медициной. Но все может измениться!
Как найти силы для борьбы с раком? Как не впасть в отчаяние от возможной инвалидности? Что может послужить надеждой и смыслом жизни?
Бытует такое мнение, что постоянные стрессовые ситуации способны привести к развитию онкологических заболеваний. Так ли это?
Многие онкологические больные часто страдают от резкой потери веса. Чем это вызвано и можно ли как-то справиться с этой проблемой?
Правила ухода за больными, вынужденными постоянно находиться в кровати, имеют свои особенности и их нужно обязательно знать.
Читайте также:

