Статистика смертности от острого лейкоза
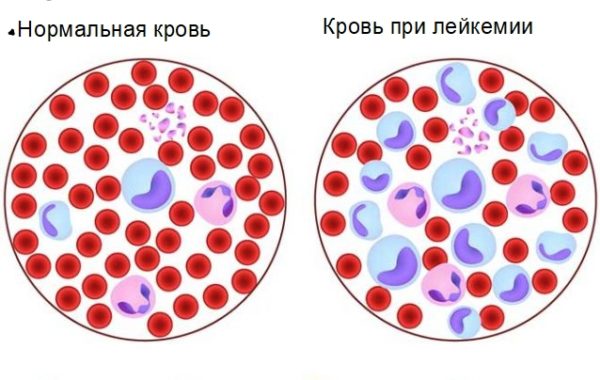
Острый лейкоз крови поражает кроветворную систему человека и угнетает иммунитет. Болезнь формируется в костном мозге, при этом нарушаются его нормальные функции и в кровь выбрасываются недоразвитые клетки. Лейкоциты постепенно вытесняются, организм не справляется с инфекционными и микозными поражениями. Среды острых форм чаще встречается лимфобластный рак.
Заболевание провоцирует ряд факторов, нарушающих полноценную человеческую жизнь. Появляются боли разной локализации, кровотечения, повышается температура, одышка, обмороки, резкая потеря веса и т.д. Главный симптом рака – наличие незрелых клеток в анализе крови.
Белокровие считается смертельной болезнью. У людей с подобной патологией срок жизни зависит от вида лейкемии, состояния внутренних органов, возраста и длительности развития онкологического процесса.
Какие процессы влияют на самочувствие больного
У человека с лейкемией в кровь выбрасываются незрелые лимфо- и лейкоциты, лишённые защитных функций. Уровень эритроцитов падает и в тканях не происходит должный кислородный обмен. Нарушается периферийное кровоснабжение, снижается уровень тромбоцитов, кровь перестает сворачиваться, внутренние органы увеличиваются и отекают.
Онкология развивается на фоне наследственных и генетических отклонений. Лейкемия прогрессирует под влиянием на организм алкоголя, никотина, вредных пищевых продуктов, канцерогенов. Особый фактор, влияющий на развитие рака крови – радиационное облучение женщины во время вынашивания плода или влияние больших доз излучения на организм взрослого человека.

Продолжительность жизни при раке крови
При лейкозе на выздоровление влияют следующие факторы:
Хронический лейкоз не способен становиться острым и наоборот. Однако на фоне постоянного длительного процесса развивается волосатоклеточная лейкемия. Этот так называемый раковый криз подавляется и в 96% случаев пациент входит в десятилетнюю ремиссию.
Статистические данные среди разнополых и разновозрастных пациентов:
- От острого лейкоза умирают 30% мужчин в течение года после обнаружения заболевания. В течение следующих 5 лет выживают 50% представителей сильного пола.
- Среди женщин смертность от лейкемии составляет 35% за первый год и 50% в течение 5 лет.
- Десятилетняя выживаемость для мужчин составляет 48%, для женщин – 44%.
- Пожилые люди при подтверждении диагноза умирают от лейкоза в 2 раза быстрей молодых.
- После десятилетнего лечения 40% людей сохраняют жизнь.
- Больной ребёнок легче переносит лечение и восстановление. Анализ крови может стать нормальным уже после первого курса химиотерапии. В детском возрасте лейкоз излечим.
Люди живут с хронической формой болезни и не подозревают о собственном состоянии, в то время как острая форма выражается яркими симптомами. Это позволяет провести раннюю диагностику и начать интенсивное лечение, увеличивающее продолжительность жизни. Заболевание лечится, но всегда остаётся риск развития рецидива.
Если с лейкозом не обратиться за медицинской помощью, смерть наступит в течение месяца. Симптомы будут нарастать, а жизненно-важные органы работать на пределе. Вначале возникнут признаки острой интоксикации:
- Боль во всём теле;
- Тошнота;
- Асцит;
- Кожные покровы станут сине-чёрными;
- Высокая температура;
- Расстройство зрения;
- Селезёнка сильно увеличится, выпирая в левом подреберье.
В последние дни перед кончиной происходит помутнение сознания, человек может потерять речь. Боль в теле не даёт возможности двигаться, ротовая полость покрывается язвами, что затрудняет приём пищи. Постепенно отключаются все органы, наступает смерть. При вскрытии обнаруживается острая сердечная и почечная недостаточность.
Лечение
Заболевание смертельно, но вылечить возможно. В Израиле построено множество онкогематологических центров, устраняющих рак крови у взрослых и детей.
Высококвалифицированные врачи проводят цитогенетические, иммуногистохимические и молекулярно-генетические исследования для определения нюансов заболевания и назначения максимально эффективного лечения.
Исследуемый материал представлен кровью, биопсией костного мозга и спинномозговой жидкости. Для уточнения диагноза применяют инструментальные методы диагностики.
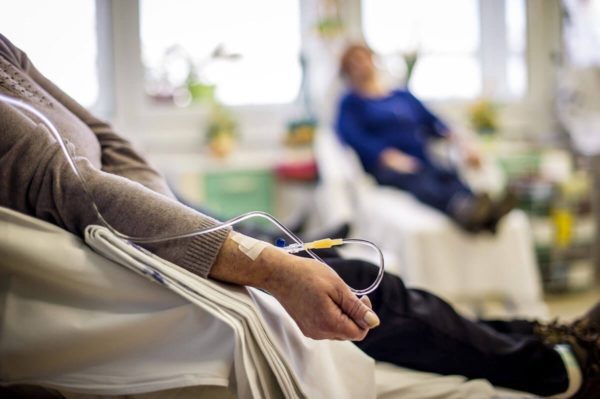
Пациент находится в стационаре во время лечения. Человеку вводят химиотерапию до достижения ремиссии. При тяжёлом течении патологического процесса рекомендуется пересадить костный мозг.
Операцию по трансплантации донорских стволовых клеток проводят и в России, но израильские онкогематологи располагают расширенным арсеналом лечебных тактик. При пересадке костного мозга прогноз на жизнь увеличивается до 90% в случае приживления чужого биоматериала.
Как продлить жизнь при острой форме лейкемии
При развитии онкологического процесса страдают все системы организма. Вовремя начатое лечение и достижение ремиссии не дают 100% гарантии, что рак не вернется.
Особое внимание уделяется организму в течение 2 лет после проведения последней химиотерапии. Если болезнь не возвращается ещё 3 года, у больного появляются все шансы навсегда избавиться от белокровия.
Выживаемость повышает трансплантация костного мозга. Сложность в том, что тяжело найти подходящего донора. Известны примеры, когда родители рожали второго ребёнка в качестве пожизненного донора для первого, потому что биологический материал братьев и сестёр почти всегда подходит больному человеку. Процедура дорогостоящая, поэтому большинство пациентов отказываются от операции.
Онкобольному в период лечения важна психологическая поддержка близких. При тяжёлых депрессивных состояниях рекомендуется консультация психолога. Чтобы побороть болезнь, нужно верить в свои силы. Пациенты с оптимистическим настроем и желанием жить входят в ремиссию быстрей остальных.

Для поддержания жизненных сил и увеличения сопротивляемости человеческого организма к раковым клеткам онкогематологами разработаны следующие рекомендации:
- Важно применение курсов химиотерапии и отказ от народного неподтверждённого лечения. Прибегая к неизвестным травам и настойкам, больной ухудшает состояние здоровья.
- Придётся отказаться от вредных привычек. Алкоголь и никотин смертельно опасны для пациента с острым лейкозом.
- Прогулки на свежем воздухе насыщают тело кислородом и улучшают защитные функции. При комфортной погоде посещать парковые зоны вдали от автотрасс рекомендовано не реже двух раз в день.
- Нужно избегать долгого нахождения под открытым солнцем. Ультрафиолетовые лучи провоцируют деление раковых клеток, что мешает выздоровлению.
- Привычки питания должны быть кардинально пересмотрены. Запрещено употребление жирного красного мяса. В первое время стараются избегать жареных блюд, копчёных колбас и рыбы, консервов, газированных и любых напитков с красителями, в том числе магазинных соков. Из рациона исключаются грибы. Рекомендована пища, богатая клетчаткой. Предпочтение отдается овощам и фруктам, кашам. Разрешено употреблять варёную или запечённую курицу и рыбу. Порции должны быть маленькие и съедаться через каждые 2-3 часа.
- Врачи назначают комплексы витаминов для улучшения обменных процессов. Самостоятельный выбор препаратов не разрешен, потому что некоторые витамины запрещены при онкологии.
- Пациент принимает иммуномодуляторы до тех пор, пока не сформируется полноценный иммунитет.
- Рекомендован приём гепатопротекторов для защиты печени от влияния химиопрепаратов. При лечении клетки органа разрушаются, для их восполнения используют препараты растительного происхождения.
- Недопустимо пропускать приём назначенных медикаментов или самостоятельно их отменять.
- Больному рекомендована дыхательная гимнастика и лёгкая лечебная физкультура.
- Важно соблюдать режим сна и отдыха. Больному лейкозом нужно набираться сил во время ночного и дневного сна. Нельзя загружаться умственной и физической работой. Любая деятельность не должна вызывать дискомфорт.
Смерть при лейкозе происходит в страшных муках. Человеческие органы гниют, а кости разрушаются. Современная медицина позволяет избежать страшных последствий рака крови при проведении интенсивной терапии. Человек должен ежегодно посещать медицинские осмотры, сдавать анализы крови и проходить ультразвуковое исследование для сохранения жизни.

Распространённость рака крови
Рак крови не относится к особо распространённым онкологическим заболеваниям. Согласно данным американских гематологов, им заболевает в год всего лишь 25 из 100000 человек. Более часто заболевают дети в возрасте 3-4 года и люди пожилого возраста (от 60 до 70 лет).
В группу злокачественных заболеваний кроветворной ткани входит несколько заболеваний. Статистическое управление США приводит следующие данные заболеваемости на рак крови, прогноз при котором зависит от формы заболевания:
лейкоз определён у 327500 человек;
761600 человек страдают лимфомой Ходжкина или неходжкинскими лимфомами;
миелодиспластический синдром диагностирован у 1 51000 пациентов;
Раком крови болеют разные группы населения, у которых он проявляется с разной частотой. Так, дети страдают в основном от острой миелической лейкемии, а проявления лейкоза чаще всего можно выявить у лиц старше 60 лет. Лейкемия составляет 2-3% онкологических диагнозов. Она в разной пропорции поражает мужское и женское население. Так, в Германии ежегодно выявляют 8 случаев лейкемии на 10000 женщин, в то же время, как у мужчин диагностируют 12,5 случаев на 100000 населения.
Специалисты выделяют такие формы рака крови:
лейкозы (лимфоцитарный и миелобластный);
лимфомы (лимфома Ходжкина и неходжкинские лимфомы);
Прогноз выживаемости при лейкозах
Лейкоз относится к группе онкологических заболеваний кроветворной, лимфатической системы и костного мозга. В дальнейшем процесс распространяется на периферическую кровь, селезёнку и другие органы. Согласно статистическим данным, в России в 2014 году выявлено более 8000 новых случаев этой патологии крови, а в США – около33500 . Афроамериканцы болеют в 1,5 раза чаще представителей белой расы.
Известны четыре причины лейкозов:
1. Инфекционно-вирусная. В 30% случаев мутация клеток крови происходит под воздействием вирусов и бактерий.
2. Наследственность. Наличие в анамнезе родственников, болеющих лейкозом, в 2 раза повышает риск заболеваемости. Наследственные хромосомные аберрации в 28% случаев могут спровоцировать лейкоз.
3. Химические вещества и цитостатики. Линолеум, ковровые покрытия и синтетические моющие средства в 2 раза повышают риск заболеть лейкозом. Не контролированное введение в организм цефалоспоринов и антибиотиков пенициллинового ряда в 2,5 раза повышает риск развития гемобластозов.
4. Лучевое воздействие. Острый лейкоз развивается у 100% лиц, которые были подвергнуты облучению.
Прогноз заболеваемости лейкозом одинаков во всех возрастных группах. Наибольшая степень риска заболеваемости этим заболеванием у следующих групп населения:
1) работников атомных станций;
2) рентгенологов и врачей радиологов;
3) населения, которое проживает возле атомных станций.
На прогноз заболеваемости лейкозом влияет несколько факторов:
гистологической структуры опухоли;
варианта течения злокачественного процесса;
В международном классификаторе болезней выделены две формы лейкоза: острая и хроническая. При острой форме лейкоза в периферической крови находят до 90% бластных клеток. Патологический процесс протекает слишком стремительно и прогноз неутешительный – двухлетняя выживаемость составляет около 20%, пятилетняя выживаемость равна 0-1%. Если лечение начато вовремя и проведено в полном объёме, то положительный прогноз наблюдается в диапазоне от 45% до 86% пациентов.
Прогноз жизни пациентов, страдающих раком крови, улучшается при хронической форме заболевания. В этом случае в периферической крови находят приблизительно по 50% зрелых и незрелых форм лейкоцитов. Пятилетняя выживаемость от 85 до 90%.
Однако не стоит забывать, что хронический лейкоз протекает относительно благополучно до развития бластного криза, когда заболевания приобретает черты острого процесса. После проведения соответствующего химиотерапевтического лечения пятилетняя выживаемость этой категории больных хроническим лейкозом достаточно высока и составляет 45-48%. Только 25% пациентов после полуторагодичной ремиссии умирает.
Во многом прогноз зависит от возраста человека. Процент пятилетней выживаемости детей, страдающих лейкозом, колеблется от 60% до 80%. Шансы на излечение имеет 50% людей среднего возраста, однако, в 10-15% случаев у них наблюдается рецидив опухоли. Пятилетняя выживаемость лиц старше шестидесяти лет значительно ниже. Она находится в пределах от 25% до 30%.
Рак крови имеет особенность: нет очага новообразования, раковые клетки как бы разбросаны по всему организму. Однако в его течении выделяют несколько стадий, которые позволяют определить прогноз жизни. Только для хронического гемобластоза характерны три стадии развития патологического процесса. С ними связан прогноз выживаемости. Это можно увидеть на таблице №1.
Таблица №1. Прогноз выживаемости при хроническом гемобластозе.
Для того чтобы определиться с методом лечения заболевания, необходимо выполнить некоторые обследования, которые помогут установить диагноз. Это общий и биохимический анализ крови, пункция костного мозга и трепанационная биопсия.
Далее назначают противоопухолевые препараты и кортикостероиды. При остром процессе проводится противовоспалительная и дезинтоксикационная терапия, выполняются гемотрансфузии и переливание компонентов крови. Далее выполняется пересадка донорского костного мозга. Она необходима из-за того, что в процессе лечения лейкоза используют высокие дозы химиотерапевтических препаратов, от которых погибают не только атипичные, но и здоровые стволовые клетки.
Пересадку костного мозга выполняют при таких видах рака крови:
a) острый миелобластный лейкоз;
b) острый лимфобластный лейкоз;
c) миелодиспластические синдромы;
d) хронический миелолейкоз;
e) заболевания плазматических клеток;
f) ювенильная миеломоноцитарная лейкемия;
g) лимфома Ходжкина;
h) неходжкинские лимфомы.
Конечно же, что более благоприятный прогноз выживаемости после трансплантации костного мозга у пациентов с неонкологическими заболеваниями: он составляет от 70% до 90% в том случае, когда донором был родственник пациента или он сам, и от 36% до 65%, когда в качестве донора выступал не родственник. При пересадке костного мозга пациентам, страдающим лейкемией в стадии ремиссии, прогноз выживаемости составляет от 55% до 68% в случае забора трансплантанта от донора-родственника, и от 26% до 50% тогда, когда донор не был родственником.
К тому же, на прогноз выживаемости после пересадки костного мозга влияют такие факторы:
I. Степень выраженности совпадения между реципиентом и донором костного мозга по системе HLA.
II. Состояние пациента накануне пересадки костного мозга: если болезнь до трансплантации имела либо стабильное течение, либо же находилась в стадии ремиссии, то в этом случае прогноз улучшается на 52%.
III. Возраст. Чем меньше возраст пациента, перенесшего пересадку стволовых клеток, тем выше его шансы на выживание.
IV. Инфекционные заболевания, вызванные цитомегаловирусом у донора или же у реципиента, на 79% ухудшают прогноз.
V. Доза пересаженных стволовых клеток: чем она выше, тем больше шансов на выживание. Однако слишком большое количество костномозговых клеток на 26% увеличивает риск отторжения трансплантата.
Прогноз при миеломе
Множественная миелома также относится к заболеваниям, которые называют раком крови. Она развивается из плазматических клеток, являющихся своего рода белыми кровяными клетками, которые помогают организму бороться с инфекцией. При множественной миеломе раковые клетки растут в красном костном мозге. Они продуцируют аномальные белки, которые повреждают почки. При множественной миеломе поражается несколько участков тела.
Конечно же, большинство пациентов не обращаются за медицинской помощью до тех пор, пока не разовьются признаки заболевания. В 90% пациентов вначале появляется боль и ломкость костей. 95% людей обращают внимание на участившиеся инфекционные заболевания и приступы лихорадки. У 100% лиц, обратившихся за медицинской помощью, имеет место жажда и частое мочеиспускание. Потеря веса, тошнота и запоры беспокоят 98% пациентов с миеломой.
Лечение заболевания включает химиотерапию, радиационное лечение и плазмофорез. Шансом излечения 70% пациентов является трансплантация костного мозга или же стволовых клеток. Невзирая на успехи онкологической гематологии, а также трансплантологии, прогноз при этой форме рака крови неблагоприятный.
Известны 14 вариантов миеломы, но в 90% случаев регистрируется лейкемия и лимфома. Прогноз выживаемости зависит от многих факторов, однако, не следует забывать, что прогноз основывается лишь на статистических данных. Чем раньше поставлен диагноз и начато лечение, тем лучше прогноз.
Выделяют 4 стадии множественной миеломы. При ранней стадии заболевания в 100% пациентов не удаётся обнаружить каких-либо патогномоничных симптомов. Не определяются и повреждения костной ткани. На первой стадии встречается незначительное количество миеломных клеток, а в 97% пациентов находят незначительные повреждения костной ткани.
Появление умеренного количества миеломных клеток трактуется как 2 стадия заболевания. На третьем этапе развития миеломной болезни в 100% случаях находят большое количество атипичных клеток и многочисленные повреждения костной ткани. На прогноз выживаемости при таком виде рака крови, как миелома, является возраст пациента. Лица молодого возраста в 2 раза лучше поддаются лечению, чем пожилые пациенты.
В 10% случаев множественная миелома протекает бессимптомно и прогрессирует медленно. Прогноз ухудшается в 100% лиц с нарушением функции почек. Однако, прогноз выздоровления на 30% лучше у тех пациентов, которые реагируют на проводимую терапию в начальной стадии заболевания.
После проведенного лечения 100% пациентов нуждается в регулярном наблюдении и обследовании. Этим людям рекомендуется употреблять большое количество жидкости для того чтобы улучшить функцию почек. Из-за ослабления иммунитета они вынуждены более тщательно предохраняться от инфекционных заболеваний.
Какова же ожидаемая продолжительность жизни и прогнозируемая выживаемость пациентов, страдающих миеломой? В исследованиях представлен анализ выживаемости пациентов с миеломой по сравнению с их сверстниками, которые не болеют данным заболеванием.
Таблица №2. Средняя продолжительность жизни пациентов с миеломой по данным ACS (Американского онкологического общества).
Средняя продолжительность жизни (в месяцах)

Российский бизнесмен Олег Тиньков рассказал, что у него обнаружили рак крови - лейкемию. Рассказываем, что это за болезнь.
Лейкемия (лейкоз) – это злокачественное заболевание кровеносной системы, ее еще называют раком крови.
Существует 4 основных формы лейкемии:
1. Острая миелоидная лейкемия (ОМЛ);
2. Хроническая миелоидная лейкемия (ХМЛ);
3. Острая лимфобластная лейкемия (ОЛЛ);
4. Хроническая лимфоцитарная лейкемия (ХЛЛ).
Почему возникает лейкемия?
Точных причин, почему возникает этот вид рака, на данный момент не установлено.
Лейкемия возникает, когда повреждается расположенная в клеточном ядре и несущая наследственную информацию ДНК, что, в свою очередь, может повлиять на гены.
Однако существуют факторы, которые увеличивают риск заболеть:
большое количества излучения; воздействие на организм бензола;
курс некоторых видов химиотерапии при лечении иных видов рака;
Все это вызывает повреждение ДНК, которое может послужить тому, что вероятность лейкемии повысится.
Что происходит в организме при лейкемии?
Костный мозг людей с лейкемией производит большое количество белых кровяных клеток, которые называются лейкозными. Эти клетки не функционируют как нормальные белые клетки и растут быстрее. К тому же они не прекращают расти, когда это обычно должно происходить.
Постепенно лейкозные клетки вытесняют здоровые клетки крови, из-за чего могут возникать кровотечения, анемия и инфекции. Далее лейкозные клетки могут распространиться на лимфатические узлы и другие органы.
Влияет ли наследственность на риск заболеть лейкемией?
Большинство заболевших лейкемией не имеют родственников с той же болезнью. При этом, однако, зарегистрировано несколько случаев, когда лейкемией заболевают несколько членов семьи.
Определенные генетические основы рака крови на сегодня неизвестны, однако есть вероятность, что генетическая предрасположенность может играть какую-то роль. Дело в том, что у некоторых людей с генетическими заболеваниями - синдром Дауна и синдром Блума - лейкемия встречается чаще.
Кто и каким видам лейкемии больше подвержен?
Лейкемия составляет примерно 3% из всех видов рака. Среди детей чаще всего встречается ОЛЛ, у подростков диагностируют ОМЛ и ХМЛ чаще, чем ОЛЛ и ХЛЛ.
ХЛЛ редко диагностируется в возрасте до 40 лет. ОМЛ и ОЛЛ значительно часто встречается у людей старше 60 лет, риск развития ХЛЛ также увеличивается с возрастом.
Какие симптомы могут указывать на лейкемию?
Лейкемия проявляется по-разному. Обычно при лейкемии наблюдаются следующие симптомы:
повышенная температура и усиленное потоотделение по ночам;
головные боли; синяки и кровотечения;
боли в костях или в суставах;
боли в животе из-за увеличения селезенки;
увеличение лимфатических узлов в подмышках, в паху или на шее;
Некоторые заболевшие могут вообще не иметь никаких симптомов, и рак обнаруживают случайно при анализе крови. Обычно анализ показывает аномально большое или наоборот малое число лейкоцитов. Может быть снижено число тромбоцитов, а также наблюдаться характерные при анемии изменения - уменьшение числа эритроцитов.
Иногда встречаются симптомы совершенно разных болезней, но которые вызваны лейкемией. Например, усталость; инфекции, не поддающиеся лечению антибиотиками и длящиеся долго; кровотечения из десен и носа - они могут быть результатом сниженного числа тромбоцитов. На теле лейкемия может проявляться мелкими красными точками и синими пятнами и так далее. Любые симптомы, однако, требуют клинического исследования и могут быть никак не связаны с лейкемией.
Как лечат лейкемию?
Как будет проходить лечение, зависит от каждого отдельного случая. На лечение влияет несколько факторов - тип лейкемии, стадия болезни, возраст и общее состояния здоровья.
При острой лейкемии больному требуется быстрое лечение - это позволит остановить сильный рост лейкозных клеток. Часто своевременное лечение острого лейкоза позволяет достичь ремиссии. Однако при этом есть риск, что болезнь снова активизируется.
Хронический тип лейкемии редко удается остановить полностью, но терапия помогает бороться с болезнью.
Какие виды лечения применяют при лейкемии?
Химиотерапия. Это главный метод лечения большинства типов лейкемии, во время которого погибают раковые клетки.
Лучевая терапия. Тут используются высокие дозы рентгеновского излучения, чтобы убить раковые клетки и уменьшить рост лимфатических узлов и селезенки. Лучевую терапию могут проводить перед трансплантацией стволовых клеток.
Трансплантация стволовых клеток. Стволовые клетки способны восстанавливать производство нормальных клеток крови и укреплять иммунную систему. Перед пересадкой проводят лучевую или химиотерапию, чтобы разрушить клетки костного мозга и освободить пространство для новых стволовых клеток. Эти процедуры также помогают ослабить иммунную систему настолько, чтобы новые стволовые клетки прижились.
Биологическая терапия. Это лечение заключается в том, что используются специальные лекарства, повышающие естественную защиту организма от рака.
Какой прогноз выживаемости при лейкемии?
Более 95% детей достигают полной ремиссии. Среди взрослых 60-80%, имеющих рак крови, могут достигать полной ремиссии при стандартном лечении, а 35-40% взрослых с этим диагнозом после агрессивного лечения могут прожить более 2 лет. Более молодые люди с лейкемией живут дольше после лечения.
При этом выживаемость зависит от уровня жизни: в развитых странах смертность ниже.
Больные и их родственники, узнав о тяжелом диагнозе, хотят узнать, сколько живут с лейкемией. Здесь нельзя ответить однозначно, так как это онкологическое заболевание крови проявляется в различных формах, также имеют значение возраст и общее состояние здоровья пациента, наличие сопутствующих осложнений. Все негативные факторы нужно учитывать и устранять, чтобы повысить продолжительность жизни больного и ее качество.
Какие процессы влияют на самочувствие больного
У человека с лейкемией в кровь выбрасываются незрелые лимфо- и лейкоциты, лишённые защитных функций. Уровень эритроцитов падает и в тканях не происходит должный кислородный обмен. Нарушается периферийное кровоснабжение, снижается уровень тромбоцитов, кровь перестает сворачиваться, внутренние органы увеличиваются и отекают.
Онкология развивается на фоне наследственных и генетических отклонений. Лейкемия прогрессирует под влиянием на организм алкоголя, никотина, вредных пищевых продуктов, канцерогенов. Особый фактор, влияющий на развитие рака крови – радиационное облучение женщины во время вынашивания плода или влияние больших доз излучения на организм взрослого человека.
Питание
Сейчас мы расскажем вам несколько советов, которые подойдут как для тех, кто болеет, так и для тех, кто находится в восстановлении после терапии. Чтобы уменьшить вероятность рецидива нужно:
- Больше ешьте растительной пищи богатой антиоксидантами.
- Из мяса и рыбы выбирайте только нежирные продукты.
- Запрещено употреблять алкоголь и курить.
- Ешьте мелкими порциями 5-6 раз в день. Если чувствуете голод, поешьте.
- Во время беременности при лейкозе проходите регулярное обследование и действуйте согласно рекомендациям вашего лечащего врача.
- Жить нужно с улыбкой и с боевым настроением. Врачи и ученые говорят, что плохое настроение ухудшает прогноз.
Нельзя есть
- Консервы
- Соления
- Сильно соленую и острую пищу.
- Сладкую и обычную газированную воду.
- Пищу с красителями, канцерогенами.
- Жирное мясо.
- Сладкое, мучное.
Продолжительность жизни при раке крови
При лейкозе на выздоровление влияют следующие факторы:
Хронический лейкоз не способен становиться острым и наоборот. Однако на фоне постоянного длительного процесса развивается волосатоклеточная лейкемия. Этот так называемый раковый криз подавляется и в 96% случаев пациент входит в десятилетнюю ремиссию.
Статистические данные среди разнополых и разновозрастных пациентов:
- От острого лейкоза умирают 30% мужчин в течение года после обнаружения заболевания. В течение следующих 5 лет выживают 50% представителей сильного пола.
- Среди женщин смертность от лейкемии составляет 35% за первый год и 50% в течение 5 лет.
- Десятилетняя выживаемость для мужчин составляет 48%, для женщин – 44%.
- Пожилые люди при подтверждении диагноза умирают от лейкоза в 2 раза быстрей молодых.
- После десятилетнего лечения 40% людей сохраняют жизнь.
- Больной ребёнок легче переносит лечение и восстановление. Анализ крови может стать нормальным уже после первого курса химиотерапии. В детском возрасте лейкоз излечим.
Люди живут с хронической формой болезни и не подозревают о собственном состоянии, в то время как острая форма выражается яркими симптомами. Это позволяет провести раннюю диагностику и начать интенсивное лечение, увеличивающее продолжительность жизни. Заболевание лечится, но всегда остаётся риск развития рецидива.
Если с лейкозом не обратиться за медицинской помощью, смерть наступит в течение месяца. Симптомы будут нарастать, а жизненно-важные органы работать на пределе. Вначале возникнут признаки острой интоксикации:
- Боль во всём теле;
- Тошнота;
- Асцит;
- Кожные покровы станут сине-чёрными;
- Высокая температура;
- Расстройство зрения;
- Селезёнка сильно увеличится, выпирая в левом подреберье.
В последние дни перед кончиной происходит помутнение сознания, человек может потерять речь. Боль в теле не даёт возможности двигаться, ротовая полость покрывается язвами, что затрудняет приём пищи. Постепенно отключаются все органы, наступает смерть. При вскрытии обнаруживается острая сердечная и почечная недостаточность.
Лимфобластный острый лейкоз: прогноз заболевания
Результаты лечения зависят от нескольких факторов:
- Типа лейкемии и стадии на момент постановки диагноза.
- Уровня реагирования на химиотерапевтическое лечение.
Из всех взрослых до 4-х из 10 человек (40%) будут жить, по крайней мере, 5 лет. Некоторые из этих пациентов будут вылечены окончательно, в иных случаях существует риск возврата заболевания. Это называется “вторичный лейкоз”. Вторичный лейкоз развивается после химиотерапии от лечения предыдущей опухоли, когда повреждаются клетки костного мозга. Однако, даже после рецидива остается некоторый процент случаев, когда наступает повторная ремиссия.
ВАЖНО ЗНАТЬ: Рак крови – симптомы у детей
Лечение
Заболевание смертельно, но вылечить возможно. В Израиле построено множество онкогематологических центров, устраняющих рак крови у взрослых и детей.
Высококвалифицированные врачи проводят цитогенетические, иммуногистохимические и молекулярно-генетические исследования для определения нюансов заболевания и назначения максимально эффективного лечения.
Исследуемый материал представлен кровью, биопсией костного мозга и спинномозговой жидкости. Для уточнения диагноза применяют инструментальные методы диагностики.
Пациент находится в стационаре во время лечения. Человеку вводят химиотерапию до достижения ремиссии. При тяжёлом течении патологического процесса рекомендуется пересадить костный мозг.
Операцию по трансплантации донорских стволовых клеток проводят и в России, но израильские онкогематологи располагают расширенным арсеналом лечебных тактик. При пересадке костного мозга прогноз на жизнь увеличивается до 90% в случае приживления чужого биоматериала.
Главные виды лейкозов
- Острый лимфобластный лейкоз.
- Острый миелоидный лейкоз.
- Хронический лимфоцитарный лейкоз.
- Хронические миелоидный лейкоз.
Предпосылки и симптомы
Пока что медики не выяснили точных причин, которые провоцируют развитие лейкоза. Каждый год регистрируется порядка 35 новых случаев на 1 миллион населения. Структура данной мутации очень сложна и зависит от многих сугубо индивидуальных нюансов. Однако факторы, которые могут спровоцировать её возникновение, медикам выделить удалось. Так, мутация может возникнуть из-за:
- воздействия повышенной радиации;
- работы на вредном производстве;
- наследственной предрасположенности;
- продолжительной химиотерапии;
- курения;
- хромосомных заболеваний;
- тяжёлых вирусов (ВИЧ, например);
- химических ядов, содержащихся в воздухе или пище.
Все эти факторы могут спровоцировать острый лейкоз крови. Но сколько живут с данным заболеванием? Если вовремя обратить внимание на симптомы и обратиться за помощью, то можно продлить себе существование. Пациенту стоит беспокоиться при возникновении повышенной слабости, быстрой утомляемости, ничем не обусловленных скачков температуры тела, потливости по ночам, частых головных болей, резкой потери веса, бледности кожных покровов и отсутствия аппетита. К более специфичным симптомам относится частое образование синяков, боли в костях и суставах, сухая кожа с желтушной окраской, мелкая сыпь, ухудшение зрения, плохое заживление ран, проблемное мочеиспускание и одышка.
Явления, вызывающие недуг
С точностью на 100% назвать причины рака крови на сегодня не удалось никому, но, тем не менее, существует перечень факторов, способных спровоцировать его развитие. Речь идет об онкологических заболеваниях, которые были ранее, о врожденных аномалиях, а также отклонениях в функционировании крови и сосудов. Оставляет отпечаток на здоровье человека влияние значительных уровней радиации и некоторых химических веществ. Также велика вероятность заболеваемости у людей, имеющих в своем роду родственников, страдающих лейкозом в прошлом. К возбудителям ракового процесса относится и длительное применение сильнодействующих лекарств.
Осторожно! Довольно часто случается так, что болеют люди, не попадающие в группу риска ни по каким показателям. Поэтому целесообразно раз в полгода проходить профилактическое обследование, ну и, конечно же, вести здоровый образ жизни.
Что это такое?
ОМЛ — злокачественная трансформация, охватывающая миелоидный росток кровяных клеток.
Пораженные кровяные тельца постепенно заменяют здоровые, и кровь перестает полноценно выполнять свою работу.
Это заболевание, как и другие типы лейкозов, именуют раком крови в повседневном общении.
Слова, из которых состоит это определение, дают возможность понять его лучше.
Лейкоз. При лейкозе измененный костный мозг начинает активно вырабатывать лейкоциты — кровяные элементы, которые ответственны за поддержание иммунной системы — с патологической, злокачественной структурой.
Они замещают собой здоровые лейкоциты, проникают в разные части организма и формируют там очаги поражения, схожие со злокачественными новообразованиями.
Отличия здоровой крови от больной лейкозом
Миелобластный. При ОМЛ начинается избыточное продуцирование пораженных миелобластов — элементов, которые должны превратиться в одну из разновидностей лейкоцитов.
Они вытесняют здоровые элементы-предшественники, что приводит к дефициту других кровяных клеток: тромбоцитов, эритроцитов и нормальных лейкоцитов.
Острый. Это определение говорит о том, что продуцируются именно незрелые элементы. Если пораженные клетки находятся в зрелом состоянии, лейкоз называется хроническим.
Острый миелобластоз отличается стремительным прогрессированием: миелобласты в крови разносятся по организму и вызывают тканевую инфильтрацию.
Диагностика
Острая лейкемия выявляется с применением ряда диагностических мероприятий.
Диагностика включает в себя:
- Развернутый анализ крови. С его помощью выявляется содержание в крови бластных элементов и уровень остальных кровяных телец. При лейкемии обнаруживается избыточное количество бластов и сниженное содержание тромбоцитов, зрелых лейкоцитов, эритроцитов.
- Взятие биоматериала из костного мозга. Применяется для подтверждения диагноза и проводится после проведенных обследований крови. Этот метод применяется не только в процессе диагностики, но и на протяжении лечения.
- Биохимический анализ. Дает информацию о состоянии органов и тканей, содержании различных ферментов. Этот анализ назначается для получения развернутой картины поражения.
- Другие виды диагностики: цитохимическое исследование, генетическое, УЗИ селезенки, брюшной полости и печени, рентген зоны груди, диагностические мероприятия для выявления степени поражения головного мозга.
Могут быть назначены и другие методы диагностики, в зависимости от состояния пациента.
Осложнения
Всё-таки нельзя отрицать тот факт, что есть случаи, в которых медицина бессильна. Прогноз неутешителен, если в организме человека вместе с инфекциями есть грибковые поселения. Они устойчивы даже к самым мощным антибактериальным препаратам. Бывают случаи, в которых организм человека слаб настолько, что потеря иммунитета становится несовместимой с его жизнью.
Если у пациента выявили форму лейкоза, ранее не описанную в медицине, то, скорей всего, сделать ничего не получится. Она не поддается ни лучевой, ни химической терапии. Ремиссия в этом случае не достижима, а из-за этого становится невозможной и трансплантация костного мозга.
Кроме того, к смерти могут привести внезапные кровотечения и скрытые аневризмы головного мозга. Также может наступить, если человека настигло инфекционное осложнение при ослабленном иммунитете.
Почему ухудшается качество жизни пациента
При лейкозе резко повышается численность лимфоцитов и лейкоцитов, которые не способны обеспечивать иммунную защиту. Возникает кислородное голодание клеток из-за недостатка эритроцитов. Попадая вместе с кровотоком во внутренние органы, раковые клетки усиливают клинические проявления:
- трансформируется механизм периферийного кровоснабжения;
- кровь становится вязкой;
- увеличиваются поджелудочная железа, печень, селезенка, лимфатические узлы;
- развивается вторичная недостаточность внутренних органов.
В результате ухудшается самочувствие больного, появляются мигрени, падает зрение, исчезает аппетит. Сильная утомляемость сопровождается повышенной температурой, лихорадочным состоянием, носовыми кровотечениями. Тело покрывается гематомами, сыпью, синяками. Возникают отечность, кашель, суставные боли.
Качество жизни человека, больного лейкемией, ухудшается из-за следующих факторов, приводящих к прогрессированию патологии:
- алкоголь, курение и другие вредные привычки;
- продукты, содержащие консерванты;
- воздействие излучения, канцерогенных веществ, онкогенных вирусов;
- наследственность или врожденное заболевание.
Читайте также:

