Скрининг рака шейки матки что это такое
Скрининг рака шейки матки – это обязательная диагностическая процедура, которую необходимо регулярно проходить всем пациенткам, входящим в группу риска развития такого опасного заболевания.
Все дело в том, что такой недуг на начальной стадии развития практически никак себя не проявляет. От своевременной диагностики опухоли шейки матки может зависеть прогноз лечения и даже жизнь пациентки. При помощи скрининга определяется предраковое патологическое изменение тканей, которое при отсутствии соответствующей терапии может перейти в онкологию.
Определение
Диагностика рака шейки матки под названием скрининг проводится в современных клиниках с хорошо организованной системой для наблюдения и лечения пациенток с опасными гинекологическими патологиями. Если в процессе обследования будет обнаружено предраковое состояние или онкология на начальной стадии развития, медики обеспечат соответствующее лечение пациентки.

Во время скрининга выполняется сразу несколько тестирований. Чаще всего для постановки точного диагноза медики исследуют Мазок шейки матки по Папаниколау. Своевременное проведение такого обследования позволяет минимизировать смертность от онкологии среди женщин детородного возраста. Кроме того, существует несколько дополнительных скрининг тестов – VIA, VILI, HPV.
Специальные программы скрининга разрабатываются и управляются на центральном уровне, что позволяет охватить большинство женщин, входящих в группу риска развития опасных гинекологических патологий.
Показания
Кто же входит в группу риска развития рака шейки матки? Такое понятие достаточно относительное. Все дело в том, что такая опасная патология может развиваться у любой женщины, у которой уже были интимные отношения.
Одной из причин возникновения патологии является ВПЧ. Однако вирус папилломы может поражать даже девственниц и совсем молодых девушек. Такие исследования подтверждают, что заболевание передается не только половым путем, а значит, скрининг необходимо делать всем представительницам прекрасного пола.
Американские гинекологи рекомендуют сдавать мазок на скрининг рака шейки матки один раз в год. Процедуру должны проходить пациентки, достигшие 18-летнего возраста. Если первые 2 исследования прошли успешно и ВПЧ обнаружено не было, периодичность проведения обследования можно сократить до 1 раза в 2 года.
Риск развития вируса папилломы человека особенно возрастает в первые годы начала активной половой жизни. К 20-30 годам такая патология обнаруживается у 25% девушек, однако постепенно она исчезает самостоятельно, и только в редких случаях развиваются рецидивы. Это происходит из-за активизации иммунной защиты организма.
Во время скрининга медик обнаруживает патологически опасные участки ткани на шейке матки. ВПЧ выявляется как правило еще до того, как иммунитет начинает его подавлять. В России рекомендуется проводить такой анализ пациенткам, достигшим 25-летнего возраста с разными интервалами.
После 60 лет риск развития рака шейки матки минимален. Если 2 предыдущих анализа были нормальными, исследования можно прекращать. Медики утверждают, что онкология у пациенток после климакса развивается в очень редких случаях. Поэтому для избавления от лишних переживаний скрининг можно не делать без особых показаний.
Особенности
Многие пациентки опасаются скрининга, так как его результат очень важен для любого человека. Из-за чрезмерной тревоги за состояние своего здоровья некоторые женщины сдают анализ каждые 6 месяцев. Делать этого не нужно, ведь достаточно планового ежегодного обследования. Статистика показывает, что обследование, выполняемое 1 раз в год, только на 1% эффективнее, чем 2-годовое.
В ближайшем будущем медики планируют ввести вакцинацию пациенток от ВПЧ. При таких условиях основным показанием для скрининга будет наличие вируса. Интервал обследования можно увеличить до 1 раза в 3-5 лет.
Мазок из шейки матки гинеколог изымает во время обычного осмотра. Для этого медик использует специальный деревянный шпатель и ватную палочку. Некоторые доктора предпочитают использовать шпатели из пластика с вытянутым кончиком, так как в дереве могут застревать клетки эпителия, что значительно искажает результаты исследования.
Опухоль шейки матки до определенного момента может развиваться без каких-либо симптомов. Первые подозрения могут возникнуть у пациентки, когда проявятся визуальные изменения – кровотечения, боли, нарушения цикла менструации.

УЗИ шейки матки при раке показывает:
- Состояние матки и других внутренних репродуктивных органов;
- Изменение состояния лимфатических узлов;
- Контуры шейки матки и новообразования;
- Нарушения состояния кровеносных сосудов;
- Скорость роста и развития новообразования;
- Степень прорастания опухоли;
- Распространение опухоли на другие прилегающие к матке внутренние органы;
- Метастазы.
Как выглядит рак шейки матки при осмотре? В самом начале развития опухоль представляет собой овал, с ровными краями и плохой эхогенностью. Постепенно новообразование может разрастаться, менять форму и очертания, кровить. Во время УЗИ медик обнаруживает, что шейка матки приобретает бочкообразную форму. Контуры опухоли покрываются небольшими бугорками, становятся неровными.
Если своевременно не приступить к лечению рака шейки матки, опухоль может распространиться на мочеточники. Параллельно с ультразвуковым исследованием половых органов гинеколог нередко назначает пациентке обследование почек.
Первые симптомы рака шейки матки проявляются на второй стадии развития заболевания. Именно в это время опухоль становится различимой на УЗИ. При помощи скрининга можно выявить рак на первой стадии развития, что позволяет назначить более эффективное лечение и добиться положительных результатов.
Рекомендуется незамедлительно записаться на диагностику, если вы обнаружили следующие тревожные симптомы:
- Частые приступы слабости, быстрая утомляемость, анемия.
- Выделения из влагалища желтого цвета или с примесью крови.
- Повышение температуры тела без каких-либо видимых причин.
- Боль в области таза и живота.
- Развитие хронических патологий органов мочеполовой системы.
- Частые расстройства кишечника – диарея или, наоборот, запор.
Результаты
У здоровой взрослой женщины шейка матки имеет цилиндрическую форму, а в поперечном сечении напоминает овал с ровными краями. Стандартные размеры этого органа – 29х26х29 мм. Допускается незначительное отклонение от нормы, но не более 8 мм. Мышечные ткани однородные. На разных фазах менструального цикла состояние шейки матки не меняется.
Чтобы выявить опасную патологию, и поставить максимально точный диагноз пациентке, медик должен провести комплексное обследование. Такая диагностика включает:
- Скрининг рака шейки матки. Исследование выявляет рак и предраковые изменения на самых ранних стадиях.
- Кольпоскопия. Обследование, которое поможет выявить эрозию шейки матки, и подобрать наиболее эффективное лечение патологии.
- УЗИ. Исследование шейки матки при помощи ультразвуковых волн позволит определить патологические участки эпителиальной ткани.
После выявления новообразования медик делает биопсию, чтобы проверить стадию развития онкологии, наличия метастаз и пр. Если во время УЗИ цервикальный канал не имеет четких границ, стенки матки слишком плотные, в ней есть неоднородная структура, жидкость, можно делать выводы о развитии рака шейки матки.
В современных клиниках скрининг на рак шейки матки оказывается максимально точным. Образцы слизистой изучаются методом автоматизированного просмотра, что позволяет исключить человеческий фактор, а также получить максимально точные результаты.
Использование компьютерной техники делает диагностику менее трудоемкой, незначительно увеличивая при этом стоимость обследования. Дополнительного ручного пересмотра и контроля результатов не понадобится.
При помощи автоматизированного просмотра мазков как правило обнаруживается больше патологически опасных участков ткани и очагов заболевания, вызванных легкой дисплазией.
Такая диагностика иногда называется первичным скринингом, который выполняется непосредственно перед цитологическим анализом. Вручную пересматриваются только те анализы, в которых выявлены патологические изменения.
Жидкостная цитология
Одним из наиболее распространенных и точных типов скрининга рака шейки матки является жидкостная однослойная цитология. После изъятия Пап мазка медицинские инструменты гинеколога погружают в специальную жидкость, которая смывает клетки исследуемой ткани. После этого анализ помещают в центрифугу, для удаления крови, слизи и прочих примесей. Отдельные клетки размещаются на предметном стекле, рассматриваются под микроскопом.
Такие лабораторные мазки отличаются самым высоким качеством, что позволяет получить максимально точный результат диагностики. Это исследование цитологии шейки матки используется для параллельной диагностики сопутствующих гинекологических патологий (ВПЧ, гонореи, хламидиоза).
Однослойный образец клеток максимально чувствителен, и может более точно выявить дисплазию, чем обычный скрининг. Однако существуют определенные препятствия для проведения такого анализа. Нельзя выполнить однослойную жидкостную цитологию при скудных мазках. Стоимость такой диагностики достаточно высокая, и не каждой пациентке по карману.
Каждая женщина должна заботиться о здоровье репродуктивной системы, регулярно посещать гинеколога, проходить профилактическое диагностическое обследование. Это позволит выявить опасные гинекологические патологии на ранней стадии развития, быстро и эффективно избавиться от недуга.
Профилактические меры предусматривают вакцинацию, регулярное проведение кольпоскопии. Также медики настоятельно рекомендуют пациенткам отказаться от алкоголя, курения, прочих вредных привычек. Ответственно выбирайте половых партнеров. Гормональные таблетки принимайте только по назначению врача. Тщательно соблюдайте правила интимной гигиены.

Основная цель, с которой врачами-гинекологами проводится скрининг рака шейки матки (РШМ) , раннее выявление этой опасной патологии. Почти половина случаев первичного его выявления заканчивается летальным исходом потому, что диагноз ставится на поздних стадиях. При своевременном выявлении он излечивается щадящими методами.
Скрининг шейки матки: что это такое и какую пользу он приносит?
Скринингом называются профилактические мероприятия, направленные на выявление заболевания у пациентов, входящих в группу риска, но не имеющих клинических симптомов. В данном случае в группу риска входят все женщины репродуктивного возраста. Для них и разработаны программы скрининга рака.
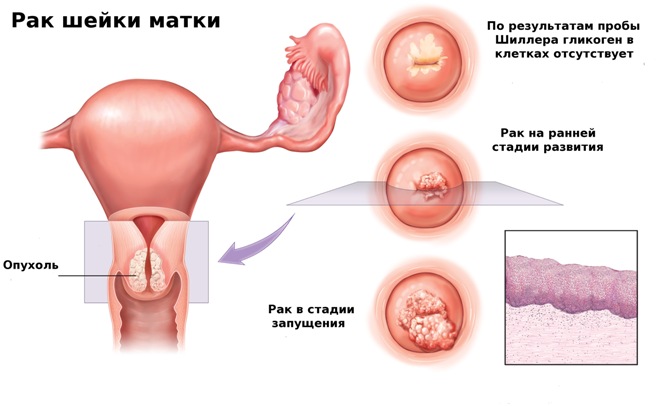
В ходе скрининга выявляются предраковые заболевания, повышающие вероятность развития рака. Если цитологический скрининг рака шейки матки проводятся регулярно, то даже злокачественная опухоль будет обнаружена на ранней стадии, когда есть возможность применения щадящих методов лечения, а шансы на достижение стойкой ремиссии высоки.
Кому из женщин следует проходить скрининг на рак шейки матки?
Особое внимание проведению онкологических скрининг-исследований следует уделить женщинам с наличием факторов риска его развития. Факторами риска считаются:
- раннее вступление в половую жизнь (до совершеннолетия),
- наличие признаков раннего полового созревания (начало первой менструации до 12 лет),
- ранняя первая беременность (в 18-19 лет и ранее),
- 2 и более медицинских аборта в анамнезе,
- наличие хронических воспалительных процессов в органах малого таза,
- большое число половых партнеров и частая их смена,
- наличие вредных привычек, в частности курения.
Повышает вероятность развития РШМ дисбаланс гормонального фона, поэтому женщинам с нерегулярным менструальным циклом и другими признаками гормональных нарушений также следует проявить бдительность.
Нельзя забывать и про основную причину развития РШМ , инфицирование вирусом папилломы человека. Если у женщины был выявлен этот вирус, особенно высокого онкогенного риска, визиты к гинекологу должны быть регулярными.

После первого полового акта в течение 3 лет женщина должна пройти первое профилактическое обследование на рак. Если половых контактов не было, то первый скрининг должен быть сделан в 21 год.
Согласно рекомендации специалистов Всемирной Организации Здравоохранения, прекратить регулярное прохождение скрининга могут женщины, которым исполнилось 65 лет, при условии, что:
- за последнее десятилетие в мазках из цервикального канала и с поверхности шейки матки отсутствовали патологические изменения,
- 2 последних исследования дали отрицательные результаты.
При наличии признаков предракового состояния, а также после перенесенных хирургических вмешательств по поводу новообразований шейки скрининги продолжаются независимо от возраста пациентки.
Особенности и разнообразие методов
Цитологическое исследование (цитология) , метод, направленный на выявление патологических изменений на клеточном уровне. Он основан на исследовании содержимого цервикального канала и мазков, взятых с влагалищной части поверхности шейки. В полученном материале выявляются клетки с признаками нарушения процессов деления, то есть клетки, которые могут дать начало злокачественной опухоли.
В зависимости от способа получения материала для исследования цитология подразделяется на традиционную и жидкостную.
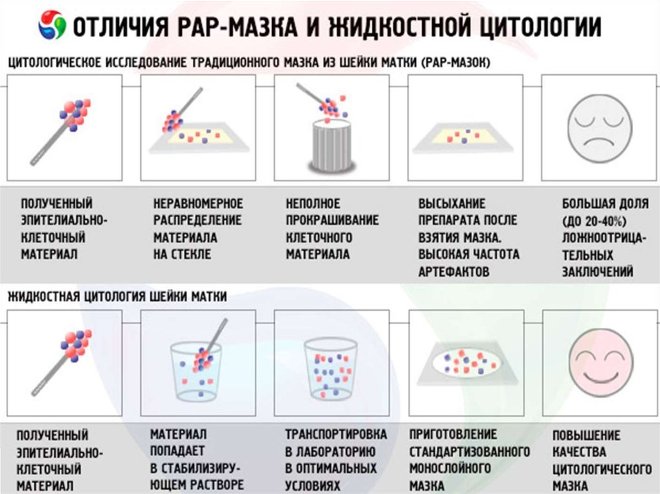
Традиционная цитология заключается в нанесении мазков на предметные стекла и последующем их изучении врачом-цитологом. Для того чтобы упростить изучение структуры клеток и повысить точность исследования, мазки перед просмотром окрашиваются специальными красителями по одному из принятых методов (по Романовскому-Гимзе, Лейшману, Папенгейму и т.д.).
Традиционная цитология имеет ряд недостатков, в их числе высокая вероятность получения ложноотрицательных результатов. Одна из причин ложноотрицательных тестов , неполноценное взятие материала. Поэтому более точным методом исследования считается цитология жидкостная.
Автоматизированный просмотр материала осуществляется с помощью автоматического цитоанализатора Брамберга. Мазки наносятся на предметное стекло в виде равномерного тончайшего слоя клеток. Они окрашиваются, и предметное стекло погружается в специальный аппарат.
Аппарат сканирует загруженные образцы и направляет данные в компьютер, который обрабатывает результаты. Они внимательно изучаются врачом-цитологом, и некоторые стекла просматриваются под микроскопом. Так как мазки с отклонением от нормы проходят двухэтапный анализ, повышается точность и достоверность полученных заключений.
В основе жидкостной цитологии лежит помещение препарата не на предметное стекло, а в специальный контейнер, наполненный жидкостью. Данная методика имеет более высокую чувствительность, чем традиционная цитология, поскольку:
- клетки, которые транспортируются в специальной жидкости, не утрачивают свою изначальную структуру и иммунохимические свойства,
- в полученном мазке отсутствует воспалительный экссудат и кровь,
- становится возможным исследование материала различными методами,
- есть возможность автоматизации процесса.
Многие доктора склоняются к тому, что эффективность скрининговой диагностики напрямую зависит от точности методов, которые при этом применяются. Учитывая, что традиционная цитология часто демонстрирует ложноотрицательный результат, ее нельзя считать достоверным методом исследования.
Поэтому целесообразно более активное внедрение жидкостной цитологии с автоматизированным просмотром. Если клиника имеет возможность применения современного оборудования и проведения жидкостной цитологии, то ее можно рекомендовать пациенткам, особенно входящим в группу риска.
Вирус папилломы человека считается одной из главных причин развития РШМ. Поэтому диагностика папилломавирусной инфекции относится к важнейшим элементам скрининга наряду с цитологическим исследованием.
Чувствительность теста на ВПЧ выше, чем чувствительность цитологии, но при этом его специфичность ниже. Более полную картину можно получить, сопоставляя результаты этих исследований.
Когда лучше всего сдавать цитологический анализ?
Мазок на цитологию можно сдать в любой день вне менструации при условии, что женщина за последние 2 суток:
- не вступала в половые контакты,
- не применяла влагалищные свечи, контрацептивы и т.д.,
- не спринцевалась,
- не проходила лечение по поводу гинекологических заболеваний.
При подозрении на кольпит, цервицит, воспаление матки и придатков мазок на цитологию следует забирать после исключения диагноза или лечения заболевания.
На результат исследования может повлиять наличие воспалительного экссудата, крови, спермы и компонентов лекарственных средств в исследуемом материале. Имеет значение наличие сопутствующих заболеваний (в частности эндометриоза, новообразования тела матки). Поэтому при получении неудовлетворительных результатов пациентке назначается обследование.

Результаты цитологического исследования
По результатам исследования врач может выдать следующее заключение:
- норма,
- воспалительный тип мазка,
- дисплазия низкой или высокой степени,
- наличие атипичных клеток,
- рак.
По возможности уточняется степень и характер выявленных изменений.
Ознакомиться с результатами исследования пациентка может у лечащего врача. Средний срок проведения анализа составляет 3-14 дней с момента забора материала. Сроки выполнения анализа устанавливаются клиникой. Некоторые лаборатории проводят исследование в экспресс-режиме (в течение нескольких часов).
Практика показывает, что чувствительность цитологических мазков по Папаниколау находится в пределах 30-80%. Чувствительность жидкостной цитологии выше.
Повышает достоверность результатов соблюдение техники забора материала и сдача анализов в подходящие дни. Правильная техника забора обеспечивается подготовкой медицинского персонала, а день для сдачи анализа выбирает женщина, учитывая рекомендации доктора.
Как часто необходимо проводить процедуру?
Наибольшее значение скриниговая диагностика имеет для пациенток в возрасте от 25 до 50 лет. Первые 2 скрининга проводятся с интервалом в 1 год, затем (при условии получения отрицательных результатов) с интервалом в 3 года. После 50 лет при отсутствии признаков патологии частота проведения скрининговых обследований сокращается до 1 раза в 5 лет.
При получении сомнительных результатов повторное исследование проводится через 3 месяца.
За 3 месяца могут самоустраниться изменения, связанные с дисбалансом половых гормонов. Станут более выраженными патологические изменения, что позволит их дифференцировать.
РШМ , наиболее часто выявляемая у беременных онкологическая патология. Изменение гормонального фона может провоцировать развитие опухолевых процессов, поэтому на стадии планирования беременности важно исключить предраковые состояния и рак.
Злокачественное новообразование шейки матки — опасное заболевание. Для ранних стадий рака характерно отсутствие симптомов или ощущение незначительного дискомфорта. Для поздних — болезненные ощущения в области малого таза, необычный характер и длительность менструаций, боль во время полового акта, контактные кровотечения (после коитуса, гинекологического осмотра или спринцевания), кровянистые выделения в менопаузе, слабость, быстрое снижение веса, анемия, повышение СОЭ, субфебрильная температура (до 37,5°C).
Прогноз зависит от стадии, на которой обнаружено заболевание. При первой пятилетняя выживаемость достигает 78%, а при четвертой — всего 7,8%.
Поэтому каждой женщине нужно проходить скрининг рака шейки матки для выявления болезни на ранней стадии.
Возрастные показания
Наибольшей опасности развития этого заболевания подвержены женщины среднего возраста (35-55 лет), у молодых (от 15 лет) оно обнаруживается реже, а в 20% случаев выявляется в возрасте старше 65 лет. Считается, что после 65 лет ежегодный скрининг уже не обязателен при условии многолетних нормальных результатов, если пациентка не находится в группе риска.
Интервал прохождения
После начала половой жизни необходимо проводить первичный тест не позже, чем через 3 года после первого контакта, а впоследствии женщинам в возрасте с 21 года до 29 лет ежегодно проходить цитологический скрининг — исследование мазка по методу Папаниколау (ПАП-тест).
В случае инфицирования вирусом папилломы человека с течением времени риск развития заболевания нарастает, поэтому женщинам старше 30 лет проводится ПАП-тест в сочетании с тестом на выявление инфекции (ПЦР-анализ на онкотипы ВПЧ).
Как проводится обследование
Обследование не проводят во время менструации и при воспалительном процессе. За два дня до процедуры следует воздерживаться от половых контактов, спринцеваний, использования вагинальных свечей, кремов, тампонов, чтобы не снизить достоверность теста.
Основной процедурой является кольпоскопия, во время которой врач производит осмотр стенок влагалища и шейки матки специальным прибором — кольпоскопом, который дает возможность увеличения от 3 до 40 раз и оборудован источником света. Манипуляция не вызывает болезненных ощущений, дискомфорт может возникать при введении гинекологического зеркала, а также при взятии мазков со слизистой оболочки шейки матки. Взятый материал наносится на предметные стекла, окрашивается и исследуется под микроскопом.
Во время осмотра на шейку наносят уксусную кислоту для выявления предраковых заболеваний, например плоских кондилом, которые будут выглядеть на нормальной поверхности шейки матки как пятна другого цвета. При подозрении на атипию клеток проводится биопсия.
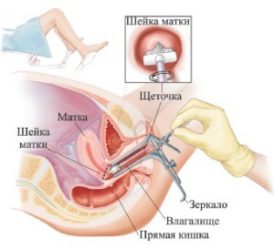
Высокотехнологичный метод диагностики — жидкостная цитология. С шейки матки материал забирают щеточкой, захватывающей клетки не только со всей поверхности шейки, но и из цервикального канала. Ее погружают в контейнер с раствором и отправляют в лабораторию. Раствор, в котором находятся все клетки со щеточки, загружается в аппарат для обработки, после чего материал наносится на стекло тонким равномерным слоем и окрашивается перед тем, как его исследует врач-цитолог. Все отобранные клетки оцениваются на возможность злокачественной трансформации.
Кроме того, этот раствор можно использовать для анализа на вирус папилломы человека, выявив при этом количество вируса и его тип. Также можно провести анализ на определение белка P16ink4a, обнаружение которого показывает, что вероятность злокачественного перерождения клетки высокая.
Таким образом, мазок берут один раз, взятый биоматериал используют для проведения трех анализов.
Расшифровка результатов

Результаты ПАП-теста могут выглядеть так:
1 класс — цитологическая картина в норме.
2 класс — изменение морфологии клеток. Может быть признаком воспалительного процесса в шейке матки или влагалище. Анализ необходимо повторить после выяснения причины воспаления и соответствующего лечения.
3 класс — выявлены единичные аномальные клетки (аномалии цитоплазмы или ядра). Необходима дополнительная кольпоскопия с биопсией и гистологическим исследованием материала.
4 класс — обнаружены отдельные клетки с явно выраженным озлокачествлением. Пациентка направляется на обследование к онкогинекологу с подозрением на злокачественное новообразование.
5 класс — наличие большого количества раковых клеток.
Выявление атипичных клеток может быть признаком воспаления при хламидиозе, гонорее, герпесе, ВПЧ и других заболеваниях, передающихся половым путем. В таком случае проводится лечение, а через 3 месяца анализ необходимо повторить.
ПАП-тест имеет достоверность 70-80%, поэтому для уточнения диагноза может потребоваться биопсия шейки матки с последующей гистологией.

Изменения шейки матки при раке и предопухолевых состояниях часто протекают бессимптомно и обычный осмотр не всегда укажет на патологию. Скрининговые программы позволяют своевременно выявить изменения, определить причину и назначить лечение.
Предрасположенность к раку шейки матки определяется генетическими маркерами, но вклад в развитие патологии составляет не более 1% из всех случаев. Большое влияние оказывают внешние и внутренние факторы. Нарушения гормонального фона и питания ткани, локальное состояние иммунитета — определяют внутреннюю причину, по которой возникают предраковые изменения. Ранняя активная половая жизнь, частая смена половых партнеров и частые роды, применение гормонсодержащих контрацептивных препаратов, наличие ИППП в анамнезе являются внешними факторами риска развития рака шейки матки.
В 85% случаев рак шейки матки ассоциирован с ВПЧ.
ВПЧ и рак шейки матки
ВПЧ — ДНК-содержащий вирус. Вирус обладает родством к эпителиальным клеткам. После проникновения в клетки, вирус запускает синтез собственного генетического материала. Зараженные эпителиальные клетки начинают активно делится. Но из-за нарушений, клетки эпителия остаются незрелыми. Эпителиальный пласт не формируется должным образом. Возникает дисплазия.
В шейке матки в 90% случаев вирус может элиминироваться из организма благодаря внутренним резервам организма женщины. Но длительное нахождение вируса в клетках в 10% случаев провоцирует цервикальные интраэпителиальные неоплазии (CIN). Выделяют три гистологических класса CIN: легкой (CIN I), умеренной (CIN II) и высокой степени (CIN III), при переходе одной в другую вероятность формирования рака увеличивается. Дисплазии легкой степени (CIN I) в 90% случаев инволюционируют в нормальную ткань или остаются в неизменном виде, 10% прогрессируют в CIN II. CIN II трансформируются в CIN III в 1 случае из 10. При персистенции ВПЧ более 3-х лет на фоне дисплазии высокой степени развивается рак. Такая ситуация наблюдается у половины женщин с диагнозом инвазивный рак.
Существует около 200 видов ВПЧ, но не каждый тип способен вызвать поражения шейки матки. ВПЧ 16 и 18 типов обычно выявляются при цервикальной интраэпителиальной неоплазии CIN III и инвазивном раке, поэтому назван вирусом высокоонкогенного типа. ВПЧ 6 и 11 типа часто ассоциирован с CIN I и CIN II и обладает низким онкогенным потенциалом.
Алгоритм скрининга
Полученный материал переносится на предметное стекло и окрашивается, после чего врач-цитолог исследует образец под микроскопом. Если мазок, не содержит цилиндрический эпителий, то образец считается неинформативным и исследованию не подлежит.
Процесс забора мазка не стандартизован, поэтому могут быть получены ложноотрицательные результаты. Для того, чтобы избежать ложных ответов, нужно соблюдать правила забора образца. Ответственность лежит на медицинском персонале, результат зависит от квалификации человека.
Ответственность за правильную подготовку к исследованию лежит на пациенте. Перед сдачей мазка на цитологию женщина должна придерживаться простых правил подготовки:
- перед исследованием за 24 часа нельзя спринцеваться, вводить во влагалище медикаменты и тампоны. За сутки необходимо исключить половой акт;
- забор мазков производиться до бимануального обследования и проведения расширенной кольпоскопии.
В таком случае образец не будет содержать посторонних элементов, и лаборатория сможет выдать достоверное заключение.
Результат цитологического анализа
Цитологическая интепретация клеточного состава должна быть представлена лечащему врачу в клинически значимых терминах и определениях. Существует несколько цитологических классификаций. Наиболее распространенные это классификация по Папаниколау и Бетдеста.
В соответствии с классификацией Папаниколау мазки делятся на 5 типов:
- I — нормальный цервикальный эпителий здоровой женщины;
- II — элементы воспаления, легкая атипия;
- III — дисплазия;
- IV — подозрение на рак;
- V — рак.
Классификация Бетесда является международной. Она создана в качестве унифицированного инструмента передачи информации между врачами-цитологами и врачами-клиницистами.
Образец, в котором клетки трудно поддаются дифференцировке, и врач не может определить связаны ли изменения с дисплазией или это реактивное состояние, выводятся в класс ASC-US. При постановке такого диагноза пациентка должна находится под динамическим наблюдением.
Если врач-цитолог видит, что в эпителии присутствуют изменения доброкачественные и нет никаких настораживающих морфологических признаков, выводит в заключении NILM. NILM также обозначает норму и реактивные изменения.
Соответствия цитологических заключений: корреляция между классификацией дисплазией/карциномой in situ/, Bethesda system 2001 года и классификацией по Папаниколау.
Читайте также:

