Какие анализы сдать при раке ротовой полости
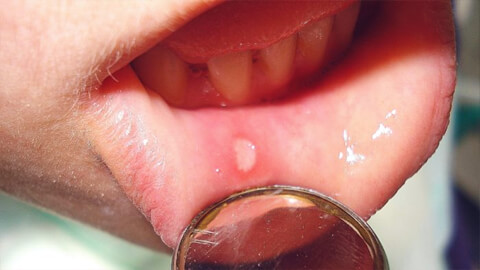
Рак полости рта - общее название группы онкологических заболеваний в которую входят: рак тела языка, дна ротовой полости, щеки, слюнных желез, десны, твердого неба и небно-языковой дужки,.
Основные формы заболевания
Форма рака ротовой полости определяется характером и внешним видом опухоли:
- Язвенная форма проявляется как незаживающая язва на слизистой оболочке полости рта, сопровождается разрастанием мягких тканей.
- Узловатая форма сопровождается уплотнениями (узелками) с четкими очертаниями. Со временем узелки увеличиваются, становятся более заметными.
- Папиллярная форма выглядит как свисающий нарост на щеке, небе или десне. Рак в такой форме проще лечить, так как болезнь локализована и не распространяется на окружающие ткани.
Виды рака ротовой полости:
- Рак десны самый распространенный вид злокачественных новообразований ротовой полости. На ранней стадии десна распухает, покрывается белесыми пятнами. Позже на их месте появляются язвы.
- Рак дна ротовой полости сопровождается множественными язвами с неровными очертаниями. Иногда приводит к ороговению слизистой оболочки вокруг язв.
- Рак неба поражает твердые и мягкие ткани свода ротовой полости. Заболевание нередко возникает в результате метастазирования рака головы и шеи. Ранние стадии проходят бессимптомно. На поздней стадии наблюдаются язвы и бляшки, уплотнения в слизистой оболочке неба.
Симптомы рака полости рта
Самый явный симптом – наличие незаживающей язвы на слизистой оболочке полости рта. Это повод немедленно обратиться к онкологу. Косвенными признаками онкологического заболевания могут быть:
- неприятные ощущения при жевании и глотании;
- слабость, необоснованная потеря веса;
- неадекватное восприятие вкуса знакомых продуктов;
- боль в ухе;
- неприятный запах изо рта.
Диагностика
При обнаружении одного или нескольких симптомов, указывающих на возможный рак полости рта, нужно обратиться к онкологу.
Первым этапом диагностики будет беседа с врачом, когда пациент изложит свои подозрения, расскажет о факторах риска, если они есть, хронических и перенесенных болезнях. Затем онколог осмотрит ротовую полость, голову, шею, прощупает лимфоузлы.
Точно диагностировать злокачественное новообразование можно только по результатам цитологического анализа мазка-отпечатка, взятого из язвы на слизистой. Также понадобится биопсия опухоли и гистологическое исследование полученного образца ткани.
Чтобы получить представление о размерах, форме и расположении новообразования, врач назначает компьютерную томографию. Найти возможные метастазы поможет позитронно-эмиссионная томография (ПЭТ), УЗИ лимфатических узлов, печени, рентген грудной клетки, биохимический анализ крови и радиоизотопное исследование.
По результатам анализов врач делает вывод о характере и стадии развития опухоли. Нулевая стадия – самая ранняя, она означает, что новообразование пока не вышло за пределы слизистой оболочки. При четвертой стадии – заболевание метастазирует и поражает внутренние органы.
Лечение рака полости рта
Для лечения применяют хирургическое удаление опухоли, лучевую терапию и химиотерапию:
- Хирургическое вмешательство - предполагает удаление новообразования. Если опухоль затронула кость, после завершения лечения делают операцию по реконструкции кости для восстановления утраченных функций анатомической структуры.
- Лучевая терапия - в самом начале развития опухоли может заменить хирургическое вмешательство. Когда новообразование уже достигло значительных размеров, и без операции не обойтись, облучение применяют для уничтожения оставшихся раковых клеток.
- Химиотерапия - введение противоопухолевых препаратов – уменьшает размеры опухоли, останавливает распространение метастазов. Химиотерапию проводят в сочетании с другими методами противоопухолевого лечения.
Профилактика рака полости рта
Застраховаться от рака полости рта на 100% невозможно, но снизить риск поможет отказ от курения и алкоголя.
- злоупотребление алкоголем,
- курение,
- плохая гигиена ротовой полости,
- постоянное травмирование слизистой в одном и том же месте (из-за острого скола зуба или неправильного прикуса).
К сожалению, рак может возникнуть у человека, который не курит, не употребляет алкоголь и выполняет все гигиенические процедуры. Однако вышеперечисленные факторы повышают вероятность образования злокачественных опухолей.
Онкологические заболевания на ранней стадии гораздо легче вылечить, чем запущенные формы, поэтому важно регулярно самостоятельно осматривать слизистую оболочку полости рта и проходить регулярное обследование у врача-стоматолога.
Данная страница носит информационно-справочный характер и не является публичной офертой.
- Причины и факторы риска
- Локализация
- Метастазы
- Симптомы рака полости рта
- Стадии заболевания
- Лечение
- Прогноз и выживаемость
- Профилактика
Злокачественные опухоли полости рта составляют около 6% от всех онкозаболеваний в целом. По гистологическому строению (типу образующих опухоль клеток) выделяют следующие типы:
- Опухоль из клеток эпителия — рак
- Опухоль из клеток соединительной ткани — саркома
- Меланома
Каждый из типов включает в себя несколько разновидностей.
Также отдельно выделяют несколько групп предраковых заболеваний. Предраковые заболевания полости рта делятся на:
- Облигатные — с высокой частотой озлокачествления. К ним относится болезнь Боуэна, бородавчатый предрак, ограниченный гиперкератоз, хейлит Манганотти.
- Факультативные — с меньшей частотой озлокачествеления. В данную группу входят веррукозная форма лейкоплакии, папилломатоз, эрозивноязвенная и гиперкератотические формы системной красной волчанки и красного плоского лишая, постлучевой стоматит и постлучевой хейлит, кератоакантома.
Среди злокачественных опухолей полости рта чаще всего встречается рак.
Рак полости рта, в свою очередь, подразделяется следующим образом.
- Интраэпителиальная карцинома (Carcinoma in situ, рак in situ) характеризуется отсутствием прорастания в базальную мембрану, несмотря на злокачественность новообразования.
- Плоскоклеточный рак — встречается наиболее часто.
Причины и факторы риска
Причины развития злокачественных новообразования полости рта можно условно разделить на местные и общие факторы повышения риска.
К общим факторам относят возраст, наличие в анамнезе различных вредностей (воздействие радиации и т.п.), наследственная предрасположенность.
Местными факторами называют локальные факторы, влияющие на ротовую полость. К ним относятся — жевание насвая (табако- и наркосодежащих смесей), курение, привычка употреблять внутрь обжигающе горячие напитки, хроническая травматизация слизистой (обломком зуба, деформированным зубным протезом), а также наличие предраковых заболеваний. Отдельно следует выделить фактор риска выявления заболевания на поздних стадиях — отсутствие ежегодных осмотров стоматолога.
Именно пренебрежение профилактическими визитами к доктору препятствует диагностике рака на ранних, поддающихся лечению, стадиях и выявлению и лечению.
Локализация
Рак полости рта принято классифицировать по локализации. Это связано с тем, что обсуждаемая зона включает большое количество анатомических образований, отличающихся существенным разнообразием.
При выборе тактики лечения и вида операции значимую роль играет именно положение опухоли во рту. Разные участки ротовой полости по-разному иннервированы, по-разному кровоснабжаются, имеют разную функциональную значимость, поэтому перспективы лечения абсолютно одинаковых опухолей, расположенных в различных местах, могут существенно отличаться.
По локализации рак полости рта принято подразделять на:
- Рак щек
- Рак дна полости рта
- Рак языка
- Рак в зоне альвеолярного отростка
- Рак неба
- Рак десны
Рак слизистой оболочки щек занимает второе по частоте место (после рака языка) в структуре рака полости рта. Существенное влияние на повышение риска оказывают местные факторы, химические и физические агенты, вызывающие хроническую травматизацию слизистой оболочки. В большей степени, чем при раке других зон, актуален такой предрасполагающий фактор как хроническая травматизация зубными протезами, острыми краями поврежденных зубов.
Данный вид опухоли составляет 10-15% всех раков полости рта. Дно ротовой полости образовано структурами между языком и подъязычной костью. Слизистая, выстилающая дно полости рта, имеет развитую подслизистую основу, состоящую из рыхлой соединительной ткани и клетчатки. Данная область богато кровоснабжается. Всё это создаёт благоприятные условия для роста опухоли, ее распространения и метастазирования.
Рак языка — наиболее распространенная разновидность рака полости рта. Язык — подвижный орган с большим количество нервных окончаний (рецепторов). Благодаря этому пациенты, как правило, обращают внимание на возникшее новообразование, и имеют возможность своевременно обратиться за помощью. Развитая сеть кровеносных и лимфатических сосудов способствует раннему метастазированию опухоли, в первую очередь — в периферические лимфоузлы.

Рак в данной области развивается или из клеток слизистой оболочки, или из эпителиальных островков Малассе. Эпителиальные островки Малассе — это остатки эпителиальных клеток в толще периодонта. В норме данные клетки никак себя не проявляют, но при неблагоприятных условиях могут стать источником опухоли. Отличительная особенность этих опухолей -относительно раннее возникновение симптомов, зубы в зоне роста опухоли подвергаются ее воздействию, у пациента появляются жалобы на боли.
Рак неба встречается редко. Разделяют твердое и мягкое небо, поэтому гистологические типы опухоли мягкого и твердого неба различны. Для твердого неба более характерны цилиндромы и аденокарциномы, мягкое небо в большей степени подвержено плоскоклеточному раку.
Метастазы
Метастатическая природа опухолей полости рта — большая редкость. Описаны случаи опухолей легких, почек, молочной и щитовидной желез, метастазировавших в ротовую полость. Также метастазировать в полость рта могут саркомы. Чаще появление признаков онкопатологии в полости рта может быть вызвано прорастанием опухоли из соседних анатомических зон. Уточнению диагноза помогает исследование тканей опухоли — гистологическое исследование.
Симптомы рака полости рта
Проявления заболевания зависят от характера опухоли и от зоны расположения. Как правило, пораженная область представляет собой или локальное изъязвление, или уплотнение (выпуклость, узел). Пациент чувствует боль и дискомфорт в соответствующей зоне. К тревожным признакам надо отнести следующие:
Стадии заболевания
I стадия характеризуется наличием опухоли до 1-2 см в диаметре, не выходящей за пределы пораженной зоны (щеки, десны, неба, дна полости рта), ограниченной слизистой оболочкой. В регионарных лимфоузлах метастазы не определяются.
II стадия — поражение такого же или большего диаметра, не выходящее за пределы какого-либо одного отдела полости рта, но распространяющееся в подслизистый слой. В регионарных лимфатических узлах — единичные метастазы.
III стадия — опухоль прорастает в подлежащие ткани, но не глубже периоста челюсти, или распространилась на соседние отделы полости рта. В регионарных лимфатических узлах — множественные метастазы размерами до 2 см в диаметре.
IV стадия — поражение распространяется на несколько отделов полости рта и глубоко инфильтрирует подлежащие ткани, в регионарных лимфатических узлах — неподвижные или распадающиеся метастазы, также характерно наличие отдаленных метастазов.
Классификация по стадиям периодически подлежит пересмотру, можно встретить подразделение стадий на подвиды — А и В. В настоящее время классификация по стадиям используется все реже, более актуальна классификация TNM. Ее принцип заключается в том, что данной кодировкой обозначаются характеристики самой опухоли, состояние ближайших к ней (регионарных) лимфоузлов, наличие или отсутствие отдаленных
метастазов.
В диагнозе онколог указывает гистологический тип рака, так как разные типы клеток отличаются по темпам роста, тенденции к метастазированию, чувствительности к лечению. Все типы классификаций служат одной цели — правильно оценить степень распространения болезни, степень повреждения и выработать верную тактику помощи.
Лечение
Для проведения оптимального лечения важны следующие факторы:
- Своевременное обращение. Фактор запущенности заболевания играет огромную роль.
Даже сейчас, когда врачи научились достаточно успешно бороться с болезнью и на поздних стадиях, окончательный прогноз в большинстве случаев определяется тем, как быстро пациент обратился к онкологу. - Качественная диагностика. Существует множество методов исследования, позволяющих более точно установить диагноз. В онкологии широко применяются УЗИ, МРТ, КТ, ПЭТ-КТ, а также гистологические исследования.
- Хороший контакт пациента и лечащего доктора. Умение врача объяснить больному суть происходящего, поддержать его и верно выстроить совместную работу, а также умение пациента быть дисциплинированным, доверять специалисту и не затягивать с
выполнением назначенных исследований или лечебных процедур.
При раке полости рта применяются как хирургическое лечение, так и химиотерапия, и лучевая терапия (включая брахитерапию).
Операция — классика лечебной тактики в онкологии вообще и в онкологии полости рта в том числе. Сложность применения хирургии ротовой полости в том, что в ряде случаев технически сложно удалить опухоль и не повредить жизненно важные анатомические образования.
Врач учитывает следующие важные моменты:
- Область рта богато кровоснабжается, и это риск активного кровотечения.
- Органы и ткани области рта подвижны, и возможность этого смещения друг относительно друга определяет такие важные функции как речь, глотание и т.п.
- Анатомические образования данной зоны имеют мелкий размер и тесно прилежат друг к другу. В данной области мало балластных, функционально незначимых тканей, на каждый сантиметр приходятся важнейшие сосуды, нервы, органы. Это усложняет процесс операции. Отсутствие достаточного количества тканей делает более сложным закрытие дефекта, образовавшегося после удаления опухоли.
Как и в случае радикального оперативного лечения опухолей других зон, при операциях на полости рта стремятся соблюсти следующие условия:
- Удаление опухоли должно происходить в пределах здоровых тканей, срез проходит не на границе здоровой и больной ткани, а по здоровой ткани, то есть, опухоль иссекается как бы с запасом. При близком положении органов это составляет проблему.
- При иссечении опухоли учитывается важность дальнейшего восстановления целостности покрова, а также, по возможности, сохранение функции.
- Иссекая опухоль, в большинстве случаев, удаляют и периферические лимфоузлы. Это связано с тем, что ближайшие к опухоли лимфатические узлы являются ловушкой для метастазов, и в них зачастую могут содержаться клетки опухоли.
В классической онкологии хирургическое лечение было методом выбора, операции применялись, как правило, сразу после установления диагноза. В настоящее время подход немного изменился, стал более дифференцированным. Иногда операции предшествуют химиотерапия и (или) лучевая терапия.
Особенность опухолевых клеток — быстрый рост и деление. Именно на этом основан метод химиотерапии. В организм вводят специальные токсичные для клеток вещества, подавляющие их рост. Химиотерапия влияет на весь организм, но при этом большинство клеток малочувствительны к веществу, а для клеток опухоли химиопрепарат губителен.
Химиотерапия применяется как дополнение к операции, перед ней или после нее, как самостоятельный метод, и в комплексе с лучевой терапией.
Целесообразность применения химиотерапии определяется гистологическим типом опухоли. Разновидность препарата выбирается с учетом чувствительности конкретного новообразования к различным видам соответствующих лекарств.
Недостаток химиотерапии — ее побочные эффекты. В организме есть ряд здоровых клеток, которые часто обновляются, соответственно, быстро делятся. Это клетки слизистой желудочно-кишечного тракта, клетки крови и другие. Препараты химиотерапии влияют на них. Меняется формула крови, гибнут клетки выстилки желудка и кишечника. Результатом становятся тошнота, расстройство стула, слабость, снижение иммунитета. Данные явления временны, и, как правило, преодолимы, однако, применение химиотерапии требует постоянного врачебного наблюдения.
Метод основан на повреждающем действии рентгеновского излучения на клетки, прежде всего на активно делящиеся клетки, каковыми являются клетки злокачественных опухолей. Лучевая терапия может применяться и как самостоятельный способ лечения, и в комплексе с оперативными методами и химиотерапией. Перед началом курса проводится разметка, определяющая направление воздействия и обеспечивающая максимальное воздействие на саму опухоль и минимальное — на окружающие ткани.
Брахитерапия — подвид современной лучевой терапии, когда источник излучения вводится непосредственно в пораженную область. Брахитерапия позволяет воздействовать на опухоль максимальными дозами излучения и уменьшить повреждающие влияние на здоровые ткани.
Прогноз и выживаемость
Прогноз заболевания зависит от стадии, локализации, своевременного оказания помощи. На ранних стадиях при условии адекватного лечения, заболевание практически всегда удается победить. Когда обращение к врачу было не своевременным, прогноз несколько хуже, процент излечившихся пациентов ниже. В оценке прогноза важно наличие или отсутствие отдаленных метастазов. Несмотря на огромный прогресс в онкологии, отдаленные метастазы резко снижают 5-летнюю выживаемость, это существенная проблема для специалиста. Помимо этого, прогноз зависит от гистологического типа опухоли, т.к. скорость роста у разных типов опухолей может существенно различаться. Возраст пациента, локализация опухоли, наличие у больного сопутствующих заболеваний, выбранная тактика лечения — все эти факторы существенно влияют на прогноз.
Профилактика
Профилактика рака полости рта включает в себя меры, направленные на поддержание общего физического здоровья с целью повышения противоопухолевого иммунитета. К ним относятся соблюдение режима труда и отдыха, своевременное лечение хронических заболеваний, гигиена.
Необходимо исключить повреждающие факторы, снизить риски — отказаться от курения, обжигающих напитков, контролировать состояние протезов.
При регулярном посещении стоматолога и самоосмотрах полости рта шанс на распознание болезни на ранних стадиях и ее успешное излечение существенно выше.
Таким образом, задача любого человека — забота о своей полости рта и регулярные визиты к стоматологу.

Рак ротовой полости развивается в двух основных вариантах: злокачественное новообразование слизистой оболочки и раковая опухоль челюсти. Каждое заболевание имеет свою клиническую картину и особенности лечения. Прогноз заболевания при этом будет благоприятным только на начальных стадиях онкологии.
Большинство злокачественных новообразований в полости рта на начальных стадиях протекают бессимптомно, что существенно осложняет диагностику.
Рак слизистой оболочки ротовой полости
Достоверная причина развития злокачественного новообразования слизистой оболочки неизвестна. Заболевание, преимущественно, поражает лиц старшего возраста. Специалисты выделяют ороговевающий или неороговевающий рак и саркому (опухоль глубоких слоев).
В клинической практике врачи используют международную классификацию опухолей по системе ТNM, которая включает следующие положения:
- Т – первичное поражение;
- Т0 – визуально новообразование не определяется;
- Т1 – диаметр опухоли не превышает 2 см.;
- Т2 – размер патологического очага составляет 2-4 см.;
- Т3 – раковое поражение диаметром свыше 4 см.;
- Т4 – злокачественный процесс проникает в близлежащие мышечные ткани и кожные покровы;
- N – состояние региональных лимфатических узлов;
- N0 – у пациента отсутствуют признаки повреждения лимфоузлов;
- N1 – одностороннее увеличение лимфатических узлов;
- N2 – подвижные лимфоузлы на стороне онкологического поражения и на противоположном участке;
- N3 – врач диагностирует множественные несмещаемые лимфатические узлы;
- М – наличие метастазов;
- М0 – вторичные очаги ракового поражения отсутствуют;
- М1 – отдаленные метастазы.
Симптомы рака ротовой полости обусловлены локализацией злокачественного очага.
Врачи-онкологи выделяют следующие формы онкологического поражения слизистой оболочки полости рта:
- Папиллярный вид. Данная патология, как правило, располагается в области губ и кожного покрова. Раковая опухоль безболезненна и имеет нечеткие границы. Поверхность новообразования бугристая и иногда покрывается ороговевшими чешуйками. В некоторых случаях папиллярное онкоформирование напоминает цветную капусту, поверхность которой периодически кровоточит и изъязвляется.
- Инфильтративный вид. Раковая опухоль локализируется, преимущественно, на слизистых оболочках губ и языка. При этом патологический очаг представляет собой плотное хрящевидное новообразование глубоких тканей ротовой полости. Онкологический инфильтрат постепенно увеличивает в размерах и постепенно теряет четкость своих очертаний.
- Язвенный вид. В таких случаях признаки рака ротовой полости концентрируются вокруг очага нагноения. Злокачественная язва имеет вид кратера с приподнятыми краями. После легкого пальцевого прикосновения к опухоли, она начинает кровоточить. Язвенная форма раковой патологии характеризируется ранним метастазированием в региональные лимфатические узлы.

Больные, как правило, предъявляют субъективные жалобы на ухудшение общего самочувствия, болевой синдром и нарастание интоксикации организма только на поздних стадиях заболевания.
Установление точного вида онкологического поражения тканей ротовой полости включает следующие мероприятия:
- сбор анамнеза болезни и выяснение жалоб пациента;
- определение передраковых состояний в данном участке тела;
- изучение особенностей клинического течения опухоли.
Окончательная диагностика рака ротовой полости осуществляется по итогам таких обследований:
- стоматоскопия – визуальный и инструментальный осмотр полости рта и зубных рядов;
- цитологическое исследование и биопсия.

При заборе биологического материала для проведения лабораторного анализа врач изымает небольшой участок патологической ткани совместно с близлежащей здоровой слизистой оболочкой. Таким образом, специалист получает информацию о распространении и стадии рака.
Терапия онкобольных осуществляется посредством трех основных методик:
- радикальное вмешательство – хирургическое иссечение ракового очага и региональных лимфатических узлов с признаками метастазов;
- паллиативное лечение, которое направлено на снижение активности онкологического процесса бес устранения причины заболевания;
- симптоматическая терапия – уменьшение интенсивности местных симптомов в виде боли и нарушения функции органов.

В ходе радикального вмешательства хирург руководствуется двумя принципами:
- Абластика. Этот метод оперирования заключается в полном удалении мутированных клеток. При этом иссечению подлежит небольшая часть близлежащей здоровой ткани на расстаянии 2-3 см от злокачественной опухоли.
- Антибластика – мероприятия по обезвреживанию раковых клеток в патологическом учаге после радикального вмешательства. Принципы антибластики осуществляются посредством перевязывания венозных сосудов, электрокоагуляции, периодической смены стерильных перчаток и применения стерильных инструментов.
По мнению ведущих стоматологов, использование только хирургического метода при лечении рака нецелесообразно. Радикальное вмешательство желательно совмещать с лучевой терапией.

Лучевая терапия представляет собой метод облучения патологического очага высокоактивным рентгенологическим излучением, что стабилизирует рост мутированных тканей и вызывает гибель раковых клеток.
Хирургическая операция и лучевое воздействие часто дополняют химиотерапий, которая относится к паллиативным способам терапии. Противоопухолевые препараты пациент может принимать в виде таблеток или проходить курс внутривенных вливаний.
Следует помнить, что чем объемнее злокачественное новообразование, тем труднее оно подвергается лечению цитостатическими лекарствами.

В таких случаях показатель пятилетний выживаемости будет составлять около 65%. На поздних фазах этот же показатель уже находится в пределах 25%.
Рак челюстей
Злокачественному поражению, преимущественно подвержена верхняя челюсти. Средний возраст больных – 50 лет.
Заболевание принято разделять на две основные категории:
- Первичный рак. Злокачественная опухоль первоначально развивается в толще верхней или нижней челюсти.
- Вторичное поражение в виде метастазов или последствий разрастания первичной опухоли. Так, рак глотки и ротовой полости часто служат причиной формирования патологического очага в костной ткани.

Признаки рака языка и ротовой полости, которые сопровождаются онкологией челюсти включают следующие симптомы:
- резкая болезненность зубов и их подвижность в области злокачественного роста;
- потеря поверхностной чувствительности кожного покрова подбородка при локализации опухоли в нижней челюсти;
- внезапное прорастание мутированной ткани в лунку после удаления болезненного зуба;
- деформация формы и строения пораженной челюсти, которое сопровождается распространением онкологии на мягкие ткани челюстно-лицевой области;
- внезапное возникновение патологических переломов челюстей.

4 степень рака ротовой полости характеризируется возникновением признаков раковой интоксикации, которые включают следующие симптомы:
- увеличение температуры тела до субфебрильных показателей (37°С);
- быстрая утомляемость и ночная потливость;
- потеря аппетита и прогрессирующее снижение массы тела;
- общее недомогание и чувство хронической усталости.
В большинстве случаев злокачественные новообразования челюстей уже на начальных стадиях формируют метастазы в региональных лимфатических узлах.
Стоматологическая инструкция по диагностике раковых поражений челюстей требует проведения следующего комплекса мероприятий:
- сбор анамнеза болезни и визуальный осмотр ротовой полости;
- рентгенологическое исследование костной ткани, которое позволяет определить локализацию и точный размер онкологического очага;
- компьютерная томография в виде послойного сканирования патологического участка челюстно-лицевой области;
- биопсия, которая включает хирургический забор небольшого участка патологической ткани и лабораторный анализ.
Окончательный диагноз специалист устанавливает только после гистологического и цитологического анализа биоптата.
Раковое заболевание челюстей требует комплексного подхода, что обуславливает проведение внутриартериальной химиотерапии, гамма-активного рентгенологического облучения и радикального вмешательства. В большинстве случаев суть хирургической операции сводится к резекции поврежденной челюсти.
Удаление челюсти с раковой опухолью осуществляют под эндотрахеальным наркозом. Операция, как правило, завершается установлением специальной защитной шины или пластинки.
В реабилитационном периоде онкобольному врач может предложить провести пластику челюстно-лицевого дефекта. Цена такой терапии будет зависеть от расположения опухоли, ее характера, наличия метастазов и стадии злокачественного роста.
По данным большинства специалистов злокачественное новообразование челюстей имеет неблагоприятный прогноз. Показатель пятилетней выживаемости таких пациентов находится в пределах 20-30%.
Длительность жизни онкобольных после комбинированного лечения в несколько раз дольше, чем аналогические показатели больных с изолированным хирургическим вмешательством.
Профилактика рака полости рта
Предупредить развитие ракового поражения слизистой оболочки и челюстей можно таким образом:
- отказ от вредных привычек и злоупотребления крепкими алкогольными напитками;
- санация ротовой полости, в ходе которой стоматолог устраняет все травмирующие факторы и очаги хронической инфекции;
- употребление сбалансированной пищи, обогащённой витаминами и минералами;
- своевременное обращение пациента к врачу при обнаружении ранних симптомов новообразований;

Основным и наиболее эффективным методом онкологической профилактики считается периодический осмотр у стоматолога, периодичность которого составляет не менее двух раз в год.
Читайте также:

