Сколько длится ремиссия при раке мочевого пузыря
Опухоли мочевыделительной системы составляют свыше 3% всех новообразований. Патологии более подвержены мужчины. Опасность такого рака заключается в бессимптомном протекании на ранних стадиях.
Часто пациенты обращаются за медицинской помощью при обнаружении крови в моче. Это происходит на 3-4 степенях развития процесса. Удаление мочевого пузыря при раке на такой стадии является необходимостью. Только так можно продлить жизнь человека, избавить его от дальнейших грозных проявлений.
Рак мочевого пузыря: что говорит статистика
Опухоли мочевого пузыря разного вида агрессивности получают все большее распространение во всем мире. Они стоят на пятом месте по частоте среди всех онкологических проблем. Чаще всего раку подвержены мужчины старше 60 лет. Заболевание характеризуется высоким процентом рецидивов.

По статистике, если опухоль обнаружена на стадии, большей, чем первая, наилучшего терапевтического отзыва поможет достигнуть только удаление мочевого пузыря, при раке благоприятный прогноз для выживаемости возможен исключительно в этом случае. При иных методах лечения рецидив может составлять до 80% в зависимости от вида патологии.
Процедура удаления мочевого пузыря при выявленной раковой опухоли
При подтверждении рака ставится вопрос о цистэктомии. Она бывает частичной, когда иссекается фрагмент органа вместе с опухолью, и радикальной. Последняя проводится с удалением простаты, семенников у сильной половины. Женщинам удаляют матку с трубами и яичниками.
Также необходима эктомия тазовых лимфоузлов, прилегающего отдела уретры. На ранней стадии удаление опухоли в мочевом пузыре у мужчин и женщин может выполняться трансуретрально. Проводится эта манипуляция посредством специального прибора, который пропускают через канал. С его помощью удаляется новообразование, забирается материала на гистологическое исследование. Эффективно такое вмешательство только при обнаружении процесса на первой стадии.
Радикальная цистэктомия при раке мочевого пузыря показана на 3 и 4 стадиях заболевания при тотальном поражении органа. Этот метод помогает во многих случаях сохранить жизнь пациенту. В зависимости от опухоли, её агрессивности, места расположения речь о такой операции может вестись и при 2 степени развития процесса.
Рекомендуется удаление мочевого пузыря в следующих случаях:
- сморщивание органа;
- развитый папилломатоз;
- злокачественные новообразования;
- неопластические процессы.
Наиболее хороший результат будет достигнут при том случае, когда опухоль не дала метастазы или они находятся в близлежащих лимфоузлах, их также удаляют во врем оперативного вмешательства.
Относительными противопоказаниями служат инфекционно-воспалительные процессы мочевыводящей системы и низкая свертываемость крови. В этих случаях при коррекции состояния, нормализации показателей операция в дальнейшем может быть проведена.
Операция является сложной, должна проводиться опытны урологом-онкологом, владеющим техникой восстановительной хирургии. При этом вмешательстве важно не только качественно удалить орган и при необходимости близлежащие ткани, но и создать резервуар для дальнейшего выделения мочи.
Перед началом вмешательства больному очень осторожно, избегая повреждения стенок, вводится в уретру катетер, обрабатывается операционное поле. Разрез проводится на высоте 2-3 пальцев над лобком в виде дуги или якореобразно. Перерезаются мочеточники, семявыводящие протоки, фиксируют простату у мужчин.
Далее иссекается орган, осматривается, отправляется для дальнейшего исследования. В брюшную полость вводится временный резервуар для сбора урины. Затем накладываются швы, стерильная повязка. Общая продолжительность операции составляет 6-8 часов.
Удаление мочевого пузыря является сложным хирургическим вмешательством. Около 30% пациентов испытывают различные осложнения. Они могут возникать непосредственно во время выполнения манипуляции или быть отдалёнными по времени. При проведении операции наиболее 
распространёнными являются:
- аллергическая реакция на анестезию;
- большая кровопотеря;
- нарушение функции сердечно-сосудистой системы;
- повреждение кишечника, крупных сосудов, нервных окончаний.
Могут возникнуть негативные проявления через несколько часов или дней после вмешательства. Встречается задержка мочеиспускания или непроизвольное отделение урины, нагноительные процессы как следствие попадания патогенных микроорганизмов. У пациента возрастает риск развития острого пиелонефрита, мочекаменной болезни, образования тромбов.
Операция по удалению мочевого пузыря сложная, пациент требует длительного восстановления. Сколько оно продлится, будет зависеть от многих факторов. После вмешательства его переводят в отделение интенсивной терапии, назначают оксигенацию увлажнённым кислородом. Через нос в желудок вставляют зонд для выведения содержимого. В первые дни питание производится с помощью внутривенных вливаний, не дают также пить.
Обязательно назначение по графику обезболивающих препаратов, наиболее эффективным это можно осуществить с помощью специальной помпы, которая делает поступление медикамента дозированным. С первого дня после вмешательства проводится профилактика застойных явлений в лёгких посредством дыхательных упражнений.
Важно не допустить и тромбообразование в конечностях. Это достигается с помощью различных методик. Ещё во время операции больному устанавливаются специальные дренажи, способствующие устранению излишков жидкости из брюшной полости. Их обязательно обрабатывают ежедневно, также проводят перевязки. Трубки извлекают накануне выписки из больницы.
Прогноз жизни после оперативного лечения
Дальнейшие жизненные перспективы при обнаружении опухоли в мочевом пузыре зависят от множества факторов. Одним из важных является соблюдение всех предписаний и рекомендаций лечащего врача.

Также следует учитывать следующее:
- стадия обнаружения патологии;
- разновидность опухоли;
- сопутствующие болезни;
- возраст, половая принадлежность;
- методы терапии;
- квалификация доктора.
Если пациент внимательно относится к своему здоровью, проходит профилактические обследования, заболевание будет выявлено на ранней стадии. Это позволит быстрее устранить опухоль, даёт более благоприятный жизненный прогноз, цена промедления может быть очень высокой.
Если опухоль поверхностная, степень её злокачественности низкая, то при своевременной терапии, соблюдении в будущем специальной диеты, здорового образа жизни прогноз оптимистичный. В первый год после лечения рецидивы наблюдаются у 15% пациентов, в последующие 5 лет – 30 процентов. Дальнейший риск прогрессирования патологии не превышает 1%.
При высокой агрессивности опухоли прогнозы менее благоприятные. В течение 12 месяцев после терапии 61 процент больных подвергаются повторной атаке заболевания, в следующую пятилетку эта цифра достигает 78. Если обнаруживаются метастазы, даже после цистэктомии, лучевого лечения, химиотерапии вероятность продолжительной жизни очень низкая.
Дальнейшие жизненные перспективы в большой степени зависят от стадии обнаружения заболевания. Если онкологию получилось выявить на первом этапе развития, обычно после удаления опухоли и проведения лучевой или химиотерапии пациенты восстанавливаются полностью. При соблюдении всех рекомендаций, регулярных профилактических мониторингах более 95% людей живут дальше нормальной жизнью. Удаление органа в этом случае не проводится.
На следующем этапе развития патологии также цистэктомия назначается редко. Обычно проводят трансуретральную резекцию с дальнейшим консервативным лечением. В этом случае 5 и более лет переступают 70% больных.

На третьей стадии лечение рака проходит значительно сложнее. Мочевой пузырь важно удалять вместе с близлежащими тканями и лимфоузлами. При правильно подобранной терапии 5 и больше лет способны прожить приблизительно половина пациентов. Следует учитывать, что в этом случае очень высок риск рецидивирующего течения. Важным является наблюдение за состоянием здоровья, регулярные обследования.
Заболевание раком мочевого пузыря у женщин встречается в несколько раз реже, чем у представителей сильного пола. При этом выживаемость у прекрасной половины ниже в любом возрасте.
Самый высокий процент приходится на промежуток от 50 до 70 лет, у молодых и пожилых летальный исход более вероятен. У мужчин выживаемость постепенно снижается к старости.
Как продолжить жизнь после удаления мочевого пузыря: памятка пациентам
Период восстановления после эктомии мочевого пузыря длится до 12 месяцев. Больному назначается специальная диета. Она должна быть с большим содержанием витаминов. Хорошо употреблять овощи, некислые фрукты, ягоды.
Ограничивают употребление клетчатки, количество выпиваемой воды не должно превышать 1 литра. Физическая активность обязана присутствовать, но в умеренном, рекомендованном врачом объёме. Не показаны сексуальные нагрузки. Постепенно происходит привыкание к своему новому состоянию, пациент учится опорожнять свой новый орган или адаптируется к мочеприёмнику.
Заключение
Операция по удалению мочевого пузыря при раковой опухоли проводится по жизненным показаниям. Являясь сложной как в медицинском, так и в психологическом плане, она служит единственной возможностью сохранить жизнь пациенту.
При своевременном лечении, соблюдении в дальнейшем диеты пациент постепенно привыкает к своему состоянию, переступает психологический барьер, возвращается к активному времяпрепровождению. Если человек с оптимизмом смотрит в будущее, он может благополучно жить ещё не один десяток лет.
Рак мочевого пузыря составляет 3-4% от всех диагностируемых типов рака. В урологии он наиболее распространен среди всех новообразований мочевыводящих органов. Его в 4 раза чаще диагностируют у мужчин, причем большая часть из них старше 60 лет. Это связано с тем, что мужское население сталкивается с нарушениями работы мочевых протоков из-за гиперплазии предстательной железы. Еще риск развития онкологии такого вида высок при хроническом цистите.
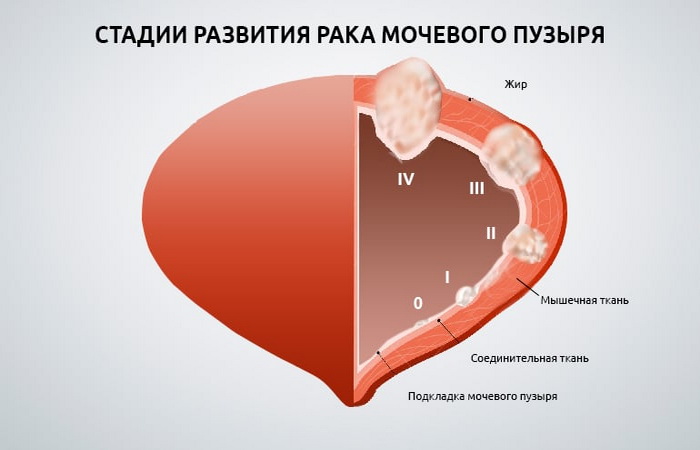
Прогноз рака мочевого пузыря зависит от его разновидности:
- Переходноклеточный. Еще называется карциномой мочевого пузыря. Самая распространенная форма, которую диагностируют у 90% пациентов с подобным диагнозом.
- Плоскоклеточный. Встречается редко, в 2% случаев такого заболевания.
- Аденокарцинома. Еще одна редкая форма заболевания, встречаемая примерно у 2% пациентов.
Прогноз при инвазивной и неинвазивной форме рака
Еще рак делится на инвазивную и неинвазивную форму. Инвазивная сопровождается прорастанием опухоли через стенки органа с последующим переходом на соседние органы. При неинвазивном раке такого не наблюдается, поэтому заболевание имеет более доброкачественное течение. Если болезнь прогрессирует, неинвазивная форма может перетекать в инвазивную.
Прогноз при низкодифференцированном и высокодифференцированном раке
Не менее важна степень дифференцировки рака. Она определяет характер развития клеток. Так, прогноз при высокодиференцированном раке мочевого пузыря более благоприятный, чем при низкодифференцированном, поскольку клетки в пределах опухоли хорошо различимы. У них ядра правильной формы и нет структур, которые характерны для нормальной ткани.
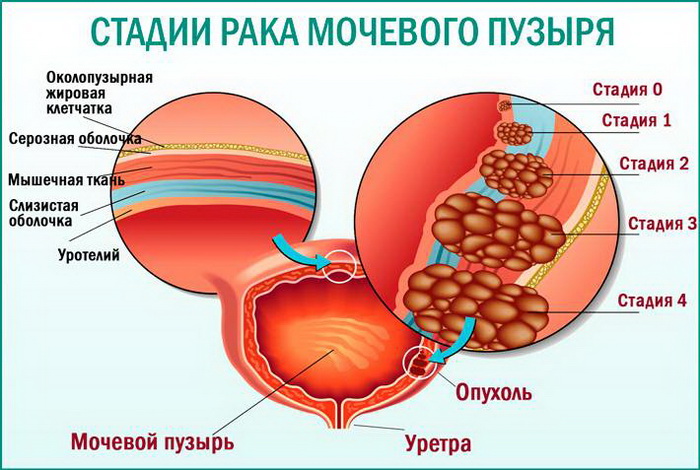
Низкодифференцированный рак вызывает сильные изменения в структуре клеток, из-за чего иногда их даже не удается распознать. Еще для таких клеток характерна высокая скорость деления, которая дает им высокий потенциал злокачественности. По этой причине прогноз при низкодифференцированном раке хуже, чем при высокодифференцированном.
Прогноз на 1 стадии
Продолжительность жизни при раке мочевого пузыря 1 стадии шансы на выживание составляют 95%. Современные методы диагностики позволяют обнаруживать болезнь на раннем этапе. Очень часто ее выявляют именно на первой стадии, поэтому шансы на выживание остаются высокими.
На 2 стадии
На второй стадии заболевания сохраняется положительная динамика к выздоровлению, но вероятность равна уже 75%, хотя опухоль все еще остается чувствительно к лечению. Прогноз при раке мочевого пузыря 3 стадии менее благоприятный, и шансы на выживание снижаются до 35%.
На 3 стадии
Эта стадия делится еще на несколько подстадий, зависящих от того, куда стали распространяться аномальные клетки. Также третья стадия имеет важное значение. Если заболевание перейдет в четвертую, то прогноз будет крайне неблагоприятным.
На третьей стадии часто прибегают к операции по удалению мочевого пузыря, дополняя лечение химио- и лучевой терапией. Примерно в 25% случаев наблюдаются рецидивы. Но выживаемость при раке мочевого пузыря после операции выше, чем при других онкологических заболеваниях даже при запущенных формах. Прогноз благоприятнее у пациентов, которые не сталкиваются с дополнительными медицинскими проблемами.
На 4 стадии
Данные выживаемости приводятся в официальной статистике ВОЗ. В соответствии с ней самый неблагоприятный прогноз наблюдается при раке мочевого пузыря 4 стадии. При терминальной форме заболевания 5-летняя выживаемость составляет 10%, т. е. 90% больных не переступают данный рубеж.
Опухоль на четвертой стадии распространяется на соседние органы: у мужчин на предстательную железу, а у женщин во влагалище. Еще появляются метастазы в лимфоузлах, брюшной полости, тазовых костях. В связи с этим лечении чаще носит паллиативный характер и имеет целью продлить и улучшить качество жизни пациента.
Чтобы не доводить заболевание до последней стадии, стоит при появлении первых симптомов обратиться к урологу. В нашей клинике вам окажут квалифицированную помощь. Мы располагаем современными методами диагностики и лечения. Для записи на прием вы можете воспользоваться онлайн-формой или контактным номером нашей клиники.
Обязательно при появлении крови в моче можно обнаружить рак мочевого пузыря (РМП)?
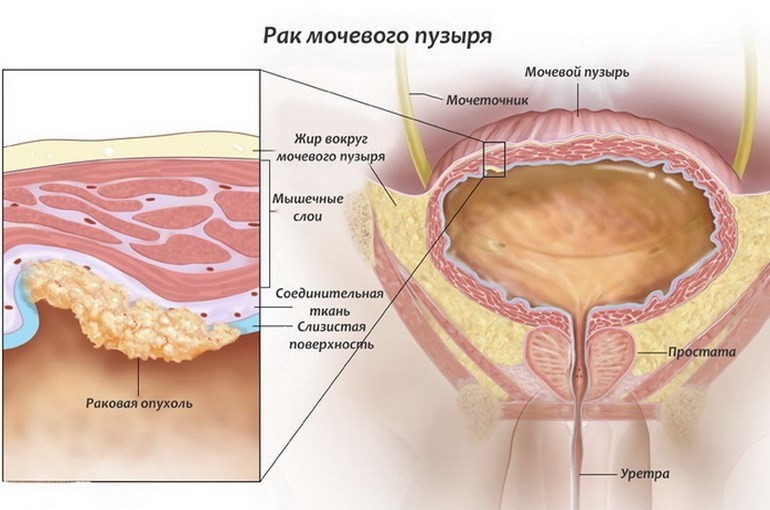
Макрогематурия – примесь крови в моче – может быть не только при злокачественном новообразовании органов урогенитального тракта. Моча с кровью сопутствует ряду урологической патологии:
• нефроуролитиазу (МКБ);
• геморрагическому воспалению мочевого пузыря;
• гломерулонефриту с геморрагическим синдромом;
• форникальному кровотечению;
• травматизации любого отдела мочевыделительного тракта;
• ГЛПС и пр.
Эритроциты в моче появляются после приема некоторых лекарств: гормонов, препаратов, влияющих на свертываемость крови.
При раке мочевого пузыря макрогематурия тотальная (все порции мочи равномерно смешаны с кровью), болевые ощущения отсутствуют. Важно при первых признаках неблагополучия обратиться к врачу и пройти клинико-урологическое обследование.
Что такое неинвазивный рак мочевого пузыря?
Можно ли поставить диагноз с помощью УЗИ?
На сонограммах видны признаки объемного образования, но нельзя судить о его характере. Окончательный диагноз устанавливают по результатам гистологического обследования.
Методы для окончательной верификации:
• уретроцистоскопическое исследование с биопсией;
• флюоресцентная цистоскопия.
Нужен ли анализ мочи на цитологию?
Биоматериал для цитологического исследования – осадок мочи, но результативность теста различна и зависит от степени дифференцировки. При высокодифференцированном раке мочевого пузыря чувствительность составляет от 20-40%, умеренно дифференцированные опухоли – 20-50% и низкодифференцированные – 60-90%.
При опухоли in situ цитология осадка мочи дает наибольшую информативность (90%).
Что такое карцинома мочевого пузыря in situ?
Неинвазивный переходно-клеточнывй рак, самостоятельно практически не встречается, но может сопровождать какую-либо инвазивную форму онкопатологии мочевого пузыря.
Когда выполняют трансуретральную резекцию?
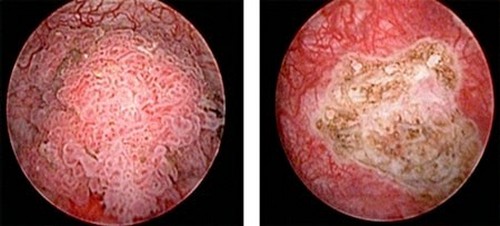
Вид опухоли до ТУР и после резекции
Если опухоль находится на начальной стадии и тотально не распространилась на весь мочевой пузырь (высокодифференцированные и умереннодифференцированные опухоли), возможно выполнение трансуретральной резекции (ТУР). Во время операции удаляют новообразование, что предотвращает рецидив заболевания и раковую инфильтрацию.
С помощью ТУР убирают все участки, подозрительные на опухоль, далее биоматериал оценивают на морфологический состав, устанавливают стадию и определяют схему лечебных мероприятий.
Рекомендовано выполнить (при Т1и Та) повторную трансуретральную резекцию, так как остается вероятность появления рецидива остаточной опухоли.
По статистике, на стадии Т1 резидуальная опухоль определяется у 40% пациентов, а у 10-25% - инвазивный (проникающий в мышечный слой) рак. Повторное выполнение вмешательства увеличивает точность диагностики, так как больше шансов (4-25%) выявить прорастание новообразования в мышечный слой.
Лазерная коагуляция и электрокоагуляция опухоли возможна только при небольших ее размерах.
Сразу после завершения операции в мочевой пузырь вводят химиопрепарат.
Как оценивают вероятность прогрессирования и рецидивирования опухоли, или каковы прогнозы при раке мочевого пузыря?

Всех пациентов условно разделили на 3 группы риска:
• Низкий: рТа, степень дифференцировки G1, единичное новообразование с размерами, не превышающими 3 см, отсутствие карциномы in situ, период без рецидива – не менее 36 недель после трансуретральной резекции.
Наиболее благоприятные прогнозы на жизнь; риск дальнейшего роста опухоли в течение 5 лет – 7%, летальность от данного онкологического заболевания – 4,3%.
• Промежуточный (средний): включены пациенты, которые по критериям не вошли в группу низкого и высокого риска.
Вероятность прогрессирования рака мочевого пузыря в течение 5 лет – 17, 4%, смертность за 10 лет – 12,8%. Всем пациентам рекомендовано проведение адъювантной химиотерапии.
• Высокий: рТ1G3; pТ1, множественные новообразования, фиксированный рецидив опухоли, карцинома in situ, размер опухоли более 3 см, рТ1G3; рТ1, pTaG1G2 при развитии рецидивирования в течение 6 месяцев после оперативного лечения, рТis, диффузный рост.
В прогностическом плане пациенты с вышеописанными критериями имеют самые неблагоприятные прогнозы для жизни при раке мочевого пузыря, а эффективность от лечения у этой группы больных значительно ниже. Вероятность прогресса опухоли – 41,6% в течение 5 лет, летальность за 10 лет – около 36%.
Кому показана адъювантная химиотерапия при раке мочевого пузыря?
Данный вид лечения назначают пациентам из группы промежуточного и высокого риска.
Предпочтение отдается введению БЦЖ-вакцины в сочетании с различными химиоиммунными лекарственными средствами.
Какие осложнения могут быть после ТУР мочевого пузыря при раке?
Операция считается малоинвазивным вмешательством, процент осложнений ниже, по сравнению с открытыми методами лечения.
Перечислим осложнения после выполнения трансуретральной резекции мочевого пузыря по поводу опухоли/ опухолей:
• кровотечение;
• ятрогенное повреждение (травматизация инструментом);
• воспаление.
Если произошло проникновение инструмента внутрь брюшины, выполняют открытую лапаротомию, ушивание дефекта и дренирование. При кровотечении возможно выполнение повторной ТУР с обработкой травмированных сосудов.
В каких случаях удаляют мочевой пузырь?
Операция у мужчин подразумевает удаление единым блоком мочевого пузыря, окружающей клетчатки, простаты, везикул, лимфатических узлов с обеих сторон. Если в процесс вовлечена простатическая часть уретры, прибегают к уретрэктомии.
У женщин, кроме мочевого пузыря, клетчатки и лимфаденэктомии, убирают матку с придатками, резецируют переднюю стенку влагалища.
Радикальная цистэктомия – операция выбора при инвазивном раке мочевого пузыря. Данное вмешательство рассматривается для пациентов с опухолями, устойчивыми к БЦЖ-терапии и с высоким риском прогрессирования заболевания, даже если нет проникновения в мышечный слой.
Продолжительность жизни при отсутствии инвазии в мышечную ткань после радикальной цистэктомии в течение 5 лет – более 80%.
Какие бывают осложнения после радикальной цистэктомии?
Статистика общих осложнений противоречива: от 9-30%.
Кроме интраоперационных (кровотечение, повреждение прямой кишки), может присоединиться следующее:
• лимфорея;
• кровотечение из отделов ЖКТ;
острая кишечная непроходимость;
• нарушение сексуальной функции;
• грыжа;
• лимфоцеле.
Как решают вопрос с отводом мочи?
После выполненной цистэктомии основная задача – отведение мочи, что возможно в результате выполнения реконструктивно-пластических операций.
Существует множество модификаций:
• уретерокутанеостомия (выведение мочеточников на кожу);
• уретеросигмостомия (деривация мочи в сигмовидный кишечник);
• создание мочевых резервуаров с возможностью контроля мочеиспускания;
• уретероилеокутанеостомия (выведение мочеточников в подвздошную кишку) и пр.
Какие бывают осложнения после вмешательства?
• присоединение острого воспалительного процесса;
• парез кишечника;
• контактный дерматит вокруг искусственно сформированного отверстия;
• стеноз (сужение).
Урологи выполняют операции, позволяющие контролировать мочеиспускание, для этого создается специальный ортотопический мочевой резервуар из отдела кишечника.
Тяжелое нарушение функциональной способности почек и прорастание рака в уретру ниже семенного бугорка – противопоказания к вмешательству.
Когда возможно выполнение органосохраняющей операции?
В крупных онкологических центрах, после проведения масштабной диагностики, такие операции производятся.
Резекция мочевого пузыря – подходящий вариант хирургического вмешательства не для всех пациентов. Перед операцией в обязательном порядке смотрят состояние слизистой с помощью флуоресцентной цистоскопии и учитывают стадию рака.
В каких случаях возможно выполнить резекцию мочевого пузыря при опухоли?
Данный вид вмешательства возможен, если соблюден ряд условий:
• локализация новообразования, не затрагивающая шейку;
• стадия Т2а-в;
• дифференцировка клеток G1/2;
• результат флюоресцентной цистоскопии, при котором отвергается множественное поражение;
• молодой возраст;
• полностью исключен рак простаты (нормальный уровень простатспецифического антигена, данные ТРУЗИ без подозрения на опухоль, отрицательный результат трансректальной биопсии);
• отсутствие в анамнезе данных за открытое вмешательство на мочевой пузырь, простату, лучевую терапию в области малого таза;
• нормальные результаты урофлоуметрии.
Какие могут быть осложнения:
• несостоятельность рубца;
• образование мочевых свищей;
• острый воспалительный процесс;
• гнойно-септические осложнения.
Вероятность рецидива 38-76%, выживаемость в течение 5 лет – 32,5-80%.
Как лечат пациентов с генерализованным раком мочевого пузыря?

Рак мочевого пузыря на продвинутых стадиях с метастазированием возможно контролировать до определенного времени с помощью химиотерапии, но продолжительность жизни низкая – 12-14 месяцев.
Чаще в схему включают Цисплатин и Метотрексат. Наибольшей эффективностью обладает поливалентная химиотерапия.
Какие последствия химиотерапии при раке мочевого пузыря?
Химиотерапия провоцирует развитие ряда побочных эффектов:
• нарушение функциональной способности почек;
• полинейропатия;
• диспепсические расстройства;
• выпадение волос;
• ототоксичность;
• иммуносупрессия;
• астенический синдром;
• анемия.
В 3-5 % случаев осложнения несовместимы с жизнью.
Что будет дальше после прохождения первичного лечения?

Схема диагностики зависит от выполненного вида лечения.
В обязательном порядке 1 раз в 3 месяца выполняют цистоскопию (если выполнялась органосохраняющая операция), ОАМ, ОАК, полное ультразвуковое исследование ОБП, почек, мочевого пузыря, простаты, биохимию (в течение 2 лет), далее обследования проводят 1 раз в 6 месяцев.
Рентгенография ОГК – 1 раз в полгода.
Компьютерное сканирование, МРТ, экскреторная урография – по показаниям.
При подозрении на метастазирвание в кости скелета назначают сцинтиграфию.
Для мужчин дополнительно исследуют уровень ПСА 1 раз в год.
Для женщин обязателен осмотр гинеколога.
Какие факторы могут усугубить течение рака мочевого пузыря?
Онкоурологи полагают, что канцерогенные вещества, попадающие в мочу, негативно влияют на уротелий.
Основные провоцирующие факторы:
• курение;
• фенацетинсодержащие анальгетики;
• цитостатики (Циклофосфамид);
• контакт с мышьяком, анилиновыми красителями;
• облучение;
• хроническое раздражение мочевого пузыря: воспаление, катетеризация и пр.
Если у человека с онкологическим заболеванием после лечения не находят признаков рака, врачи обычно говорят о ремиссии (исчезновении симптомов), а не излечении. Почему? К сожалению, при онкологических заболеваниях никогда с уверенностью нельзя сказать, что в организме не осталось раковых клеток: на исследованиях их может быть не видно, но потом они разрастутся и нужно будет снова проходить лечение. Так бывает, например, если остались неиссеченными края опухоли или по организму распространились метастазы, которые на момент постановки диагноза ещё не были заметны. То есть рак может рецидивировать в другом месте. Поэтому после операции нередко врач назначает химиотерапию или лучевую терапию, чтобы уничтожить оставшиеся раковые клетки.
Если рак возвращается, то обычно это происходит в первые два года. Если рецидив не случился в первые пять лет, скорее всего, он уже не произойдёт. Но нужно сказать, что риск повторного развития рака выше, чем первичного, так как химиотерапия и лучевая терапия сами по себе повышают риск развития онкологических заболеваний.

Как предотвратить рецидив?
Случится ли рецидив после ремиссии, зависит от разных факторов. И поведение бывшего пациента также может влиять на это.
Если рак предстательной железы (РПЖ) рецидивирует, то чаще всего это происходит в первые пять лет. Поэтому после окончания лечения важно каждые полгода проводить тесты на онкомаркер ПСА (простат-специфический антиген). Также необходимо ежегодно проводить пальцевое ректальное исследование, если во время лечения применялась лучевая терапия. Кроме того, рекомендуется через год после окончания лечения сделать биопсию простаты. Дальнейшая тактика наблюдения определяется врачом.
Нужна ли какая-то особая диета, чтобы снизить риск рецидива? По всей видимости, потребление жиров, особенно насыщенных, влияет на возвращение рака простаты. Другими словами, многие сыры, необезжиренное молоко, сливочное масло, сосиски, бекон, говядина, пицца, — это то, что стоит исключить из рациона.
Что касается физической активности, есть данные, указывающие на её помощь в снижении риска рецидива рака предстательной железы.
Известно, что ожирение при диагностике рака простаты ухудшает прогноз: в частности, обычно опухоль в этом случае более агрессивна, склонна к более широкому распространению. Однако непонятно, улучшит ли перспективы похудение после постановки диагноза и снизит ли это риск рецидива.
Риск рецидива онкологии молочной железы во многом зависит от степени поражения до начала лечения, наличия гормональных рецепторов у опухоли, возраста пациентки и т. д. При раке молочной железы есть несколько больше способов профилактики, чем при других видах онкологических заболеваний. Например, известно, что удаление молочных желёз (и поражённой, и здоровой) снижает риск рецидива. Если опухоль имеет гормональные рецепторы, женщине уже во время лечения могут назначить гормональную терапию, которая продолжится даже при ремиссии (до 5 лет). В дальнейшем рекомендуется проходить обычные для женщин этого возраста исследования (то есть УЗИ молочных желёз до 45 лет и маммографию — после), а также осмотры у врача с той частотой, с которой рекомендует доктор.

Стоит ли после выхода в ремиссию как-то менять свой образ жизни? Установлено, что умеренная физическая нагрузка (не менее 9 часов в неделю, эквивалентные по энергозатратам трём часам ходьбы в среднем темпе) способствует лучшему прогнозу. Однако рекомендаций по наиболее подходящему виду активности нет.
Если у женщины на момент обнаружения рака молочной железы диагностировано ожирение, то при последующей ремиссии риск рецидива оказывается больше. Набор веса после выздоровления также может способствовать повторному развитию заболевания. При этом остаётся неясным, можно ли снизить риск рецидива, похудев после постановки диагноза. Другими словами, при раке молочной железы помочь себе во многом можно до обнаружения РМЖ — поддержание нормального веса скажется на дальнейшем состоянии здоровья.
Что касается рациона, то неясно, влияет ли он на рецидив рака молочной железы. Но врачи рекомендуют употреблять больше фруктов и овощей.

После окончания лечения колоректального рака II или III стадии необходимо с частотой, рекомендуемой врачом, проходить медицинский осмотр, и анализы на раково-эмбриональный антиген (РЭА), а также ежегодно компьютерную томографию (КТ) и колоноскопию. Спустя 5 лет после окончания лечения можно перестать делать анализ на РЭА и КТ. Если лечение включало лучевую терапию, то возможно образование новых опухолей в области живота, хотя это бывает нечасто.
Нужно ли менять образ жизни, чтобы снизить риск рецидива колоректального рака? Серьёзных данных по вторичной профилактике (то есть профилактике рецидива) этого онкологического заболевания нет. Но врачебные ассоциации рекомендуют придерживаться тех же правил, что при первичной профилактике.
На основе имеющихся результатов исследований Американское онкологическое общество (The American Cancer Society) разработало рекомендации для людей, вышедших в ремиссию:
- Постарайтесь сохранять нормальный вес или похудейте, если имеются лишние килограммы. Здоровым считается индекс массы тела до 25 кг/м2 (то есть свой вес в килограммах нужно разделить на свой рост в метрах, возведённый в квадрат).
- Занимайтесь физическими упражнениями. Как минимум 30 минут в день, не меньше 5 дней в неделю.
- Питайтесь правильно, ешьте как минимум 5 порций фруктов и овощей в день. Сколько это? Одной порцией считается 2 мелких плода (например, 2 сливы), 1 средний плод (например, яблоко), половина большого плода (например, пол грейпфрута). Если речь идёт о приготовленных овощах, то 3 столовые ложки с горкой — это и есть одна порция. Картофель не учитывается, так как содержит очень много крахмала. Рекомендуется исключить из рациона красное мясо.
- Ограничьте потребление алкоголя до 1 порции в день для женщин и двух для мужчин. Одна порция — это 14 г чистого спирта, то есть 150 мл вина или 350 мл пива.
Считается также, что солнечное излучение негативно сказывается на риске рецидива. Поэтому не рекомендуется посещать солярии, а за 20 минут до выхода на яркое солнце пользоваться солнцезащитным средством.
Также важно помнить, что витамины и пищевые добавки не имеют доказанной эффективности в предотвращении рецидива, а некоторые даже небезопасны. Например, большие дозы витамина A, принимаемого в таблетках, повышают риск развития рака лёгкого у курильщиков, а витамин E увеличивает вероятность возникновения рака простаты.
Если говорить о других заблуждениях, то женщинам не стоит бояться беременеть: это никак не влияет на риск рецидива.
К сожалению, соблюдая все эти рекомендации, вы не можете точно знать, что рецидив не случится: изменение образа жизни лишь немного снижает риски. Поэтому если болезнь всё же вернулась, не стоит винить в этом себя.
Читайте также:

