Ситуационные задачи рак мочевого пузыря
1. Способствующие факторы и меры профилактики опухоли.
2. Патологоанатомическую характеристику рака мочевого пузыря.
3. Семиотику и патогенез симптомов.
4. Современные классификации рака мочевого пузыря.
5. Методы обследования больных.
6. Общие принципы лечения.
1. Собрать анамнез и провести физикальное обследование больного с подозрением на рак мочевого пузыря.
2. Наметить план обследования больного.
3. Правильно сформулировать и обосновать клинический диагноз.
4. Заполнить специальную учетную документацию на больного с впервые в жизни диагностированным раком почки.
1. Проведения обследования больного с подозрением на рак мочевого пузыря.
2. Составления плана обследования больного с подозрением на рак мочевого пузыря.
3. Выбора метода лечения больного раком мочевого пузыря.
4. Заполнения учетной документации на больного с диагностированным раком мочевого пузыря.
1. Рак мочевого пузыря – самая частая опухоль мочевыделительных органов.
2. Мужчины болеют в 3-10 раз чаще женщин.
3. Возраст риска развития рака мочевого пузыря 60-80 лет.
4. Факторами, предрасполагающими к развитию рака мочевого пузыря, являются курение, хроническая инфекция мочевых путей, промышленные канцерогены (анилиновые красители, ароматические амины), облучение малого таза и циклофосфамид.
- Почему в индустриально развитых странах самая высокая заболеваемость раком мочевого пузыря?
- Почему сельские жители болеют реже, чем городские?
- У работников, каких предприятий повышен риск развития рака мочевого пузыря?
- Почему мужчины болеют раком мочевого пузыря чаще, чем женщины?
1. 90% случаев рака мочевого пузыря составляет переходноклеточный рак.
2. Опухоль чаще исходит из задних и боковых стенок мочевого пузыря.
3. Макроскопически рак мочевого пузыря – одиночная папиллярная опухоль или значительно реже – множественные папиллярные опухоли.
4. Для рака in situ характерно мультицентрическое поражение мочевого пузыря.У четверти больных рак мочевого пузыря мультицентрический.
5. Метастазирует рак мочевого пузыря лимфогенным и гематогенным путями. Отдаленные метастазы возникают в костях, печени, легких, реже – в коже и других органах.
1. Может ли быть первично-множественный рак разных отделов мочевых путей?
2. Почему после удаления одной поверхностной опухоли мочевого пузыря рецидив часто возникает в другой его части?
3. Какие причины смерти больного при раке мочевого пузыря?
4. Какие паранеопластические синдромы сопровождают рак мочевого пузыря?
1. Для рака мочевого пузыря характерны гематурия, симптомы раздражения мочевого пузыря (учащенное и болезненное мочеиспускание, императивные позывы) и боли.
2. Локализация и характер болей при раке мочевого пузыря зависят локализации опухоли, распространения опухолевого процесса с мочевого пузыря на соседние структуры, локализации метастазов.
3. Для запущенной опухоли патогномоничны боли в малом тазу и боковых отделах живота, отеки ног и наружных половых органов.
1. Чем обусловлено многообразие проявлений гематурического синдрома у больных раком мочевого пузыря?
2. Когда при раке мочевого пузыря наблюдается редкое мочеиспускание и ослабление струи мочи?
3. Для каких состояний характерно резкое прекращение отхождения мочи, сильные позывы к мочеиспусканию и резкие боли в малом тазу?
1. Цистоскопия – ключевой метод в диагностике рака мочевого пузыря.
2. С помощью УЗИ определяют размеры, локализацию, признаки инфильтрации и распространенность опухоли на прилежащие ткани, состояние почек и верхних мочевых путей.
3. Компьютерную томографию брюшной полости применяют для установления границ распространения опухоли и наличия метастазов в тазовых лимфоузлах, сцинтиграфию костей скелета –для выявления костных метастазов.
4. Трансуретральная биопсия опухоли необходима для верификации заболевания и планирования лечения.
1. Что входит в обязательный минимум обследования больных с подозрением на рак мочевого пузыря?
2. У больного при цистоскопии выявлена папиллярная опухоль на ножке. Слизистая вокруг опухоли гиперемирована, отечна. О чем вы подумаете? Тактика?
3. Из каких участков опухоли мочевого пузыря необходимо делать биопсию? Почему?
4. Что используют для цитологического исследования, чтобы подтвердить диагноз рака мочевого пузыря? В каких случаях применяют цитологическое исследование?
5. Как выглядит рак in situ при цистоскопии?
1. В лечении рака мочевого пузыря используют оперативные вмешательства, лучевую и химиотерапию, и их сочетание.
2. Подходы к лечению ранних стадий высокодифференцированного поверхностного рака, рака in situ и инвазивного или поверхностного рака на фоне рака in situ разные.
3. Лучевая терапия – стандартный метод лечения рака мочевого пузыря. Применяется в самостоятельном режиме по радикальной программе после трансуретральной резекции опухоли.
4. Химиотерапия используется внутрипузырно и системно в адьювантном и неоадьювантном режимах.
1. Что определяет лечебную стратегию при раке мочевого пузыря?
2. У больного неинвазивный рак мочевого пузыря. Выполнена трансуретральная резекция опухоли. Какое дальнейшее лечение вы спланируете?
3. У больного 72 лет рак мочевого пузыря II стадии. Имеется тяжелая сопутствующая патология. Выполнена трансуретральная резекция опухоли. Какое лечение нужно назначить больному?
4. Какие опухоли мочевого пузыря являются показаниями для выполнения радикальной цистэктомии?
5. Применяется ли иммунотерапия при раке мочевого пузыря?
КРАТКИЕ СПРАВОЧНЫЕ МАТЕРИАЛЫ ПО ТЕМЕ.
НАДЛОБКОВАЯ ТРАНСВЕЗИКАЛЬНАЯ РЕЗЕКЦИЯ – парциальное удаление стенки мочевого пузыря с опухолью. Используется у больных с папиллярными опухолями, расположенными в области устья мочеточника или подвижной части мочевого пузыря (купол, боковые или задняя стенки).
ОПЕРАЦИЯ БРИККЕРА – способ отведения мочи, когда мочеточники вшивают или в мочевой резервуар, сформированный из толстой или тонкой кишки, или в изолированный участок подвздошной кишки с выведением стомы на переднюю брюшную стенку.
РАДИКАЛЬНАЯ ЦИСТЭКТОМИЯ - удаление мочевого пузыря и предстательной железы с семенными пузырьками и тазовой лимфаденэктомией.
ТРАНСУРЕТРАЛЬНАЯ РЕЗЕКЦИЯ ОПУХОЛИ (ТУР) (или диатермо-коагуляция) – эндоскопическое удаление опухолей мочевого пузыря. Используют для стадирования и лечения рака.
ЦИСТОСКОПИЯ - эндоскопическое исследование внутренней поверхности мочевого пузыря.
Задача №1.
У больного наблюдаются сильные боли в правой поясничной области (иррадиирующие в правую подвздошно-паховую область и яичко) и мочеиспускание мочой красного цвета после физической нагрузки и длительной езды на автомашине.
Дифференциальная диагностика ( с опухолями почек)
Задача №2.
Мужчина, 26 лет, жалуется на боль в правой половине мошонки, жар. Кожа мошонки гиперемирована, складки сглажены. Придаток яичка резко увеличен, уплотнен, болезненный. Определяется флюктуация.
Задача №3.
Больной 45 лет обратился с жалобами на тупые боли в левой поясничной области, тотальную гематурию. На экскреторной урограмме выявлен дефект наполнения в лоханке левой почки.
Диагноз. Дифференциальный диагноз.
Задача №4.
Мальчик 4 лет, жалуется на болезненное и затрудненное, с натуживанием, мочеиспускание. На ретроградной уретерограмме патологии не выявлено. Детский цистоскоп под наркозом совершенно свободно проведен в мочевой пузырь. Выпущено 150 мл остаточной мочи из мочевого пузыря, но изменений в мочевом пузыре не выявлено. На цистоуретрограмме определили увеличение размеров мочевого пузыря, расширение задней части уретры. Головчатый буж легко проникает в мочевой пузырь, но при его выведении ощущается препятствие на уровне задней части уретры.
Почему инструменты свободно проходят в мочевой пузырь, и есть ли действительно инфравезикальная обструкция? Диагноз? Лечение.
Задача №5.
У молодой женщины через 7 дней после свадьбы и первого в жизни коитуса возникли боли в надлобковой области, учащенное болезненное мочеиспускание. Температура тела нормальная. Определяется болезненность над лоном. В анализе мочи – лейкоциты до 40 в поле зрения.
Диагноз? Показаны ли цистография и цистоскопия? Лечение?
Задача №6.
В клинику поступила женщина, 25-ти лет, в тяжелом состоянии. Трое суток назад ей произведен аборт во внебольничных условиях. После аборта поднялась температура тела до 38, был озноб, выделения из влагалища с неприятным запахом. У больной нет мочи в течение 1,5 суток. Состояние тяжелое. Кожные покровы и видимые слизистые бледной окраски. Язык сухой. АД- 95 мм. РТ. ст. Пульс – 101 в минуту, ритмичный, слабого наполнения. Мочевой пузырь не пальпируется. Введен катетер в мочевой пузырь – мочи не получено. Мочевина сыворотки крови – 26 ммоль, креатинин – 0,65 ммоль/л.
Задача №7.
После удара носком ботинка в область промежности у 18-летнего больного выделились несколько капель крови из уретры. Мочеиспускание затрудненное и болезненное. Обратился в урологический стационар через 1 час после травмы. Состояние удовлетворительное. Живот мягкий. Мочевой пузырь не пальпируется. Кожа промежности сине-черного цвета. АД – 120/80 мм.рт.ст. Анемии нет.
Предполагаемый диагноз. Назовите основной метод диагностики. Лечение. Каковы возможные отдаленные результаты осложнения?
Задача №8.
Мужчина, 23 года, получил удар ногой в область мошонки во время драки. Почувствовал резкую боль в животе, тошноту, наблюдалась рвота. Появились боли в правой половине мошонки. Поступил в больницу через 2 часа после травмы. Состояние удовлетворительное. АД – 110/70 мм. рт. ст. Живот мягкий, симптом Щеткина – Блюмберга отрицательный. В правой половине мошонки определяется опухолевидное образование 7х6х6 см, тугоэластичной консистенции, болезненное, определяется флюктуация. Кожа мошонки обычной окраски.
Диагноз. Какую тактику лечения вы изберете? Ее обоснование.
Задача №9.
Мужчина 40 лет, получил удар ногой в живот. Поступил в клинику через 2 часа после травмы. Предъявляет жалобы на боли в низу живота, затрудненное мочеиспускание по каплям. Моча с примесью крови. Состояние удовлетворительное. В надлобковой области определяется болезненность, напряжение мышц, перкуторно определяется тупой звук. Положительный симптом Щеткина-Блюмберга.
Предположительный диагноз. Какие методы исследования необходимы? Лечение.
Задача №10.
У больной 23 лет, имеются боли в левой подвздошной области. Анализ мочи без патологии. На обзорной урограмме, в проекции малого таза слева, имеется тень 4х6 см. Экскреторная урография не произведена из-за непереносимости контрастного вещества.
Каким образом можно подтвердить наличие камней мочеточника?
Задача №11.
Больной 42 лет жалуется на тупые боли в надлобковой области, терминальную гематурию. При цистоскопии на боковой стенке мочевого пузыря видна опухоль размером 3х3 см, на широком основании, грубо ворсинчатая. Вокруг опухоли отек слизистой.
Диагноз. Какие исследования необходимо провести для уточнения характера опухоли?
Задача №12.
Женщина 45 лет поступила в отделение через сутки от начала заболевания с жалобами на боли в правой поясничной области, озноб. Температура тела 38. Лейкоцитоз – 13000. На обзорной урограмме видна тень в проекции посничного отдела правого мочеточника 9х10 см.
Ваша дальнейшая диагностическая и лечебная тактика?
Задача №13.
Больная 33 лет доставлена в больницу после автомобильной аварии. Состояние тяжелое. Макрогематурия. АД – 100/70 мм.рт.ст. пальпируется припухлость в правой поясничной области. В анализе крови – эритроциты – 4,9Х10 в 12/л., гемоглобин – 126 г/л., гематокрит - 32. Через 15 минут после поступления начата экстренная операция. Обнаружен линейный разрыв на передней поверхности почки длиной 2,5 см и околопочечная гематома. Произведена нефрэктомия. Через 24 часа после операции обнаружено, что состояние больной резко ухудшилось: установлена анурия.
Какие диагностические и лечебные ошибки были допущены? Почему возникла анурия?
Задача №14.
Молодой мужчина 6 месяцев назад прощупал у себя в правом яичке небольшой плотный узел. К врачу своевременно не обратился, так как болей не было. Яичко увеличилось в размере, появилась тяжесть в правой половине мошонки, увеличились молочные железы. Травму и воспалительные заболевания яичка, венерические заболевания отрицает. При осмотре выявлена гинекомастия, правое яичко увеличено (7,0х 6,5х5 см), плотное, бугристое, безболезненное. Инфильтрат распространяется на придаток яичка. Рентгеноскопия грудной клетки, экскреторная урография, лимфоаденография патологии не выявили. В моче обнаружено повышенное количество хорионического гонадотропина и ά-фетопротеина.
Диагноз и его стадия. Предположительная гистологическая форма. Комплексное лечение.
Задача №15.
Больной 25 лет поступил в урологический стационар 2 дня назад. При поступлении были боли в левой поясничной области с иррадиацией в яичко, учащенное мочеиспускание. После инъекции наркотиков и спазмолитиков боли прошли. Сегодня во время мочеиспускания возникла резкая боль в уретре, струя мочи прервалась.
Предполагаемый диагноз. Лечение.
Задача №16.
У мужчины после переохлаждения появились боли в промежности, заднем проходе, повысилась температура до 38С. Мочеиспускание было вначале болезненным, а затем прекратилось. Над лоном пальпируется увеличенный мочевой пузырь. При ректальном пальцевом исследовании определяется увеличенная и резко болезненная предстательная железа. Очагов размягчения нет.
Задача №17.
У женщины 47 лет произведена операция – экстирпация прямой кишки по поводу рака. Через сутки больная жалуется на боли в пояснице с обеих сторон, мочеиспускание отсутствует, позывов к нему нет.
О чем следует думать? Необходимые диагностические и лечебные мероприятия.
Задача №18.
Больной предъявляет жалобы на примесь крови в моче. Болей нет. При проведении трехстаканной пробы кровь равномерно окрашивает все порции мочи. При бимануальной пальпации опухоли в малом тазу не определяется. Обнаружены атипичные клетки в моче. На цистограмме имеется дефект наполнения размером 2,5х3,5 см.
При цистоскопии на правой боковой стенке мочевого пузыря обнаружено грубоворсинчатое образование на широком основании, с участками некроза и кровоизлияний. Слизистая мочевого пузыря вокруг образования гиперемирована. При экскреторной урографии выявлена хорошая функция обеих почек с ненарушенным пассажем мочи до мочеточника. На рентгенограмме легких и при УЗИ печени патологии не выявлено.
Диагноз. Лечение. Объем оперативного вмешательства и техника операции.
Задача №19.
На прием к урологу поликлиники явился пожилой мужчина с жалобами на вялую струю мочи в течение 3-х лет, затруднение при мочеиспускании, чувство неполного опорожнения мочевого пузыря. Днем мочится через 2-2,5 часа, ночные – 3-4 раза. При ректальном пальцевом исследовании обнаружено увеличение предстательной железы, шаровидная форма ее, эластичной консистенции.
Железа безболезненная, междолевая борозда сглажена. Больной при определении урофлоуметрического индекса выделил 180 мл мочи за акт мочеиспускания, длившийся 60 секунд. При УЗИ обнаружено 200 мл остаточной мочи в пузыре. По УЗИ объем железы – 55 см³.
Диагноз. Стадия. Имеются ли показания к операции, ели да, то какой ее объем. Укажите методы консервативного лечения при данном заболевании в 1 стадии.
Задача №20.
Диагноз. Патогенез. Лечение.
Задача №21.
Больная 56 лет поступила в урологическое отделение с жалобами на примесь крови в моче, сгустки червеобразной формы, общую слабость, повышение температуры тела, сильные боли в пояснице слева. Боли прошли после отхождения с мочой некротизированного кусочка почечной ткани, который при осмотре напоминает почечный сосочек. Лихорадка и гематурия сохраняются.
Диагноз. Необходимые исследования.
Задача №22.
Больной 75 лет поступил с жалобами на болезненность внизу живота, чувство переполнения в мочевом пузыре, жажду, сухость во рту, бессонницу. Последние 5 лет вынужден 1-2 раза вставать ночью из-за императивного позыва на мочеиспускание. Мочеиспускание с задержкой вначале, затем моча идет вялой тонкой струйкой. Последние 3-4 дня отметил ухудшение состояния, боли внизу живота, мочеиспускание прекратилось. Моча постоянно подтекает из уретры наружу каплями. Мочевина крови 16 ммоль/л.
Задача №23.
Больная 75 лет, поступила в урологическое отделение с жалобами на озноб, сухость во рту, жажду, боли в правой поясничной области. Состояние тяжелое. Температура тела 38,7 С, язык сухой. Пальпируется увеличенная и болезненная правая почка. Положительный симптом Пастернацкого справа. Сахар крови 12,7 ммоль/л. Лейкоцитоз-10000, нейтрофилов – 12%. В анализе мочи лейкоциты до 10 в поле зрения. По данным экскреторной урографии данных за уролитиаз нет, функция правой почки снижена, левой- удовлетворительная. На ретроградной пиелограмме – ампутация нижней чашечки правой почки, мочеточник проходим на всем протяжении. По УЗИ – гнойно-некротический узел по наружному контуру нижнего полюса почки.
Задача №24.
Во время плановой операции грыжесечения после вскрытия грыжевого мешка выделилось около 50 мл прозрачной желтоватой жидкости а запахом мочи. При ревизии оказалось, что вскрыт просвет мочевого пузыря.
1. Почему это произошло?
2. Как закончить операцию?
3. Как избежать подобных осложнений?
Задача №25.
У больного, 16 лет, во время операции левосторонней паховой грыжи оказалось, что левое яичко находится внутри грыжевого мешка.
1.К какому типу относится такая грыжа?
2. В чем заключается особенность оперативного вмешательства у данного больного?
Задача №26.
Больной, физически крепкий мужчина 50 лет, внезапно отметил колющие боли в паху справа. Вскоре боли ощущались по всей половине живота и поясничной области справа, приняли необычайно острый, невыносимый характер. Из-за сильных болей то принимал коленно-локтевое положение, то вскакивал, бегал по комнате, стонал, не находил себе места.
Жалуется на рези в мочеиспускательном канале, частые позывы. Покрыт потом, пульс 70 в минуту, температура нормальная. Моча мутная, при лабораторном исследовании – эритроциты до 10 в поле зрения, фосфаты ++++.
Что вызвало сильные боли? Какие исследования необходимы для постановки диагноза? Лечение.
Задача №27.
У двухлетнего мальчика отсутствует яичко в мошонке, правая половина мошонки недоразвита. В паховом канале пальпаторно яичко не обнаружено.
Где еще нужно вести поиски яичка и какие диагностические методы необходимо применить? Объясните разницу между анорхизмом, крипторхизмом и эктопией.
В каком возрасте необходимо выполнять операцию орхопексии и почему. Ее техника.
Задача №28.
Мужчина 32 лет, страдающий врожденным фимозом, обратился в урологическое отделение с жалобами на гнойные выделения из препуциального мешка. После рассечения крайней плоти обнаружено опухолевидное образование на головке полового члена размером 3х3х2,5 см с экзофитным ростом, с участками распада, прорастающее кавернозные тела полового члена. Пальпируются увеличенные и уплотненные паховые лимфоузлы с обеих сторон. Реакция Вассермана отрицательная. Осмотрен венерологом - сифилис исключен. В легких и печени патологии нет.
Диагноз, стадия. Лечение.
Задача №29.
Больной 10 лет поступил через трое суток от начала заболевания с жалобами на боли внизу живота и правой поясничной области. Тошноты и рвоты не было. Общее состояние удовлетворительное. Температура 37,8С, пульс 92’. Обращает внимание вынужденное положение больного на спине с согнутыми в тазобедренном суставе и приведенными к животу правым бедром. Движения в суставах в полном объеме, хромоты нет. При попытке разогнуть бедро возникают сильные боли в поясничной области. Живот мягкий, болезненный в правой подвздошной области при глубокой пальпации, симптом Щеткина – Блюмберга отрицательный. Резко положительный симптом Пастернацкого справа. Симптомы Ровсинга и Ситковского отрицательные. Дизурических явлений нет, моча не изменена. Лейкоцитов крови 14,3 х10³. При экскреторной экскурсионной урографии функция почек удовлетворительная, но обнаружена полная неподвижность правой почки на вдохе и выдохе.
М0 – признаки отдаленных метастазов отсутствуют;
М1 – имеются отдаленные метастазы.
После гистологического исследования операционного материала стадия рака мочевого пузыря уточняется (гистопатологическая классификация рTNM) (рис. 4-10).
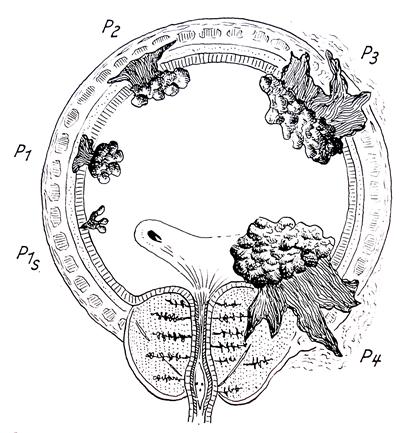
Рис. 4-10. Гистопатологическая классификация рака мочевого пузыря
Клинически РМП проявляется гематурией, дизурическими расстройствами и болями над лоном.
В диагностике РМП основную роль в настоящее время играют цистоскопия, УЗИ, РКТ и МРТ.
Цистоскопия позволяет увидеть опухоль в мочевом пузыре и получить кусочек опухолевой ткани для гистологического исследования.
При УЗИ мочевого пузыря выявляется образование в его просвете (рис. 4-11; 4-12).
МРТ и РКТ позволяют оценить глубину прорастания опухолью стенки мочевого пузыря, прорастание опухоли в окружающие мочевой пузырь ткани и соседние органы (рис. 4-13).
В диагностике РМП не потеряли своего значения и такие методы рентгеновского исследования, как экскреторная урография и цистография. На цистограммах при РМП выявляется дефект наполнения, или дефект контура (рис. 4-14).
Метастазирование РМП происходит в основном лимфогенным путем, но в ряде случаев наблюдаются и гематогенные метастазы. Наиболее часто метастазы появляются в тазовых лимфатических узлах, печени, легких, костях.
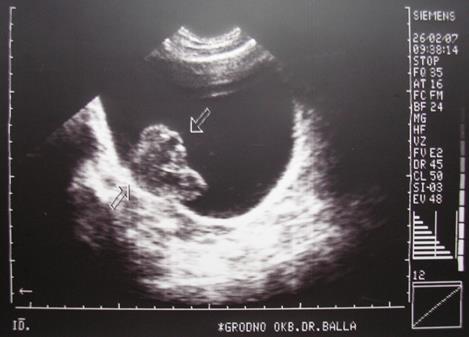
Рис. 4-11. Эхограмма мочевого пузыря.
Опухоль на правой боковой стенке пузыря с прорастанием в мышечный слой (показана стрелками) – рак мочевого пузыря Т2
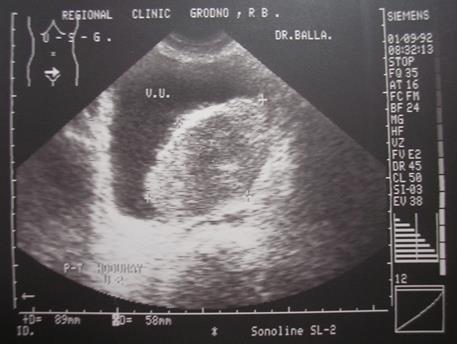
Рис. 4-12. Эхограмма мочевого пузыря.
Большая опухоль, занимающая левую половину пузыря с прорастанием в паравезикальную клетчатку – рак мочевого пузыря Т3
Рис. 4-13. Магнитно-резонансная томограмма таза.
Срез в сагиттальной плоскости. Задняя стенка мочевого пузыря занята опухолью, распространяющейся на простату и паравезикальную клетчатку (показана стрелкой) – рак мочевого пузыря Т4
Рис. 4-14. Ретроградная цистограмма.
Дефект контура по нижнему краю мочевого пузыря – рак мочевого пузыря Т3. Ранее перенесенный перелом костей таза
Лечение больных РМП зависит от стадии опухолевого процесса и представлено на схеме:
T4b ПОДВЗД. АРТЕРИЙ
При РМП Т1N0M0 выполняется трансуретральная резекция (ТУР) опухоли (рис. 4-15). С целью повышения эффективности ТУР при РМП и уменьшения частоты рецидивов пациентам после операции проводятся курсы внутрипузырной иммунотерапии вакциной БЦЖ.
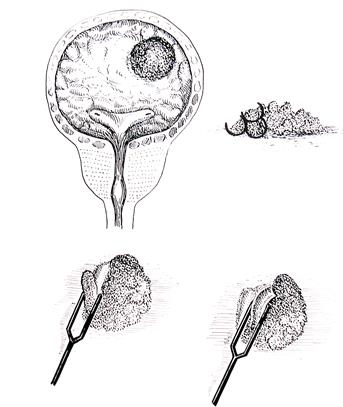
Рис. 4-15. Схема выполнения трансуретральной резекции опухоли мочевого пузыря
При раке Т2-3N0,1M0 адекватным вмешательством считается цистэктомия. После цистэктомии моча отводится в кишечный резервуар или формируется тонкокишечный мочевой пузырь, позволяющий сохранить уретральное мочеиспускание. Иногда может быть выполнена резекция мочевого пузыря.
После операций по поводу РМП рТ2-3N1-2M0-1 больным проводится лучевая или химиотерапия.
Если распространенность процесса не позволяет выполнить радикальное хирургическое вмешательство (стадия рТ4N1M0-1), больному может быть проведена лучевая, химио- или химиолучевая терапия.
1. Клиническую симптоматику почечно-клеточного рака.
2. Методы диагностики ПКР.
3. Лечение больных ПКР (органосохраняющее лечение и радикальная нефрэктомия).
4. Клинические проявления и диагностику РМП.
5. Принципы лечения РМП.
Студенты должны УМЕТЬ:
1. Пальпировать область почек.
2. Находить на эхограммах и ангиограммах признаки, характерные для опухоли почки.
3. Пальпировать область мочевого пузыря.
4. Находить на цистограммах и эхограммах признаки, характерные для опухоли мочевого пузыря.
Задача 1. Дежурному урологу сообщили из приемного покоя, что поступил больной с безболевой тотальной гематурией.
Какова должна быть тактика уролога, экстренность диагностических и лечебных процедур?
Ответ. Тотальная гематурия наблюдается при ряде заболеваний почек и мочевого пузыря. Но наиболее частой причиной безболевой гематурии является опухоль мочевой системы. Гематурия, раз возникшая, может в последующем длительное время не повторяться. Поэтому в момент гематурии крайне важно выяснить источник кровотечения, чтобы при последующем обследовании акцентировать внимание на пораженном органе. Для выяснения источника кровотечения в момент гематурии абсолютно показаны УЗИ почек и мочевого пузыря и цистоскопия.
Задача 2. У больного, 52 лет, в правом подреберье пальпируется плотное смещаемое опухолевидное образование размером 10х8 см с бугристой поверхностью. При перкуссии над образованием тимпанит. Данные экскреторной урографии не позволяют с уверенностью исключить опухоль правой почки.
Какие методы обследования позволят подтвердить или исключить опухоль почки?
Ответ. Наличие бугристой опухоли в подреберье и тимпанит над образованием указывают на локализацию процесса в забрюшинном пространстве. Тимпанит при перкуссии обусловлен наличием кишечных газов в восходящем отделе и печеночном углу толстой кишки. Если бы при перкуссии над образованием было притупление, следовало бы думать о локализации процесса в брюшной полости.
Необходимо исключить опухоль в забрюшинном пространстве и, в частности, опухоль почки. Для установления диагноза и определения тактики лечения показаны УЗИ почек и печени, РКТ или МРТ брюшной полости.
Задача 3. У больного, 54 лет, работающего 20 лет на заводе анилиновых красителей, в последние три месяца учащенное, иногда болезненное мочеиспускание. Периодически отмечает тупые боли внизу живота. Обращался в кожно-венерический диспансер, где проведенное обследование исключило венерические заболевания.
При объективном исследовании патологических изменений не выявлено. В анализе крови обращает на себя внимание ускорение СОЭ до 20 мм час. В анализе мочи удельный вес 1020, реакция кислая, лейкоциты 3-5 в поле зрения, эритроциты свежие 8-10 в п/з.
О каком заболевании следует думать?
Что нужно предпринять для уточнения диагноза?
Ответ. Наличие дизурии и болей внизу живота, указание на контакт больного с анилиновыми красителями должно насторожить врача в отношении возможного развития рака мочевого пузыря. Наиболее полную информацию о наличии или отсутствии опухоли в мочевом пузыре можно получить, сделав больному УЗИ мочевого пузыря и цистоскопию. Эти исследования позволят не только установить опухоль в мочевом пузыре, но и определить ее распространение, отношение опухоли к устьям мочеточников. Данные цистоскопии будут иметь ведущее значение для определения лечебной тактики и объема оперативного пособия.
1. Местные симптомы ПКР.
2. Диагностика ПКР.
3. Оперативные вмешательства при ПКР.
4. Симптоматология и диагностика РМП.
5. Лечение больных РМП.
1. Косинец А.Н., Жебентяев А.А. Почечно-клеточный рак. – Витебск, 2002. – 131с.
2. Нечипоренко Н.А., Батвинков Н.И. Урология (Учебное пособие для студентов). – Гродно, 2005. – 187с.
4. Савченко Н.Е., Нечипоренко Н.А. Учебно-методическое пособие по урологии. – Минск, 2000. – 239с.
5. Филиппович В.А. Лекции по урологии. (Пособие для студентов лечебного и медико-психологического факультетов). – Гродно, 2008. – 210с.
1. Дежурному урологу, которыйтолько что закончил экстренную операцию, в 2 часа 30 минут из приемочного покоя сообщили, что поступил больной с безболезненной тотальной гематурией.
Какая должна быть тактика уролога, экстренность диагностических и лечебных мероприятий?
2. У больного 52 лет в правом подреберье пальпируется опухолевидное образование, которые баллотирует, размером 10 х 8 см, с плотной бугристой поверхностью. При перкуссии – над образованием тимпанит. Данные экскреторной урографии не позволяют с уверенностью исключить заболевание правой почки.
Какие методы обследования позволят подтвердить или исключить урологическое заболевание?
3. У больного 34 лет, работающего на предприятии анилиновых красителей, в последние 3 месяцы очень частое, иногда мучительное мочеиспускание. Периодически отмечает тупую боль внизу живота. Обращался в кожно-венерический диспансер, где проведенное обследование исключило гонорею и трихомониаз.
При объективном исследовании патологических изменений не выявлено, лейкоциты 3 - 5 в поле зрения, эритроциты свежие 8 -10 в поле зрения.
О каком заболевании следует думать? Что нужно выполнить для установления диагноза?
4. У больного 43 лет продолжительно субфебрильная температура, отсутствие аппетита, упорный, не поддающийся лечению сухой кашель. Болеет 1 год. За это время похудел на 15 кг. Неоднократно обследовался у различных специалистов. При многократных рентгенологических исследованиях легких (включая томографию) патологических изменений не выявлено. Отмечается нарастания СОЭ (с 30 с начала заболевания до 60 мм/час в настоящее время). Отмечена также анемия: гемоглобин 68 г/л, эритроциты – 3,2 Т/л.
Какое заболевание следует заподозрить? Что следует предпринять для установления диагноза?
5. Больной 62 лет. Жалуется на периодическое появление крови в моче с бесформенными сгустками. Болеет 6 месяцев. На протяжении 3-х месяцев периодически отмечал поллакиурию, рези при мочеиспускании. Сниженного питания. Бледный. Почки не пальпируются, симптом Пастернацкого отрицательный с обеих сторон. При пальпации над лоном умеренная болезненность. Отток мочи не нарушен. При ректальном пальцевом исследовании простата размерами 3,5 х 4 см, мягко-эластичной консистенции. Назовите предварительный диагноз и план обследования.
Эталоны ответов к ситуационным задачам
1. Тотальная гематурия наблюдается при заболеваниях почек и мочевого пузыря. Наиболее частой причиной тотальной гематурии являются опухоли мочевой системы. Гематурия, раз возникнув, может в дальнейшем не повторяться. Поэтому в момент гематурии крайне важно выяснить источник кровотечения, чтобы после, при обследовании, акцентировать внимание на пораженном органе. Для выяснения источника кровотечения в момент гематурии абсолютно показана цистоскопия.
2. Наличие бугристой опухоли, положительный симптом баллотирования и тимпанит над новообразованием указывают на локализацию процесса в забрюшном пространстве. Тимпанит при перкуссии обусловлен наличием кишечных газов в восходящем отделе и печеночном углу толстой кишки. Если бы при перкуссии над новообразованием было притупление, следовало бы думать о локализации процесса в брюшной полости. Необходимо исключить опухоль почки. Для установления диагноза и определения тактики лечения показаны сосудистые исследования почек и ультразвуковое сканирование.
3. Указание на контакт больного с анилиновыми красителями должно насторожить внимание врача в отношении возможности опухоли мочевого пузыря. Наличие дизурии и болей внизу живота может быть проявлением поражения мочевого пузыря. Наиболее достоверную информацию о наличии или отсутствии опухоли в мочевом пузыре можно получить, сделав больному цистоскопию. Этот метод позволит не только установить диагноз опухоли, но и определить ее распространенность, отношение к устьям. Данные цистоскопии будут иметь ведущее значение в определении тактики и объема оперативного вмешательства.
5. Предварительный диагноз – опухоль мочевого пузыря. План обследования: бимануальная пальпация, анализ мочи на атипичные клетки, цистоскопия, обзорная и экскреторная урография с нисходящей цистографиею. При отсутствии условий для цистоскопии и недостаточной информативности нисходящей цистографии – осадочная перицистография или тазовая флебография.
1. Классификация опухолей почек (стр.342).
2. Метастазирование паренхиматозных и мисочных опухолей почек (стр. 343).
3. Ренальные и экстраренальные симптомы рака почки (стр. 344 346).
4. Диагностика опухолей почек (стр. 347-356).
5. Дифференционная диагностика опухолей почек (стр.356-357) .
6. Лечение опухолей почек (стр. 357-360).
7. Прогноз у больного с аденокарциномой почки (стр. 360).
8. Симптоматология и диагностика опухолей почечной миски (стр. 365-336).
9. Лечение опухолей почечной лоханки (стр. 367-368).
10. Классификация опухолей мочевого пузыря (стр. 377-378) .
11. Симптоматология и диагностика опухолей мочевого пузыря (стр. 378 384).
12. Лечение и прогноз при опухоли мочевого пузыря (стр.385-390).
Информацию, необходимую для формирования знаний и умений, можно найти в учебниках:
1. Возианов А.Ф., Люлько А.В. Атлас-руководство по урологии: В 3т. – К.: Дніпро-VAL, 2001. – Т.3. – С. 15 – 505.
2. Возіанов О.Ф., Люлько О.В. Урологія.-Київ. “Вища школа”,1993.-с.312-341
3. Руководство по урологии под редакцией Н.А.Лопаткина, 1998, т. 3., стр.234-279
Дополнительная:
1. Лопаткин Н.А. Оперативная урология, 1986.
2. Урология. Под ред. Н.А.Лопаткина.-М.,”Медицина”,1992(4).-с.135-164
3. Матвеев Б.П., Фигурин К.М., Карякин О.Б. Рак мочевого пузыря, 2001.
4. Трапезнікова М. Ф. Пухлини нирок. М.," Медицина", 1978.
5. Чухриенко Д.П., Люлько А.В. Атлас операцій на органах сечостатевої системи, М., „Медицина”, 1972. с.52-60; 166-175.
6.Сьюзан М.Кейс, Дэвид Б.Свэнсон. Создание письменных тестовых вопросов.-Филадельфия,1996.-120с.
Тема занятия:
Доброкачественная гиперплазия и рак предстательной железы.
Актуальность темы:
Актуальность ДГПЖ обусловлена тем, что это заболевание является самым частым у мужчин пожилого возраста.
Рак предстательной железы (РПЖ) - одно из наиболее часто встречающихся злокачественных новообразований у мужчин среднего и пожилого возраста, занимающее в структуре онкологических заболеваний мужского населения второе, а в ряде стран первое место. Еще 10 лет тому назад эта болезнь вышла в США на первое место как причина смерти от злокачественных опухолей у мужчин старше 50 лет. В возрасте 50 лет риск развития РПЖ составляет около 42%.
Ежегодно во всем мире диагностируется около 300 000 новых случаев рака простаты.
Цель занятия:
Ознакомить студентов с современными данными о частоте возникновения Доброкачественной гиперплазии и рака предстательной железы, основными патофизиологическими моментами, приводящими к ним, клиническими особенностями и современными подходами к лечению.
Студент должен знать:
- Клинические проявления доброкачественной гиперплазии и рака предстательной железы.
- Физиологические и патофизиологические предпосылки возникновения доброкачественной гиперплазии и рака предстательной железы.
- О возможностях ультразвукового, эндоскопического и лабораторного исследований доброкачественной гиперплазии и рака предстательной железы.
- О современных возможностях консервативного и оперативного лечения доброкачественной гиперплазии и рака предстательной железы.
Дать студентам возможность овладения методиками (уметь):
- Осуществлять осмотр. Пальпацию и перкуссию органов мочевой системы.
- Осуществлять катетеризацию мочевого пузыря эластическим и металлическим катетерами.
- Интерпретировать данные клинических, лабораторных и инструментальных исследований больных с целью проведения диагностики и дифференциальной диагностики.
Воспитательные цели занятия.
- Подчеркнуть вклад украинских и российских ученых, в решение проблемы острых инфекционно- воспалительных заболеваний почек при беременности. Подчеркнуть работу кафедры в направлении изучения доброкачественной гиперплазии и рака предстательной железы.
- Развивать клиническое мышление относительно быстрой дифференциальной диагностики, выбора оптимального метода лечения при доброкачественной гиперплазии и рака предстательной железы.
- Подчеркнуть быстрый научно - технический прогресс и внедрение эффективных лекарственных препаратов, обладающих минимальными побочными эффектами, эндоскопических малоинвазивных технологий при подходе к лечению доброкачественной гиперплазии и рака предстательной железы.
Дата добавления: 2015-05-19 | Просмотры: 2841 | Нарушение авторских прав
Читайте также:

