Опухоль почки при урографии
При экскреторной урографии у 60% больных опухолью почки отмечается вполне нормальная экскреция контрастного вещества, обеспечивающая хорошую видимость лоханки, чашечек и мочеточника, благодаря чему удается на основании этого исследования диагностировать бластоматозный процесс в почке. По данным Olsson (1962), только у 10% больных со злокачественной опухолью почки на экскреторных урограммах не выявляется тени верхних мочевых путей. У большинства больных на обзорных рентгенограммах обнаруживаются значительные изменения в размерах и контурах почек, позволяющие заподозрить в них опухоль.
Обычно на урограммах те части почечной паренхимы, которые не поражены опухолью выявляются более плотной тенью, чем те отделы почки, которые содержат опухоль. Этот феномен — различие в плотности теней различных отделов почечной паренхимы при наличии в ней опухоли — особенно хорошо бывает виден, когда больному вводят двойную дозу контрастного вещества с целью получить “нефроурографию”.
Ретроградная пиелография должна производиться не ранее, чем спустя 5—7 дней по прекращении гематурии, так как в противном случае сгусток крови, находящийся в лоханке или чашечке, в рентгеновском изображении может дать дефект наполнения, который ошибочно может быть принят за тень истинной опухоли.
Ретроградная пиелография вообще, а при опухолях почки в особенности должна производиться очень деликатно. Контрастную жидкость следует вводить в лоханку осторожно, под низким давлением и в количестве не более 5—6 мл. При таких условиях удается избежать лоханочно-почечных рефлюксов и тем самым предупредить возможность метастазирования опухоли (А. Я. Пытель, 1954, 1959). По этим же соображениям не следует применять при экскреторной урографии по поводу опухоли почки компрессию мочеточников.
Для опухоли почки на ретроградной пиелограмме, так же как и на экскреторной урограмме, характерными признаками являются:
- дефект наполнения лоханки или чашечек (иногда этот дефект бывает весьма обширным и выражается в ампутации большой и малой чашечек);
- сегментарное расширение лоханки и чашечек;
- удлинение, вытянутость чашечек и деформация их, а иногда укорочение чашечек с оттеснением их в сторону.
При весьма больших опухолях, сдавливающих чашечно-лоханочную систему, на пиелограмме вообще отсутствуют изображения лоханки и чашечек (рис. 196, 197, 198).
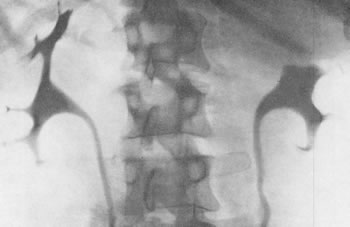
Рис. 196. Ретроградная двусторонняя пиелограмма. Мужчина 49 лет. Гипернефроидный рак левой почки.

Рис. 197. Ретроградная пиелограмма. Женщина 62 лет. Гипернефроидный рак левой почки.
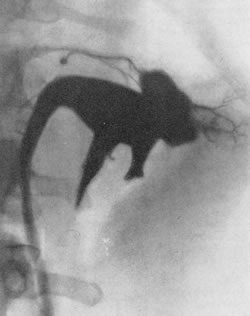
Рис. 198. Ретроградная пиелограмма. Женщина 48 лет. Гипернефроидный рак левой почки. Пиелолимфатический рефлюкс.
Если опухоль мала и располагается близко к поверхности почки, деформация чашечно-лоханочной системы может быть очень незначительной и заключаться в уплощении или смещении одной какой-либо чашечки. При расположении опухоли в центре почечной паренхимы изменения на пиелограмме или урограмме могут заключаться в раздвигании шеек чашечек. При наличии опухоли больших размеров наблюдается сильное сдавление, укорочение или отодвигание чашечек по направлению к полюсу почки, что создает весьма причудливую картину.
Нередко большая опухоль приводит к смещению почки и ее ротации. Это выявляется на пиелограмме необычной тенью, напоминающей чашечно-лоханочную систему аномальной почки.
При расположении опухоли в верхнем полюсе почки лоханка и чашечки могут быть не сдавлены, а лишь оттеснены вниз. Это создает картину, напоминающую форму цветка колокольчика.
Опухоль, располагающаяся в нижнем полюсе почки, особенно в его медиальной части, может сдавливать мочеточник и смещать его в сторону позвоночника. Такая компрессия мочеточника приводит к дилятации лоханки и гидронефрозу. В этих случаях распознавание причины расширения лоханки требует дополнительного обследования, производства снимков в различных положениях туловища больного с использованием контрастных веществ высокой концентрации.
При наличии больших опухолей почки тень верхней части мочеточника иногда располагается на середине позвоночника. Значительное же отклонение тени мочеточника в латеральную сторону указывает на наличие больших пакетов парааортальных лимфатических узлов, пораженных метастазами опухоли, что чаще всего наблюдается при семиноме.
Характерным для опухоли почки является наличие на экскреторной урограмме увеличения размеров одного из полюсов ее и увеличения расстояния от лоханки до свободной поверхности верхнего или нижнего полюса почки. Увеличение тени полюса почки говорит о наличии в этой зоне добавочной ткани, каковой чаще всего является опухоль. Этот симптом рельефнее выявляется при сочетании ретроградной пиелографии с пневморетроперитонеумом.
Иногда небольшую опухоль почки, проросшую в лоханку, удается обнаружить при комбинированном исследовании — пневмопиелографии с последующей обычной пиелографией жидким контрастным веществом.
Необходимо подчеркнуть, что пиелограмма при солитарной кисте почки весьма часто напоминает картину опухоли и в таких случаях диагноз может быть окончательно установлен только при помощи почечной ангиографии.
На рис. 199 представлена схема рентгенологических признаков, наиболее часто встречающихся при опухолях почек. Нижеследующие признаки позволяют с уверенностью высказаться за опухоль почки:
- общая деформация почечной лоханки;
- врастание новообразования в стенку или просвет лоханки; в первом случае отдельные чашечки или лоханка могут быть неравномерно сужены, стенки их ригидны вследствие инфильтрации опухолью, во втором— имеет место дефект наполнения почечной лоханки неправильной формы;
- рефлюкс контрастного вещества в сосуды опухоли или по периферии опухолевого узла; этот признак может наблюдаться как при ретроградной пиелографии, так и экскреторной урографии (Olsson, 1962) с компрессией мочеточников;
- наклоненная, как бы запрокинутая, тень чашечно-лоханочной системы; этот признак наблюдается чаще всего при расположении опухоли в верхней половине почки.
Рис. 199. Признаки рентгенологического изображения опухолей почек (схема по Trzetrzewinski, Mazurek).
1 — полициклический контур почки; 2 — изменение направления длинной оси почки; 3 — смещение мочеточника; 4 — изгиб мочеточника; 5 — смещение чашечек; 6 — неровность контуров чашечек и лоханки; 7 — ампутация чашечки; 8 — удлиненная чашечка; 9 — расширение малых чашечек; 10 — перекрещивание чашечек; 11 — значительное смещение больших чашечек; 12 — очаги в виде серых пятен; 13 — “немые почечные поля”; 14—изменение контура поясничной мышцы; 15 — очаги обызвествления.
Из указанных рентгенологических симптомов наиболее частым является деформация почечной лоханки. Деформация может быть незначительной либо резко выраженной, что в известной мере зависит от варианта формы самой чашечно-лоханочной системы. Так, при варианте, имеющем длинные чашечки, наличие даже небольшой опухоли в почечной паренхиме может выявиться на пиелограмме сдавлением или отклонением чашечки, тогда как при другом варианте, когда чашечки короткие, а лоханка внепочечного типа, опухоль пиелографически может не выявляться, в то время как на обзорном снимке она может проявиться в виде деформации наружного контура почки.
Иногда и сейчас находит применение метод Mullerheim: ретроградная пиелография с наложением на прощупываемую в животе “опухоль” кольца из металлической проволоки. В настоящее время новые более совершенные способы распознавания опухолей почек делают этот метод мало применимым.
Экскреторная (внутривенная) урография в настоящее время благодаря применению двух- и особенно трехатомных рентгеноконтрастных веществ (трийотраст, диодон, урокон и др.) позволяет во многих случаях распознать опухоль почки на основе тех же признаков, что и при ретроградной пиелографии. Однако экскреторная урография в меньшей степени, чем ретроградная пиелография, выявляет морфологические изменения почек и верхних мочевых путей. В большинстве случаев основная цель экскреторной урографии заключается в выяснении функционального состояния контралатеральной, не пораженной опухолью, почки. Для распознавания новообразований почки иногда прибегают к пневморену или пресакральному пневморетроперитонеуму. Целесообразнее пневморетроперитонеум комбинировать с экскреторной урографией или ретроградной пиелографией. Такая комбинация позволяет лучше определить контуры почки, установить увеличение одного из полюсов ее, а также опухолевый дефект в чашечно-лоханочной системе. С введением в медицинскую практику метода томографии последний с успехом может заменить пневморетроперитонеум, особенно если томография сочетается с экскреторной урографией трийотрастом.
Известно немало случаев, когда, применяя томографию, экскреторную урографию, нефротомографию, ретроградную пиелографию, пневморетроперитонеум, не удавалось установить опухоль почки, и только благодаря почечной ангиографии диагноз новообразования был установлен.
Дата добавления: 2014-12-26 ; просмотров: 1997 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ

Урография представляет собой рентгенологический метод исследования с введением контрастного вещества. Он служит для оценки общего состояния органов мочеполовой системы и выявления нарушенных в них функций. При подозрении на патологии со стороны мочеполовой системы проводят различные диагностические методы исследования.
Виды урографии и ее принцип действия
Урография основана на способности контрастного вещества (йодолипола) задерживать рентгеновские лучи.
Выделяют следующие виды урографии:
- Обзорная — представляет собой рентгенологическое исследование с рентгеноконтрастным веществом (РК-веществом), с выполнением обзорного снимка брюшной полости и малого таза. Он служит для определения уровня поражения чашечно-лоханочной системы. С его помощью определяют наличие камней (конкрементов), инфекционно-воспалительных процессов, дистопии почек (изменение расположения), аномалии развития (опущение почек, удвоение или отсутствие почки).
- Экскреторная внутривенная — используется для оценки состояния мочевыделительной системы, выявления нарушенных функций органов мочевыделительной системы, туберкулеза органов малого таза и др.
- Ретроградная — заключается во введении контрастного вещества с помощью цистоскопа в мочеиспускательный канал. Из него РК-вещество направляется в мочеточники и мочевой пузырь. Проводится данный тип урографии при отсутствии одной почки.
Показания к проведению процедуры
После сбора жалоб, данных о возможных причинах заболеваний органов мочевыделительной системы, врач для уточнения и постановки правильного диагноза назначает проведение урографии.
Урография показана при:
- длительных изменениях общего анализа мочи (2-3 месяца) и др.;
- гематурии (наличие кровяных сгустков или крови в моче);
- подозрении на воспаление почечных клубочков (гломерулонефрит);
- инфекционно-воспалительных заболеваниях чашечно-лоханочной системы (пиелонефрит);
- симптоматической артериальной гипертензии на фоне патологии почек (при диабетической нефропатии, развивающейся на фоне сахарного диабета);
- при расширении чашечно-лоханочного аппарата с последующим развитием атрофических процессов в нем;
- при подозрении на туберкулез почек/органов малого таза;
- инфекционно-воспалительных процессах в почках, мочевом пузыре, мочеточниках и мочеиспускательном канале;
- при травмах позвоночника и/или брюшной полости (падение с высоты, аварии и т.д.);
- врожденных аномалиях развития органов мочевыводящей системы;
- наличие конкрементов в чашечно-лоханочной системе;
- почечные колики;
- подозрении на наличие доброкачественных или злокачественных образований;
- предоперационной подготовка (для оценки состояния почек и других органов для выполнения оперативного вмешательства);
- обструктивные процессы в мочеточниках/мочевом пузыре;
- наличие отеков;
- расстройства мочеиспускания (болезненность при мочеиспускании, преобладание ночного диуреза над дневным, недержание и неудержание мочи и др.);
- инородные тела в органах мочевыделительной системы;
Противопоказания для пациентов
Самым важным противопоказанием является гиперчувствительность к йоду и йодсодержащим веществам. При аллергии на йод следует предупредить врача. В таких случаях проведение данного метода исследования противопоказано.
Другими немаловажными противопоказаниями являются:
- беременность и период грудного вскармливания;
- острая или хроническая почечная недостаточность;
- острый гломерулонефрит;
- острый пиелонефрит;
- острая или хроническая печеночная недостаточность;
- патологии системы крови (анемия, тромбоцитопения, эритремия, низкий уровень свертываемости крови, склонность к кровотечениям);
- патологии эндокринной системы (тиреотоксикоз), лечение сахарного диабета сахарозаменяющими препаратами (Глюкофаш);
- гемофилия;
- опухоли надпочечников (феохромоцитома).
Правильная подготовка к исследованию
Врач после беседы с Вами должен Вам рассказать правила подготовки к урографии.
За 2-3 дня до проведения исследования необходимо соблюдать диету. Прием пищи не должен включать в себя такие продукты, которые содержат большое количество растительной клетчатки и вызывают процессы брожения и вздутие живота. К ним относятся бобовые, яблоки разных сортов, гречка, черный хлеб, сладости, картофель, молочные продукты и др.
Также в течение 3 дней необходимо принимать энтеросорбенты (активированный уголь (1 таблетка на 10 кг/ массы тела, либо энтеросгель по 1 столовой ложке х 3 раза в день за 20-30 минут до еды.
Перед днем проведения урографии вечером после ужина необходимо сделать очистительную клизму.
Лабораторные исследования крови должны быть проведены за 1 или 2 дня. Общий анализ крови свидетельствует о наличии заболеваний крови (анемия/ тромбоцитопения), о наличии воспалительных процессов в организме (лейкоцитоз/ повышение СОЭ).
Биохимический анализ крови, в котором определяют общий билирубин, печеночные пробы, которые в случае повышения свидетельствуют о печеночной недостаточности.
А мочевина, креатинин свидетельствуют о нарушении фильтрационной функции почек и почечной недостаточности.
Также врач должен провести пробы контрастным веществом для определения наличия аллергической реакции.
С помощью данных анализов, если будут выявлены данные противопоказания, урография не будет проводиться.
В день проведения урографии необходимо позавтракать или перекусить сыром и несладким чаем. За четыре часа до процедуры есть нельзя.
Процесс выполнения процедуры

Урографию проводят в 2 этапа. Сначала проводят обзорную, а затем экскреторную внутривенную урографию.
Для проведения процедуры необходимо снять все металлические украшения, одежду и надеть специальный медицинский халат.
Обзорную урографию проводят в положении стоя. Лучи рентген-аппарата направлены на уровне 3-4 поясничных позвонков. При этом зоны выше позвонков (область грудной клетки, половую область для защиты от ионизирующего излучения закрывают свинцовыми фартуками.
После обзорной урографии, если не выявлено наличие газа в брюшной полости, каловых масс и др., производят экскреторную внутривенную.
Для этого пациента укладывают на специальную поверхность, затем внутривенно вводят рентгенконтрастное йодсодержащее вещество (йодолипол, урографин и др.). В начале процедуры могут появиться неприятные ощущения, которые со временем исчезают.
Попав в кровоток, контрастное вещество направляется в почечную ткань, затем в мочеточники. Снимки проводят в первые 2 минуты, затем через 5-7 минут и через 13-15 минут и 20-25 минут.
С помощью урографии определяют экскреторную функцию почек, объем наполнения чашечно-лоханочной системы и мочевого пузыря. Также выявляют аномалии развития мочевыделительной системы, наличие камней, инфекционно-воспалительных процессов и др.
Экскреторную урографию также проводят детям. Показания и противопоказания такие же, как и у взрослых. Также противопоказаниями являются декомпенсированные процессы сердечно-сосудистой системы, аллергические диатезы, механическая желтуха
Отличием является лишь в том, что детям рентгенконтрастное вещество вводят в мышцы или в кишечник. Таким образом, он не попадает в системный кровоток и не происходит угнетение общего состояния ребенка.
Мнения людей прошедших сеанс урографии
Из отзывов пациентов, которым была проведена урография, можно сделать вывод, что процедура информативная и безопасная.
Страдаю мочекаменной болезнью в течение 10 лет. После приема уролога мне была назначена урография. Боялся данного исследования очень сильно. Но во время проведения процедуры страх исчез благодаря профессионализму врачей. В результате были выявлены изменения почек и камни в почках и мочевом пузыре.
Сергей Наумович, 49
Из-за того, что ребенок болеет часто инфекционными заболеваниями, появились боли в пояснице и боли при мочеиспускании. Было решено обратиться к врачу. Нам рекомендовали провести урографию для диагностики заболевания. Ребенок сильно нервничал и переживал, но врачи смогли вызвать у него интерес и доверие. В результате вся процедура прошла хорошо. Побочные реакции были в виде головокружения и одышки. Но через несколько часов прошли. Результаты выявили двусторонний пиелонефрит и удвоение почки.
В последнее десятилетие опухоли почки выявляются чаще, что объясняется значительным улучшением диагностики на ранних стадиях заболевания. От 25 до 40% опухолей почек выявляют случайно при УЗИ, опухоли не имеют клинической симптоматики.
С другой стороны у 30% больных при первичном осмотре обнаруживают местнораспространенные формы заболевания и метастазы рака почки. Еще у 30-40% больных рак почки прогрессирует после радикальной нефрэктомии, чаще в 1 год после операции.
Опухоли почки
Классификация опухоли почки
Опухоли почечной паренхимы и опухоли лоханки отличаются как по структуре, так и по путям распространения и требуют различных методов диагностики и лечения.
1. Опухоли почечной паренхимы
а) Доброкачественные опухоли: аденома, липома, фиброма, миома, ангиома и гемангиома, лимфангиома, миксома, дермоид.
б) Злокачественные: почечно – клеточный рак, фибро-, мио-, липо-, ангиосаркомы, смешанная опухоль Вильмса (в детском возрасте).
в) Вторичная (метастатическая) опухоль почки.
2. Опухоли почечной лоханки.
а) Доброкачественные опухоли: папиллома, ангиома, лейомиома.
б) Злокачественные опухоли: переходно – клеточный рак, плоско – клеточный рак, слизисто-железистый рак, саркома.
Причины опухоли почки
Этиология опухоли почки однозначно не установлена, специфический канцероген не выявлен. Подробно на этиологии и патогенезе останавливаться не будем.
Показано, что курение табака повышает риск заболевания опухолями почки. Исследования показали роль хромосомных нарушений и активации онкогенов в ткани опухоли почки. Показана немаловажная роль наследственной отягощенности.
Имеются доказательства роли вторичного иммунодефицита и недостаточности иммунной системы в возникновении и прогрессировании рака почки. Чувствительность почечно – клеточного рака к иммунотерапии подтверждает данные исследования.
Известно возникновение опухолей почки под воздействием лучевой энергии и радионуклидов (это актуально для Республики Беларусь, так как наряду с увеличением выявляемости опухоли имеется сложная радиоактивная обстановка. Радионуклиды выделяются из организма с мочой).
Патологическая анатомия опухоли почки
Самый частый вариант – почечно – клеточный рак возникает из клеток проксимального изогнутого канальца нефрона и составляет 3% в структуре всех злокачественных опухолей у человека.
Опухоли почечной лоханки и мочеточника возникают из переходно – клеточного эпителия и составляют 16% от всех опухолей почки и верхних мочевых путей.
Мезенхимальные опухоли почки редки.
Опухоли почек у детей (опухоль Вильмса) – эмбриональна аденомиосаркома почки, злокачественная, в 95% смешанного строения, составляет 20-50% всех опухолей, диагностируемых в детском возрасте.
Самый частый вариант доброкачественной опухоли – ангиомиолипома, у мужчин.
Симптоматика и клиническое течение
В настоящее время все чаще случайно при УЗИ и КТ выявляют бессимптомные опухоли ранних стадий, когда еще нет гематурии и боли, а почка не пальпируется (это так называемая триада симптомов). Чаще всего эта триада симптомов является признаком запущенного процесса и не следует их дожидаться, а проводить при профилактических осмотрах обязательное УЗИ почек!
Гематурия при раке почки тотальная (по трехстаканной пробе эритроциты во всех трех пробах мочи), чаще всего безболевая, нет дизурических расстройств, возникает внезапно на фоне удовлетворительного общего состояния и быстро проходит.
Эти обстоятельства обычно обуславливают позднее обращение к врачу, когда уже имеются и другие симптомы.
Больной обращается к врачу когда при очередной гематурии отходят червеобразные сгустки и наблюдается почечная колика (характерный признак рака почки это боль вслед за гематурией, в отличие от МКБ).
Гематурия иногда может вызвать тампонаду мочевого пузыря и ОЗМ, что бывает редко и требует экстренной помощи. Гематурия чаще всего является признаком рака из-за деструкции сосудов опухоли, прорастания в стенку лоханки и чашек, гемодинамических нарушений.
Ввиду вышесказанного важно обращать внимание на гематурию как на категорически важный симптом, не терять время впустую на применение кровоостанавливающих препаратов, а подвергнуть больного полному урологическому обследованию, в первую очередь цистоскопии для выявления источника кровотечения.
Боли в области почек чаще всего тупого, ноющего характера, зависят от растяжения и прорастания капсулы почки, иногда по типу почечной колики при отхождении сгустков.
Прощупываемая опухоль – это наиболее характерный признак, однако самый редкий и поздний симптом.
Чаще пальпируется опухоль из нижнего сегмента, она плотная, бугристая, подвижное или неподвижное при прорастании, болезненное или безболезненное. Иногда можно пальпировать неизмененный нижний полюс, а опухоль располагается в верхнем полюсе.
Необходимо срочное УЗИ для подтверждения диагноза.
Варикоцеле – расширение вен семенного канатика из-за вовлечения в опухолевый процесс яичковых вен и коллатерального тока крови. Характерно внезапное появление варикоцеле у лиц среднего и пожилого возраста, может быть справа, не исчезает при переходе больного в горизонтальное положение и является чаще признаком далеко защедшего процесса.
Среди общих симптомов опухоли почки отмечаются ухудшение общего состояния, общая слабость, потеря аппетита, похудание (признак далеко зашедшего процесса) – в результате интоксикации организма продуктами обмена опухолевой ткани. Больных с подобными жалобами длительно лечат по поводу самых разных предполагаемых заболеваний, прежде чем возникнет мысль о необходимости УЗИ почек.
Симптомом опухоли почки может быть субфебрильная лихорадка и анемия. Иногда температура повышается до 38-39, симулируя острое инфекционное заболевание. После радикального оперативного лечения температура тела обычно нормализуется, а её возобновление свидетельствует прогрессировании заболевания. Анемия – признак далеко зашедшего процесса, из-за токсического действия продуктов опухоли на костный мозг.
Проявлением опухоли почки может быть и полицитемия, или вторичный эритроцитоз, из-за повышенной продукции опухолевой тканью эритропоэтиноподобных веществ. Еще признаки опухоли почки – повышение СОЭ и артериальная гипертензия. При благоприятном прогнозе после радикальной нефрэктомии эти признаки тоже исчезают.
Признаки наличия метастазов в легких часто не проявляются или протекают под маской бронхогненного рака, пневмонии или туберкулёза.
Метастазы в кости проявляются соответствующими болями в костях, протекающими под маской радикулита, межреберной невралгии и патологических переломов.
Диагностика опухоли почки
Применяется стандартное обследование, которое позволяет определить вышеуказанные симптомы и подготовить больного к операции (ЭКГ, ОАК, ОАМ, коагулограмма, биохимический анализ крови). По показаниям – консультации специалистов.
Сегодня УЗИ, КТ и МРТ являются основными методами в диагностике опухолей почки.
УЗИ-картина опухоли – контуры почки деформированы объемным образованием различных размеров, появляется множество эхосигналов внутри опухоли из-за кальцинации, неравномерной структуры. При распаде, наличии полостей (кист) имеются гипоэхогенные зоны.
Диагноз должен быть подтвержден на КТ
Обследование урологического больного выполняют с использованием рентгенологических методов. Однако сегодня информативность обзорной, экскреторной урографии, ретроградной уретеропиелографии с позиций современных требований ранней диагностики весьма ограничена.
Сведений о стадии опухолевого процесса, столь важных для лечения, эти методы не дают. Необходимо выполнение экскреторной урографии для уточнения функционального состояния противоположной почки.
Для диагностики распространенности процесса показано выполнение КТ, МРТ, рентгенографии и рентгеноскопии легких, УЗ печени и забрюшинных лимфоузлов, рентгенографии и сцинтиграфии костей скелета.
Ангиография, венокаваграфия и почечная венография применяются только в редких, трудных случаях, когда планируется выполнение резекции почки или операций на сосудах.
Проводится с кистами и гнойно – деструктивными заболеваниями почки (карбункул и абсцесс почки), гидронефрозом, поликистозом и туберкулезом. Основное – это использование рентгенологических, УЗИ, КТ и МРТ.
Диагностика позволяет установить стадию TNM.
Лечение опухоли почки
Единственный радикальный метод лечения это оперативный. В последние годы показания к радикальному оперативному лечению опухолей почки значительно расширились, а противопоказания сократились, что связано с совершенствованием оперативной техники, развитием современной анестезиологии и реаниматологии, появлением мощного арсенала фармакопрепаратов.
При наличии метастазов удаление основного опухолевого очага (т.н. паллиативная нефрэктомия) избавляет больного от боли, гематурии, улучшается общее состояние.
Одиночные метастазы в легкие, печень, кости конечностей в настоящее время не рассматриваются как противопоказания, ибо проводятся операции лобэктомии или пульмонэктомии, резекции печени, ампутация и экзартикуляция конечности.
Выделяют три основных вида оперативного доступа при нефрэктомии по поводу опухоли: трансперитонеальный, ретроперитонеальный, торакоабдоминальный, используемые по различным показаниям и в разных клиниках.
Основное – это лигирование сосудов почечной ножки в самом начале операции, до проведения каких-либо манипуляций на самой почке и последующее радикальное удаление почки с параренальной клетчаткой, надпочечником. Инвазия опухоли в соседние органы не является противопоказанием к нефрэктомии.
Одновременно может выполняться резекция пораженного органа (кишка, печень).
В настоящее время считается, что удаление регионарных лимфоузлов при раке почки рекомендуется только в качестве диагностического вмешательства для установления прогноза заболевания.
Показанием к резекции почки может быть опухоль единственной почки или двустороннее поражение почек. Кроме того, в настоящее время изучаются отдаленные результаты операций резекции и при опухоли менее 3 см. в диаметре.
Непременным условием радикальности оперативного лечения считается извлечение опухолевых тромбов из почечной и нижней полой вен.
Послеоперационные осложнения нефрэктомии по поводу опухоли могут быть разделены на две основные группы: осложнения, обусловленные обострением сопутствующих хронических заболеваний, и осложнения, связанные непосредственно с характером и тяжестью операционной травмы. Основными причинами послеоперационной летальности (3-5%) являются сердечно – сосудистые и тромбоэмболические осложнения.
Из дополнительных методов лечения для клинического применения рекомендовано только применение иммунотерапии альфа-интерфероном или интерлейкином-2 в виде монотерапии или в сочетании с химиотерапией (5-фторурацил). Эффективность составляет 15-20%.
Лучевая терапия считают показанной лишь в качестве паллиативной меры при неоперабельной опухоли или при метастазах для снятия болей.
Применение химиотерапии при раке почки малоэффективно в связи с нечувствительностью к ней как самой опухоли, так и её метастазов.
Имеется опыт паллиативного лечения гормонопрепаратами (оксипрогестерона капронат) с далеко зашедшим раковым процессом. Применение его облегчает страдания.
Заболевания мочеполовой системы занимают лидирующие позиции среди всех патологий. Нередко у людей диагностируется цистит, пиелонефрит, камни в почках и мочевом пузыре. Чтобы оценить состояние внутренних органов, используется множество диагностических методик: МРТ, КТ, УЗИ. Но даже они не всегда могут дать полную картину. Урография с применением контрастного вещества позволяет точно обнаружить функциональные и анатомические нарушения в почках.
Контрастная урография почек
Урография почек с применением контрастного вещества применяется для диагностики патологий мочевыделительной системы у детей и взрослых. Она считается одной из самых точных и информативных.
Рентгеноконтрастный анализ осуществляется с применением специальных препаратов. Они вводятся в кровяное русло, после чего делается серия снимков. Суть метода заключается в том, что химическое вещество задерживает лучи, которые производит рентгеновский аппарат. Оно имеет свойство накапливаться в исследуемом органе, но быстро выводится.
При назначении урографии инструкцию по ее осуществлению нужно соблюдать в точности, иначе повышается риск осложнений.
Прежде чем делать обзорный рентген, нужно выяснить, в каких случаях он назначается. Показания к использованию методики таковы:
![]()
наличие инфекции в органах выделительной системы;- болевые ощущения внизу живота или поясничной части;
- патологические изменения формулы биологической жидкости;
- подозрение на присутствие злокачественного или доброкачественного образования;
- гидронефроз, опущение почек, пиелонефрит;
- кровь в моче;
- состояние шока или коллапс;
- стойкое повышение артериального давления, температуры;
- туберкулез в активной фазе;
- гломерулонефрит в хронической форме;
- наличие конкрементов;
- врожденная патология развития системы;
- цистит различной этиологии;
- длительное присутствие отеков;
- послеоперационное осложнение;
- обструктивные патологии.
Назначение урографии – это решение врача, которое принимается, если другие способы диагностики неэффективны. Также обследование осуществляется при подготовке к хирургическому вмешательству, при расширении чашечно-лоханочного аппарата. В последнем случае в выделительной системе развиваются атрофические процессы.
Контрастная рентгенография позволяет детально исследовать почку. Кроме того, она имеет и другие преимущества:
- возможность использования для проведения диагностики у ребенка;
- неинвазивность;
- приемлемая стоимость метола.
Врачи могут обнаружить патологические очаги, новообразования, камни в мочевом пузыре или других частях выделительной системы. 
Однако существуют и некоторые минусы урографии:
- нельзя выполнять при почечной дисфункции;
- для получения результата требуются препараты на основе йода, происходит лучевая нагрузка на внутренние органы.
Назначается указанная диагностика мужчинам, женщинам и детям (даже грудничкам).
Прежде чем начинать подготовку к исследованию, нужно понимать, какие запреты на выполнение диагностики существуют. Нельзя проводить исследование беременным женщинам и кормящим матерям. Можно выделить и другие противопоказания:
- феохромоцитома;
- опасность возникновения кровотечения;
- лихорадочное состояние;
- сахарный диабет;
- менструация;
- недостаточность функционирования почек в острой или хронической форме;
- аллергические реакции на препараты с содержанием йода;
- нарушение свертываемости крови;
- тиреотоксикоз;
- гепатит, гломерулонефрит (острый).
Не стоит назначать такой диагностический метод пациенту с базедовой болезнью. Опасен он и для тех людей, у кого периодически поднимается давление. Что касается возможных побочных эффектов, то они таковы:
- ощущение жара в теле;
- головокружение;
- нарушение функциональности дыхательной системы;
- кожная сыпь, аллергия;
- нефропатия (в этом случае реагент будет плохо выводиться из организма);
- припухлость губ;
![]()
гематома в месте введения препарата;- флебит;
- металлический привкус во рту;
- часто у больного после урографии нарушается сон:
- расстройство гемодинамики.
Обычно побочные эффекты проходят самостоятельно в течение нескольких дней. В сложных случаях требуется госпитализация и симптоматическое лечение.
В зависимости от того, насколько тяжелой является патология, пациенту могут назначаться разные виды исследования. Их несколько:
| Тип | Характеристика |
|---|---|
| Экскреторный | Может показывать состояние всей системы выделения. Проводится диагностика при пустом мочевом пузыре. Лекарство вводится капельным нфузионным путем. Главное преимущество: все процессы видны в динамике. |
| Ретроградный | Это разновидность цистографии. Средство попадает внутрь через мочеиспускательный канал. Информативным он является, если у пациента только одна почка. |
| Инфузный | Снимки производятся в тот момент, когда контрастное вещество выводится из организма. Диагностировать таким способом можно не только патологии системы выделения, но и выяснить размер и расположение органов, их однородность, как заполняется мочевой пузырь. Вводить препарат требуется внутривенно маленькими порциями. |
| Обзорный | Диагностика поможет осмотреть не только почки. С помощью таких анализов охватывается большая площадь мочевыводящих структур. |
Назначается такое исследование пациентам разного возраста.
Описание процесса
Подготовка к урографии почек с применением контрастного вещества предусматривает сдачу крови для анализа. Требуются биохимические показатели биологической жидкости. Результаты диагностики помогут исключить аллергию, фоновые и хронические болезни, недостаточность функциональности почек. Еще нужно соблюсти такие требования:
- Очистительная диета. За несколько дней до проведения обследования из меню исключаются все продукты, которые повышают газообразование в кишечнике.
- Дополнительно для очищения организма в течение 2-3 суток пациент принимает активированный уголь или другой сорбент.
- Человеку понадобятся успокаивающие лекарства, если он чувствует страх перед процедурой или у него чрезмерно возбудимая нервная система.
- Кушать в день проведения урографии можно только утром, но пища должна быть легкой для усваивания. Вечером накануне разрешается употребить слабительное. Утром требуется поставить клизму.
- При наличии аллергической реакции необходимо пройти курс терапии антигистаминными препаратами.
- Чтобы избежать последствий в виде получения неверных данных, радиолог рекомендует снять все металлические предметы.
Бояться указанной процедуры не стоит, так как при введении лекарства больно не будет. Все действия длятся не более 1,5 часов. Осуществляется она строго по инструкции и в медицинском кабинете. Пациент при этом находится в положении лежа, хотя в некоторых случаях он может стоять.
Алгоритм введения прост. В медицинском центре пациента нужно расположить на столе. Двигаться он не должен. В сосуде осуществляется прокол, после чего лекарство постепенно вводится в венозное русло. Если это делается капельно, то количество используемого вещества следует увеличить вдвое. В момент попадания средства в организм человек может ощущать слабое жжение на руке.
На видео можно подробно рассмотреть, как проводится диагностика. После начала процедуры в течение 10 минут специалист делает два или три снимка. Если у пациента пожилой возраст, то первые фото можно получить только через 13-14 минут.
По завершении исследования врач обязан проверить самочувствие пациента. Если все в порядке, то через несколько часов его отпускают домой.
Если необходимо осуществить урографию у детей, как делается такая диагностика, врач должен объяснить родителям. Разрешена она даже грудному ребенку, мальчику или девочке. Подготавливаться к ней малышу нужно так же, как и взрослому. Для работы специалист выбирает щадящие препараты. Вводятся они внутримышечно или парентерально (в кишечник). Это позволит предупредить быстрое всасывание контрастного вещества, развитие химического ожога или флебита. Противопоказания к использованию процедуры такие же, как и у взрослых.
Современная аппаратура дает возможность провести диагностику быстро и безопасно, даже когда ребенку всего месяц. Если малыш слишком активен, то манипуляцию разрешается проводить под общим наркозом.
Расшифровка результатов
Снимки после исследования должен рассмотреть специалист. 
Если почки в порядке, то на фото они представлены в виде четких облаков, тени при этом нет, левый орган находится в нижней позиции, по отношению к правому.
Комментарии пациентов
Урография – качественное и эффективное исследование почек, позволяющее установить состояние их здоровья, а также выяснить причину патологических изменений, назначить правильное лечение. Но осуществляется она по определенным правилам, которыми не следует пренебрегать как врачу, так и пациенту.
Читайте также:



