Синдром микулича при лейкозе
Болезнь Микулича - сочетанное увеличение слезных и всех слюнных желез.
Синдром Микулича - сочетанное увеличение слезных и всех слюнных желез при лейкозе, лимфогранулематозе, туберкулезе, сифилисе, эндокринных нарушениях.
Причина – нейротрофические, эндокринные и аутоиммунные нарушения.
Клиническая картина.
· Характерно припухание крупных и мелких слюнных желез, а также слезных желез. Припухшие железы плотны, безболезненны, кожа, покрывающая их, в цвете не изменена.
· Уменьшение количества слюны в полости рта отмечается в поздней стадии.
· Течение болезни может осложниться воспалительным процессом, появляются признаки сиалоаденита.
· При синдроме Микулича – лечение совместно с гематологом, ревматологом, окулистом, онкологом.
· При наличии воспалительных явлений – лечение сиалоаденита.
Синдром Шегрена.
Синдром Шегрена - признаки нарушения функции всех желез внешней секреции возникают при системной красной волчанке, системной склеродермии, ревматоидном полиартрите и других аутоиммуиных заболеваниях.
Болезнь Шегрена - при клинической картине поражения внешнесекреторных желез, характерной для сухого синдрома, наличии иммунологических нарушений, выявляемых по данным иммунограммы, у больных отсутствуют признаки аутоиммунных заболеваний.
· Жалобы на общую слабость, быструю утомляемость, сухость полости рта, периодически развивающееся воспаление околоушных желез.
· Сухость глаз, светобоязнь, чувство песка в глазах, увеличение околоушных и редко поднижнечелюстных желез.
· Больные могут находиться на учете у ревматолога по поводу заболевания суставов, системной красной волчанки или склеродермии.
· У некоторых больных выявлены жалобы, характерные для паренхиматозного паротита и лишь спустя несколько лет выявлялась болезнь Шегрена.
· Изменения в крови: увеличение СОЭ, иногда до 60—70 мм/ч, диспротеинемия с гипер-гаммаглобулинемией, сдвиги при печеночных осадочных пробах, иммунологические данные: повышение содержания иммуноглобулинов трех классов, характерно выявление антинуклеарных и ревматических факторов, повышение содержания серомукоидных белков в слюне.
· Лечение болезни и синдрома Шегрена должно проводиться в ревматологической клинике.
· Базисную терапию, показанную при аутоиммунном процессе, ревматологи назначают в зависимости от его активности.
· Проведение симптоматической, а иногда и патогенетической терапии специалистами различного профиля: офтальмологами, стоматологами, невропатоло-гами, гинекологами, эндокринологами.
· Воздействие на слюнную железу: димексид, новокаиновые блокады, физиолечение.
Увеопаротит (синдром Хеерфордта).
Этиология заболевания неизвестна. В связи с наличием некоторых общих признаков с саркоидозом ряд авторов включают этот синдром в болезнь Бенье-Бека-Шауманна.
Встречается у лиц среднего возраста, у женщин вдвое чаще,чем у мужчин.
Определяется:
· Безболезненное двустороннее увеличение околоушных желез и гиперплазия подъязычных желез.
· Парез лицевого нерва, носящий обратимый характер.
· Поражение глаз в виде иридоциклита, увеита, хориоидита и редко оптического неврита.
· Иногда полирадикулоневриты, глухота из-за поражения преддверно-улиткового нерва.
· Болезненность при надавливании на боковые шейные, подмышечные и паховые лимфатические узлы.
· Возможно появление симптомов менингоэнцефалита (беспокойство, сонливость, судороги, фотофобия, головная боль, рвота).
В ряде случаев наблюдается поражение слизистой оболочки верхних дыхательных путей, а также легочные явления при наличии отрицательных туберкулиновых реакций.
ГЛАВА. 4
ОДОНТОГЕННЫЕ
ВЕРХНЕЧЕЛЮСТНЫЕ СИНУСИТЫ.
Больные с одонтогенными верхнечелюстными синуситами составляют от 4 до 7 % от общего количества стационарных больных.
Возникновение и клиническое течение синуcитов одонтогенной природы зависит от топографо-анатомического взаимоотношения между дном верхнечелюстной пазухи, корнями зубов и верхней челюстью.
Выделяют 3 типа пазух: пневматический, склеротический и промежуточный.
Пневматический тип характеризуется наибольшим объемом пазухи, истончением и выпуклостью костных стенок, выраженностью углублений или бухт в сторону скулового, небного и альвеолярного отростков, за счет чего дно пазухи оказывается ниже дна носовой полости.
Склеротический тип отличается очень малыми полостями, не вдающимися в сторону челюстных отростков. Стенки пазухи толстые, с выраженным губчатым слоем кости.
Промежуточный тип представляет собой среднюю форму между пневматическим и склеротическим типами пазух. Тип строения верхнечелюстной пазухи зависит от формы и объема лицевого скелета и черепа. Верхушки корней зубов могут находиться очень близко от нижней стенки пазухи и в ряде случаев отделяться от пазухи только слизистой оболочкой. Особенно это характерно для первого моляра.
Болезнь Микулича – хроническое заболевание, связанное с патологическим увеличением слюнных и слезных желез. В качестве вероятных причин называются вирусные инфекции, снижение иммунитета или аллергии.
Описание болезни Микулича
Заболевание встречается только среди взрослых молодых людей в возрасте от 20 до 30 лет, главным образом – у женщин. Оно получило свое название в честь немецкого хирурга И. Микулича, который впервые проанализировал и описал его в 90-х годах XIX века.
Современная медицина пришла к выводу, что увеличение желез - это показатель наличия заболеваний крови или эндокринной системы, но само по себе оно не является отдельным недугом.
Почему возникает болезнь Микулича
Этиология заболевания до сих пор не до конца выяснена. Медики сходятся во мнении, что к болезни Микулича могут приводить следующие факторы:
аутоиммунные болезни, нарушения в эндокринной системе;
В результате этих заболеваний регуляция выделений слюнных и сальных желез не может функционировать нормально и постепенно нарушается. Вследствие реакций на аллергию или аутоиммунный недуг протоки, выводящие секрет из желез, закупориваются пробками, начинается рост лимфоидной и интерстициальной тканей, который и приводит к увеличению желез.
Симптомы болезни Микулича
Главным образом болезнь Микулича проявляется в увеличении слюнных и слезных желез. При этом воспаление симметричное. Этот процесс начинается постепенно, с гипертрофии желез около ушей. Воспаление становится заметно благодаря изменению формы лица. Следом увеличиваются слюнные и слезные железы.
Железы при ощупывании кажутся плотными. Сам процесс прощупывания не доставляет больному практически никаких болезненных ощущений. Цвет кожи сохраняется нормальным.
Когда увеличиваются слюнные железы, расположенные под нижней челюстью, могут возникать проблемы с приемом пищи и в процессе разговора. Слюноотделение, как правило, нарушается только на запущенных и поздних стадиях заболевания, когда закупорка каналов приводит к сухости во рту, проблемам с глотанием, а также к изменению вкусовых ощущений.
При закупорке слезных желез начинается отек верхних век и сужение глазных щелей. Эти нарушения, однако, не приводят к ухудшению зрения.
Пониженное отделение слюны на протяжении длительного периода времени или даже абсолютное его прекращение может привести к развитию язвенных стоматитов, глосситов и гингивитов, а также к образованию ранок в полости рта во время еды.
При этом увеличение желез могут вызывать и хронические заболевания лимфатической системы. Симптомы при этом будут характерны для любого лимфопролиферативного заболевания.
Часто в начале болезни симптомы полностью совпадают с симптомами хронического паротита.
К типичным симптомам можно также отнести увеличение размеров селезенки и печени, лимфоцитоз, лейкоцитоз.
Методы диагностики болезни Микулича
Чтобы выявить болезнь Микулича, понадобится в первую очередь тщательный визуальный осмотр. Самая распространенная жалоба пациентов связана с повышенной сухостью во рту.
Среди других зримых проявлений болезни врачи могут выявить небольшой зуд на коже, увеличение размеров лимфатических узлов в паху или подмышками, общую слабость.
Тем не менее для постановки точного диагноза потребуется обратиться ко множеству специалистов: эндокринологам, иммунологам, ревматологам, онкологам и другим специалистам.
В ходе лабораторных анализов обычно выявляются признаки, характерные для болезней лимфатических узлов.
Компьютерная томография позволяет определить размеры слюнных желез, а также исключить возможность злокачественной опухоли.
Для диагностирования требуется также иммунологический и иммунохимический анализ, осмотр аллерголога и офтальмолога, который должен провести тест Ширмера и взять пробы с использованием флюоресцеина.
Необходимо проведение сиалограммы, которая показывает увеличение слюнных желез и закупорку протоков.
Если слюнные железы не увеличены, требуется отдельное исследование лимфом глазниц.
Также для диагностики данного заболевания часто применяется пункционная гистобиопсия.
Характерной особенностью Болезнь Микулича, отличающей ее от других хронических воспалений, является несрастание тканей желез со слизистыми оболочками и кожными покровами.
Как вылечить болезнь Микулича
Для лечения болезни Микулича применяются:
рентгенотерапия, которая приводит к уменьшению слюнных желез и воспаления, а также помогает восстановить выделение секрета и решить проблему сухости рта;
Обычно лечение данного заболевания проходит под контролем гематолога. Основной медицинский препарат, выписываемый при этом недуге – это лекарство на основе мышьяка, в основном 1%-ный раствор натрия арсената.
Также широко используются антибиотики и компрессы, накладываемые на воспаленные слюнные и слезные железы.
Для общего укрепления организма пациента назначается курс витаминов и минералов.
Профилактика болезни Микулича
В связи с тем, что механизм развития данного заболевания пока не установлен, не представляется возможным разработать эффективный метод для его профилактики.
Болезнь Микулича (болезнь Шегрена) – довольно редко встречающееся хроническое заболевание, которое проявляется параллельным увеличением всех слюнных и слезных желез и дальнейшей их гипертрофией.
Описание патологии
Главными факторами, лежащими в основе его развития, являются вирусная инфекция, болезни крови, аллергические и аутоиммунные процессы, нарушения в работе лимфатической системы. Встречается такое заболевание только у взрослых, преимущественно у женщин. Впервые оно было описано немецким врачом-хирургом И. Микуличем в 1892 году. Сейчас считают, что увеличение желез – это не самостоятельная болезнь, а сопутствующий синдром при разного рода нарушениях работы эндокринной системы.
Причины болезни
Учёные всё ещё не выяснили точные причины, лежащие в основе болезни Микулича. Выдвигаются только гипотетические основания, например:
· первая стадия развития злокачественной опухоли;
· нарушения работы кроветворной системы;
· свинка (эпидемичекий паротит);
Повсеместное поражение органов и систем организма нарушает нейровегетативную регуляцию слёзных и слюнных желез, изменяет их секреторную функцию. Аутоиммунные или аллергические реакции способствуют закупориванию выводящих протоков желез эозинофильными пробками, задерживают секрет, сокращают протоки гладкомышечных и миоэпителиальных клеток. В результате интерстициальная и лимфоидная ткани разрастаются, сдавливают протоки и приводят к всё увеличивающейся гипертрофии слюнных и слёзных желез. Давайте рассмотрим симптомы болезни Микулича.
Симптомы болезни
Чаще всего болезнь появляется в возрастной период от 20 до 30 лет. Пожилые люди страдают реже, у детей она не была зафиксирована. На первых стадиях симптомы похожи на признаки хронического паротита, кроме того, при возникновении воспалительных осложнений он может быть спровоцирован.
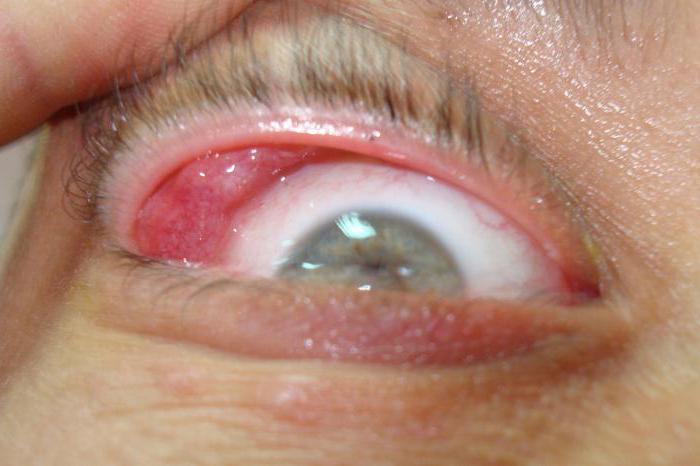
Первый и самый главный симптом болезни Микулича – опухание слёзных желез. Постепенно они становятся болезненными при нажатии, а в некоторых случаях настолько увеличиваются в размерах, что под их тяжестью глазное яблоко опускается и даже выпячивается вперёд. Хотя консистенция желез довольно плотная, нагноение не наблюдается.
Второй симптом – увеличение слюнных желез (подчелюстных, околоушных, реже подъязычных). Обычно этот процесс двусторонний, опухание происходит с обеих сторон, и лишь в исключительных случаях – с одной. Часто наблюдается увеличение лимфатических узлов.
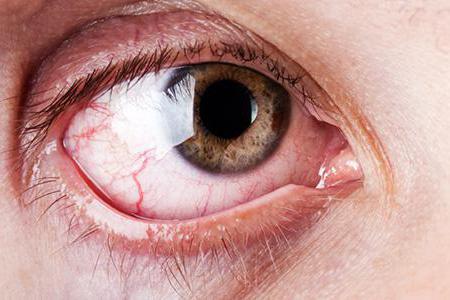
Третий симптом – жалобы на сухость во рту, сухой конъюнктивит и множественный зубной кариес. В случае типичного протекания заболевания увеличиваются печень и селезёнка, наблюдается лейко- и лимфоцитоз.
Диагностика заболевания
Болезнь Микулича диагностируется врачами из общей клинической картины. Часто делается сиалограмма, выявляющая дистрофические изменения железистой ткани, хорошо показывающая увеличение слюнных желез, сужение их выводящих протоков. Если же они не пострадали, необходимо тщательно обследовать лимфомы глазниц.
Широкое применение находит также пункционная гистобиопсия. Гистологически можно обнаружить гиперплазию слёзных и слюнных желез, определить атрофическиемодификации паренхимы и наличие лимфоидной инфильтрации стромы.
Высокую эффективность для постановки диагноза и разработки схемы лечения имеют параллельные исследования крови, находящейся вокруг лимфоузлов, и анализ пункции костного мозга.
Стоит отметить, что во время болезни Микулича (лечение которой мы рассмотрим ниже) капсула железы не поражается, поэтому ткани слюнных и слёзных желез не соединяются со слизистыми оболочками и кожей, благодаря этому фактору можно отличить данный синдром от разного рода продуктивных хронических воспалений.
Лабораторные анализы крови показывают картину, характеризующую лимфопролиферативные заболевания, а результаты исследования мочи обычно не выявляют каких-либо патологий.
С помощью компьютерной томографии можно более точно определить структуру и размеры слюнных желез, исключить появление злокачественных новообразований.
Диагностика болезни включает в себя иммунохимическое и иммунологическое исследование с осмотром аллерголога-иммунолога, а также консультацию офтальмолога, выполнение теста Ширмера и взятие проб с флюоресцеином.
Лечение
Дополнительные методы
Широко применяются компрессы на поражённые железы и антибиотики. Кроме лекарственной терапии используются также гемотрансфузии. В отдельных случаях достижение положительной динамики становится возможным благодаря рентгенотерапии, обеспечивающей остановку воспалительного процесса и временное уменьшение размеров желез, восстановление их секреторной функции, устранение сухости во рту. Общему укреплению организма способствует приём витаминов.
Мы рассмотрели особенности болезни и синдром Микулича.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Болезнь Микулича (синонимы: саркоидный сиалоз, аллергический ретикулоэпителиальный сиалоз Микулича, лимфомиелоидный сиалоз, лимфоцитарная опухоль) названа в честь врача J. Miculicz, который в 1892 г. описал увеличение всех больших и части малых слюнных, а также слезных желез, которое он наблюдал на протяжении 14 месяцев у крестьянина 42 лет.
Автор писал, что заболевание началось примерно за полгода до начала наблюдения с припухания слезных желез. Глазная щель сузилась, с гало трудно смотреть. Других субъективных ощущений не было. Вскоре увеличились под нижнечелюстные железы, что мешало при разговоре и во время еды, а в дальнейшем - и околоушные железы. Зрение не нарушалось. Увеличенные слюнные железы имели плотно-эластичную консистенцию, были безболезненны, умеренно подвижны. Слюны в полости рта наблюдалось много, слизистая оболочка не была изменена. Автор произвел частичную резекцию слезных желез, которые вскоре вновь увеличились до прежних размеров. Только после полного удаления слезных и поднижнечелюстных желез крестьянин мог возвратиться к своему труду и чувствовал себя хорошо. Однако через 2 мес он заболел и на 9-й день умер от перитонита. Околоушные и малые слюнные железы, несколько увеличившиеся после операции, перед смертью стали быстро уменьшаться и затем полностью исчезли. При патогистологическом исследовании поднижнечелюстных желез И. Микулич установил, что вся железа имела нормальное строение; се можно было разделить на дольки и доли. На разрезе ткань железы отличалась от нормальной бедностью сосудов, имела бледно-красновато-желтый цвет. Железа была мягкой консистенции, имела сальную прозрачную поверхность. Микроскопически неизмененные ацинусы были раздвинуты круглоклеточной тканью., клетки которой имели различные размеры. Между ними располагалась тонкая эндоплазматическая сеть. В более крупных клетках можно было распознать митозы Сходная картина наблюдалась в слезных железах.
Эпидемиология болезни Микулича
Это редкое заболевание, наблюдается у взрослых, преимущественно у женщин. В детском возрасте не отмечено. Часто диагностируется у пациентов с заболеваниями крови (лимфогранулематоз) или является их предшественником.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Причины болезни Микулича
Причины болезни Микулича неизвестны, предполагается вирусная инфекция, а также заболевание крови (лимфогранулематоз).
Симптомы болезни Микулича
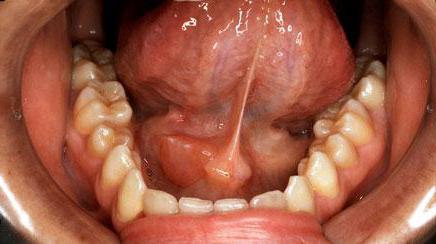
Клиническая картина характеризуется медленным и безболезненным значительным увеличением всех слюнных и слезных желез (как описал И. Микулич в 1892 г.). Кожа над железами в цвете не изменяется. При пальпации железы плотноэластичной консистенции. Функция слюнных и слезных желез, в отличие синдрома Шегрена, не изменяется. Слизистая оболочка полости рта в цвете не изменена. Слюна при массировании слюнных желез выделяется свободно. Признаков поражения внутренних органов не обнаруживают.
Диагностика болезни Микулича
При синдроме Микулича могут обнаруживаться лимфопролиферативные изменения в системе крови. Лабораторные показатели мочи остаются в пределах нормы. На сиалограммах определяются признаки интерстициального сиаладенита с сужением протоков железы. В биоптатах слюнных и слезных желез обнаруживают выраженный лимфоидный инфильтрат, который сдавливает протоки, не разрушая базальные мембраны и не замещая ацинарную ткань.
Лечение болезни Микулича
Лечение болезни (синдрома) Микулича в основном симптоматическое. Используют рентгенотерапию, которая дает временный эффект, после чего слюнные железы увеличиваются вновь, при этом может возникнуть длительно сохраняющаяся сухость полости рта. Для лечения используют также новокаиновые наружные блокады в области слюнных желез, инъекции галантамина и др. Лечение считается эффективным в случае значительного уменьшения слюнных желез в течение длительного периода, отсутствия ксеростомии и обострения сиаладенита.
Синдром Микулича является хроническим расстройством, которое характеризуется аномальным увеличением желез в области головы и шеи (околоушные, слезные слюнные). Миндалины и другие железы в мягких тканях лица и шеи также могут пострадать. Хотя это расстройство почти всегда описывается как доброкачественное, этот синдром всегда развивается на фоне других основных заболеваний и расстройств, таких как: туберкулез, лейкоз, сифилис, болезнь Ходжкина, лимфосаркома, синдром Шегрена или волчанка. Пациенты с синдромом Микулича подвержены повышенному риску развития лимфомы.
Некоторые пациенты могут испытывать повторяющиеся лихорадки. Эта лихорадка может сопровождаться сухостью глаз, снижением выделения слез и воспалением различных частей глаза (увеит). Увеличение слезных, околоушных желез, сухость во рту и сухость глаз являются классическими признаками синдрома Микулича. Точная причина развития синдрома Микулича неизвестна. Некоторые ученые считают, что этот синдром следует считать формой синдрома Шегрена.
Синдром Микулича. Эпидемиология
Синдром Микулича чаще всего развивается у лиц женского пола. Этот синдром часто сопровождает синдром Шегрена.
Синдром Микулича. Причины
Точная причина развития синдрома Микулича не известна, хотя он, как подозревают исследователи, является аутоиммунным расстройством. Некоторые симптомы и проявления синдрома Микулича могут развиться из-за чрезмерного накопления определенных белых кровяных клеток (лимфоцитов) внутри многих желез лица, полости рта и / или шеи.
Синдром Микулича. Похожие расстройства
- Свинка – острое вирусное заболевание которое вызывает болезненное воспаление и опухание слюнных желез, в том числе околоушных, подчелюстных, подъязычных и щечных. В свое время, свинка была одной из самых частых инфекционных болезней у детей. Наступление этой болезни отмечается головной болью, потерей аппетита, недомоганием и лихорадкой. В течение 24 часов температура может повыситься до серьезных значений. И, как правило, эта инфекция связана с болью и отеком желез в передней части ушей и под челюстью.
- Синдром Хеерфордта. Этот синдром характеризуется отеком желез перед ушами (околоушные железы) и параличем одного или более черепных нервов.
- Синдром Шегрена – аутоиммунное заболевание. Оно характеризуется прогрессирующей дегенерацией слизистой секретирующих желез, особенно слюнных и слезных. Симптомы и проявления синдрома Шегрена дебютируют внезапно и они могут включать в себя воспаление мембран, которые окружают глаза и роговицы (кератоконъюнктивит). Изменение степени сухости во рту (ксеростомия) может вызвать трудности глотания и / или стоматологические заболевания.
- Околоушной отек. Этот отек может возникать по разным причинам. Безболезненные опухоли на обеих сторонах лица могут развиваться без лихорадки и в сочетании с другими заболеваниями, такими как цирроз Лаэннека, хронический алкоголизм, недоедание, сахарный диабет, беременность, период лактации и / или гипертриглицеридемия. Злокачественные и доброкачественные опухоли слюнных желез также могут вызвать отек этих желез.
Синдром Микулича. Фото

Значительное безболезненное расширение слезных, околоушных и подчелюстных желез. Левая слезная железа - 7×5 см, в то время как правая - 6×4 см, левая околоушная 9×9 см, в то время как правая - 9×8 см. Левая и правая подчелюстные железы - 6×6 см и 6x5 см соответственно. Все железы были безболезненными с нормальной вышележащей кожей.

Почти полное излечение, за исключением правой слезной железы.
Синдром Микулича. Симптомы и проявления
Синдром Микулича характеризуется внезапной сухостью во рту (ксеростомия), что может привести к затруднению глотания и к кариесу. Другие симптомы и проявления включают: увеличенные слезные железы, увеличенные железы на шее (околоушные), жесткие, безболезненные опухоли слюнных желез и тех, которые расположены рядом с ушами (околоушные). Железы возле челюсти (подчелюстные) также могут стать опухшими. Симптомы и проявления могут сохраняться в течение длительных периодов времени (иногда, воспаление желез может проходить спонтанно, но только временно). Клиника синдрома Микулича очень похожа на клинику синдрома Шегрена и некоторые исследователи подозревают, что эти два синдрома могут быть одним и тем же расстройством.
Синдром Микулича. Лечение
Биопсия одной из опухших желез является ключом к диагностике синдрома Микулича. Ультразвуковое обследование проблемной области может помочь в исключении других причин увеличения желез. Лечение конкретно этого синдрома только симптоматическое. Основные методы лечения должны быть направлены на лечение причины развития синдрома Микулича. Искусственные слезы могут быть использованы для поддержания влажности в глазах, а искусственная слюна может быть использована в поддержании влажности в полости рта. Некоторым людям с синдромом Микулича может быть поручено придерживаться диеты состоящей из размягченных продуктов питания. Это может помочь в уменьшении боли, которая вызывается пережевыванием и проглатыванием пищи. Другое лечение только симптоматическое и поддерживающее.
Болезнь Микулича – редкое хроническое заболевание, проявляющееся симметричным увеличением всех слюнных, а также слезных желез. Среди возможных этиологических факторов рассматривается роль вирусной инфекции, а также аутоиммунных процессов, приводящих к дистрофическому поражению слюнных и слезных желез. Чаще болезнь (синдром) Микулича встречается у пациентов с заболеваниями крови. Диагностика основана на изучении данных клинического осмотра, лабораторных и инструментальных исследований, в том числе сиалографии. Лечение симптоматическое: рентгенотерапия, новокаиновые блокады, галантамин.
- Причины болезни Микулича
- Симптомы болезни Микулича
- Диагностика болезни Микулича
- Лечение болезни Микулича
- Цены на лечение
Общие сведения
Болезнь Микулича (саркоидный сиалоз) – реактивно-дистрофическое поражение слюнных и слезных желез, приводящее к их гипертрофии. Основные факторы, способствующие развитию заболевания – вирусная инфекция, аллергические и аутоиммунные процессы, болезни крови и лимфатической системы. Болезнь Микулича встречается исключительно у взрослых, причем чаще всего у женщин. Заболевание впервые описал в 1892 году немецкий врач-хирург И.Микулич. В настоящее время считается, что наблюдаемое увеличение желез является не самостоятельной болезнью, а синдромом, встречающимся при различных заболеваниях эндокринной системы и болезнях крови.

Причины болезни Микулича
Этиологические факторы, приводящие к развитию болезни Микулича, до настоящего времени неизвестны. В качестве возможных причин рассматривается роль вирусной инфекции, аллергии, аутоиммунных и эндокринных расстройств, заболеваний крови. Системное поражение органов и систем организма вызывает нарушение нейровегетативной регуляции слюнных и слезных желез, изменение их секреторной функции. Аллергические или аутоиммунные реакции при болезни Микулича постепенно приводят к закупорке выводных протоков желез эозинофильными пробками и задержке секрета, сокращению миоэпителиальных и гладкомышечных клеток протоков, разрастанию лимфоидной и интерстициальной ткани, сдавливающей протоки и постепенной прогрессирующей гипертрофии слюнных и слезных желез.
Симптомы болезни Микулича
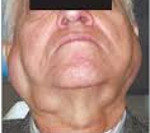
Для болезни Микулича характерно постепенное симметричное увеличение слюнных и слезных желез. В первую очередь развивается гипертрофия околоушных желез, что приводит к изменению овала лица, затем патологический процесс распространяется на другие слюнные, а также слезные железы. Кожные покровы при этом сохраняют обычную окраску, при прощупывании железы плотные, может отмечаться небольшая болезненность.
При увеличении поднижнечелюстных слюнных желез нередко затрудняется процесс приема пищи, а также разговорная речь. Слюноотделение вначале не нарушено, лишь на поздних стадиях болезни Микулича отмечается снижение секреторной функции слюнных желез с появлением сухости во рту, развитию вкусовых нарушений, затруднениям при глотании. Увеличенные слезные железы приводят к отеку и опущению верхних век, сужению глазных щелей. Зрение не нарушается.
Длительно сохраняющееся снижение слюноотделения или его полное прекращение при болезни Микулича зачастую осложняется присоединением язвенных стоматитов, глосситов, гингивитов, частым повреждением слизистой оболочки полости рта при приеме пищи, проблемам с эксплуатацией съемных протезов.
Изменений со стороны внутренних органов при болезни Микулича, как правило, не отмечается. Если же диагностируется синдром Микулича, то есть увеличение слюнных и слезных желез вследствие хронических лимфопролиферативных заболеваний (лимфом, лимфогранулематоза и т. д.), в клинической картине будут наблюдаться симптомы, характерные для основного заболевания.
Диагностика болезни Микулича
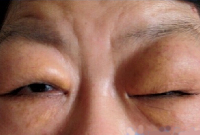
Диагностика болезни Микулича начинается с тщательного сбора анамнеза (обычно пациенты обращаются к врачу с жалобами на сухость во рту), клинического осмотра, во время которого обнаруживается симметричное увеличение слюнных и слезных желез, плотная консистенция гипертрофических участков, неровность контуров, бугристость, незначительная болезненность, опущение верхних век, сужение глазных щелей.
При синдроме Микулича может беспокоить зуд кожных покровов, увеличение регионарных лимфатических узлов (чаще подмышечных и паховых), преходящая лихорадка, общая слабость. В процессе диагностики пациент должен быть осмотрен специалистами различного профиля – врачом-стоматологом, гематологом, онкологом, аллергологом-иммунологом, эндокринологом, ревматологом.
При лабораторном исследовании крови может отмечаться картина, характерная для лимфопролиферативных заболеваний, общий анализ мочи обычно без патологических изменений. При сиалографии выявляются признаки сужения протоков слюнных желез, дистрофические изменения железистой ткани с появлением мелких и крупных полостей овальной формы в виде гроздьев винограда. Проведение компьютерной томографии помогает уточнить размеры и структуру слюнных желез, а также исключить наличие злокачественного новообразования. Биопсия с последующим гистологическим исследованием биоптата слюнных и слезных желез позволяет выявить наличие выраженной лимфоидной инфильтрации стромы, атрофические изменения паренхимы и внутрипротоковую пролиферацию.
Для диагностики болезни Микулича проводится иммунологическое и иммунохимическое исследование с последующим осмотром аллерголога-иммунолога, а также консультация офтальмолога с выполнением теста Ширмера и пробы с флюоресцеином. Необходимо проведение дифференциальной диагностики болезни Микулича с другими сиаладенозами, в том числе гормональными, нейрогенными, алиментарными, болезнью Шегрена, опухолями (лимфомами) слюнных и слезных желез, саркоидозом, амилоидозом, лимфогранулематозом и другими заболеваниями.
Лечение болезни Микулича
Этиотропное лечение болезни Микулича не разработано. Чаще всего применяется рентгенотерапия, обеспечивающая временное уменьшение размеров слюнных желез, купирование воспалительного процесса и восстановление секреторной функции желез с устранением сухости полости рта (ремиссия может продолжаться 3-6 месяцев). К нередко используемым лечебным мероприятиям при болезни Микулича можно отнести проведение новокаиновых блокад в области слюнных желез, а также использование галантамина в виде инъекций.
При наличии у пациентов с болезнью Микулича сопутствующих лимфопролиферативных процессов и системных заболеваний соединительной ткани прогноз становится неблагоприятным.
Читайте также:

