Злокачественное новообразование рта и глотки
а) Эпидемиология рака полости рта и глотки. Практически все злокачественные новообразования полости рта и глотки представлены плоскоклеточным раком; заболеваемость, лечение и прогноз в целом сходны. Рак полости рта занимает 11 место в мире по количеству абсолютных случаев, рак глотки — двадцатое.
В сумме рак полости рта и ротоглотки является шестым по частоте встречаемости в мире. В 2000 году в мире отмечалось 389000 новых случаев, 2/3 из которых приходились на развивающиеся страны. Частота заболеваемости раком полости рта и глотки зависит от страны. Чаще всего им страдают жители Австралии, Франции, Венгрии, Южной Америки (Бразилии), южной Африки; реже всего болеют жители Мексики и Японии. Ежегодно от рака полости рта и глотки умирает около 200000 человек в мире.
Согласно приблизительным оценкам Американского онкологического общества, в 2008 году в США было зарегистрировано около 35310 новых случаев (25310 у мужчин, 10000 у женщин) рака полости рта (22900) и глотки (12410); около 7590 человек (5210 мужчин и 2380 женщин) умерли. В сумме они составляют около 2,5% всех злокачественных новообразований.
Из всех злокачественных заболеваний полости рта и глотки (за исключением опухолей слюнных желез и носоглотки) рак полости рта составляет 88%, рак глотки— 12%. Большая часть злокачественных новообразований полости рта поражает язык (43,1%), миндаликовые ниши (23,4%), губы (9,1%) и дно полости рта (7,8%). Также возможно поражение десен, неба, неуточненных участков полости рта.
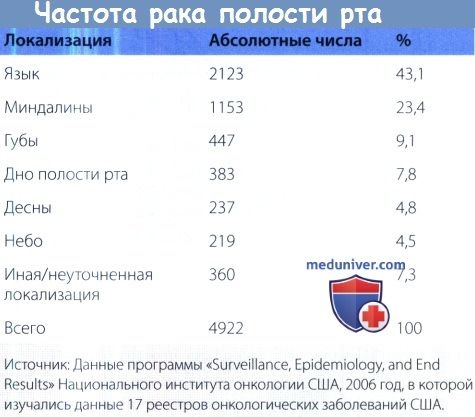
Встречаемость плоскоклеточного рака полости рта различной локализации.
Рак слюнных желез и носоглотки не учитывается.
Рак полости рта и глотки может встречаться в молодом возрасте. Среди всех пациентов, лица моложе 40 лет составляют 2,9%, моложе 50 лет— 16,2%. Заболеваемость увеличивается с возрастом и достигает максимальных значений в промежутке 70-79 лет. Далее заболеваемость у мужчин постепенно снижается, у женщин же она продолжает расти. Заболеваемость раком полости рта и глотки выше среди мужчин, чем среди женщин. Соотношение женщин и мужчин составляет 2:7 для рака полости рта, и 3:4 для рака глотки.
В течение последних 30 лет частота заболеваемости в США постепенно снижалась. Частота заболеваемости раком полости рта снизилась на 18,8% (с 8,7 на 10000 до 6,5% на 100000), рака глотки на 44% (с 1,8 до 1,0 на 100000). Но в отличие от рака других локализаций, заболеваемость раком языка среди американцев до 40 лет выросла почти на 60%. Рост продолжался вплоть до 1985 года, после чего заболеваемость сохраняется на одном уровне.
При тщательном обследовании пациентов с раком полости рта и ротоглотки примерно у 15% выявляется рак другой локализации, чаще всего гортани, пищевода или легких. Из пациентов, полностью излечившихся от рака полости рта и глотки, примерно у 10% впоследствии разовьется злокачественное новообразование одного из этих органов.
б) Факторы риска. Основными факторами риска рака полости рта и ротоглотки являются курение и употребление алкоголя. Являясь независимыми факторами риска, при сочетании они обладают синергетическим эффектом. По примерным оценкам курение является причиной 41% случаев рака полости рта и ротоглотки у мужчин и 15% у женщин во всем мире. Также, курение и алкоголь являются причиной 3/4 всех случаев рака полости рта в США.
По сравнению с некурящими людьми, у злостных курильщиков риск развития рака полости рта выше в 4-10 раз (после поправки на потребление алкоголя). После поправки на табакокурение, у лиц, употребляющих умеренные количества алкоголя, риск развития рака полости рта увеличивается в три раза, у злоупотребляющих алкоголем — в 8-9 раз. У алкоголиков и злостных курильщиков риск возрастает более чем в 35 раз. Снижение числа курящих лиц, предположительно, является причиной снижения частоты заболеваемости раком полости рта и ротоглотки в США.
У некоторых групп пациентов употребление бездымных табачных продуктов также является значимым фактором риска; увеличение риска рака и лейкоплакии полости рта так же велико, как и при табакокурении. У лиц, употребляющих нюхательный табак, новообразования чаще всего возникают на тех участках, где табак контактирует со слизистой щеки или десен.
Предполагается, что в Индии и Юго-Восточной Азии большинство случаев рака полости рта и глотки связаны с жеванием листьев бетеля. Впрочем, в США бездымные табачные продукты употребляют редко.
И хотя основными факторами риска рака полости рта и глотки являются употребление алкоголя и табака, семейный анамнез также играет определенную роль. У лиц, в семье которых имелись родственники со злокачественными новообразованиями полости рта и глотки, риск повышен в три раза (по сравнению с контрольной группой).
Предположительно, в основе заболевания лежит генетическая неполноценность механизмов репарации ДНК. После коррекции на возможные сопутствующие факторы, включая употребление алкоголя и табака, лица с отягощенным семейным анамнезом и с повышенной чувствительностью к мутагенам имеют в семь раз больший риск развития рака полости рта и глотки (по сравнению с нормальной контрольной группой). Это свидетельствует о том, что наследственность также играет роль в развитии заболевания.
Также одним из факторов риска является вирус папилломы человека (ВПЧ). Наибольшей канцерогенностью обладают ВПЧ 16 и 18 типов, их действие, по всей видимости, связано с мутацией гена, кодирующего белок ТР53. Общая частота инфицирования ВПЧ при опухолях полости рта в разных исследованиях варьирует от 14 до 91%. В тканях плоскоклеточного рака полости рта экспрессия ВИЧ повышена в четыре раза по сравнению с нормальной слизистой оболочкой.
Также, опухоли ротоглотки (особенно миндаликовых ниш) в три раза чаще оказываются ВПЧ-положительными, чем опухоли головы и шеи другой локализации. Тем не менее, точный характер связи между ВПЧ и новообразованиями полости рта, так же, как и сопутствующие факторы риска, до конца не установлены. Хорошо известно, что низкий уровень потребления овощей и фруктов также повышает риск развития рака полости рта и ротоглотки.
в) Ключевые моменты. В сумме рак полости рта и ротоглотки является шестым по частоте встречаемости в мире. Из всех злокачественных заболеваний полости рта и глотки (за исключением опухолей слюнных желез и носоглотки) рак полости рта составляет 88%, рак глотки— 12%. Большая часть злокачественных новообразований полости рта поражает язык (43,1%), миндаликовые ниши (23,4%), губы (9,1%) и дно полости рта (7,8%). Основными факторами риска является употребление алкоголя и табака.
Рак глотки — злокачественный опухолевый процесс, локализующийся в глотке, характеризующийся инфильтративным и быстрым ростом, регионарным метастазированием в лимфатические узлы и отдаленным метастазированием в соматические органы. Рак глотки сопровождается чувством инородного тела, болями, нарушениями глотания, изменением голоса, носовыми кровотечениями, а также общими симптомами раковой интоксикации. Диагностируется рак глотки на основании данных биопсии. Распространенность ракового процесса оценивается при помощи риноскопии, отоскопии, ларинго- и фарингоскопии, рентгенологических и томографических исследований. Рак глотки лечиться путем радикального хирургического удаления опухоли. Оперативное вмешательство может комбинироваться с химиотерапией и лучевым воздействием на раковые клетки.
- Причины возникновения рака глотки
- Симптомы рака глотки
- Диагностика рака глотки
- Лечение рака глотки
- Прогноз и профилактика рака глотки
- Цены на лечение
Общие сведения
Рак глотки поражает преимущественно людей в возрасте старше 40 лет. Более чем в половине случаев рак глотки локализуется на небных миндалинах. У 16% больных рак глотки располагается на ее задней стенке, у 10,5% - на мягком небе. По своему гистологическому строению рак глотки может быть представлен лимфоэпителиомой, карциномой, ретикулоцитомой, цитобластомой или смешанной опухолью.
Рак глотки склонен к интенсивному инфильтративному росту и характеризуется бессимптомностью начального периода. В связи с этим примерно у 40% больных рак глотки диагностируется уже в III и IV стадии, а у 45% пациентов с впервые диагностированным раком глотки выявляются метастазы в регионарные лимфатические узлы.

Причины возникновения рака глотки
Рак глотки может возникать как первично злокачественная опухоль, так и в результате метаплазии доброкачественных опухолей глотки. На сегодняшний день отоларингологии не известна однозначная причина, запускающая злокачественную трансформацию клеток с развитием рака глотки. Однако выделен целый ряд факторов, которые считаются предрасполагающими или триггерными в отношении рака глотки. Первое место среди них отводится употреблению табака. Предполагают, что рак глотки развивается в результате хронического раздражения слизистой при табакокурении или жевании табака. Более 90% пациентов с раком глотки регулярно использовали табак в том или ином виде. Жевание табака может также спровоцировать появление рака языка и других злокачественных или доброкачественных опухолей полости рта.
Раздражающим действием, способным вызвать рак глотки, обладают и алкогольные напитки. По данным статистики около 75% больных раком глотки имеют в анамнезе указание на злоупотребление алкоголем. Наибольшим риском в отношении рака глотки считается сочетание злоупотребления алкоголем и табакокурения. Благоприятствующим фактором в развитии рака глотки может выступать плохо подогнанный зубной протез. Причем многие авторы указывают на то, что триггерным фактором является не механическое травмирование слизистой протезом, а впитывание им алкоголя и табака, воздействие которых в свою очередь вызывает рак глотки.
Факторами риска в развитии рака глотки являются хронические воспалительные заболевания: фарингит, тонзиллит, хронический синусит и пр. К предраковым состояниям относятся лейкоплакия и эритроплакия глотки. Определенную роль в возникновении рака глотки играет также инфицированность ВПЧ — вирусом, являющимся причиной образования кондилом, бородавок и папиллом.
Симптомы рака глотки
В начальном периоде рак глотки, как правило, имеет бессимптомное течение. Этот период может занимать от нескольких недель до нескольких месяцев. Обычно первым клиническим проявлением рака глотки является чувство инородного тела или комка в глотке. Затем присоединяется болевой синдром. Отмечаются расстройства прохождения пищи в пищевой канал, поперхивания и нарушения глотания. Возможно онемение различных участков глотки и полости рта. Помимо местных проявлений рак глотки имеет общие симптомы, которые обусловлены раковой интоксикацией и проявляются головными болями, вялостью, общей слабостью, недомоганием, снижением веса, отсутствием аппетита.
Симптоматика рака глотки может быть различной в зависимости от его месторасположения. Распространение опухоли на мягкое небо приводит к нарушению его подвижности, что обуславливает появление гнусавого оттенка голоса и попадание жидкой пищи в нос во время еды. Если рак глотки локализуется на ее боковой поверхности, то, прорастая в глубь тканей, он может захватить сосудисто-нервный пучок шеи и явиться причиной массивного кровотечения. Расположение рака в носоглотке часто сопровождается прорастанием опухоли в евстахиеву трубу с нарушением ее проходимости. В результате возникает острый средний отит, который может переходить в хронический экссудативный средний отит, а при присоединении вторичной инфекции — в хронический гнойный средний отит; развивается тугоухость. Находящаяся в носоглотке опухоль зачастую нарушает вентиляцию придаточных пазух носа, что ведет к развитию синусита с появлением болей в области воспаленной пазухи. Локализующийся в носоглотке рак может прорастать в полость черепа с появлением клинической картины, характерной для опухоли головного мозга.
В большинстве случаев рак глотки имеет эпителиальное происхождение и склонен к распаду. Наиболее часто распадается рак гортаноглотки, что связывают с травмированием опухоли принимаемой пищей. Изъязвленный и разлагающийся рак глотки приводит к появлению кровянистых примесей в слюне и мокроте, а также к постоянному неприятному запаху изо рта. Распад опухоли, расположенной в носоглотке, является причиной частых носовых кровотечений.
Рак глотки может иметь экзофитный и эндофитный рост. Экзофитная опухоль обычно расположена на широком основании, отличается бугристой и местами изъязвленой поверхностью, при прикосновении к которой наблюдается кровоточивость. Такое образование часто характеризуется розовой или серой окраской и окружено воспалительным инфильтратом. Эндофитный рак глотки представляет собой легко кровоточащую язву, покрытую грязновато-серым налетом. Чаще всего он располагается на одной из миндалин и приводит к увеличению ее размеров в сравнении со здоровой.
Диагностика рака глотки
Благодаря малосимптомному начальному периоду рак глотки может стать случайной диагностической находкой при осмотре на приеме у терапевта, отоларинголога или стоматолога. Подтвердить рак глотки может проведение гистологического исследования образца опухоли, взятого во время биопсии. Исследование мазков-отпечатков с поверхности опухоли малоинформативно и имеет значение только тогда, когда обнаруживает наличие атипичных клеток.
При подозрении на рак глотки биопсия должна проводиться под контролем фарингоскопии. Если опухоль находится в толще небной миндалины и не сопровождается изъязвлением, то биопсия может дать ложноотрицательный результат в связи с тем, что опухолевый участок не попал во взятый с поверхности миндалины биопсийный образец. Поэтому при одностороннем увеличении миндалины, предполагая рак глотки, желательно провести одностороннюю тонзиллэктомию с последующим тщательным изучением тканей различных участков удаленной миндалины.
Определить распространенность злокачественного процесса при раке глотки помогает риноскопия, ларингоскопия, исследование проходимости евстахиевой трубы, отоскопия, рентгенография черепа и околоносовых пазух, КТ черепа и глотки, МРТ головного мозга, биопсия лимфоузлов и др. Дифференцировать рак глотки необходимо от доброкачественных опухолей глотки, инородного тела глотки, ангины, болезни Вегенера, сифилиса.
Лечение рака глотки
В основе лечения рака глотки лежит хирургический метод. Операция проводится под общим наркозом. Предварительно под местной анестезией выполняется трахеостомия и интубационная трубка вводится через трахеостому. Для избежания интраоперационного кровотечения проводится перевязка наружной сонной артерии. В зависимости от распространенности опухоли применяется наружный или чрезротовой доступ. В ходе операции опухоль должна быть удалена вместе с расположенными на 1 см по ее периметру визуально неизмененными тканями. Если рак глотки локализуется в небной миндалине, то операция заключается в удалении пораженной миндалины, прилегающей к ней области корня языка, небных дужек и парафарингеальной клетчатки. Если рак глотки прорастает в гортань, то проводят циркулярную резекцию глотки и удаление гортани. Операция заканчивается формированием трахеостомы, ортостомы и эзофагостомы. Спустя 3 месяца после ее проведения возможно выполнение пластики глотки и пищевода для восстановления естественного пути прохождения пищи.
Рак глотки I-II стадии подлежит только хирургическому лечению. Рак глотки III стадии является показанием к комбинированному лечению: операция в сочетании с лучевой терапией. Облучение как самостоятельный способ лечения применяется, когда операция противопоказана или пациент отказывается от нее, а также при послеоперационном рецидиве. Лечение может проводиться контактным или дистанционным способом. В комбинации с хирургическим вмешательством или в качестве паллиативного лечения рака глотки возможно применение химиотерапии.
Прогноз и профилактика рака глотки
Пятилетняя выживаемость пациентов, имеющих рак глотки I-II стадии, после его радикального удаления составляет по разным данным от 65 до 95%, у пациентов с раком глотки III стадии после комбинированного лечения — 45-65%.
Предупредить рак глотки поможет отказ от курения, жевания табака и злоупотребления спиртными напитками. Также необходимо следить за состоянием зубных протезов, своевременно лечить заболевания носоглотки и доброкачественные опухоли глотки. Своевременное обращение к отоларингологу позволяет врачу диагностировать рак глотки на I-II стадии заболевания, что значительно улучшает прогноз лечения.
К злокачественным новообразованиям ротовой полости и глотки относятся рак, лимфоэпителиома, цитобластома, ретикулосаркома, саркома и смешанные опухоли. Мужчины болеют чаще, чем женщины, обычно в среднем возрасте.
Лимфоэпителиома (опухоль Шминке), цитобластома и ретикулосаркома составляют отдельную группу опухолей, растущих из лимфадсноидной ткани.
Эти опухоли являются высокозлокачественными и низкодифференцированными и в связи с этим чрезвычайно чувствительны к лучевой терапии. С другой стороны, хирургическое вмешательство по поводу этих опухолей нередко приводит к генерализации процесса. Опухоли этой группы растут из миндалин (преимущественно небных или глоточных) или из любого участка глотки, где имеется лимфаденоидная ткань. Эти опухоли называют также тонзиллярными.
Клиническая картина. Ранняя симптоматика злокачественных опухолей ротовой полости и глотки скудна и малохарактерна. Могут появляться ощущения неудобства или инородного тела в горле, непривычного вкуса, распирания, першения и пр.
На более поздних стадиях больные жалуются на нарушение носового дыхания и заложенность уха при условии локализации опухоли в носовой части глотки, ощущение инородного тела, препятствующего глотанию пищи, а затем слюны при наличии опухоли в ротовой части глотки, нарушение проходимости сначала густой, а потом жидкой пищи, нарушение дыхания при локализации опухоли в гортанной части глотки.
Клиническая картина опухоли носовой части глотки проявляется сравнительно поздно и зависит от направления роста опухоли. Поражение одной из боковых стенок носовой части глотки вызывает заложенность и шум в ухе, оталгию. Если опухоль локализуется в области свода носовой части глотки, затрудняется носовое дыхание, появляются серозные выделения с примесью крови.
Из носовой части глотки опухоль быстро даст регионарные метастазы, прорастает в полость черепа через рваное отверстие, что сопровождается возникновением боли в челюстях, зубах и ухе на той же стороне, явлениями паралича черепных нервов — глазодвигательного, блокового и отводящего, что сопровождается двоением в глазах и косоглазием. При условии распада опухоли этой локализации возникают сильные носовые кровотечения. Пути распространения злокачественных опухолей носовой части глотки приведены на рис. 160.
Диагноз опухоли носовой части глотки ставят на основании описанных симптомов, данных эндоскопического, пальпаторного и рентгенологического исследований. В обязательном порядке следует провести цитологические и гистологические исследования. Хирургическое лечение злокачественных опухолей носовой части глотки часто не представляется возможным. Эффективность лучевой и химиотерапии зависит от чувствительности к ней опухолей.
Клинические проявления злокачественных опухолей ротовой части глотки в значительной мере зависят от локализации, формы роста, распространения и гистологического строения новообразования. Наиболее часто в этом отделе встречаются рак, лимфоэпителиома и саркома небных миндалин и небных дужек. В случае рака и лимфоэпителиомы ротовой части глотки наиболее часто встречается инфильтративно-язвенная форма роста новообразования. В таком случае определяется бугристая опухоль с изъязвлениями, инфильтрирующая окружающие ткани.
Одним из первых симптомов новообразования этой формы является дисфагия — ощущение дискомфорта pi боли при глотании. Саркома, как правило, характеризуется экзофитным ростом, вызывая на ранних стадиях развития ощущение инородного тела в горле. С ростом изъязвленной опухоли наступает нарушение акта глотания, изменяется тембр голоса, появляется боль, иррадиирующая в ухо. Опухоль корня языка вызывает чувство дискомфорта и боль при глотании. В случае распространения опухоли на ямки надгортанника возможно захлебывание.
Распад опухоли сопровождается гнилостным запахом изо рта, густой саливацией с примесями гноя и крови в слюне. Метастазирование новообразований среднего отдела глотки наступает рано и чаше всего бывает двусторонним. Особенно рано возникают регионарные метастазы. При лимфоэпнтелиоме регионарные метастазы размещаются несколько ниже сосцевидного отростка, в зачелюстной и боковых шейных участках. Лимфоэпителиома характеризуется особенно быстрым ростом первичной опухоли и ранней генерализацией.
Распознавание злокачественных опухолей ротовой части глотки основывается на клинических и гистологических данных и не вызывает затруднений. Эти опухоли необходимо дифференцировать с доброкачественными опухолями, воспалительными заболеваниями глотки (паратонзиллит и парафарингит), ангинами при заболеваниях кроветворных органов, ангиной Симановского—Венсана—Плаута.
В ранний период возможно комбинированное лечение — хирургическое и лучевое, в поздних стадиях — только лучевое и химиотерапевтическое. В связи с высокой частотой метастазирования целесообразно проводить профилактическое тотальное облучение шеи, что позволяет уменьшить частоту возникновения регионарных метастазов после излечения первичного очага.
Гортанная часть глотки поражается главным образом плоскоклеточным раком. Основным симптомом злокачественных опухолей этой локализации является дисфалия, что выражается затрудненным глотанием и болевыми ощущениями. В случае локализации опухоли на медиальной стенке грушевидного кармана в процесс рано вовлекается одна из стенок гортани, что приводит к нарушению ее подвижности.
Это проявляется захлебыванием и стойкой прогрессирующей охриплостью. Поражение задней стенки глотки, как правило, рано изъязвляется и сопровождается обильными слизисто-гнойными выделениями с примесью крови и зловонным запахом, а также значительной саливацией. Для злокачественных новообразований позади перстневидной области характерно раннее их прорастание в один или оба черпаловидных хряща, что обусловливает их неподвижность. В случае рака гортанной части глотки нередко возникают регионарные метастазы в глубокие яремные, шейные и паратрахеальные лимфатические узлы.
В диагностике опухолей гортанной части глотки кроме клинических и инструментальных методов большую ценность представляет рентгенологическое исследование, дающее возможность не только установить наличие опухолей, но и определить их границы и взаимосвязь с близлежащими органами и тканями.
В лечении опухолей гортанной части глотки преимущество отдают комбинированной терапии, при которой на 1-е место выступает оперативное удаление опухоли с последующим облучением путей лимфооттока.
Д.И. Заболотный, Ю.В. Митин, С.Б. Безшапочный, Ю.В. Деева
Глотка – жизненно важный орган человеческого тела, она напрямую соединена с пищеводом и разделяется на три части: гортаноглотку, ротоглотку, носоглотку.
Рак нижней части глотки характеризуется поражением таких участков глотки, как черпалонадгортанная складка, заперстневидная область и задняя стенка глотки.
Строение полости рта и глотки
Носоглотка представляет собой часть горла, проходящую от носовых ходов до язычка (задней стенки глотки). Ротоглотка содержит язык, язычок, миндалины и надгортанник, и также заднюю часть горла. Гортаноглотка представляет собой площадь под ротоглоткой, содержащую гортань и голосовые связки. Эти органы и преддверие пищевода составляют в совокупности гортаноглотку.

Факторы риска заболевания раком нижней части глотки
- рабочие на вредных производствах (например, производство автомобильных шин, агрессивных химических веществ для промышленной сферы, лаков, красок, растворителей);
- курильщики со стажем от 5 лет и более;
- люди с пониженным иммунитетом;
- больные СПИДом, пациенты с позитивным ВИЧ-статусом;
- носители ВПЧ (вирус папилломы человека);
- люди с алкоголизмом, а также употребляющие алкоголь в больших количествах чаще 2 раз в неделю;
- пациенты с семейной историей раковых заболеваний (первая линия родственников – родители, братья, сёстры);
- плохое питание, несбалансированный рацион, большое количество рафинированных и термически обработанных продуктов, отсутствие сырых фруктов и овощей, зелени, специй;
- многократно повторяющиеся вирусные заболевания ушей, горла, носа;
- полипы, язвы, кариес;
- отсутствие гигиены рта и горла, нерегулярная чистка зубов;
- прямое воздействие механических раздражителей (например, древесная пыль).
Симптомы рака нижней части глотки
Характер симптомов может не меняться в зависимости от локализации опухоли. Это означает, что симптомы рака нижней части глотки могут проявляться таким же образом, как и злокачественные новообразования других её участков. Итак, какие симптомы характерны для этого вида рака:
В целом симптомы на начальных стадиях рака глотки вообще могут напоминать симптомы гриппа, простуды, стоматита, ангины. Если боль при использовании препаратов от боли в горле не проходит по истечении двух недель, имеются отеки и неприятные ощущения, следует срочно обращаться не к терапевту, а к онкологу. Возможно, болевые ощущения и дискомфорт являются проявлениями другого заболевания, не раковой опухоли. Чтобы наверняка узнать это, следует провести грамотную диагностику и сдать анализы.
Чем раньше будет обнаружена опухоль или другое раковое повреждение, тем выше шансы на выживаемость и лучше прогноз. При любых подозрительных симптомах или недомоганиях в указанной области, не проходящих дольше 2-х недель, консультация онколога необходима.
Диагностика злокачественных новообразований горла или глотки
Диагностика рака горла или глотки, а также всей ротовой полости в целом, начинается с осмотра и установления медицинской истории. В том числе назначается рентген и анализы крови. Может быть применена эндоскопия, обычная или игловая биопсия.
Во время эндоскопии глотку пациента исследуют при помощи гибких трубок с прикрепленной микрокамерой и источником света. Процедура проводится во время общей анестезии. Трубка вставляется в нос и проходит в горло – это дает специалисту возможность внимательно изучить верхнюю часть дыхательных путей, а затем непосредственно место образования опухоли. Если в горле по пути следования трубки обнаруживаются какие-либо подозрительные наросты или новообразования, берется образец их ткани (биопсия).
Некоторые процедуры, например, осмотр горла подобным устройством без введения через нос, а напрямую, проводятся под местной анестезией. Врач обрабатывает необходимый участок анестезирующим спреем и совершает осмотр. Биопсия обычно проводится сразу же. Небольшой участок опухоли или подозрительного участка кожи берется на исследование при помощи иглы или другого инструмента, а затем направляется в лабораторию для анализа. Если есть подозрение на поражение лимфатических шейных узлов, также используется игловой метод взятия проб материала.
Кроме этого, используются такие методы диагностики, как МРТ, КТ и рентгенограмма. МРТ и КТ подробно показывают, поражены ли лимфатические узлы в организме, и где именно. После постановки диагноза врач разрабатывает схему лечения и, если необходимо, назначает операцию по удалению злокачественного новообразования глотки (различных её участков).
Как правило, процесс диагностики и разработки схемы лечения занимает около недели.
Лечение рака нижней части глотки, статистика выживаемости при раке глотки, профилактика
При любом типе рака лечение проводят комплексное, с применением комбинаций нескольких современных методов. В частности, доступными метода лечения рака в настоящее время являются такие:
- химиотерапия;
- хирургическое удаление опухоли;
- лучевая терапия;
- альтернативные методы лечения (иглоукалывание, фитотерапия, различные диеты, например, сыроедение, а также кардинальное изменение образа жизни и питания);
- участие в клинических испытаниях препаратов от рака (дорогостоящий и далеко не всегда надежный метод лечения).
Если опухоль небольшая, врачи назначают химиотерапию и лучевую терапию – чтобы остановить её рост. После чего практикуют хирургическое удаление. Или наоборот – удаляют опухоль хирургическим путем, а затем проводят курс лучевой терапии с целью уничтожения возможных оставшихся раковых клеток. Некоторые участки глотки являются труднодоступными, поэтому вероятность осложнений после операции значительно возрастает. Операция неизбежна, если поражены лимфатические узлы или возник рецидив после лечения. Для удаления опухоли может потребоваться не одна операция, поскольку вместе с удалением части тканей горла или глотки может исчезнуть голос и нарушиться способность глотать пищу. С этой целью прибегают к реконструктивной хирургии, чтобы облегчить пациенту возможность глотать и дышать. Для восстановления, как правило, используют собственные ткани пациента.
В зависимости от стадии рака (их всего 5, от 0 до 4), лечение, как и прогноз выживаемости, будут различными. Выживаемость больного зависит от нескольких важных факторов:
- соблюдения схемы лечения;
- правильного настроя (на выздоровление);
- изменения рациона питания, отказа от курения, алкоголя;
- наследственности (если в семье были зарегистрированы случаи смерти от рака, прогноз выживаемости уменьшается);
- пола, возраста, расовой принадлежности, состояния здоровья до обнаружения опухоли.
По статистике, азиаты, индусы и афроамериканцы заболевают раком глотки чаще, чем европейцы.
Профилактика рака глотки
Профилактические меры по предупреждения рака глотки и всех её участков:
- прекращение курения, употребления спиртного;
- отказ от работы на вредных производствах;
- проживание в экологически чистых регионах страны;
- правильное, сбалансированное питание, употребление продуктов, содержащих йод, марганец, цинк, калий, железо и другие важные для организма микроэлементы;
- регулярные физические нагрузки (йога, плавание, бег, прогулки на воздухе);
- профилактика ВПЧ (контроль сексуальных связей, отказ от любых наркотиков, в том числе инъекционных).
Читайте также:

