Шунтирование головного мозга при кисте головного мозга
После решения вопроса о необходимости проведения операции по удалению кисты в головном мозге, назревает дискуссия о методе и виде оперативного доступа. С учетом — основных жизненных показаний, морфологической структуры образования, его размеров и локализации устанавливается примерная дата иссечения и вид операции кисты головного мозга.

Виды операций
Удаление кисты головного мозга в зависимости от цели подразделяется на радикальное и паллиативное:
Радикальное — выполняется для полной ликвидации патологического очага: гематомы, опухоли, абсцессы, кисты.
Паллиативная операция — направлена на улучшение общего состояния пациента, ввиду труднодоступности участка. Киста может удаляться частично или формируется шунт.
В зависимости от срочности удаления кисты головного мозга, классифицируются на плановое и экстренное. Экстренное —выполняется по жизненным показаниям, когда угроза заключается в сдавлении жизненно важных структур, закупоривании ликворных путей, дислокации мозга.
- Шунтирование головного мозга — чаще показано при закрытой гидроцефалии, когда нет оттока жидкостного компонента, а также при ОНМК, опухоли, кисте большого размера. Создается естественный или искусственный шунт.
- Лазерное удаление кисты — обработка дозированным потоком световой энергии. Среди преимуществ – отсутствие отека, низкий риск рецидива и послеоперационных осложнений.
- Трепанация с формированием фрезевых отверстий — бывает диагностическая и лечебная. Необходима для удаления интракраниальной кисты, получения биологического материала (биопсия) или жидкости из желудочка мозга.
- Резекционная краниотомия — обусловлена удалением части костной ткани без дальнейшей пластики. Применяется при кисте в затылочной части головного мозга. После ушивания мощный слой затылочных мышц предохраняет травмирование мозговых структур.
- Костнопластическая краниотомия — подразумевает подготовку костного лоскута, которым впоследствии закрывают оперативный доступ. Применяется при операции на теменных, височных долях. Разрез тканей подковообразный, обращен к основанию черепа.
- Стереотаксические — создается стереотаксический атлас с точнейшим указанием структур головного мозга до миллиметра. Благодаря пространственной ориентации можно регулировать глубину погружения, определять положение инструмента и направлять его.
- Эндоскопия — широко применяются жесткие и гибкие зонды, в основном для операции на желудочках головного мозга. Может осуществляться в сочетании со стереотаксическим аппаратом.
- Радиохирургия — сфокусированное лучевое воздействие на патологический очаг (Гамма-нож, Кибер-нож), в основе лежит принцип пространственного и стереотаксического ориентирования.
Несомненно, удаление кисты головного мозга требует тщательной подготовки, обследований, премедикации и индивидуального подбора методики операции.
Что представляет собой процедура шунтирования
Операция шунтирования показана при невозможности полного склерозирования кисты и активном продуцировании внутрикапсульной жидкости (ликвора) клетками.
Проводится при помощи специализированных шунтов в виде полых трубок, способствующих оттоку скопившегося содержимого и снижения давления внутри черепа.
В зависимости от выбора полости, куда будет отводиться ликвор, разделяется:
- перитонеальная;
- плевральная;
- атриальная.
Процедура опасна при удалении ретенционных кист или абсцедирующих полостей ввиду высокого риска инфицирования.

Операция шунтирование состоит из трех важнейших этапов:
- Установка катетера и клапана;
- Обеспечение резервуара;
- Установка подкожного невидимого шунта оттока.
Успешность удаления кисты головного мозга напрямую зависит от качества подготовки к операции и пройденных исследований.
- Компьютерная и магнитно-резонансная томография — для точной установки локализации, размеров и особенностей строения кисты.
- Введение контрастного вещества при КТ и МРТ — для оценки кровенаполнения и коллатералей кровообращения.
- Дуплексное ультразвуковое исследование — для оценки состояния сосудов головы и шеи. Подбор сосуда в качестве шунта.
- Стандартные обязательные процедуры — анализ крови, мочи, флюорография, электрокардиография.
- Баллонная окклюзия гемососудов — для проверки реакции организма на прекращение кровообращения в определенных артериальных сосудах.
Помимо аппаратных и лабораторных методов подготовки, важна индивидуальная организация перед операцией.
- отказ от приема алкогольсодержащих напитков и табакокурения за 10–14 дней;
- отменяется прием лекарственных препаратов (кортикостероиды, нестероидные противовоспалительные и прочие) на усмотрение врача;
- накануне прием пищи не позднее 18:00–19:00, допускаются кисломолочные продукты, утром разрешена минеральная вода без газа;
- сбривают волосы на голове полностью или частично;
- прием душа с мытьем головы;
- инородные предметы снимают: серьги, пирсинг, очки, контактные линзы.
Как только пациент готов, пишется согласие на хирургическое вмешательство. Больного ознакомляют с возможными послеоперационными рисками и осложнениями. Рассказывают о необходимости проведения реабилитационных мероприятий после шунтирования головного мозга.
Если операция предстоит ребенку, согласие дают родители или законный опекун.

Нейрохирургическая операция проводится под общей анестезией. Больного укладывают на операционный стол так, чтобы был доступ к необходимой части мозга. Внутривенно вводят лекарственные препараты, по достижению сонного состояния интубируют.
В это же время стерильными простынями закрывается тело больного, оставляют так называемое окошко для оперативного доступа. И с соблюдением правил асептики и антисептики специальным инструментарием выполняют иссечение тканей и трепанацию. Создают шунт и способ оттока жидкости. Соединяют с заранее выбранной полостью.
Эндоскопия головного мозга
В нейрохирургии для удаления дермоидной кисты и подобных ей широко применяются эндоскопические вмешательства. Эндоскопы по своему назначению и строению подразделяются на гибкие и жесткие. При помощи стереотаксической аппаратуры, способной точно направлять инструментарий и максимально без затрагивания смежных структур, воздействуют на патологический очаг.
Пациента вводят в наркоз, специальными болтами фиксируют голову, в предполагаемом месте делают отверстие, и вводят эндоскоп. Оптическое волокно эндоскопа передает сигнал на монитор компьютера. Нейрохирург четко видит все анатомические детали. Длительность операции по удалению кисты варьирует от 1 часа до 2-3 часов.
Преимущество методики перед шунтированием – меньшее количество послеоперационных осложнений. Разрушение микрогемососудов и коагуляция выполняется на месте.
Подбирается адекватный хирургический доступ и оптимальный объем хирургического вмешательства. Применяются лазерно-хирургические методы и способы удаления кисты. Лазерное излучение отличается своеобразием, способностью инфракрасного излучения воздействовать на глубокие структуры мозга или кисты, расположенные в функционально значимых отделах (критические зоны). Удаление выполняется посредством лазерной вапоризации, а именно послойного зрительного испарения тканевой структуры, тем самым исключается травмирующее тракционное механическое воздействие.
Эффективность методики высока при кистах склонных к росту, сдавливающих жизненно важные структуры, угрожающих ишемией и геморрагией. Геморрагический синдром может возникать при эндометриоидной кисте, по этому ее удаление крайне важно. При эндометриозе у женщины занос эндометриоидной ткани в головной мозг диагностируется достаточно редко, но все же на этот вид заболевания относят 0,5-1% всех кист.
Кисты практически не склонны к диссеминации и распространению в соседних или отдаленных органах и тканях. Однако при лечении кисты головного мозга крайне важно полное обследование с установкой дополнительных кистозных очагов.

Реабилитация
Сразу после окончания операции по поводу удаления кисты пациент отправляется в реанимационное отделение. На 2–3 суток переводится в нейрохирургический стационар где выполняется контрольная МР-томография.
При отсутствии тяжелых осложнений выписка назначается спустя 7–14 дней.
- отказ от вредных привычек;
- ограничение физических нагрузок (отказ от упражнений с наклоном головы вниз, долгого нахождения в положении полуприсев, поднятия тяжести);
- ограничение в работе и вождении автомобиля на 2–3 месяца;
- запрещено посещать бассейны, сауны, бани, плавание в водоеме;
- самостоятельно не снимают шунт и не трогают послеоперационную рану;
- прием медикаментов строго по выписанному рецепту.
Реабилитация будет более успешна, если пациент будет работать над своим эмоциональным настроем.
Какие бывают последствия

Послеоперационным последствием удаления можно считать незначительную забывчивость, спутанность сознания, воспоминания из прошлого и перенесение их на настоящее. Это обусловлено отеком тканей. Спустя 3–6 месяцев симптомы исчезают, и человек возвращается к привычной жизни.
Не желаемые осложнения:
- геморрагия;
- инфицирование;
- ОНМК и транзиторная ишемическая атака;
- эпиприступы;
- окклюзия шунта;
- снижение остроты зрения.
При подготовке к операции по удалению стоит помнить, с какой целью проводится данная манипуляция и какой эффект ожидается впоследствии. Улучшение качества жизни ,возможно, при успешно проведенной методике, правильно подобранной тактике и выполнении реабилитационных мероприятий.
Киста головного мозга представляет собой полую структуру не онкологической природы, дислоцированную во внутренних тканях ЦНС или в её оболочках и заполненную цереброспинальной или иной жидкой средой. Это образование диагностируются как у взрослых так и у детей, имеет изменяющиеся симптомы и разные схемы лечения.

Что это за образование и чем опасно
Подобная киста в голове имеет код по МКБ 10 G93 (другие поражения головного мозга).
Иногда новообразования выглядят как опухоли, поэтому требуется тщательная дифференциальная диагностика. Для уточнения назначается специальное региональное МРТ.
Более чем в половине всех случаев киста ЦНС обнаруживается случайно при общем МРТ головного мозга.
Размеры кист сильно изменчивы:
Такая патология представляет опасность, но потенциальную.
Все зависит от двух факторов:
- диаметр;
- дислокация, расположение.
Примерно в 70% из всех случаев новообразование имеет бессимптомное или субклиническое течение (отсюда и высокий процент случайных обнаружений при медосмотре).
Механизм развития патологической манифестации базируется также на двух моментах:
- киста сдавливает окружающие ткани ЦНС — пережимаются сосуды, нарушается кровоснабжение, изменяются нейронные связи;
- новообразование само по себе занимает определенный объём, на месте которого в норме должна быть нервная ткань.
Обычно симптоматика не сильно выражена и не представляет опасности для жизни.
Но иногда, при крупной кисте, может произойти:
- отек головного мозга;
- внутримозговое кровоизлияние;
- деструкция жизненно важных зон в результате недостаточности кровоснабжения (ишемия).
Кто в группе риска
Киста головного мозга у ребенка в настоящее время диагностируется примерно у 30% новорожденных. Малышам с каждым пятилетием последние лет 30 подобный диагноз ставят всё чаще.
Специалисты связывают это:
- с ухудшением условий экологии;
- с распространением вирусных инфекций;
- рост потребления населением продуктов фармацевтической промышленности.
У взрослого человека данное новообразование обнаруживается реже, чем у младенца (примерно 10%).
Киста у плода во время беременности, в рамках наступления подобного случая, происходит в результате:
- тератогенного воздействия, например, антибиотиков (тетрациклины, сульфаниламиды);
- при внутриутробном заражении (например, вирусом Эпштейна-Барр, цитомегаловирусом).
То есть в группе риска находятся женщины с хроническими инфекциями, включая ЗППП.
Классификация
По основной классификации все кисты делятся на:
- врожденные;
- приобретенные.
Врождённые кистозные структуры в головном мозгу формируются в антенатальный период (от момента образования зиготы до завершения беременности).
Врождённая церебральная киста симптоматически проявляет себя чаще в возрасте 30-55 лет, реже в юношеско-подростковом возрасте и практически никогда в детском возрасте.
Существующие врожденные варианты:
По локализации такие новообразования делятся на две большие группы:
- арахноидальная киста;
- внутримозговая киста.
Первая располагается в оболочках мозга, вторая — во внутренних тканях мозга.
- Арахноидальная форма дислоцируется в мозговых оболочках (паутинных оболочках).
— Формируется за счет накопления цереброспинальной жидкости в очагах воспаления оболочек.
— Часто её обнаруживают в височной области.
— Арахноидальное образование бывает приобретённое и врождённое. - Внутримозговая (ретроцелебеллярная) форма образуется на месте некроза участка внутренней структуры мозга.
— В качестве примера подходит перивентрикулярная киста ЦНС.
— Бывает и арахноидальная ретроцелебеллярная киста, когда образование регистрируется в межоболочковом пространстве.
Основная классификация приобретенных кист включает 6 разновидностей:
- посттравматическая;
- эхинококковая (паразитарная);
- постинсультная;
- постишемическая;
- постинфекционная;
- возрастная.
Иногда выделяют постгеморрагическое кистозное поражение, но это не слишком корректно, поскольку кровоизлияние в мозг может быть и при инсульте, и при механической травме.
- Посттравматическая форма.
— Возникает вследствие механического повреждения, черепно-мозговой травмы.
— Появляется в результате образования регионального отека мозговой ткани. - Эхинококковая кистозная форма.
— Возникает в результате заражения человека одним из видов ленточных червей эхинококком.
— Попав в ЖКТ, личинки эхинококка проходят через стенки кишечника и через систему воротной вены попадают в кровоток, а оттуда разносятся по организму.
— Чаще всего они формируют кистозные очаги в печени, но могут попадать и в мозг.
— В головном мозгу личинка поражает эпифиз (шишковидная железа).
— Также киста пинеальной железы может возникать при закупорке канала, выводящего вырабатываемый эпифизом мелатонин. - Постишемическая и постинсультная кисты часто взаимосвязаны.
— Они возникают на фоне регионального нарушения кровообращения.
— Недостаточность кровоснабжения приводит к хроническому кислородному голоданию.
— Нейроны начинают отмирать, возникают очаги микронекроза.
— Если ишемическое поражение оказалось обширным, то отмечаются кистозно глиозные изменения головного мозга.
— Когда формируется не одно образование, а несколько структур, напоминающих виноградную гроздь.
— Ишемической природы является субэпендимальная форма, когда зона желудочков испытывает недостаток в кровоснабжении. - Постинфекционная кистозная форма.
— Может развиться в результате инфекционного отека тканей головного мозга, а также из-за повреждения нейронных структур инфекцией.
— Таким возбудителем могут стать менингококки, вирус клещевого энцефалита, клещевой боррелиоз (болезнь Лайма). - Среди патологий, возникающих вследствие возрастных патологий, например, атеросклероза, наиболее известна лакунарная киста.
— Дислоцируемая в зоне варолиева моста или подкорковых узлов (очень редко – мозжечок).
- Посттравматическая форма.
Локализации новообразований головного мозга сильно различаются:
По содержимому эти патологические структуры делятся на:
- Ликворные кисты.
— Содержит внутри цереброспинальную жидкость, которая постоянно обращается в желудочках головного мозга, выполняя функции поддержки внутричерепного давления, электролитного тканевого баланса, трофики и метаболизма. - Слизисто-гнойные.
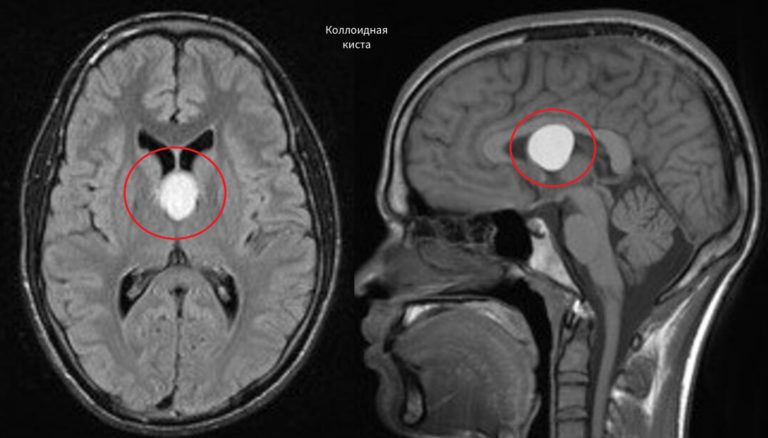
— Типичным примером будет киста клиновидной пазухи носа (основной пазухи головного мозга). - Коллоидальная форма.
— Содержит белковую желеобразную массу, наполненную нейроэпителиальными и эндодермальными клетками.
— Возникает внутриутробно, предположительно, по причине генетических аномалий, определяется в третьем желудочке. - Эхинококковая киста.
— Наполнена, в основном, продуктами жизнедеятельности паразита. - Тератома.
— Наполнена кусочками эпителиальной и прочих тканей, и даже зачатками органов, так как является рудиментом паразитического близнеца.
Основные причины
Врожденная киста головного мозга начинает формироваться не ранее 4-ой недели. Другой пик уязвимости наступает в середине второго триместра.
- тератогенное воздействие фармацевтических препаратов — это антибиотики, некоторые антидепрессанты (соли лития, Диазепам), противоэпилептические (Фенобарбитал, Этосуксимид), гипотензивные (Хлоротиазид);
- заражение плода инфекцией от матери через гематоплацентарный барьер (хронические вирусные инфекции, типа различных видов вируса герпеса);
- неблагоприятные экологические факторы (химическое и радиационное загрязнение региона проживания);
- вредные факторы в образе жизни матери (курение, злоупотребление алкоголем);
- внутриутробная или родовая асфиксия ребёнка;
- нарушение кровообращения через гематоплацентарный барьер и как следствие – ишемия тканей плода;
- генетические дефекты;
- определённое значение имеет и психосоматика матери – регулярные стрессы не идут на пользу и будущему младенцу.
Приобретённые (вторичные) кисты возникают в результате иных факторов воздействия:
При этом признаки кистозного образования в мозге могут быть совершенно одинаковыми как для врождённой, так и для приобретённой кисты.
Симптомы заболевания

Симптомы кисты головного мозга проявляются далеко не всегда. Выраженность симптоматики зависит от двух пунктов: размер и место.
- головные боли, не купирующиеся обезболивающими средствами;
- онемения конечностей, судороги и парезы;
- спонтанные головокружения и дезориентация в пространстве;
- приступы тошноты и рвоты, которая не улучшают состояние;
- нарушения сна;
- психоэмоциональные нарушения (неврозы, тревожные состояния, эмоциональная нестабильность);
- ощущение давления и пульсации внутри головы;
- ухудшение памяти.
Ни один из перечисленных симптомом не является однозначным указателем на наличие образования. Необходимо стойкое присутствие хотя бы 3-4 симптомов, чтобы дать предварительный диагноз.
Особенности диагностики
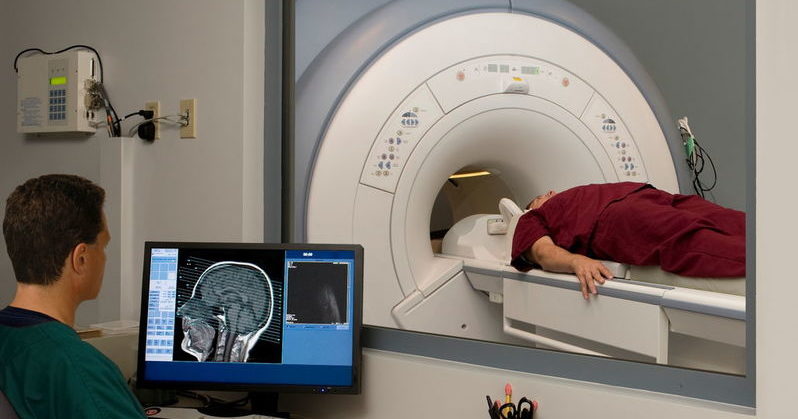
Стандартные методы (анализ крови и пр.) и даже функционально-диагностические методы (аудиометрия, визиометрия, периметрия, офтальмоскопия) здесь не являются достоверными.
- УЗИ может показать изменённую эхогенность, но этого недостаточно.
- Также к УЗИ прибегают для выявления некоторых видов кист в пренатальный период.
- Энцефалография способна зарегистрировать повышенное давление.
Но только МРТ головного мозга и КТ являются окончательно достоверными нейровизуализирующими диагностическими методами.
На МРТ кистозное образование можно визуально локализовать с высокой точностью, а также определить тип кисты. Однако исследование в рамках дифференциальной диагностики лучше проводить с контрастированием. Т.к. только опухоли склонны к накоплению контрастного вещества.
Дополнительно могут провести доплерографию для оценки состояния сосудов ЦНС. Новорожденным младенцам кисту выявляют с помощью нейросонографии.
Способы лечения
Лечение кисты в голове далеко не всегда необходимо. При диагностировании подобной структуры в мозгу выбирается выжидающая тактика с регулярным наблюдением, включая самонаблюдения пациента.
По данным статистике 70%-75% всех образований в головном мозге:
Медицинская помощь требуется только в особых случаях:
- нетипичный вариант, например, тератома головного мозга;
- новообразование уже в момент диагностирования крупное;
- активно прогрессирует в размерах;
- произошёл разрыв;
- киста угрожает работе каких-то центров головного мозга;
- пациента длительное время мучает тяжёлая симптоматика, включая развитие гидроцефалии.
Поскольку речь идёт о медицинском вмешательстве в область ЦНС, то в определённых случаях приходится пользоваться услугами зарубежной медицины. Например, лечение в Германии и Израиле.

Без операции избавиться от кистозного образования довольно сложно. Киста может самопроизвольно рассосаться, но ни один врач не скажет с уверенностью, является ли это результатом медикаментозной терапии, или новообразование исчезло бы и так.
В данном случае прибегают к препаратам:
- для нормализации АД (Каптоприл, Тенокс, Профлосин, Конкор, АД-баланс);
- для снижения сосудистых спазмов (блокатор кальциевых каналов Циннаризин);
- снижение холестерина низкой плотности (Симгал, Нолипрел, Розукард);
- против тромбов (Берлиприл, Престариум, Лизиноприл);
- БАДы для мозга (типа Гинкго Билоба), но их эффективность не доказана.
Лечение кисты головного мозга народными средствами, вообще говоря, не рекомендовано. Ведь даже фармацевтические средства будут бесполезны в большинстве случаев. Травяные компрессы на лоб, отвары травяных сборов, втирания – всё это поможет ослабить неприятную симптоматику, но на саму причину вряд ли повлияет.
Народная медицина может быть рекомендована как вспомогательная мера в послеоперационный период.
Так, внутричерепное давление хорошо снижают водные настои спаржи, полевого хвоща, чёрной бузины, фиалки.

Удаление данного новообразования – прерогатива нейрохирурга. Здесь очень много решающих факторов:
- размеры кисты;
- её дислокация;
- её этиология;
- динамика развития.
Всё это влияет на выбор методики хирургического вмешательства:
- Если новообразование создаёт критически высокий уровень внутричерепного давления, то потребуется срочное наружное вентрикулярное дренирование.
- Если произошёл разрыв патологической структуры, необходимо радикальное иссечение кисты, для чего проводится трепанация.
— Также трепанация является обязательным выбором, если киста оказалась паразитарной или тератомой с множеством жёстких включений. - Эндоскопия в данном случае это основной способ хирургического вмешательства, когда операция по удалению кисты головного мозга плановая.
— Такой вариант операции имеет самую низкую степень травматичности – аспирация происходит через небольшое фрезевое отверстие в черепе.
— Эндоскопический прокол кистозной структуры может быть противопоказан пациентам имеющим проблемы со зрением.
— Дополнительно могут установить соединения с естественными ликворными полостями мозга, что предупредить рецидив. - Для этого же производят шунтирование, которое бывает необходимо при высоком риске повторного заполнения кистозной полости.
— Здесь устанавливают отвод (дренаж) путём кистоперитонеального шунтирования, когда жидкость патологии уходит в брюшную полость по шунту. - В современной медицине прибегают к использованию гамма-ножа (лазер).
— Метод хорош тем, что не предполагает классической хирургической инвазии.
— Лазер действует угнетающе на прогрессирующие новообразования.
Необходимо повторить, что хирургическое вмешательство всегда рассматривается как вынужденная мера. Сам по себе диагноз в рамках G93 не предполагает какого-то целенаправленного лечения.
Основная уязвимость в послеоперационный период обусловлена риском инфекционного заражения. Это надо учитывать.
Восстановительная программа подразумевает следующие мероприятия:
- рефлексотерапия;
- посещение нейропсихотерапевта;
- ЛФК (лечебная физкультура);
- лечебный массаж;
- приём препаратов, снимающих отёк и способствующих рассасыванию гематом.
Время восстановительного периода индивидуальна для каждого больного.
Берут ли в армию с кистой
При таком диагнозе возможен полный медотвод, либо отсрочка от армии.
- стойкое повышение внутричерепного давления;
- неврологические нарушения;
- патологии вегетососудистой системы;
- хронические головные боли и периодические проблемы со сном.
Дадут ли инвалидность
Такой диагноз не является поводом для инвалидности. Инвалидность устанавливается только в случае стойких нарушений, когда пациент частично или полностью становится нетрудоспособен.
Противопоказания
Противопоказания при кисте головного мозга являются спорными, так как у всех данное заболевание может проявляться по-разному.
Основные врачебные предостережения таковы:
- спорт при кисте не противопоказан, но необходимо избегать чрезмерных нагрузок (только лёгкие, умеренные) и тех видов спорта, где высок риск серьёзных ЧМТ: бокс и большинство прочих единоборств (исключая, пожалуй, только ударные стили с запретом на удары в голову), альпинизм и скалолазание, экстремальные виды спорта;
- необходимо избегать перегревов (например, в летнюю жару);
- надо отказаться от курения, а потребление алкоголя свести к минимуму;
- минимизация стрессов и достаточный сон.
Соблюдение противопоказаний является частью профилактических мер.
Заключение
Шунтирование – оперативное вмешательство в области головного мозга, которое направлено на коррекцию состояний, угрожающих жизни. К ним относят гидроцефалию, сопровождающуюся существенным повышением показателей внутричерепного давления, окклюзию церебральных сосудов, опухолевые процессы с локализацией в мозговой ткани, провоцирующие компрессию мозгового вещества. Статистика показывает, в 85% случаев шунтирующие операции значительно улучшают состояние больного.
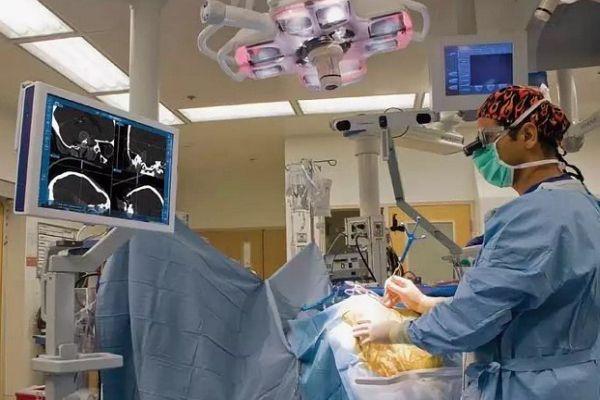
Определение и порядок процедуры
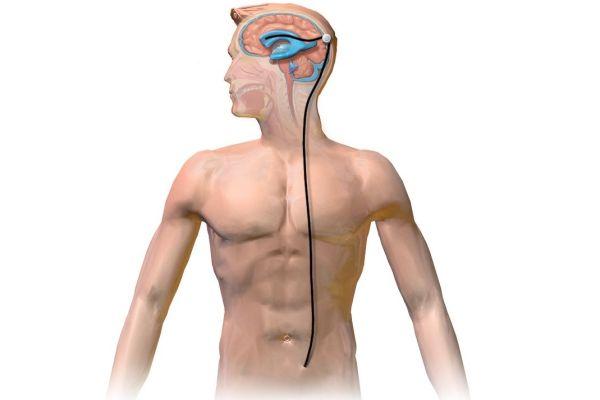
Шунтирование мозга – процедура, которая предполагает установку специальной системы в полость, где скапливается жидкость. Другая часть системы устанавливается в полость, куда планируется перенаправлять избыток жидкости. Система состоит из элементов:
- Внутренний сегмент, представленный силиконовой трубкой. Это катетер, который погружается внутрь мозгового желудочка.
- Клапанный механизм. Регулирует количество отводимой жидкости в одном направлении под определенным давлением.
- Резервуар. Искусственная полость, в которую поступают излишки жидкости для временного хранения.
- Наружный сегмент, который помещается в часть тела (брюшная полость, грудная клетка), куда перемещается избыточное количество жидкости.
Шунт медицинский – искусственный трубчатый сосуд, вживляемый в полость церебрального элемента и предназначенный для отвода жидкого содержимого, он нужен, чтобы обеспечить нормальный отток цереброспинальной жидкости или восстановить кровообращение, чего можно добиться, создав искусственное вспомогательное русло. Для установки системы в черепной кости проделывают отверстие.
Шунт, который помещается в желудочковую систему головного мозга, оснащается клапаном разного типа. Бывают программируемые клапаны, тогда режим работы пропускного механизма можно регулировать в любое время. К примеру, интенсивность отведения ликвора регулируется в зависимости от показателей внутричерепного давления. Фиксированный клапан работает в 3 вариантах режима, которые отличаются разной интенсивностью пропускания жидкости.
При установке шунта в голове у ребенка при гидроцефалии обычно сначала применяют фиксированный вариант, который позже заменяют программируемым клапаном. Взрослым пациентам обычно сразу устанавливают программируемую модель. Шунт с программируемым клапаном – это такое устройство, которое используется в сфере медицины для восстановления нормального функционирования желудочковой системы, что ассоциируется с увеличением числа клинических случаев с благоприятным исходом.
Операция проводится под общей анестезией. В ходе операции врач делает разрезы тканей в области головы, иногда в зоне шеи и живота. Разрезы необходимы для корректной установки отводящего жидкость катетера. После размещения катетера разрезы закрываются хирургическими швами. Устройство невидимо под кожными покровами, но его можно прощупать методом пальпации. Длительность операции составляет около 1 часа.
После выполнения операции по шунтированию на следующий день делают диагностику в формате МРТ, чтобы проверить такие характеристики, как эффективность работы установленной шунтирующей системы, отсутствие отека мозга и других осложнений. При отсутствии осложнений пациента выписывают из стационара через 1 неделю после вмешательства. Элементы шунтирующей системы незаметны, поэтому человек возвращается к обычной жизни и не ощущает психологический дискомфорт.
Виды операции
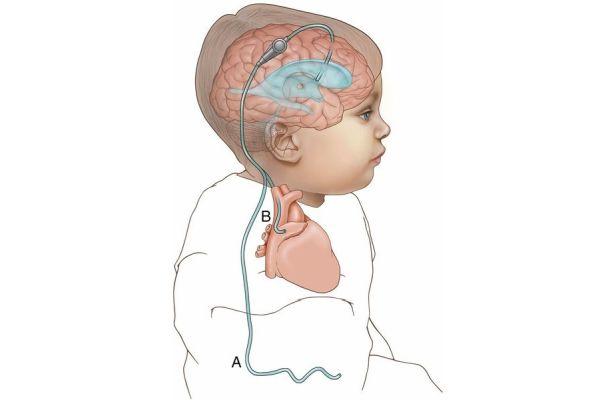
В зависимости от отдела тела, куда от головного мозга отводятся излишки цереброспинальной жидкости при гидроцефалии, различают виды шунтирования желудочков:
- Вентрикулоперитонеальное. Ликвор поступает в брюшную полость, где абсорбируется (поглощается, всасывается) окружающими тканями.
- Вентрикулоплевральное. Ликвор перенаправляется в область грудной клетки.
- Вентрикулоатриальное. Цереброспинальная жидкость отводится в зону сердца (дистальный катетер помещается в область впадения верхней полой вены в правое предсердие).
В некоторых случаях, когда нет другого выхода, жидкость отводится в зону мочевого пузыря или перенаправляется в желчный пузырь. Вентрикулоцистерностомия (эндоскопическое вмешательство) проводится, когда отсутствует сообщение между желудочками и субарахноидальным (под паутинной оболочкой) пространством, что сопровождается нарушением ликвородинамики и аккумуляцией ликвора в желудочковой системе.
Вентрикулоперитонеальное шунтирование в сравнении с другими видами оперативного вмешательства в зоне головного мозга, использующимися при лечении гидроцефалии, отличается эффективностью и меньшим риском развития осложнений у детей и взрослых пациентов.
Однако в случае сопутствующей перитонеальной патологии (воспалительные процессы в брюшной полости, к примеру, некротизирующий энтероколит или интраперитонеальная инфекция) вентрикулоатриальное шунтирование рассматривается как альтернативный вариант.
Кистоперитонеальное шунтирование выполняется при наличии у пациента в области головного мозга крупных кист, которые не поддаются медикаментозной коррекции. Операция проводится, если арахноидальная киста отличается агрессивным течением – быстро увеличивается в объеме, сдавливает окружающие мозговые ткани, провоцирует появление неврологической симптоматики.
Подготовительные мероприятия
Шунтирование в области головы требует подготовки. Врач назначает комплексное диагностическое обследование, которое позволяет подтвердить диагноз и выявить возможные противопоказания к оперативному вмешательству. Инструментальные исследования включают МРТ головы, электрокардиограмму, УЗИ брюшной полости, рентгенографию грудной клетки. Пациенту делают анализ крови. Необходимо сдать анализ мочи.

При планирующейся операции по шунтированию церебральных артерий проводятся исследования кровеносной системы мозга – ангиография, допплерография, дуплексное сканирование. Фото внутричерепных структур позволяет с точностью подтвердить или опровергнуть предполагаемый диагноз, а также определить зону предстоящего оперативного вмешательства. Процесс подготовки к операции предполагает удаление волос с поверхности головы в зоне, где планируется сделать разрез.
Показания и противопоказания
При шунтированной гидроцефалии пациент получает статус инвалида независимо от возраста. Основные показания к проведению вмешательства:
- Гидроцефалия, нарушение оттока ликвора.
- Опухоли и кисты, локализующиеся в мозговом веществе.
- Атеросклеротическое поражение церебральных сосудов.
- Стеноз церебральных артерий.
- Нарушение венозного оттока в системе церебрального кровообращения.
- Аномалии развития элементов кровеносной системы мозга, в том числе аневризмы и сосудистые мальформации.
Противопоказанием к шунтированию в области головного мозга при гидроцефалии у взрослых и детей являются воспалительные процессы любой этиологии. Операция не проводится пациентам с сердечной недостаточностью.
Гидроцефалия, известная так же как водянка мозга, нередко сопровождается повышением значений внутричерепного давления. Жидкость, накопившаяся в мозговых цистернах и других ликворосодержащих пространствах, вызывает компрессию мозгового вещества, что приводит к появлению стойкой неврологической симптоматики.
Пациента могут беспокоить постоянные боли в зоне головы, приступы тошноты и рвоты, ухудшение когнитивных функций (память, мыслительная деятельность), судороги, тремор конечностей, речевые и моторные нарушения. В этих случаях нужна операция ВПШ, которая предполагает создание искусственного пути отвода ликвора из полости черепной коробки.
Шунтирование в области головного мозга у новорожденных нередко является единственным способом предотвратить летальный исход. Оперативное вмешательство дает высокие результаты, позволяет спасти жизнь многих детей. К примеру, при гидроцефалии критической степени у детей раннего возраста летальность достигает 75% в течение 1-го года жизни. Операция повышает шансы на выздоровление и дальнейшее нормальное развитие – психическое, физическое.
Шунтирование церебральных сосудов показано при недостаточности кровоснабжения тканей головного мозга. Если нарушение мозгового кровообращения связано с окклюзией артерий, имплантированный шунт поможет устранить препятствия для нормального тока крови. Операции по реваскуляризации (обеспечение процесса кровоснабжения) проводятся с целью восстановления перфузии (пропускание крови через ткани) участка головного мозга, перенесшего ишемию.
Шунтирование осуществляется при закупорке или сужении сосудов шеи и головы. Показанием к проведению оперативного вмешательства является подтвержденная методами нейровизуализации окклюзия или стеноз церебральных артерий. Сосудистый шунт – это искусственно созданный отрезок кровеносной системы, который пролегает в обход основного кровотока. Обычно сосудистые шунты (трансплантаты) берут у пациентов из других отделов кровеносной системы (грудная артерия, подкожная вена ноги, лучевая артерия руки).
Вторичная гидроцефалия развивается в 90% случаев при опухолях мозга. Лечение гидроцефалии проводится параллельно с лечением опухоли. В таких случаях обычно делают шунтирование, какое преследует целью отвод цереброспинальной жидкости из внутричерепной полости.
Реабилитация
Реабилитационные мероприятия направленны на восстановление нормальной деятельности мозга и всего организма. После операции по лечению гидроцефалии носитель шунта должен соблюдать определенный режим, который предусматривает:
- Отказ от курения и употребления алкогольных напитков.
- Избегание физических нагрузок.
- Избегание стрессовых воздействий и нервного переутомления.
Пациенту, которому установили шунт, запрещено управлять транспортным средством, поднимать тяжести, выполнять тяжелую физическую работу дома, на даче. Не разрешается посещать бассейны, бани и сауны, купаться в открытых водоемах. Не рекомендуется прикасаться к голове в области вмешательства.
Неосторожное прикосновение может привести к травме и инфицированию внутричерепных тканей. Необходимо принимать препараты, которые выписал врач. Обычно в послеоперационный период назначают противосудорожные, обезболивающие и противовоспалительные средства.

Осложнения и последствия
Последствия после операции по шунтированию сосудов, пролегающих в головном мозге, проявляются общим недомоганием. У пациента в течение 1-2 недель после оперативного вмешательства могут наблюдаться симптомы:
- Боль в зоне головы, головокружение.
- Тошнота малой интенсивности.
- Онемение конечностей слабой выраженности.
Если перечисленные симптомы не доставляют пациенту сильного дискомфорта, они считаются вариантом нормы. Операция в области головного мозга – сложная процедура, которая представляет собой стрессовое воздействие на организм, что обуславливает соответствующие реакции. Угрожающие здоровью осложнения чаще связаны с инфицированием мозга после оперативного вмешательства или с закупоркой шунта. Другие вероятные причины серьезных осложнений:
- Внутричерепное кровоизлияние.
- Окклюзия церебральных сосудов по причине закупорки просвета тромбом.
- Эпилептические приступы.
- Нарушение функций мозга – двигательные нарушения, судороги, расстройство чувствительности.
- Некорректная работа шунтирующей системы.
Больному после операции необходимо обратиться к врачу, если резко ухудшилось самочувствие, повысились показатели температуры тела выше 38°C, наблюдаются эпизоды помрачения сознания, появились проявления аллергической реакции после приема выписанных лекарств.
Шунтирование в области головного мозга – это такая операция, которая предполагает постоянное ношение шунта, что ассоциируется с рядом ограничений для больного. Ему предписано соблюдать режим на протяжении всей оставшейся жизни. Периодически приходится менять шунт, потому что он теряет функциональные свойства.
Дисфункция шунта связана с закупоркой, износом или повреждением комплектующих частей. Другая причина дисфункции шунта – некорректная установка катетера в желудочковой системе. Приблизительный срок использования шунта составляет 10 лет. Однако этот период может значительно варьироваться в зависимости от обстоятельств.
К примеру, детям необходимо чаще менять шунт, что связано с ростом черепа и тела, когда отдельные участки шунтирующей системы требуют удлинения. Статистика показывает, необходимость ревизии шунта возникает у 27% пациентов по истечении 1-го года после имплантации, у 28% пациентов – по истечении 2-х лет, у 42% пациентов – по истечении 3-х лет. Распространенные причины осложнений после оперативного лечения гидроцефалии:
- Миграция шунта (32%).
- Некорректный подбор модели шунта (32%), что вызывает состояние гиподренажа (недостаточное отведение жидкости) или гипердренажа (избыточное отведение жидкости).
- Инфекционно-воспалительные процессы (16%).
- Формирование псевдокисты перитонеальной локализации (8%).
- Аллергическая реакция на присутствие инородного тела – шунта (0,9%).
Основные причины для проведения ревизии шунта: механическая дисфункция, инфекционно-воспалительные процессы. Механическая дисфункция встречается с частотой 27-34% случаев и обуславливает необходимость замены шунта. Количество инфекционных осложнений после операции по лечению вторичной гидроцефалии, возникшей на фоне опухоли мозга, составляет около 3-20% случаев.
В общей структуре инфекционных поражений 65% случаев приходится на первые 3 месяца после оперативного вмешательства. По данным статистики, 80% шунтирующих систем выходят из строя в течение 10-12 лет после сделанной операции. Клинически дисфункция системы проявляется неадекватным отведением ликвора.
Шунтирование в области головного мозга – оперативное вмешательство, которое проводится с целью устранения проявлений гидроцефалии или недостаточности церебрального кровоснабжения. Шунтирование устраняет симптомы, но не причины возникновения патологий.
Читайте также:

