Широкое иссечение опухоли кожи с реконструктивно-пластическим компонентом
а) Показания. Плановые: любое образование, нарушающее контур кожного покрова, доброкачественная или злокачественная природа которого неясна, включая биопсию по поводу диффузных и множественных очаговых образований.
б) Предоперационная подготовка. Предоперационное обследование: в зависимости от подозреваемого основного заболевания можно выполнить ультразвуковое исследование.
в) Специфические риски, информированное согласие пациента:
- Возможно, потребуется пластическая реконструкция иссеченной области с помощью перемещаемого лоскута или кожного трансплантата
- Последующее более широкое иссечение
- Последующая лимфодиссекция при злокачественных новообразованиях
- Расхождение раны
- Кровотечение
- Повреждение глубжележащих структур (например, нервов)
г) Обезболивание. Местное обезболивание; при пластических реконструкциях большими лоскутами при необходимости выполняется общее обезболивание (интубация).
д) Положение пациента. Зависит от локализации очага.
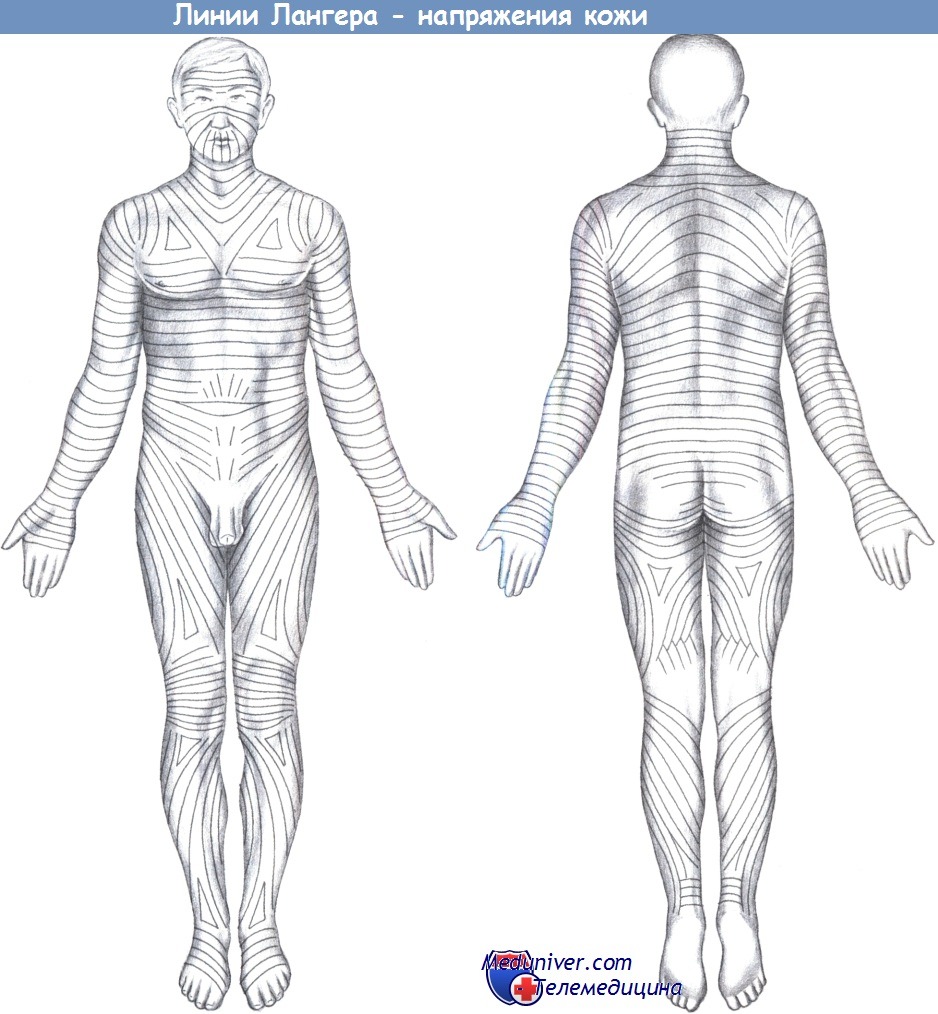
е) Доступ. Эллиптическое иссечение с должным вниманием к линиям напряжения кожи, прилежащим структурам, безопасным краям, косметическим аспектам и потенциальному расширению объема операции.
ж) Этапы удаления образований на коже:
- Разрез
- Линии напряжения кожи
- Иссечение
- Мобилизация краев раны
- Подкожный шов
- Ушивание кожи
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Формирование полноценного рубца возможно только при закрытии раны без натяжения, кожные края должны быть достаточно мобилизованы.
- Если закрытие невозможно, несмотря на максимальную мобилизацию кожных краев и после выполнения послабляющих разрезов, используйте синтетический сетчатый трансплантат или полнослойный кожный лоскут.
и) Меры при специфических осложнениях. После расхождения раны примените открытое лечение с наложением вторичных швов через несколько дней или даже отсроченную ревизию рубца через, как минимум, 3 месяца.
к) Уход после удаления образования на коже:
- Медицинский уход: при больших ранах необходимо дренирование (подумайте о минидренаже). Удалите дренаж на 2-й день после операции.
- Активность: при необходимости обеспечьте временный период покоя/ограничения подвижности, особенно после реконструктивных вмешательств.
- Физиотерапия: необходима лишь изредка.
- Период нетрудоспособности: 3-7 дней; более длительный после больших разрезов.
и) Оперативная техника:
- Разрез
- Линии напряжения кожи
- Иссечение
- Мобилизация краев раны
- Подкожный шов
- Ушивание кожи
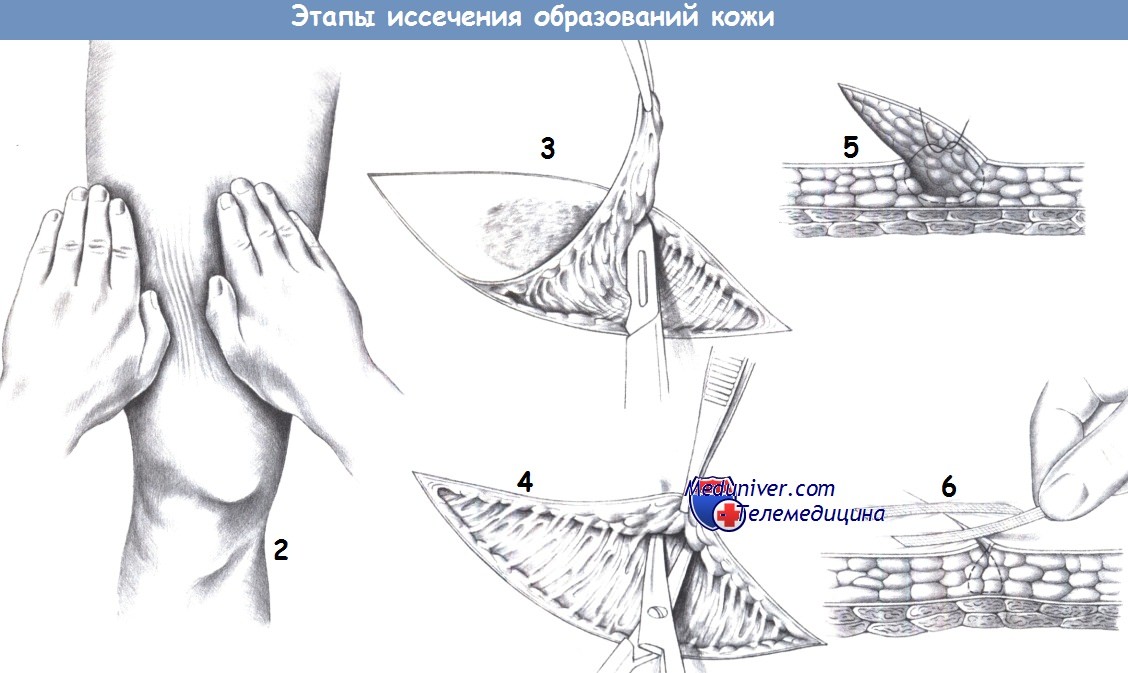
1. Разрез. Образования кожного покрова, особенно их пигментные формы, являются частым показанием для амбулаторной операции. Их удаление должно сопровождаться минимальным числом осложнений, быть безболезненным и косметически приемлемым, что требует в качестве обязательных условий правильного разреза, асептической техники и атравматичного закрытия кожи.
В случаях злокачественного поражения выполняется более широкое иссечение и, как правило, реконструкция перемещаемыми лоскутами или свободными кожными трансплантатами. Ниже описано только простое удаление кожного образования. Направление разреза должно быть, по возможности, параллельным кожным линиям Пантера (линии напряжения кожи).
2. Линии напряжения кожи. Чтобы определить направление линий напряжения кожи, нужно сморщить ее между сдвигаемыми кистями.
3. Иссечение. Иссечение кожного образования производится эллиптическим разрезом вокруг него. Кожа и подкожная ткань отсекаются до уровня фасции. Безопасные края составляют от 0,2 до 2,0 см, в зависимости от доброкачественной или злокачественной при роды образования.
4. Мобилизация краев раны. Для оптимального сопоставления кожи требуется мобилизация обоих краев раны. Это достигается подсечением краев раны ножницами, частично острым, частично тупым путем.рук, пока не образуются равномерные параллельные складки.
5. Подкожный шов. После достаточной мобилизации краев раны может потребоваться введение дренажа. Подкожный слой сшивается рассасывающимися швами из 3-0 PGA.
6. Ушивание кожи. Кожу можно закрыть хирургической лентой (Steri-Strips, ЗМ, St. Paul, MN), одиночными швами или скобками.
Иссечение опухоли кожи - один из эффективных методов хирургического лечения при плоскоклеточном раке (болезнь Боуэна), меланоме и базалиоме. Показанием к операции служит наличие новообразования больших размеров, поражение глубоких слоев кожи на теле и конечностях, возникновение опухоли на рубце, а также при рецидиве заболевания.
Иссечение кожи выполняется в пределах здоровых тканей с отступом на 1-2 см от границ опухоли. На начальных стадиях болезни процедура проводится под местной анестезией, нередко амбулаторно. Удаленная с помощью скальпеля или петли ткань отправляется на гистологическое исследование. При обнаружении в образце злокачественных клеток рекомендовано удаление более глубоких слоев.
При опухоли 3-4 стадии поражены не только глубокие слои кожи, злокачественные клетки можно обнаружить в лимфатических узлах и других органах. В этом случае под общей анестезией иссечению подлежат опухоль и подкожная клетчатка, а также метастазы. При образованиях больших размеров может дойти до обширного хирургического вмешательства, ампутации.
Образовавшийся после лечения дефект кожного покрова корректируется с помощью пластики, когда могут быть использованы лоскуты, взятые с соседних участков, а также кожно-жировые, мышечные из более отдаленных зон. Длительность операции зависит от объема вмешательства, на следующий день пациент может покинуть клинику. После пластической операции восстановление длится около 5-6 месяцев. Следует учесть, что после выписки из стационара необходимо наблюдение у онколога в течение пяти лет.
Заболевания
- − Базалиома
- − Меланома
- − Плоскоклеточный рак кожи (болезнь Боуэна)
Базалиома (базальноклеточная карцинома) — это чаще всего небольшое образование на коже в форме узелка или язвочки. Обычно ее принимают за простую болячку которая покрывается серозной корочкой. Может быть в форме узелка так же может появиться углубление с корочкой. Если корочку удалить, то на этом месте появится язва, которая будет разрастаться вглубь и вширь. Язва может и исчезнуть, но на периферии рост опухоли продолжится.
Болезнь Боуэна — образование, для которого характерно появление единичных (реже — множественных) новообразований на коже или слизистых, локализующихся в эпидермисе — поверхностном слое. Это заболевание относится к предраковому состоянию, при этом прорастание в другие ткани отсутствует. Чаще всего заболевание диагностируется у пациентов в возрасте 40-70 лет, хотя не являются исключением более молодые люди. Болезнь может поражать голову, ладони, слизистые оболочки, у мужчин в большинстве случаев опухоль локализуется на внутреннем листке крайней плоти, у женщин поражение гениталий встречается редко.
Записывайтесь на консультацию: +7 (495) 782-50-10
Альтернативные методики
эффективный метод лечения злокачественных образований кожи, в основе которого лежит воздействие светом с определенной длиной волны на клетки опухоли. Во время лечения в организм вводится специальное вещество (фотосенсибилизатор),…
Дерматоскопия (эпилюминисцентная микроскопия) — представляет собой процедуру визуального осмотра кожных новообразований, в процессе выполнения которого удается своевременно выявить ранние стадии озлокачествления. В ходе исследования…
При злокачественных опухолях возможно попадание раковых клеток с током лимфы в лимфатический узел, что ведет к формированию нового очага — это так называемое лимфогенное метастазирование. Чтобы остановить дальнейшее распространение…
Хирургическое лечение слагается из оперативного вмешательства на первичном очаге опухоли и, по показаниям, на зонах регионарного метастазирования.
Показанием к хирургическому лечению как самостоятельному методу могут служить начальные и развитые формы меланом без метастазов в регионарных лимфатических узлах или, по данным некоторых авторов, с одиночными подвижными метастазами в них.
Хирургическое вмешательство на первичном очаге при меланоме имеет определенные особенности. Оно должно проводиться, как правило, под общим обезболиванием, поскольку при местной инфильтрационной анестезии значительно увеличивается опасность диссеминации опухолевых клеток. Общие онкологические правила — радикальность удаления опухоли и абластичность вмешательства, включая бережное отношение к тканям, — имеют в случае меланомы особо важное значение в связи с отмеченными выше ее биологическими и патогистологическими особенностями. Объем хирургического вмешательства в значительной мере определяется размерами, характером роста и местом расположения первичного очага. Общим правилом является широкое хирургическое или электрохирургическое иссечение опухоли с окружающей кожей, подкожной клетчаткой, мышечной фасцией или апоневрозом. Разрез кожи должен отстоять от краев опухоли на А—5 см на конечностях и 5—8 см на туловище. Подлежащие ткани рассекаются по линии кожного разреза, препарат удаляется единым блоком с опухолью в центре. При этом образуется круглый или овальный кожно-подкожно-фасциальный дефект тканей диаметром до 9—12 см и до 15—18—20 см соответственно. При наличии признаков высокой агрессивности опухолевого процесса (изъязвление, быстрый рост опухоли, сателлиты, инфильтрация основания опухоли, пери-фокальное воспаление) радиус иссечения увеличивают, преимущественно в направлении зон регионарного лимфоотгока. Следует указать, однако, что излишний радикализм при иссечении первичного очага нецелесообразен, поскольку при этом онкологическая эффективность не увеличивается, а вероятность осложнений со стороны послеоперационной раны возрастает. При меланоме in situ, лентигомеланоме с толщиной до 1,5 мм и I—П уровне инвазии, а также при поверхностно-распространяющейся меланоме толщиной до 0,76 мм и I уровне инвазии, т. е. в принципе при I стадии заболевания, допустимо рассекать кожу в 1—2 см от края опухоли. В случае более высоких стадий меланомы, особенно при узловой форме, опухоль иссекают в указанных выше, значительно более широких пределах, т. е. на расстоянии не менее 4—5 см от ее края. Исключение составляют опухоли на лице, кисти, у естественных отверстий: в этих случаях разрезы ограничивают 2—3 см. Если опухоль располагается на пальцах, в межпальцевых промежутках, подногтевом ложе, приходится прибегать к ампутации пальцев, резекциям костей стопы или кисти. При локализации меланомы на коже ушной раковины в верхней или центральной части, как правило, показано полное ее удаление; только в случае расположения опухоли в области мочки уха допустима резекция нижней половины ушной раковины. При расположении первичного очага меланомы вблизи зоны регионарного лимфатического барьера оба они иссекаются в едином блоке (так называемые моноблочные операции — см. ниже).
Непосредственно перед операцией на коже вокруг опухоли красящим веществом намечают контуры предполагаемого разреза (разрезов), обязательно используя при этом линейку с сантиметровой шкалой. Все хирургические манипуляции, в том числе даже обработка операционного поля, должны производиться без травматизации опухоли. В ходе операции следует строго соблюдать принципы абластики, исключить механический контакт опухоли с окружающими тканями. Кожно-подкожно-фасциальный или кожно-подкожно-апоневротический лоскут с опухолью удаляют начиная с проксимальных отделов раны. Обязательна смена перчаток после иссечения этого блока тканей.
Следует иметь в виду, что указанные выше размеры иссечения первичного очага меланомы нельзя рассматривать как строго обязательные. Границы и глубина иссечения в каждом конкретном случае могут быть индивидуальными, но объем операции должен укладываться в рамки общепринятых правил обеспечения радикального вмешательства при меланоме. Что касается альтернативы — ножевое или электрохирургическое иссечение, — то мы придерживаемся мнения онкологов, предпочитающих широкое ножевое удаление меланомы и прибегающих к электроэксцизии только в следующих случаях: а) при планировании радикальной операции, когда анатомические соображения вынуждают ограничить радиус иссечения меланомы, например при локализации опухоли вблизи мелких суставов, естественных отверстий и т. д.; б) при генерализованной меланоме, когда возникает необходимость в сугубо паллиативном удалении большой, изъязвляющейся, кровоточащей или распадающейся опухоли с целью облегчения страданий больного. Некоторые исследователи применяют при иссечении меланомы лазерное излучение или токи высокой частоты в 3,8 МГц, однако целесообразность их использования в широкой практике еще требует специального углубленного изучения, поскольку они имеют наряду с положительными характеристиками ряд существенных недостатков.
В результате хирургического вмешательства образуется раневой дефект, иногда довольно обширный. Рану, если она располагается не на лице, стопах или кистях, допустимо оставлять открытой. В этих случаях тщательно контролируется развитие грануляций, состояние раны; при отсутствии рецидива в ряде случаев затем может быть предпринята кожная пластика. Однако в настоящее время после широкого иссечения меланомы, как правило, прибегают к первичной пластике образовавшегося дефекта тканей.
Кожно-пластические операции могут быть выполнены по различным методикам. Накануне операции в каждом конкретном случае хирург должен вновь обсудить вид и план проведения пластической операции, разметить направления предполагаемых разрезов для образования и перемещения лоскутов и т. д.
Среди первичных кожно-пластических оперативных вмешательств после широкого иссечения меланомы наиболее часто для закрытия дефекта тканей используются следующие методы: пластика местными тканями; свободная пересадка кожи; комбинированная кожная пластика; аутотрансплантация комплекса тканей на микрососудистых анастомозах.
Пластика местными тканями включает в себя такие способы: а) мобилизация окружающей кожи с отсепаровкой от подлежащих тканей и иногда с нанесением на мобилизованных лоскутах так называемых послабляющих разрезов; раневой дефект закрывается при сближении и сшивании краев мобилизованной кожи; б) пластика дефекта тканей кожно-подкожным или кожно-подкожно-фасциальным лоскутом на ножке, перемещенным с соседнего участка; в этом случае ширина ножки не должна быть менее одной трети длины образованного кожного лоскута, а угол поворота — не более 90°; в) пластика раневого дефекта двумя встречными кожно-подкожно-фасциальными лоскутами. Пластика перемещенными встречными лоскутами используется чаще всего при локализации меланомы на коже спины и поясничной области. При всех вариантах пластики местными тканями необходим тщательный гемостаз во время операции, полноценное дренирование раны методом непрерывной активной аспирации в течение 2—3 сут. Особое внимание следует уделять наложению повязок, поскольку даже незначительное давление сказывается на кровоснабжении перемещенных тканей.
Комбинированная кожная пластика предполагает собой сочетание местной и свободной кожной пластики. Этот вариант показан в случаях, когда после иссечения первичного очага образуется глубокая рана или дном раны является кость, хрящ, сухожилие, капсула сустава, крупные сосуды. Методика комбинированной пластики состоит в выкраивании кожно-подкожного лоскута на ножке рядом с раневым дефектом. С помощью этого лоскута закрывают дефект тканей в области иссеченного первичного очага. Рана, образовавшаяся на месте выкраивания перемещенного лоскута, закрывается свободным кожным лоскутом.
Аутотрансплантация комплекса тканей на микрососудистых анастомозах представляется весьма перспективной для пластического закрытия раневых дефектов, образовавшихся после широкого иссечения меланом, располагающихся на коже нижней трети голени в области ахиллового сухожилия и на стопе в области пятки и подошвенной поверхности. В качестве донорской зоны избирается преимущественно заднебоковая поверхность грудной клетки, где можно сформировать кожно-фасциальные (лопаточный, окололопаточный, подмышечный), кожно-мышечные (на основе широчайшей мышцы спины) или мышечные (фрагменты широчайшей мышцы спины и передней зубчатой мышцы) трансплантаты. Заслуживает внимания использование при дефектах опорной поверхности стопы мышечных трансплантатов в сочетании со свободной аутодермопластикой. Наш опыт показал, что микрохирургическая аутотрансплантация может проводиться только на фоне удовлетворительного общего состояния больного и должна выполняться при дефиците тканей в зоне пластики и невозможности перемещения тканей в эту область на фиксированной сосудистой ножке или же когда равноценный результат не может быть достигнут с помощью несвободной пластики.
Кожа головы и шеи: мужской пол, возраст 50—69 лет, локализация на коже шеи и височной области, IV и V уровни инвазии первичной опухоли в подлежащие ткани по W. H. Clark, толщина первичной опухоли более 3,0 мм по A. Breslow. Вероятность ожидаемого регионарного метастазирования при наличии двух и более факторов риска составляет 59,3%.
Кожа верхних конечностей: изъязвление эпидермиса над опухолью, V уровень инвазии по W. H. Clark, толщина опухоли более 4,0 мм по A. Breslow. Вероятность метастазирования при наличии всех трех факторов риска — 66,7%.
Кожа туловища: мужской пол, возникновение первичной опухоли de novo, изъязвление эпидермиса над опухолью, III, IV и V уровни инвазии по W. H. Clark, толщина первичной опухоли более 2,0 мм по A. Breslow. Вероятность метастазирования при наличии трех и более факторов риска — 58,2%.
Кожа нижних конечностей: мужской пол, возраст 40—59 лет, локализация на коже стопы, IV и V уровни инвазии по W. H. Clark, толщина опухоли более 3,0 мм по A. Breslow. Вероятность регионарного метастазирования при наличии у пациента трех и более факторов риска — 52,7%.
В итоге авторы пришли к заключению, что при выявлении признаков высокой вероятности метастазирования целесообразна профилактическая регионарная лимфаденэктомия.
Регионарная лимфаденэктомия может проводиться в следующие сроки: а) одномоментно с операцией на первичном очаге меланомы (раздельные или моноблочные операции); б) в отсроченном порядке — через 2—3 нед после хирургического вмешательства на первичном очаге и тщательного гистологического изучения опухоли; в) в ближайшем или отдаленном периоде после операции на первичном очаге — при появлении клинических признаков метастатического поражения регионарных лимфатических узлов. При этом чаще всего используются типичные хирургические вмешательства на регионарном лимфатическом аппарате. Приводим краткое их описание.
Подмышечно-подключичная лимфаденэктомия. Разрез кожи в подмышечной области начинается в самом верхнем отделе медиальной поверхности плеча и ведется по наружному краю большой грудной мышцы, вплоть до наружнонижнего ее отдела. В случаях, когда первичный опухолевый очаг располагается на коже, в мягких тканях самой подмышечной области или в близлежащих зонах и когда предполагается его удаление в едином блоке с подмышечно-подключично-подлопаточным лимфоаппаратом, направление и форму разреза следует изменить, сообразуясь с топографо-анато-мическими особенностями локализации новообразования.
Рассекают подкожную клетчатку. На края кожи накладывают несколько нитей-держалок. Кожные лоскуты с минимальным слоем клетчатки отсепаровывают в стороны: медиальный — до уровня середины ключицы, латеральный — до края широчайшей мышцы спины. У основания медиального лоскута рассекают подкожную клетчатку и фасцию большой грудной мышцы. Путем сдвигания фасции кнаружи обнажают на всем протяжении наружный отдел большой грудной мышцы. Крючками ее оттягивают кнутри и кверху, после чего из фасциального футляра выделяют латеральную часть малой грудной мышцы. При этом клетчатку, располагающуюся между большой и малой грудными мышцами, выделяют острым и тупым путем, включая ее в удаляемый препарат. Затем максимально отводят малую грудную мышцу. Выделяют клетчатклетчатку вдоль всего сосудисто-нервного пучка, начиная от подключичного его отдела и до плечевого. Острым путем обнажают подлопаточную мышцу; отсепаровывают покрывающую ее фасцию и подлопаточную клетчатку. Единым блоком удаляют подключичную, подлопаточную и подмышечную клетчатку с лимфоузлами. По ходу операции тщательно лигируют все пересекаемые веточки артерий и вен. Для уменьшения лимфореи в послеоперационном периоде целесообразно перевязывать кетгутом рассекаемые ткани, в которых могут проходить лимфатические сосуды.
Рану дренируют резиновой трубкой, конец которой выводят наружу через прокол латерального лоскута в нижнем его отделе. Трубку фиксируют в коже. Следует обратить особое внимание на расположение трубки в ране. Нижнее перфорационное отверстие ее должно находиться тотчас над проколом лоскута. Верхний конец трубки не должен касаться магистрального сосудисто-нервного пучка.
Накладывают швы на кожу. Дренирующую трубку подсоединяют к вакуум-системе на 3—4 дня. К давящим повязкам прибегать не следует.

Саркомы мягких тканей представляют большую группу опухолей мезенхимального происхождения, различных по клиническим и морфологическим признакам. На их долю приходится около 2 % в структуре онкопатологии. Статистика последних лет свидетельствует о неуклонном росте заболеваемости и смертности от сарком мягких тканей [2, 4, 9].
Общим для многообразия клинико-морфологических форм сарком мягких тканей является крайне агрессивное течение, характеризующееся многократным рецидивированием, гематогенным метастазированием, определяющим неблагоприятный прогноз заболевания.
Лечение больных саркомами мягких тканей – одна из сложных проблем современной онкологии, над разрешением которой работают и хирурги, и радиологи, и химиотерапевты. Несмотря на разработку различных приемов лучевого воздействия на опухоль, бурное развитие химиотерапии с применением все более современных препаратов, различных их комбинаций и способов введения, хирургический компонент в лечении сарком мягких тканей остается основным.
Строгое следование принципам хирургического радикализма в ходе операций по удалению опухолей мягких тканей приводит к образованию обширных раневых дефектов. Кроме того, при упорно рецидивирующих опухолях предшествующее хирургическое и лучевое воздействие создает неблагоприятный фон для удаления опухоли и пластического закрытия раневого дефекта. Особенностью лечения таких больных заключается в выполнении расширенных, нередко комбинированных вмешательств [5, 7, 8].
Анализ основных тенденций развития онкологии убедительно показывает практическую необходимость в использовании современных технологий пластической хирургии в общей схеме лечения онкологических больных. В частности, хирургический метод развивается по пути реконструктивно-пластического устранения анатомо-функционального дефекта, возникшего при противоопухолевом лечении. Пластическое восполнение послеоперационного дефекта дает возможность более широкого иссечения опухоли, тем самым увеличивая радикальность хирургического вмешательства. Кроме того, адекватное замещение дефектов, образующихся в результате удаления новообразований, исключает значительное натяжение краев раны, которое может повлечь развитие краевого некроза кожи с расхождением краев раны и длительным ее заживлением, отсрочить другие этапы лечения [6, 10].
В настоящее время практически нет разногласий о целесообразности восстановления тканей после удаления злокачественных опухолей мягких тканей и других новообразований наружных локализаций, когда отсутствует возможность закрытия послеоперационной раны без использования дополнительного пластического материала. Гипотеза о повышенной чувствительности кожного трансплантата к поражению опухолевым процессом и о том, что пластическое замещение раневого дефекта после удаления опухоли способствует развитию местных рецидивов, не нашла клинического подтверждения [3].
Более того, отказ от восстановления тканей ведет к сужению границ иссечения опухоли, что является одной из основных причин увеличения частоты локальных рецидивов. Данные авторы убедительно показали, что подобные операции заметно улучшают результаты хирургического лечения больных с далеко зашедшими и рецидивными опухолями. Отмечено, что наиболее рациональна именно одномоментная с удалением опухоли пластика, которая обеспечивает быстрое заживление раны, сокращает длительность послеоперационного периода, предупреждает развитие уродующих рубцов и контрактур. Использование многоэтапных и отсроченных пластических операций малорационально, требует длительного времени и задерживает продолжение специального лечения.
Безусловно, на первом месте должна стоять задача максимально надежного излечения больного от злокачественного новообразования. Это означает, что любые восстановительные операции должны быть спланированы и произведены таким образом, чтобы не нарушать основную лечебную программу. С другой стороны, результат пластики тканевого дефекта должен быть изначально заложен в лечебную тактику.
Исходя из вышеизложенного, концепция единого лечебно-реабилитационного комплекса лечения онкологических больных, предусматривает следующие основные положения:
В данной статье мы хотим привести клинический пример успешного хирургического лечения больной с распространенной дерматофибросаркомой мягких тканей, развившейся на фоне рецидивирующего нейрофиброматоза. Реконструктивно-пластический компонент явился завершающим этапом хирургического вмешательства, поскольку простое ушивание краев раны без использования дополнительного пластического материала не представлялось возможным из-за размеров раневого дефекта, трофических, рубцовых изменений тканей после предшествующих многократных операций.
Дерматофибросаркома выбухающая – злокачественная мезенхимальная опухоль кожи. Встречается в 0,01 % случаев среди всех злокачественных опухолей и 2–6 % среди опухолей мягких тканей. Опухоль встречается редко, поражает лиц мужского и женского пола. Дерматофибросаркома возникает обычно у взрослых, наиболее часто между 30 и 40 годами, чаще у мужчин, но может быть и у детей. Располагаться может на любом участке кожного покрова, но чаще на туловище.
В большинстве случаев обладает медленным ростом, возможно изъязвление, выражена склонность к рецидивированию (до 30–50 %). Практически не метастазирует, только после многих лет существования, в регионарные лимфатические узлы, легкие, мозг, кости.
Для закрытия дефекта мягких тканей после широкого иссечения опухоли у данной больной нами был использован кожно-жировой лоскут на питающей сосудистой ножке. Принимая во внимание расположение питающих сосудов, можно перемещать большие кожно-жировые массивы на ножке и закрывать значительные по величине дефекты. К пластике лоскутом на ножке особенно применим принцип совмещения тщательного планирования операции и учета всех индивидуальных особенностей данной анатомической зоны.
Пластику лоскутом на ножке, образованным поблизости от дефекта, производят в тех случаях, когда по соседству имеется достаточное количество хорошо смещаемой кожи, из которой можно позаимствовать лоскут значительных размеров. Принимая во внимание расположение питающих сосудов, можно перемещать большие кожно-жировые массивы на ножке и закрывать значительные по величине дефекты. К пластике лоскутом на ножке особенно применим принцип совмещения тщательного планирования операции и учета всех индивидуальных особенностей данной анатомической зоны.
При выкраивании лоскутов мы руководствовались типичными разрезами с учетом прохождения сосудистых ветвей, естественных кожных складок, соотношением длины и ширины лоскута 1|:|3 и 1|:|4. Вершину лоскута формировали острой или слегка закругленной, от вершины к основанию лоскут постепенно утолщался, в основание ножки включали достаточное количество мягких тканей с проходящими в них сосудами. Не допускали ротацию лоскутов под большим углом (более 90 °), что вызывает чрезмерное растяжение сосудов питающей ножки и их сдавление.
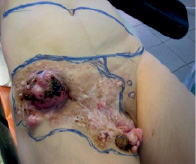
Рис. 1. Вид больной с разметкой
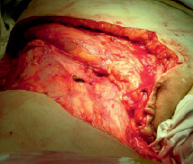
Рис. 2. Вид раневого дефекта после удаления опухоли
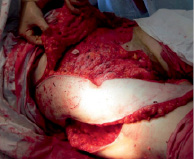
Рис. 3. Этап перемещения лоскута
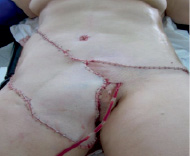
Рис. 4. Окончательный вид послеоперационной раны после ушивания
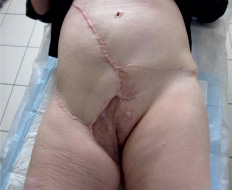
Рис. 5. Общий вид зажившей раны через 6 мес. после оперативного вмешательства
На современном этапе развития хирургической техники и медицины в целом, улучшение результатов хирургического лечения больных опухолями мягких тканей не должно ограничиваться рамками онкологических показателей. Эстетико-функциональные аспекты проблемы могут и должны решаться путем индивидуального подхода к выбору метода кожной пластики, в зависимости от размеров и локализации первичного очага.
Таким образом, дифференцированный подход к способам закрытия обширных мягкотканных дефектов позволил провести радикальное иссечение очага поражения с получением хорошего функционально-эстетического результата. Наиболее надежными способами пластического закрытия ран следует считать перемещение лоскутов на питающей ножке. Индивидуализированный подход к выбору методики для пластического закрытия послеоперационного дефекта в зависимости от локализации опухоли допускает иссечение обширных участков кожи, что повышает радикальность хирургического вмешательства, позволяет избежать осложнений, связанных с натяжением краев раны, улучшая тем самым качество жизни больных и ускоряя медицинскую реабилитацию.
Читайте также:

