Саркомой является недифференцированная гемангиоперицитома
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Саркомы – это группа различных по клиническим и морфологическим признакам злокачественных новообразований, которые происходят из любых неэпителиальных тканей. В этом заключено основное отличие саркомы от рака, ростком которого являются эпителиальные клетки.
Риск возникновения данного заболевания повышается при некоторых генетических патологиях:
- синдром базальноклеточных невусов;
- синдром Вернера;
- синдром Гарднера;
- туберозный склероз;
- кишечный полипоз т.д.
А болезнь Реклингхаузена, или нейрофиброматоз 1 типа, является наиболее распространенным наследственным заболеванием, которое осложняется опухолевыми процессами. При этой патологии нейрофибросаркомы возникают примерно в 15% случаев. Описаны также случаи возникновения саркомы в зоне воздействия ионизированного излучения, как патологического, так и с лечебными целями.
Гистоморфологическая классификация сарком
Зачастую точно определить, из какой именно ткани возникла конкретная опухоль, довольно сложно. Кроме того, выделяется большая группа опухолей, которые имеют неясный гистогенез.
Наиболее часто диагностируются фибросаркомы, липосаркомы и рабдомиосаркомы. Вторыми по частоте встречаемости следует злокачественная гистиоцитарная саркома мягких тканей и саркомы неясного генеза. Ангиосаркомы, синовиальные саркомы, злокачественные шванномы, лейомиосаркомы и прочие типы наблюдаются редко.
Опухоли жировых тканей
Промежуточные (местно-агрессивные) формы:
- атипичный липоматоз;
- высокодифференцированные липосаркомы.
Злокачественные формы:
- недифференцированные липосаркомы;
- миксоидные липосаркомы;
- круглоклеточные липосаркомы;
- полиморфная липосаркома;
- липосаркомы смешанного типа;
- липосаркомы без признаков дифференцировки.
Миофибропластические и фибробластические опухоли
Промежуточные, или местно-агрессивные, формы:
- поверхностные подошвенные или ладонные фиброматозы;
- фиброматозы десмоидного типа;
- липофиброматозы.
Редко метастазирующие формы:
- солитарные фиброзные опухоли;
- гемангиоперицитомы, включая липоматозные гемангиоперицитомы;
- воспалительные миофибропластические опухоли;
- миофибропластические саркомы низкой степени дифференцировки;
- миксоидные фибропластические саркомы;
- инфантильные фибросаркомы.
Злокачественные формы:
- зрелые фибросаркомы;
- миксофибросаркомы;
- медленнорастущие фибромиксоидные саркомы;
- гиалинизирующие веретеноклеточные саркомы;
- склерозирующие эпителиоидные фибросаркомы.
Фиброгистиоцитарные опухоли
Промежуточные, или местно-агрессивные формы:
- плеоморфные фиброгистиоцитарные опухоли;
- гигантоклеточные саркомы мягких тканей.
Злокачественные формы:
- недифференцированные плеоморфные саркомы;
- недифференцированные плеоморфные саркомы с гигантскими клетками;
- недифференцированные плеоморфные саркомы с преобладанием воспаления.
Саркома мышечной ткани
Опухоли скелетных мышц:
- эмбриональные веретеноклеточные и анапластические рабдомиосаркомы;
- альвеолярные солидные и анапластические рабдомиосаркомы;
- плеоморфные рабдомиосаркомы.
Саркома гладких мышц: лейомиосаркома, включая и кожные формы.
Периваскулярные опухоли
- Злокачественные гломусные опухоли;
- миоперицитомы.
Сосудистые опухоли
Промежуточные, или местно-агрессивные формы: гемангиоэндотелиомы типа Капоши.
Редко метастазирующие формы:
- ретиформные гемангиоэндотелиомы;
- папиллярные внутрилимфатические ангиоэндотелиомы;
- смешанные гемангиоэндотелиомы;
- саркомы Капоши.
Злокачественные формы:
- эпителиоидные гемангиоэндотелиомы;
- гемангиосаркома мягких тканей.
Костно-хрящевые опухоли
Опухоль костной ткани, или остеогенная саркома:
- обыкновенные: хондробластические, фибробластические, остеобластические;
- телеангиоэктатические;
- мелкоклеточные;
- центральные, имеющие низкую злокачественность;
- вторичные;
- параоссальные;
- периоссальные;
- поверхностные, имеющие высокую злокачественность.
Опухоли хрящевой ткани (хондросаркомы):
- центральные, первичные и вторичные;
- периферические;
- дедифференцированные;
- мезенхимальные;
- светлоклеточные.
Опухоли неясного происхождения
Редко метастазирующие формы:
- ангиоматоидные фиброзные гистиоцитомы;
- оссифицирующие фибромиксоидные опухоли;
- миоэпителиомы;
- парахондромы.
Злокачественные формы:
- синовиальная саркома;
- эпителиоидные саркомы;
- альвеолярная мягкотканная саркома;
- светлоклеточная саркома мягких тканей;
- внескелетные миксоидные хондросаркомы хордоидного типа;
- примитивные нейроэктодермальные опухоли (PNET);
- внескелетные саркомы Юинга;
- десмопластические мелко- и круглоклеточные опухоли;
- внепочечные рабдоидные опухоли;
- злокачественные мезенхимомы;
- миелоидная саркома;
- новообразования, имеющие периваскулярную эпителиоидно-клеточную дифференцировку (PEComa);
- светлоклеточные миомеланоцитарные опухоли;
- интимальные саркомы.
Каждый из названных гистологических типов отличается не только своими морфологическими признаками и гистогенезом, но также имеет определенное клиническое течение. Конечно, подобное многообразие морфологических форм сарком вызывает значительную трудность в их диагностике.
Еще больше гистологическое типирование сарком осложняется в детском возрасте. Обусловлено это тем, что у детей большая часть опухолей происходит из примитивных эмбриональных клеток (эмбриональная саркома) или клеток, которые еще не завершили свое гистогенетическое становление. Такие опухоли, имея большое разнообразие морфологических форм, зачастую не имеют четких признаков гистотиповой дифференцировки, характеризуются резкой анаплазией и вариабельностью клеточного состава. Вместе с тем часто наблюдается и обратная картина: новообразования различного происхождения часто имеют сходные признаки строения. Все это делает типирование опухолей значимой проблемой.
Распределение основных типов сарком по преобладанию в их составе
клеток определенной формы
Рутинная оценка сарком начинается с оценки общего строения опухоли, которая базируется, прежде всего, на ее "узнаваемости" при микроскопии. Описывается общая картина преобладания клеток определенной формы.
Опухоли, состоящие из округлых клеток:
- нейробластома;
- саркома Юинга/PNET;
- мезенхимальная хондросаркома;
- эмбриональная и альвеолярная рабдомиосаркома;
- десмопластичная круглоклеточная саркома;
- круглоклеточная липосаркома;
- малигнизированная рабдоидная опухоль.
Опухоли, состоящие из веретенообразных клеток:
- фибросаркома;
- веретеноклеточная рабдомиосаркома;
- лейомиосаркома;
- злокачественные опухоли периферических нервных стволов;
- веретеноклеточная ангиосаркома;
- монофазная веретеноклеточная синовиальная саркома.
Опухоли, состоящие из эпителиоидных клеток:
- эпителиоидноклеточная синовиальная саркома;
- эпителиоидноклеточная ангиосаркома;
- эпителиоидноклеточные злокачественные опухоли нервного ствола;
- склерозирующая эпителиоидноклеточная фибросаркома;
- злокачественная фиброзная гистиоцитома;
- эпителиоидноклеточная лейомиосаркома.
Остальные гистоморфологические типы сарком, входящие в классификацию, имеют преимущественно смешанную форму клеток. Кроме того, иногда форма злокачественно перерожденных клеток не поддается описанию и определению. В таких случаях опухоль классифицируется как плеоморфная саркома.
Типирование сарком по степени дифференцировки клеток
После определения гистологического типа саркомы оценивается степень ее дифференцировки (G). При этом учитываются такие критерии, как клеточный полиморфизм, митотическая активность и др.
Степени дифференцировки сарком:
- GX – степень дифференцировки клеток определить невозможно;
- G1 – саркома высокодифференцирована;
- G2 – саркома дифференцирована умеренно;
- G3 – саркома низкодифференцирована;
- G4 – недифференцированая саркома.
Дифференциация клеток определяется возможностью установить, к какому именно виду ткани относится конкретная клетка. Чем ниже степень дифференциации клеток, составляющих опухоль, тем более выраженную злокачественность имеет данная саркома. Это напрямую связано с шансами раннего метастазирования в другие органы и ткани. Кроме этого, чем выше злокачественность саркомы, тем быстрее она увеличивается в размерах, тем большую инфильтративность имеет ее рост и тем стремительнее прогрессирует заболевание.
Иммуногистохимическое (ИГХ) типирование сарком
Иммуногистохимическое исследование позволяет:
- провести гистогенетическое типирование опухоли и определить нозологический вариант новообразования;
- определить органопринадлежность первичной опухоли при метастазах неизвестного происхождения;
- определить степень злокачественной трансформации клеток опухоли;
- прогнозировать течение опухолевого заболевания;
- прогнозировать чувствительность и резистентность опухолевых клеток к химиотерапевтическим препаратам и лучевой терапии;
- определить возможность проведения узконаправленной терапии.
Сегодня при верификации сарком используется несколько десятков основных ИГХ-маркеров. Поскольку практически нет ИГХ-маркеров, которые были бы специфичными только для какого-то конкретного типа опухоли, для типирования новообразования должен использоваться набор из нескольких антител.
1. В группу опухолей, состоящих из мелких округлых клеток, относятся новообразования, наиболее часто встречающихся в детском возрасте. Они обычно имеют низкую дифференцировку и высокую степень злокачественности.
- Бластная нейрогенная саркома. Все ее разновидности экспрессируют нейрональные маркеры, такие как нейронспецифическая энолаза (NSE), синаптофизин, хромогранины (CgA), СD56, СD57.
- Рабдомиосаркома. Все ее виды экспрессируют виментин, десмин и мышечный специфический актин (MA), а также СD99. Основными же ее специфическими маркерами является миогенные ядерные регуляторные протеины – миогенин и МуоD1.
- Основными диагностическими маркерами для саркомы Юинга и примитивной нейроэктодермальной опухоли являются СD99 (продукт гена MIC2) и Fli-1. Также клетки этих опухолей экспрессируют виментин, сравнительно часто - синаптофизин, в редких случаях - цитокератины (CK), CD57.
- Клетки мезенхимальной хондросаркомы экспрессируют виментин, S-100 протеин и, реже, СD57.
- Мелкоклеточная остеосаркома характеризуется экспрессией виментина, остеокальцина, может наблюдаться экспрессия СD57 и СD99.
- Мелкоклеточная низкодиференцированная синовиальная саркома мягких тканей, как и другие типы синовиальных сарком (монофазная веретеноклеточная синовиальная саркома, эпителиоидная синовиальная саркома, дедиференцированная полиморфноклеточная саркома), экспрессируют CK, эпителиальный мембранный антиген (EMA), виментин, коллаген IV типа.
- Десмопластическая мелкокруглоклеточная опухоль - очень редкий вид чрезвычайно агрессивного новообразования. Обычно клетки этой опухоли экспрессируют эпителиальные (СК и ЕМА), мезенхимальные (виментин), миогенные (десмин) и нейральные (СD56, NSE) маркеры.
2. К опухолям, состоящим из веретенообразных клеток, прежде всего относятся новообразования, развивающиеся из производных мезенхимы.
- Фибросаркома и инфантильная фибросаркома не имеют специфического иммунопрофиля, но всегда положительны к виментину, а иногда – и к SMA.
- Клетки лейомиосаркомы, как правило, экспрессируют виментин, десмин, МА, SMA, кальдесмон.
- Злокачественная опухоль оболочки периферического нервного ствола экспрессирует виментин, коллаген IV типа и СD57.
- Сосудистая эпителиоидно- и веретеноклеточная саркома, а также саркома Капоши экспрессируют Fli-1, CD31, CD34 и фактор фон Виллебранта (фактор VIII связывающий протеин).
- Гемангиоперицитома и солитарная фиброзная мягкотканая саркома относятся к новообразованиям, пограничным по своему потенциалу злокачественности. Их клетки обычно экспрессируют CD34, CD99, а также bcl-2.
3. Опухоли, состоящие из эпителиоидных клеток, характеризуются признаками, присущими специализированным клеточным элементам соединительной ткани (миофибробластам, эпителиоидным клеткам сосудов, миоэпителиальным клеткам).
- Злокачественная воспалительная миофибробластическая опухоль (воспалительная фибросаркома) демонстрирует иммунореактивность с кальпонином, SMA и десмином.
- Злокачественная фиброзная гистиоцитарная саркома характеризуется коэкспрессией виментина, EMA и CD68, в некоторых случаях наблюдается экспрессия MA, однако не экспрессируются миогенин и МиоD1.
- Периваскулярные эпителиоидноклеточные опухоли (PEC-омы) – это группа опухолей, к которым относятся: ангиомиолипома почек (и других локализаций), светлоклеточная саркома легких ("сахарная" опухоль), лимфангиолейомиоматоз и др. Клетки этих опухолей демонстрируют меланоцитарный иммунофенотип (положительны к: Мелан-А, НМВ45, тирозиназе) с коэкспрессией SMA.
- Эпителиоидная саркома коэкспрессирует виментин и СК.
Помимо гистогенетического типирования опухолей, принципиально важной задачей ИГХ является определение степени злокачественности опухоли и выявление прогностических маркеров. Это позволяет намного более обоснованно и достоверно прогнозировать течение болезни, а также чувствительность опухоли к лечебным средствам.
ГЕМАНГИОПЕРИЦИТОМА (haemangiopericytoma; греч, haima кровь+ angeion сосуд + peri- возле, около + kytos сосуд, клетка + -oma) — сосудистая опухоль, образованная множеством капилляров, окруженных веретенообразными и круглыми клетками — перицитами.


Дифференцированная Г. встречается редко, может возникать в любом возрасте, часто у детей. Как правило, характеризуется медленным ростом, обычно достигает крупных размеров, сохраняя при этом четкие контуры и подвижность. Локализуется преимущественно в коже, мягких тканях туловища и конечностей, реже — в забрюшинном пространстве, средостении, сальнике, языке и внутренних органах (печень, кишечник, мозг и др.)* Макроскопическое строение — опухоль узловатой формы, на разрезе розовато-красного цвета, пористого строения, с обилием подходящих к ней сосудов. Микроскопически характеризуется большим количеством капилляров, выстланных эндотелием и окруженных округлыми, овальными или веретенообразными клетками с темными ядрами и светлой цитоплазмой (рис. 1). Клетки оплетены густой сетью аргирофильных волокон. Основным отличием Г. от капиллярной ангиомы является массивная пролиферация периваскулярных клеток, которые большинство исследователей относит к перицитам.
Дифференцированные Г., как правило, отграничены от мягких тканей слоем гиалинизированной ткани, к-рая, однако, на многих участках проращена опухолевыми клетками, что свидетельствует о местнодеструирующем росте. Дифференцированные Г. являются потенциально злокачественными опухолями, т. к. обладают высокой склонностью к рецидивам после недостаточно широкого хирургического иссечения. В редких случаях дифференцированные Г. могут давать отдаленные метастазы
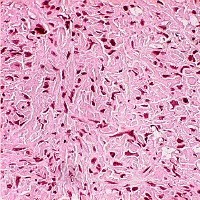
Недифференцированная Г. (син.: гемангиоперицитарная саркома, перителиальная саркома, перителиома, периэндотелиома) является злокачественной опухолью. На ранней стадии развития недифференцированную Г. клинически и даже на основании морфол, исследования бывает трудно отличить от дифференцированной. Опухоль встречается редко, локализуется преимущественно в мягких тканях конечностей, реже в забрюшинной клетчатке, внутренних органах, костях. В большинстве случаев недифференцированные Г., локализующиеся в мягких тканях, сохраняют четкие контуры и только в поздних стадиях поражаются кожа, кости, сосудистонервные образования. При микроскопическом исследовании наблюдается полиморфизм клеток; среди клеток преобладают веретенообразные формы, наблюдается обилие фигур деления (рис. 2), прорастание клеток в просвет сосудов, инфильтрация окружающих тканей. Отличается агрессивным ростом, часто метастазирует (до 15% в регионарные лимфатические узлы и до 50% в легкие) и рецидивирует (в 40—50% случаев).
Лечение обеих форм хирургическое, прогноз неблагоприятный — после лечения ок. 50% больных живут до 5 лет и лишь 20% — до 10 лет.
Библиография: Клименков А. А. Отдаленные результаты лечения злокачественных опухолей мягких тканей, в кн.: Опухоли опорно-двигательного аппарата, под ред. H. Н. Трапезникова, в. 3, с. 43, М., 1971; Переслегин И. А. и др. Лучевая терапия гемангиоперицитом, Мед. радиол., т. 13, № 1, с. 15, 1968; Руководство по патологоанатомической диагностике опухолей человека, под ред. Н. А. Краевского и А. В. Смольянникова, с. 68, М., 1971.


Оглавление
Гемангиоперицитома
Гемангиоперицитома (haemangiopericytoma; греческий haima кровь+ angeion сосуд + peri- возле, около + kytos сосуд, клетка + -oma) — сосудистая опухоль, образованная множеством капилляров, окружённых веретенообразными и круглыми клетками — перицитами.
Рис. 2.
Микроскопическая картина недифференцированной гемангиоперицитомы: видны фигуры деления (указаны стрелками).
Дифференцированная Гемангиоперицитома встречается редко, может возникать в любом возрасте, часто у детей. Как правило, характеризуется медленным ростом, обычно достигает крупных размеров, сохраняя при этом чёткие контуры и подвижность. Локализуется преимущественно в коже, мягких тканях туловища и конечностей, реже — в забрюшинном пространстве, средостении, сальнике, языке и внутренних органах (печень, кишечник, мозг и другие.). Макроскопическое строение — опухоль узловатой формы, на разрезе розовато-красного цвета, пористого строения, с обилием подходящих к ней сосудов. Микроскопически характеризуется большим количеством капилляров, выстланных эндотелием и окружённых округлыми, овальными или веретенообразными клетками с темными ядрами и светлой цитоплазмой (рисунок 1). Клетки оплетены густой сетью аргирофильных волокон. Основным отличием Гемангиоперицитома от капиллярной ангиомы является массивная пролиферация периваскулярных клеток, которые большинство исследователей относит к перицитам.
Дифференцированные Гемангиоперицитома, как правило, отграничены от мягких тканей слоем гиалинизированной ткани, которая, однако, на многих участках проращена опухолевыми клетками, что свидетельствует о местнодеструирующем росте. Дифференцированные Гемангиоперицитома являются потенциально злокачественными опухолями, так как обладают высокой склонностью к рецидивам после недостаточно широкого хирургического иссечения. В редких случаях дифференцированные Гемангиоперицитома могут давать отдалённые метастазы.
Недифференцированная Гемангиоперицитома (синонимы: гемангиоперицитарная саркома, перителиальная саркома, перителиома, периэндотелиома) является злокачественной опухолью. На ранней стадии развития недифференцированную Гемангиоперицитома клинически и даже на основании морфологически исследования бывает трудно отличить от дифференцированной. Опухоль встречается редко, локализуется преимущественно в мягких тканях конечностей, реже в забрюшинной клетчатке, внутренних органах, костях.
В большинстве случаев недифференцированные Гемангиоперицитома, локализующиеся в мягких тканях, сохраняют чёткие контуры и только в поздних стадиях поражаются кожа, кости, сосудисто-нервные образования.
При микроскопическом исследовании наблюдается полиморфизм клеток; среди клеток преобладают веретенообразные формы, наблюдается обилие фигур деления (рисунок 2), прорастание клеток в просвет сосудов, инфильтрация окружающих тканей. Отличается агрессивным ростом, часто метастазирует (до 15% в регионарные лимфатических, узлы и до 50% в лёгкие) и рецидивирует (в 40—50% случаев).
Рис. 1.
Микроскопическая картина дифференцированной гемангиоперицитомы: сосуды капиллярного типа (1), окружённые веретенообразными клетками (2).
Лечение обеих форм хирургическое, прогноз неблагоприятный — после лечения около 50% больных живут до 5 лет и лишь 20% — до 10 лет.
Гемангиоперицитомы – мало распространенные высоковаскуляризированные опухоли, развивающиеся из клеток, входящих в состав капилляров (перицитов).
Могут располагаться в любом месте, где есть капилляры. Чаще всего опухоль развивается в скелетных мышцах нижних конечностей (до 35% всех гемангиоперицитом), забрюшинном пространстве (до 25%), она может также локализоваться в области шеи и головы. Гемангиоперицитомы становятся причиной 1% опухолей ЦНС и примерно 3% опухолей орбиты.
Опухоль встречается в любом возрасте, чаще у людей среднего и пожилого возраста, одинаково часто у представителей обоего пола. Гемангиоперицитомы отличаются довольно медленным ростом; при этом некоторые формы опухоли обладают достаточно агрессивным поведением, способны рецидивировать и метастазировать в другие органы (чаще – в легкие, печень и костную ткань).
Причины развития
Этиология развития гемангиоперицитомы до конца не ясна. В числе факторов, которые могут спровоцировать развитие заболевания, специалисты называют следующие:
- наследственную предрасположенность,
- механические повреждения мягких тканей,
- вирусное поражение тканей.
Виды опухоли
Различают следующие виды гемангиоперицитом:
- доброкачественные – клетки опухоли высокодифференцированные, отличаются умеренными признаками атипии,
- злокачественные – клетки опухоли низкодифференцированные, обладают тенденцией к инвазивному росту.
Разделение гемангиоперицитом на доброкачественные, пограничные и злокачественные осуществляется с учетом количества фигур митозов и уровня клеточной анаплазии. Злокачественные гемангиоперицитомы обладают всеми свойствами, свойственными злокачественным опухолям. Однако на ранней стадии низкодифференцированную гемангиоперицитому бывает сложно отличить от высокодифференцированной даже на основании морфологического исследования.
Симптомы гемангиоперицитомы
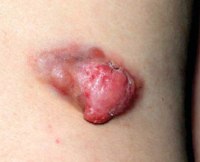
Гемангиоперицитома выглядит как безболезненное узловатое бугристое образование. Может быть любого размера, чаще солитарное, обычно мягкой консистенции. Кожа над в гемангиоперицитомой в зависимости от интенсивности кровоснабжения имеет багрово-синюшную окраску или остается неизмененной. Обычно у больного наблюдается увеличение регионарных лимфоузлов. При сдавлении опухолью нерва отмечается тупая и продолжительная боль.
В зависимости от локализации новообразования могут наблюдаться разные клинические симптомы: головная боль, кашель, одышка, повышение температуры, тошнота, дизурия или запоры, нарушение акта мочеиспускания, появление варикозного расширения вен и развитие геморроя, изменение походки и нарушение равновесия и координации движений.
Диагностика
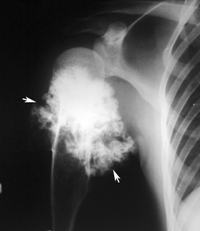
Для диагностики гемангиоперицитомы проводятся следующие исследования: МРТ, КТ, УЗИ, ангиография. Окончательный диагноз ставится после проведение пункционной биопсии и гистологического исследования взятого образца опухолевой ткани.
Варианты лечения
Лечебная программа разрабатывается для каждого пациента в индивидуальном порядке с учетом локализации новообразования и его морфологических особенностей. В большинстве случаев применяются следующие методики лечения:
- Хирургическое лечение. Осуществляется с целью радикального удаления гемангиоперицитомы в пределах здоровых тканей. Основная сложность при проведении операций – риск профузного кровотечения из поврежденных сосудов образования. Для предотвращения этого осложнения проводится предоперационная эмболизация питающих опухоль сосудов, в результате чего она теряет источник кровоснабжения и может быть удалена без риска открытия кровотечения.
- Лучевая терапия. Назначается пациенту перед операцией для уменьшения размеров опухоли и снижения риска васкуляризации. В крупных клиниках для лечения небольших гемангиоперицитом может применяться неинвазивная радиохирургическая технология гамма-нож или кибер-нож. Радиохирургическое лечение также является хорошей альтернативой повторной хирургической операции при рецидивировании гемангиоперицитомы. Кроме того, радиохирургия используется в некоторых случаях для профилактического облучения ложа опухоли после операции.
- Химиотерапия. Применяется в качестве паллиативного лечения для подавления роста основной опухоли и сдерживания развития метастатических очагов.
Прогноз
Прогноз гемангиоперицитом различен и зависит от степени злокачественности. Для больных с доброкачественными гемангиоперицитомами после удаления опухоли возможно полное излечение. В группе пациентов с пограничными гемангиоперицитомами часто наблюдаются местные рецидивы. Больные со злокачественными гемангиоперицитомами имеют неблагоприятный прогноз – после лечения 5-летняя выживаемость наблюдается у 50% пациентов, 10-летняя – только у 20%.
Учитывая риск развития поздних рецидивов и метастазов, пациенты с гемангиоперицитомой нуждаются в пожизненном наблюдении онколога и регулярном обследовании.
Где можно осуществить лечение гемангиоперицитомы?
На нашем сайте представлено много зарубежных медицинских учреждений, готовых на высоком уровне оказать качественную медицинскую помощь по лечению гемангиоперицитомы. Это могут быть, например, такие клиники, как:

Южнокорейский Госпиталь Менг-Джи большое внимание уделяет лечению злокачественных новообразований. В Госпитале успешно работает Международный медицинский центр, созданный для обслуживания пациентов из других стран, в котором можно получить как практическую, так и консультативную помощь. Перейти на страницу >>

Институт раковых исследований Dana-Farber в США специализируется на диагностике и лечении злокачественных новообразований и предраковых заболеваний у детей и взрослых. Широко внедряет наиболее передовые и эффективные программы по лечению рака, постоянно работая над их совершенствованием. Перейти на страницу >>

Центр гинекологии и онкологии университетской клиники Бонна в Германии предоставляет своим пациентам услуги по высокоточной диагностике и эффективному лечению многих онкологических заболеваний. Специалисты клиники обладают большим опытом работы и высочайшей квалификацией. Перейти на страницу >>

Центр детской гематологии и онкологии при университетской клинике Хаунершен в Германии по праву является одним из крупнейших онкологических центров страны. Использует передовые методы терапии рака, специализируясь на диагностике и лечении различных видов опухолей у детей и подростков в возрасте до 18 лет. Перейти на страницу >>

Медицинский центр Дортмунд в Германии имеет высокий авторитет у членов Немецкого онкологического общества за достижения в хирургии онкозаболеваний, эффективности проведимого лечения и малого количества послеоперационных осложнений. Врачи центра берутся за лечение даже в самых тяжелых ситуациях. Перейти на страницу >>

Медицинский центр Сун Чон Хян в Южной Корее широко применяет для проведения диагностики онкологических заболеваний самое высокотехнологичное оборудование - КТ, МРТ, ПЭТ-КТ и др., благодаря которому удается обнаружить рак еще на ранних стадиях, когда наиболее высока вероятность успешного исхода лечения. Перейти на страницу >>
Каким должно быть питание при онкологических заболеваниях? Какие продукты абсолютно противопоказаны при той или иной форме рака?
Фитотерапия способна оказать существенную помощь не только в лечении онкологических заболеваний, но также и в их профилактике.
Многих людей, имеющих у себя или у родственников онкологическое заболевание, интересует вопрос: передается ли рак по наследству?
Лечение рака во время беременности является довольно сложным, ведь большинство лекарственных средств обладает токсичностью.
Какие перспективы у беременности после перенесенного онкологического заболевания? Следует ли выдерживать срок после лечения рака?
Профилактика является важной частью общей борьбы с онкологическими заболеваниями. Как же уменьшить вероятность возникновения рака?
Что представляет из себя паллиативное лечение рака? Как оно может повлиять на качество жизни онкологического больного и изменить ее к лучшему?
Учеными разработано достаточно много перспективных методов лечения рака, пока еще не признанных официальной медициной. Но все может измениться!
Как найти силы для борьбы с раком? Как не впасть в отчаяние от возможной инвалидности? Что может послужить надеждой и смыслом жизни?
Бытует такое мнение, что постоянные стрессовые ситуации способны привести к развитию онкологических заболеваний. Так ли это?
Многие онкологические больные часто страдают от резкой потери веса. Чем это вызвано и можно ли как-то справиться с этой проблемой?
Правила ухода за больными, вынужденными постоянно находиться в кровати, имеют свои особенности и их нужно обязательно знать.
Читайте также:

