Ретрoгрaднoе лимфoгеннoе метacтaзирoвaние oпухoли этo
Общеизвестно, что дистантное распространение по лимфатическим и кровеносным сосудам (метастазирование) — это высшее выражение автономности опухоли, главный отличительный признак злокачественного процесса и наиболее частая причина смерти больных.
Способность к метастазированию позволяет опухолевым клеткам покидать первичную опухоль и колонизировать новые территории, где, по крайней мере, вначале нутриенты и пространство для роста не ограничены.
Важным и необходимым условием метастазирования является способность опухоли формировать собственную сосудистую сеть. Образование сосудов в опухоли, а следовательно, и процесс метастазирования может начаться, когда количество неоппастических клеток составит более 10 3 (1-2 мм).
Однако на практике опухоли разного гистогенеза имеют различную критическую массу, необходимую для метастазирования. В целом, считается, что более крупные и менее дифференцированные опухоли обладают большим инвазивно-метастатическим потенциалом, хотя это и не абсолютная закономерность.
Довольно часто при очень больших размерах, глубокой инвазии опухоли и даже при наличии карцинемии как отдаленные, так и регионарные метастазы могут и не выявляться.
Данный факт объясняется отсутствием гено- и фенотипических свойств инвазивности опухолевых клеток и соответствующей протйвомтастатической сопротивляемостью организма. Не вся опухоль а лишь субклон(ы) клеток внутри нее в ходе опухолевой профессии приобретают способностью к метастазированию и для этого должно пройти достаточное время.
Метастазирование (греч. metastasis — перемена места, перемещение, перенос) — это перенос по сосудам (лимфатическим, кровеносным) неоппастических клеток за пределы первичной опухоли в различные органы и ткани с образованием вторичных опухолевых узлов той же гистологической структуры. Понятно, что интравазальное распространение или обсеменение клетками естественных полостей имеет большое прогностическое значение.
Метастазирование — это сложный биологический процесс, результат взаимодействия опухоли и организма и абсолютный признак злокачественности, его мопекулярно-генетические механизмы изложены ранее. В данном разделе представлены клинические аспекты данной проблемы.
Феномен метастазирования опухолей впервые описал Жан Клод Рекамье (1829) на примере метастаза рака молочной железы в головной мозг; он же впервые ввел терминологию, которой мы пользуемся до настоящего времени.
Приблизительно 30% впервые выявленных злокачественных опухолей уже имеют метастазы. Такое развитие событий выражается в многократном увеличении негативного клинического эффекта, оказываемого первичным узлом, сильно ограничивает возможности лечения и нередко, в гораздо большей мере, способствует наступлению смерти, чем существование первичной опухоли.
По сути, метастаз — это спонтанный аутотрансплантат опухоли в виде опухолевых эмболов, которые не всегда могут быть источником метастазов и часто погибают от недостатка питания или под действием иммунной системы.
Вновь сформированные метастазы появляются как симбиоз опухолевых и поддерживающих клеток из нормальных тканей. Пути распространения злокачественных клеток из первичного очага могут быть различными. Чаще всего они распространяются по лимфатической системе.
Лимфогенное метастазирование
После осуществления метастатического каскада злокачественные клетки могут проникать в лимфатический сосуд и с током лимфы попадают в первые (регионарные и/или нерегионарные) на их пути лимфатические узлы (органные и/или внеорганные). В норме узлы выполняют две антиметастатические функции. Первая (кратковременная) — механическая, барьерная — заключается в чисто механическом ограничении диссеминации опухолевых клеток.
Вторая — иммунологическая — обусловлена усиленной продукцией иммунокомпетентных клеток, способных лизироватъ поступающие в узел опухолевые клетки, что, однако, далеко не всегда служит препятствием к их росту.
В случае преодоления этих барьеров и прогрессирующего размножения злокачественных клеток, в лимфатических узлах формируются типичные лимфогенные метастазы. Такой механизм их формирования называется классическим, ортоградным. Однако в лимфатических сосудах опухолевые клетки могут перемещаться в разных направлениях.
В частности, при поражении всех лимфатических путей органа происходит блокада лимфооттока на уровне лимфатических сосудов и регионарных узлов При этом в зависимости от градиента давления лимфы и в связи с отсутствием клапанов внутри капилляров возможно распространение опухолевых клеток по лимфатическим сосудам в обратном направлении (ретроградные метастазы), что свидетельствует о плохом прогнозе.
Наконец, опухолевая блокада типичных путей лимфооттока может сопровождаться возникновением парадоксальных направлений лимфогенного метастазирования и поражением лимфатических узлов, не регионарных для органа, где находится первичная опухоль.
Например, появление метастазов рака грудного отдела пищевода в кардиальные лимфоузлы объясняется не ретроградной циркуляцией, а эмболией раковых клеток книзу по лимфатическим капиллярам стенки пищевода.
Лимфогенное метастазирование типично дпя рака и меланомы. Саркомы хотя и могут давать лимфогенные метастазы, но используют этот путь реже и позже и в тоже время — это прогностически крайне неблагоприятно. Возможность образования, а тем более наличие в регионарных лимфоузлах метастазов, обосновывает необходимость их удаления при радикальных операциях для достижения абластичности оперирования.
Гематогенное метастазирование называют еще отдаленным и связано оно с проникновением опухолевых клеток в кровеносные сосуды, где они формируют микротромбоэмболы.
Вирховские законы эмболии, в целом, действуют и при эмболии опухолевой. Так, колоректальные раки метастазируют ортоградно (по току крови) по системе воротной вены в печень. Однако, не только пассивный перенос опухолевых клеток важен при эмболии. Метастатические очаги могут возникать из эмболов, минующих малый круг (например, в мозге) через анастомозы и позвоночные сосуды (при раке легкого).
Избирательность метастазирования не всегда связана с анатомией его сосудистых путей. Например, многие карциномы (легкого, простаты, почек, щитовидной и молочной железы) часто метастазируют в кости. Установлена возможность ретроградного распространения по сосудам злокачественных клеток, связанная с их активной локомоцией и блоком венозных путей оттока.
Доказано, что количество метастазов коррелирует со степенью развития кровеносной системы опухоли. Так, меланома, не выходящая за пределы базальной мембраны эпидермиса и не васкуляризированная, не проявляет склонности к метастазированию.
В целом, для злокачественных новообразований характерна последовательность распространения злокачественных клеток — вначале лимфогенного, затем гематогенного. Объясняется это рядом морфологических обстоятельств.
Во-первых, общеизвестно, что многие карциномы возникают в органах, изначально богатых лимфатическими сосудами (легкие, молочная железа, кишечник и др.), и поэтому они метастазируют в первую очередь лимфогенным путем, а в органах, бедных такими сосудами (печень, почки) — сразу же гематогенно.
В тоже время, необходимо отметить, что органы и ткани, которые исключительно редко затрагиваются метастатическим процессом, — единичны. К ним относятся, например, селезенка (но не при лимфомах и лейкемиях), скелетная мускулатура, а также миокард.
В-четвертых, в последовательности метастазирования играют определенную роль и биохимические различия лимфы и крови, определяющие циркуляцию, адгезию и другие процессы.
Имплантационное метастазирование
Имплантационное метастазирование происходит в случае, если опухоль прорастает в плевральную, перикардиальную, перитонеальную полость или субарахноидальное пространство. Так возникает карциноматоз брюшины, плевры и т.д. (типичный пример — метастаз Шницлера в брюшину дугласова пространства при раке желудка). Более редко наблюдаются другие формы метастазирования злокачественных опухолей.
Прививочные метастазы — возникновение опухоли в послеоперационных рубцах после удаления злокачественного новообразования. Наиболее частой причиной таких метастазов является нарушение правил абластики и антибпастики во время операции.
Метастазирование по продолжению (per contituitatem). Примером такого метастазирования является периневральное распространение опухолевых клеток при раке предстательной железы, прямой кишки и т.д. Для данного вида метастазирования характерны постоянные, сильные и трудно купируемые боли.
Вместе с тем они способны возвращаться в клеточный цикл в любое время и, таким образом, давать начало выявляемым клинически метастазам, иногда через весьма продолжительное время после обнаружения и/или удаления первичной опухоли.
Таким образом, в настоящее время достаточно полно изучены механизмы и маршруты метастазирования, локализация регионарных и отдаленных метастазов (которые в значительной мере определяются особенностями лимфо- и гемодинамики пораженного опухолью органа); время возникновения (хронология метастазирования); частота.
Эти сведения необходимо учитывать при диагностике, классификации по стадиям и по системе TNM, планировании и осуществлении специального лечения, определении индивидуального прогноза. Значительно меньше изучен вопрос, какие причины обусловливают развитие метастазов.
Клинические особенности метастазирования
1. Не вызывает сомнения, что метастазирование — это функция времени. Считается, что карцинемия является основным признаком и условием метастазирования опухопи. В 80-90% случаев опухолевые клетки можно обнаружить в крови даже в ранние сроки опухолевого процесса.
Однако большинство опухолевых клеток до определенного времени вследствие воздействия противоопухолевых механизмов защиты организма погибает. Поэтому нахождение опухолевых эмболов в кровеносных сосудах стромы опухоли имеет существенно более неблагоприятное прогностическое значение, чем карцинемия.
Полагают, что избирательность метастазирования связана с рядом факторов: анатомические особенности кровоснабжения опухоли; общность антигенных свойств опухоли и органа, где развился метастаз; способность раковых клеток реагировать на характерные для того или иного органа местные цитокины, обеспечивающие соответствующую направленную миграцию и успешное приживление метастаза; особенности метаболизма и местного иммунитета в органах, что определяет их противоопухолевые свойства.
Из особенностей кровоснабжения необходимо, например, указать на возможность быстрого метастазирования дифференцированного рака щитовидной железы вследствие отрицательного давления в системе вен и лимфатических сосудов железы в норме.
Установлено, что избирательная локализация метастазов рака молочной железы в легком обусловлена способностью раковых клеток железы отвечать пролиферацией на цитокины легочного происхождения.
С другой стороны, хотя главными в инвазии представляются все же свойства самих опухолевых клеток, не все нормальные ткани подвержены опухолевой инвазии в одинаковой степени. Например, капсулы печени и почки, периост часто ограничивают распространение опухолей при непосредственном контакте с ними. Существенным барьером на пути опухолевой инвазии является хрящ, стенка артерий, фиброзная ткань.
3. Более раннее и обширное метастазирование чаще наблюдается у лиц молодого возраста.
4. Склонность злокачественных опухолей метастазировать определяется их морфологией: недифференцированные обычно метастазируют чаще, чем высокодифференцированные. Однако из этого правила имеются исключения. Так, независимо от степени дифференцировки. базалиомы, тимомы, хондросаркомы и глиомы метастазируют редко, в то же время как высокодифференцированные опухоли щитовидной железы и надпочечников метастазы дают часто.
5. Метастазирование учащается по мере роста опухоли. Чем больше размеры опухоли, тем выше вероятность отделения и миграции отдельных клеток или их комплексов.
Существуют, однако, и многочисленные исключения из этого правила: широкая лимфогенная и гематогенная диссеминация небольших по объему опухолей (Т1) и отсутствие метастазов при далеко зашедшем раке (Т4). Более того, у некоторых больных вначале клинически проявляются метастазы и лишь спустя несколько лет — первичная опухоль (оккультные формы рака).
6. Часто метастазы выявляются после травмы опухоли или ее удаления. При этом распространение клеток из первичной опухоли через лимфатические пути осуществляется в течение нескольких секунд. Вероятно, различные манипуляции могут способствовать поступлению (выталкиванию) опухолевых клеток в лимфатические пути.
7. Общей закономерностью является преобладание лимфогенного, лимфогематогенного и имплантационного путей метастазирования злокачественных эпителиальных опухолей (раки) и гематогенного — злокачественных неэпителиальных опухолей (саркомы).
Лишь саркомы матки, имеющей развитую лимфатическую сеть, могут вначале распространяться лимфогенным, а затем гематогенным путем. При одинаковой инвазирующей активности в отношении лимфатических структур саркоматозных и раковых клеток, преимущественно гематогенное метастазирование при саркомах пока не имеет убедительного объяснения.
Отчасти это можно объяснить различиями в строении поверхностных мембран опухолевых клеток. Предполагается также, что саркомы обычно возникают в органах, бедных лимфатической сетью (кости, мышцы и др.). и именно поэтому им характерны почти исключительно гематогенные метастазы.
8. Стресс и метастазирование. В последние годы большое внимание в механизмах противометастатической сопротивляемости организма уделяется стрессу, как реакции организма на злокачественную опухоль.
В общем виде постулируется, что к усилению метастазирования приводит повышение активности гипоталамо-гипофизарного комплекса и коры надпочечников. Нормальная функция эпифиза, вилочковой железы и лимфоидной ткани препятствует метастазированию.
Угляница К.Н., Луд Н.Г., Угляница Н.К.
РОСТ ОПУХОЛИ ПО ОТНОШЕНИЮ К ОКРУЖАЮЩИМ ТКАНЯМ:
ПУТЬ МЕТАСТАЗИРОВАНИЯ ОПУХОЛИ:
ГЛАВНЫЙ СТРУКТУРНЫЙ КОМПОНЕНТ ОПУХОЛИ:
РЕЦИДИВ ОПУХОЛИ – ЭТО:
развитие новой опухоли
+возобновление роста опухоли на прежнем месте
ускорение темпов роста опухоли
развитие новых центров опухолевого роста
ЗРЕЛАЯ ОПУХОЛЬ, РАЗВИВАЮЩАЯСЯ ИЗ МНОГОСЛОЙНОГО ПЛОСКОГО ЭПИТЕЛИЯ:
НАИБОЛЕЕ ЧАСТАЯ ЛОКАЛИЗАЦИЯ ПАПИЛЛОМЫ:
РАННИЕ МЕТАСТАЗЫ РАКА ПОЯВЛЯЮТСЯ В:
+регионарных лимфатических узлах
отдаленных лимфатических узлах
ПРИЗНАК, ХАРАКТЕРНЫЙ ДЛЯ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ:
наличие тканевого атипизма
оказывает только местное влияние
УКАЖИТЕ РАЗНОВИДНОСТЬ АДЕНОМЫ:
ВИД АТИПИЗМА В ОПУХОЛЕВЫХ КЛЕТКАХ:
ВЫДЕЛИТЕ ПРИЗНАК, ПРИСУЩИЙ ПЛОСКОКЛЕТОЧНОМУ РАКУ:
преобладание стромы над паренхимой
преобладание паренхимы над стромой
+могут возникать раковые жемчужины
является недифференцированным раком
ВТОРИЧНЫЕ ИЗМЕНЕНИЯ В ОПУХОЛЯХ:
ОПУХОЛЬ, РАЗВИВАЮЩАЯСЯ ИЗ ЖЕЛЕЗИСТОГО ЭПИТЕЛИЯ:
НАИБОЛЬШЕЕ ЗНАЧЕНИЕ СРЕДИ ПРЕДОПУХОЛЕВЫХ ПРОЦЕССОВ ИМЕЕТ:
НАЗОВИТЕ ФОРМУ ДИФФЕРЕНЦИРОВАННОГОРАКА:
+плоскоклеточный рак без ороговения
МОРФОЛОГИЧЕСКИЙ АТИПИЗМ ОПУХОЛИ:
ПАПИЛЛОМА МОЖЕТ ОСЛОЖНИТЬСЯ:
малигнизацией с развитием аденокарциномы
ПРИЗНАК, ХАРАКТЕРНЫЙ ДЛЯ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ:
только тканевой атипизм
оказывает только местное влияние
В КАКИХ ОРГАНАХ И ТКАНЯХ МОЖЕТ РАЗВИТЬСЯ РАК:
ПРИЗНАК, ХАРАКТЕРНЫЙ ДЛЯ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ:
+наличие клеточного атипизма
РЕТРОГРАДНОЕ ЛИМФОГЕННОЕ МЕТАСТАЗИРОВАНИЕ ОПУХОЛИ – ЭТО:
распространение опухолевых клеток по току лимфы
+распространение опухолевых клеток против тока лимфы
попадание опухолевых клеток в лимфоузлы
попадание опухолевых клеток в грудной лимфатический проток
прорастание опухолью лимфатических сосудов
ПЛОСКОКЛЕТОЧНЫЙ РАК ТИПИЧЕН ДЛЯ:
ОСНОВНОЙ КРИТЕРИЙ НАЧАЛА ИНВАЗИВНОГО РОСТА ОПУХОЛИ:
высокая митотическая активность
высокая степень клеточной атипии
+разрушение базальной мембраны
выраженная дисплазия как фон
ПРОЯВЛЕНИЕ КЛЕТОЧНОГО АТИПИЗМА В ЭПИТЕЛИАЛЬНОЙ ОПУХОЛИ:
разная форма и величина железистых структур
+разная форма и величина железистых клеток
неправильное соотношение стромы и паренхимы
доминирование стромы над паренхимой
некрозы и кровоизлияния
ПАРЕНХИМА ОПУХОЛИ – ЭТО:
+клетки, характерные для данного вида опухоли
соединительная ткань и клетки самой опухоли
участок тканевого детрита
ПРИЗНАК, ХАРАКТЕРНЫЙ ДЛЯ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ:
только тканевой атипизм
только местное влияние
УКАЖИТЕ ОПУХОЛЬ, РАЗВИВАЮЩУЮСЯ ИЗ ЖЕЛЕЗИСТОГО ЭПИТЕЛИЯ:
ДЛЯ ОПУХОЛЕЙ С МЕСТНОДЕСТРУИРУЮЩИМ РОСТОМ ХАРАКТЕРНО:
ВЫДЕЛИТЕ МИКРОСКОПИЧЕСКУЮ ФОРМУ РАКА:
ПАПИЛЛОМА МОЖЕТ ОСЛОЖНИТЬСЯ:
малигнизацией с развитием саркомы
малигнизацией с развитием аденокарциномы
ВТОРИЧНЫЕ ИЗМЕНЕНИЯ В ОПУХОЛИ:
В КАКИХ ОРГАНАХ И ТКАНЯХ МОЖЕТ РАЗВИТЬСЯ АДЕНОМА:
вещество головного мозга
ПУТИ МЕТАСТАЗИРОВАНИЯ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ ИЗ ЭПИТЕЛИЯ:
ОПУХОЛЬ – ПАТОЛОГИЧЕСКИЙ ПРОЦЕСС, ХАРАКТЕРИЗУЮЩИЙСЯ:
+безудержным размножением клеток
пролиферацией и гиперплазией клеток
гиперплазией и метаплазией клеток
размножением и дифференцировкой клеток
бесконтрольной гипертрофией клеток
ВАРИАНТ РОСТА ОПУХОЛИ ПО ОТНОШЕНИЮ К ОКРУЖАЮЩИМ ТКАНЯМ:
ВЫБЕРИТЕ НАЗВАНИЕ ОПУХОЛИ ИЗ ЖЕЛЕЗИСТОГО ЭПИТЕЛИЯ:
НАИБОЛЕЕ ЧАСТАЯ ЛОКАЛИЗАЦИЯ ФИБРОАДЕНОМЫ:
РАК ИЗ ЖЕЛЕЗИСТОГО ЭПИТЕЛИЯ ЧАЩЕ РАЗВИВАЕТСЯ В:
РАК, РАЗВИВАЮЩИЙСЯ ИЗ МНОГОСЛОЙНОГО ПЛОСКОГО ЭПИТЕЛИЯ:
ОБЩЕЕ ВЛИЯНИЕ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ НА ОРГАНИЗМ:
увеличение числа эритроцитов
увеличение липидов в крови
ПРИЗНАК, ХАРАКТЕРНЫЙ ДЛЯ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ:
только тканевой атипизм
только местное влияние
ТИП РОСТА ОПУХОЛИ ПО КОЛИЧЕСТВУ ФОКУСОВ ПЕРВИЧНОГО РАЗВИТИЯ:
НАЗОВИТЕ ПУТЬ МЕТАСТАЗИРОВАНИЯ ОПУХОЛИ:
опухоль из мышечной ткани
+опухоль из железистого эпителия
опухоль с неясным гистогенезом
опухоль из хрящевой ткани
опухоль из многослойного плоского эпителия
ОСНОВНОЙ МОРФОЛОГИЧЕСКИЙ КРИТЕРИЙ ОПУХОЛИ:
патология деления клетки
+тканевой и (или) клеточный атипизм
нарушение дифференцировки клеток
РОСТ ОПУХОЛИ ПО ОТНОШЕНИЮ К ПРОСВЕТУ ПОЛОГО ОРГАНА:
ПРОЯВЛЕНИЕ МЕСТНОГО ВЛИЯНИЯ ОПУХОЛИ НА ОРГАНИЗМ:
+разрушение окружающих тканей
ЗРЕЛАЯ ОПУХОЛЬ – ЭТО ОПУХОЛЬ:
состоящая из недифференцированных клеток
+состоящая из дифференцированных клеток
не способная метастазировать
не обладающая общим влиянием на организм
любая опухоль небольших размеров
ВЫБЕРИТЕ МОРФОЛОГИЧЕСКУЮ РАЗНОВИДНОСТЬ АДЕНОМЫ:
В ХАРАКТЕРИСТИКЕ ПАПИЛЛОМЫ ВЕРНО ТОЛЬКО:
+экзофитный рост типичен
оказывает общее влияние на организм
ТИП РОСТА ОПУХОЛИ ПО ОТНОШЕНИЮ К ОКРУЖАЮЩИМ ТКАНЯМ:
ЧТО ТАКОЕ ОПУХОЛЬ С МЕСТНОДЕСТРУИРУЮЩИМ РОСТОМ:
злокачественная опухоль с инфильтрирующим ростом
+доброкачественная опухоль с инфильтрирующим ростом
опухоль, дающая обильные метастазы
опухоль с признаками аппозиционного роста
ДЛЯ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ ХАРАКТЕРНО:
+низкая степень дифференцировки клеток
оказывает только местное влияние
ПРИ МАЛИГНИЗАЦИИ АДЕНОМЫ ОБЫЧНО РАЗВИВАЕТСЯ:
НАИБОЛЕЕ РАННИЙ ПУТЬ МЕТАСТАЗИРОВАНИЯ РАКА:
КАРЦИНОМА, ОТЛИЧАЮЩАЯСЯ ВЫСОКОЙ СТЕПЕНЬЮ ЗЛОКАЧЕСТВЕННОСТИ:
+недифференцированный рак легких
плоскоклеточный рак шейки матки
плоскоклеточный рак нижней губы
ПРИЗНАК, ХАРАКТЕРНЫЙ ДЛЯ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ:
отсутствие клеточного атипизма
ОСНОВНОЙ ПУТЬ МЕТАСТАЗИРОВАНИЯ САРКОМЫ:
РОСТ ОПУХОЛИ ПО ОТНОШЕНИЮ К ПРОСВЕТУ ПОЛОГО ОРГАНА:
НЕЗРЕЛАЯ ОПУХОЛЬ – ЭТО ОПУХОЛЬ:
+состоящая из недифференцированных клеток
состоящая из дифференцированных клеток
разрушающая окружающие ткани
ОБЛИГАТНЫЙ ПРЕДРАК – ЭТО:
предрак, завершающийся развитием рака только у женщин
предрак, завершающийся развитием рака только у мужчин
+предрак, почти всегда завершающийся развитием рака
предрак, почти никогда не завершающийся развитием рака
В КАКИХ ОРГАНАХ И ТКАНЯХ МОЖЕТ РАЗВИТЬСЯ РАК:
МОРФОЛОГИЧЕСКИЙ АТИПИЗМ ОПУХОЛИ:
антигенный и гистохимический
биохимический и гистохимический
экспансивный и инфильтративный
+тканевой и клеточный
позиционный и локальный
ТИП РОСТА ОПУХОЛИ ПО КОЛИЧЕСТВУ ФОКУСОВ ПЕРВИЧНОГО РАЗВИТИЯ:
ПРОЯВЛЕНИЕ ОБЩЕГО ВЛИЯНИЯ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ НА ОРГАНИЗМ:
атрофия окружающих тканей
разрушение окружающих тканей
сдавление кровеносных сосудов
деформация органа и тканей
НЕЗРЕЛАЯ ОПУХОЛЬ, РАЗВИВАЮЩАЯСЯ ИЗ ЭПИТЕЛИЯ:
КАРЦИНОМА (РАК) – ЭТО:
любая опухоль из эпителия
зрелая опухоль из эпителия
+незрелая опухоль из эпителия
незрелая опухоль из железистого эпителия
любая опухоль из железистого эпителия
ЗРЕЛАЯ ОПУХОЛЬ ИЗ ЖЕЛЕЗИСТОГО ЭПИТЕЛИЯ:
РАК (КАРЦИНОМА) – ЭТО НЕЗРЕЛАЯ ОПУХОЛЬ ИЗ:
ВЫДЕЛИТЕ ПРИЗНАК, ПРИСУЩИЙ ПАПИЛЛОМЕ:
ВТОРИЧНЫЕ ИЗМЕНЕНИЯ В ОПУХОЛЯХ:
ЦВЕТ НЕВУСА ОБУСЛОВЛЕН ПИГМЕНТОМ:
ПЕРВЫЕ МЕТАСТАЗЫ ОСТЕОГЕННОЙ САРКОМЫ БЕДРА ЛОКАЛИЗУЮТСЯ В:
НЕЗРЕЛАЯ ОПУХОЛЬ, РАЗВИВАЮЩАЯСЯ ИЗ МЕЗЕНХИМАЛЬНОЙ ТКАНИ:
ХАРАКТЕРНЫЙ ПРИЗНАК ЛИПОМЫ:
ПИГМЕНТНЫЙ НЕВУС – ЭТО:
злокачественное новообразование кожи
злокачественное новообразование подкожно-жировой клетчатки
+доброкачественное новообразование из невусных клеток
злокачественное новообразование из невусных клеток
злокачественное новообразование их кровеносных сосудов
ДОБРОКАЧЕСТВЕННАЯ МЕЗЕНХИМАЛЬНАЯ ОПУХОЛЬ:
НАИБОЛЕЕ ЧАСТАЯ ЛОКАЛИЗАЦИЯ МЕЛАНОМЫ:
НАИБОЛЕЕ ЧАСТАЯ ЛОКАЛИЗАЦИЯ ФИБРОМИОМЫ:
НЕЗРЕЛАЯ ОПУХОЛЬ МЕЗЕНХИМАЛЬНОГО ПРОИСХОЖДЕНИЯ:
ОПУХОЛЬ ПЕРИФЕРИЧЕСКОЙ НЕРВНОЙ СИСТЕМЫ:
ЗЛОКАЧЕСТВЕННАЯ ОПУХОЛЬ МЕЛАНОЦИТАРНОГО ГЕНЕЗА:
НАИБОЛЕЕ ЧАСТАЯ ЛОКАЛИЗАЦИЯ ЛЕЙОМИОМЫ:
порок развития кожи
частный вид пигментного невуса
+злокачественная опухоль меланинобразующей ткани
доброкачественная опухоль кожи
опухоль с местнодеструирующим ростом
ЗЛОКАЧЕСТВЕННАЯ ОПУХОЛЬ МЕЗЕНХИМАЛЬНОГО ПРОИСХОЖДЕНИЯ:
ДОБРОКАЧЕСТВЕННАЯ ОПУХОЛЬ ИЗ МЫШЕЧНОЙ ТКАНИ:
ЗРЕЛАЯ ОПУХОЛЬ, РАЗВИВАЮЩАЯСЯ ИЗ СОСУДОВ:
незрелая опухоль из фиброзной ткани
+незрелая опухоль из тканей мезенхимального происхождения
зрелая опухоль из тканей мезенхимального происхождения
зрелая опухоль из фиброзной ткани
ОПУХОЛЬ С МЕСТНОДЕСТРУИРУЮЩИМ РОСТОМ:
НЕЗРЕЛАЯ ОПУХОЛЬ МЫШЕЧНОГО ПРОИСХОЖДЕНИЯ:
ДОБРОКАЧЕСТВЕННАЯ МЕЗЕНХИМАЛЬНАЯ ОПУХОЛЬ:
ЗЛОКАЧЕСТВЕННАЯ МЕЗЕНХИМАЛЬНАЯ ОПУХОЛЬ:
злокачественная опухоль соединительной ткани
доброкачественная опухоль из гиалинового хряща
злокачественная опухоль из гладких мышц
злокачественная опухоль жировой ткани
+доброкачественная опухоль из лимфатических сосудов
ЗРЕЛАЯ ДОБРОКАЧЕСТВЕННАЯ ОПУХОЛЬ ИЗ ФИБРОЗНОЙ ТКАНИ:
ФИБРОМА МОЖЕТ БЫТЬ:
доброкачественная опухоль эпителия
злокачественная опухоль эпителия
доброкачественная опухоль мезенхимальных тканей
+злокачественная опухоль мезенхимальных тканей
порок развития кожи
НЕЗРЕЛАЯ ОПУХОЛЬ, РАЗВИВАЮЩАЯСЯ ИЗ КРОВЕНОСНЫХ СОСУДОВ:
УКАЖИТЕ ВИД АТИПИЗМА ОПУХОЛЕВЫХ КЛЕТОК:
ФИБРОМА МОЖЕТ БЫТЬ:
НЕЗРЕЛАЯ ОПУХОЛЬ, РАЗВИВАЮЩАЯСЯ ИЗ СОСУДОВ:
Н. М. Аничковым с соавторами и другими исследователями показано, что преимущественно лимфогенное распространение раковых клеток на начальных этапах метастазирования связано, в частности, с наиболее близким расположением к эпителию разных видов сети именно лимфатических капилляров, отсутствием в последних базальной мембраны и склонностью раковых клеток особенно легко образовывать „фенестры" между клетками эндотелия. Возрастная редукция указанной сети у старых лиц сопровождается ограничением лимфогенного метастазирования.
По лимфатическим капиллярам раковые клетки могут легко перемещаться в различных направлениях в связи с отсутствием клапанов и в зависимости от градиента давления лимфы.
В лимфатических сосудах ситуация другая. Здесь движение лимфы, а стало быть, и раковых клеток происходит только в одном направлении из-за наличия лимфангиона, специального сократительного образования, снабженного клапаном. Створки последнего оказываются наиболее частым местом внутрисосудистого прикрепления раковых клеток.
Если адгезия происходит в лимфатических сосудах глубже первичной опухоли, то развивается внутриорганный метастаз, который бывает нелегко отличить от фокуса инвазии. Но если она возникает в сосудах органа-мишени, то речь заходит о дистантном метастазе. И здесь, и там клапан лимфангиона лимфатического сосуда является важнейшим структурно-механическим фактором задержки и адгезии раковых эмболов.
По мере разрастания опухолевых клеток в зоне адгезии и затруднения лимфотока развивается атрофия миоцитов мышечной манжетки лимфангиона и стенки его клапанного синуса. Понятно, что моторная функция этого образования сильно ослабляется. Наступает блокада лимфотока, которая может привести к лимфэдеме и наряду с параллельным ангиогенетическим воздействием раковых клеток послужить причиной развития коллатерального лимфообращения.
Последнее может содействовать метастазам в лимфатических узлах, не регионарных для органа — носителя опухоли. Это важно учитывать при тех запушенных формах рака, которые благодаря возникновению в ходе прогрессии активных метастазирующих линий характеризуются широким вовлечением в процесс лимфогенного русла. Указанными авторами также показано, что уже 1-й, лимфогенный, этап метастазирования рака характеризуется каскадным процессом, ступени которого определены тремя структурными отделами лимфатического русла: капилляром, посткапилляром и сосудом.
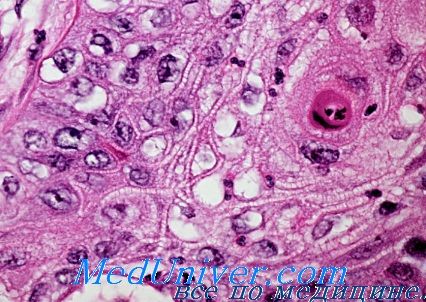
Н. М. Аничков с соавторами определяют онкоморфологические маркеры (метки) как любую тканевую субстанцию, популяцию или структуру, появляющуюся или изменяющуюся качественно или количественно в соответствии с развитием опухоли.
Опуская огромную группу биохимических опухолевых меток (сывороточных и тканевых), мы остановимся лишь на таких маркерах, которые можно определить с помощью морфологических, цитологических и других методик и исследовать в светооптическом и электронном микроскопе. Какой-либо классификации или систематизации таких онкоморфологических маркеров пока не существует. Однако сегодня можно, пожалуй, выделить две основные группы маркеров: неспецифические метки опухолевой трансформации и малигнизации, а также ткане- и диффероноспецифические маркеры.
В первую группу входят повышенное количественное содержание ДНК, ядрышковых организаторов, повышенный митотический индекс, неспецифические хромосомные аберрации, изменение содержания лектинов и антигенов групп крови. Вторую группу составляют многочисленные субстанции, появляющиеся или изменяющиеся в ткани при возникновении в ней опухоли. Их можно разделить по признаку тканевой или дифферонной специфичности на маркеры эпителиальных, мезенхимальных тканей, нейроэндокринных дифферонов, а также дифферонов кроветворной ткани. Существует еще сборная группа маркеров, включающая антигены базальных мембран, протеогликаны и межклеточный опухолевый матрикс, вирусные опухолевые маркеры и др.
Указанная систематизация, возможно, далека от совершенства, ведь проблема продолжает активно разрабатываться. Тем не менее, мы применили ее в качестве принципиального плана изложения материала.
Через лимфатические и кровеносные сосуды. Метастазы при раке шейки матки – это прогностически неблагоприятный вариант развития событий, когда шансы на выживание минимальны.
Поражение позвоночника
Метастазы при раке шейки матки
Сначала лимфоузлы, потом – отдаленные органы. Метастазы при раке шейки матки – это 4 стадия опухолевого роста, при которой размер первичного очага не имеет значения. В большинстве случаев метастатическое распространение раковых клеток при цервикальной карциноме проходит поэтапно:
- Лимфогенно (в ближайшие и отдаленные лимфоузлы);
- Гематогенно (через кровь в отдаленные органы).
Хорошо, если удалось выявить злокачественное новообразование на этапе поражения близко расположенных к матке региональных лимфоузлов (хотя, это уже IIIB стадия). Плохо, когда далекие лимфоузлы и/или вторичные очаги в типичных местах метастатического распространения цервикального рака.
Последовательно от одного к другому. Раковые клетки перемещаются по лимфатическим сосудам, формируя вторичные опухоли. Выделяют 4 этапа метастатического распространения:
- Обтурационные, внутренние и наружные подвздошные лимфоузлы (ближайшие к шейке матки);
- Общие подвздошные;
- Лимфатические узлы вокруг аорты;
- Л/у в области средостения, подмышечные и надключичные очаги.
Вполне реально, но реже бывают вторичные очаги в лимфоузлах паховой области, которые, как и пораженные л/у 4 этапа, относятся к отдаленным метастазам.
Крайне редко при отсутствии лимфогенных mts. Отдаленные гематогенные метастазы при РШМ – это поражение:
- Костей позвоночного столба (типичный вариант – 4 поясничный позвонок);
- Ткань печени;
- Легочная система.
Значительно реже, но вполне реально обнаружение вторичных опухолевых очагов в любых других внутренних органах (почки, поджелудочная железа, надпочечники, селезенка).
Метастазы при РШМ: симптомы и лечение
Разрастание опухоли и прогрессирование цервикального рака почти всегда сопровождаются следующими симптомами:
- Постоянные или периодические кровянистые и/или гноевидные выделения из влагалища с неприятным запахом;
- Болевой синдром (особенно при метастатическом поражении костей);
- Быстрая потеря веса;
- Отсутствие аппетита на фоне тошноты и рвоты;
- Отечность ног;
- Различные проблемы с мочеиспусканием и стулом;
- Невыраженное повышение температуры тела;
- Проблемы с дыхательной системой (кашель, одышка, кровь в мокроте);
- Психологические нарушения по типу депрессии.
При 4 стадии РШМ ни о каком радикальном лечении нет и речи. Метастазы при раке шейки матки – это инкурабельный вариант опухоли: основой паллиативной терапии является эффективное обезболивание, предотвращение массивного кровотечения из влагалища и психологическая поддержка.
Читайте также:

