Ремиссия рака у ребенка
Страшная тема, но, увы, актуальная. Детская онкология — словосочетание, которое нагоняет ужас. В Алтайском крае в год диагностируют примерно 75 первичных опухолей у малышей. Почему дети болеют раком, можно ли предупредить развитие опухоли, что нельзя есть беременным женщинам и есть ли надежда на полное излечение? На эти вопросы в прямом эфире "Эхо Москвы в Барнауле" ответил заведующий онкологическим отделением для детей Александр Румянцев. ИА "Амител" публикует наиболее интересные фрагменты интервью.
Дети и взрослые
Опухоли взрослых и детей различаются кардинально. Если основным заболеванием взрослых считается рак, то у детей основную массу занимают системные заболевания, которые поражают весь организм. Например, лейкоз. И эмбриональные опухоли, которые возникают в момент образования плода. Потом эти опухоли по каким-то причинам (до конца нам не известным) продолжают развиваться. Причем развитие может быть после рождения или отсроченным. Бомба замедленного действия. Можно выявить те опухоли, которые растут. В качестве примера возьмем лейкоз.

Можно ли предупредить развитие опухоли?
Предупредить развитие опухоли вряд ли удастся. Есть масса работ и масса рекомендаций по коррекции иммунной системы. Но мы слишком мало знаем об иммунитете, чтобы, вмешиваясь в те или иные звенья, надеяться как-то улучшить ситуацию с опухолью. Я коротко объясню ситуацию: ежедневно в организме любого человека образуются атипичные клетки, то есть опухолевые, не свойственные нашему организму. Наш иммунитет эти клетки определяет и уничтожает. Но вдруг по какой-то причине иммунитет начинает считать, что это хорошие клетки и их не надо уничтожать. И опухоль начинает расти. В поддержку этой теории есть случаи так называемого спонтанного самоизлечения. Пациент с достоверно диагностированной опухолью (какой угодно), который "не ответил" на лечение. Может быть, он лечился нетрадиционно, может, не лечился вообще, а уехал домой. Но опухоль прошла. Достоверные данные, подтвержденные гистологически. Почему? Может быть, иммунитет в какой-то момент начал работать так, как он должен работать. И нашел массу клеток, которые ему чужды, и эти клетки были уничтожены. Это мое представление. Но есть только теории. Достоверно механизм развития опухоли мы не знаем.
Можно ли говорить о полном излечении?
Излечение есть, но о полном излечении мы не говорим. Мы это называем ремиссией — состояние вне заболевания. При этом мы предполагаем, что болезнь может вернуться. Есть же еще и генетическая теория, которая говорит, что эта болезнь заложена в геноме. Ремиссия может длиться годами. У нас есть дети (у которых уже есть свои дети), и у них долгое время все в порядке. Говорить о полном выздоровлении. Есть в описании, что если через пять лет опухоль не вернулась, значит, пациент полностью излечился. Мы в детской онкологии так не считаем.
Самый опасный возраст для детей
Мы говорим о том, что у детей опухоли носят врожденный характер. Часть опухолей действительно реализуются до 4 лет. Не менее опасный возраст — подростковый. Первый пик до 7 лет, второй пик — подростки. Подростки – это опухоли костей, щитовидной железы. Злокачественные. И нельзя говорить, что если этот возраст миновал, то все будет хорошо. Это не совсем так.
Здоровье ребенка зависит от того, что ест мама
Все факторы риска, которые воздействуют на плод, — алкоголь, сигареты, копчености (те, которые готовят с помощью химических агентов, например жидкий дым), все это обладает канцерогенным действием. Беременность длится 40 недель. За это время все, что не выводится организмом, включая соли тяжелых металлов, откладывается в организме матери. Плацента — это самый кровоснабжаемый орган (наряду с головным мозгом матери). И большие дозы этих канцерогенов поступают в организм плода.
Кто в группе риска?
Четко проследить группы риска, как это можно сделать у взрослых, не удается. Да, есть группы, где есть семейный анамнез. Есть ряд опухолей, которые передаются по наследству. В этом случае риск развития подобной опухоли у ребенка повышается в разы. Он с момента рождения наблюдается узкими специалистами, например детским онкологом. Большой вред, возможно, оказывают различные вирусные инфекции, которые могут быть у матери. Возможно, потому что нет достоверной информации о том, что инфекция приводит к развитию опухоли, нет. Но герпес, вирус папилломы человека могут оказывать воздействие на ребенка. А вирусную теорию развития опухоли никто не отменял.
Чем опасны родинки?
За родинками, как и за лимфоузлами, надо следить. Если вдруг они начали расти, изменять цвет, то надо показаться специалисту, в частности детскому онкологу. Есть определенный ряд невусов (так мы называем родинки), которые могут спровоцировать рост онкологии. Только реализация будет во взрослом возрасте. Можно предупредить. Если изменяется нейвус (меняет цвет, начинает расти), то его удаляют.
В год мы диагностируем около 75 пациентов с первичными опухолями. Диагностированная на ранних стадиях опухоль намного лучше лечится. В Алтайском крае (это проблема в целом по России, не только у нас) больше 50% пациентов с третьими и четвертыми стадиями. Это очень большой процент. Особенность детских новообразований в том, что они носят скрытый характер. Ничего не болит, не беспокоит. Ребенок начал просто подкашливать. Через какое-то время, полечив банальную простуду, делаем снимок. А там опухоль.
Переполненное отделение и человеческое общение
Бывали такие эпизоды с нехваткой мест. Но мы все-таки стараемся детей размещать в палаты. Сейчас мы открыли дневной стационар, как-то разгрузили наше отделение. И детей, которые поступают на контроль, а не на химиотерапию, мы проводим через дневной стационар. Но все равно коек маловато.
Психологический настрой имеет огромное значение. Если родители и ребенок позитивны и имеют веру и надежду на выздоровление, то (по опыту) у них лучше проходит химиотерапия, меньшее количество осложнений. От родителей зависит не многое, а очень многое. Ребенок отражает реакцию родителей на свою болезнь. Те, кто в себе замыкается, чаще болеют, чаще дают осложнения и вообще как-то хуже переносят лечение. Мы стараемся детей выписывать на перерывы. Потому что даже несколько дней, даже три или пять дней перерыва от стационара — это огромный психологический эффект для ребенка.
В Москву мы отправляем лечиться, когда заболевания требуют высокотехнологичной помощи, допустим, трансплантация органов. Или необходимо провести обследование, которое нельзя провести в Барнауле. Это редкие заболевания. У нас периодически такие бывают. В том числе такие болезни, которых всего в мире описано 200 случаев. Один такой пациент оказался у нас. Но диагностировать его смогли в Москве. В федеральном центре имени Димы Рогачева. Но это правильно. Дети с редкой патологией должны лечиться в федеральных центрах, они для этого и построены. А массовые патологии могут лечиться и на местах.
Онкологический центр для детей — есть ли необходимость
Такой огромный центр для детей, конечно, не нужен. Потому что патологии у взрослых — это тысячи. А у нас, как я уже говорил, 75 первичных пациентов в год. Но вот в плане оснащения, пожалуй, да, необходимость есть. Появляются новые методы диагностики, техника развивается — она нужна обязательно. А самый главный вопрос — это специалисты. К сожалению, не слишком много желающих пойти в детские онкологи или хирурги. Поэтому мы испытываем очень большой недостаток в специалистах. Не только во врачах, но и в работниках среднего звена и в санитарках.
Истории борьбы и побед
Рак убивает больше людей, чем СПИД, малярия и туберкулез, вместе взятые. Каждый год в России от онкологии умирают около 300 тысяч человек. И каждый год этот диагноз получают несколько тысяч детей.
"До сих пор жив миф, что детский рак можно лечить только за границей, — говорит Дина Корзун, одна из учредителей благотворительного фонда "Подари жизнь". — Это неправда, у нас есть врачи международного уровня". Другое дело, что в больницах не всегда хватает мест. Дина знает, о чем говорит: "Подари жизнь" уже более десяти лет помогает детям с онкогематологическими и иными тяжелыми заболеваниями. В России есть государственные клиники, где детский рак лечат успешно и бесплатно. Но, чтобы попасть в них, часто нужно отстоять очередь, а время работает против пациентов. В некоторых случаях больным необходимы особые лекарства, на которые у родителей не хватает денег. Их помогают собирать благотворительные фонды — и снова время предательски помогает болезни.
Мы поговорили с семьями, знающими о детской онкологии не из СМИ. Два наших героя победили рак, еще одна героиня борется с ним прямо сейчас. Они и их родители точно знают: это всего лишь болезнь, которую можно вылечить.
"Я не верила в это до последнего". История Тамары Ершовой и ее мамы Натальи
Тамара проходит химиотерапию с сентября прошлого года. Сначала лечилась в Оренбурге — туда ее отправили из родного села Тоцкого. В январе девочку перевезли в Москву, в клинику имени Димы Рогачева. У Тамары пока не выпадают волосы, но мама остригла ее заранее. Тамара знает, что ей предстоит: эта битва с раком для девочки — не первая.
Клиника имени Димы Рогачева — огромное разноцветное здание, словно собранное из конструктора "Лего". Внутри — яркие стены, а на них — рисунки в рамках. И максимальная стерильность: чтобы пройти в отделение, нужно надеть сменную одежду, обувь и медицинскую маску. А еще здесь повсюду висят флаконы с жидкостью для стерилизации рук. У детей, проходящих химиотерапию, сильно снижен иммунитет, поэтому любые меры предосторожности оправданны. Если бы не они, клиника больше походила бы на детский лагерь, чем на больницу. Ее создатели хотели, чтобы детям здесь было максимально комфортно и не страшно. Клиника названа именем мальчика, лечившегося от рака. В 2005 году он написал президенту Владимиру Путину, что хочет поесть с ним блинов. Встреча состоялась, и во многом благодаря ей удалось построить современный медицинский центр. Дима умер в 2007 году. А в клинике его имени уже шесть лет спасают детей. Здесь установлено лучшее оборудование, покупку которого профинансировал фонд "Подари жизнь". Он и сейчас помогает маленьким пациентам, например, оплачивает лекарства, которые не входят в квоты, и ищет доноров, которые безвозмездно приходят сдавать кровь для детей. А волонтеры стараются сделать так, чтобы ребятам было здесь чуть веселее и спокойнее.
Клиника имени Димы Рогачева хороша всем. Но на всю Россию она такая — одна. Сюда поступают дети со всех регионов страны с самыми сложными случаями. У Тамары как раз такой.
У болезни, от которой лечится Тамара, сложное название — острый лимфобластный лейкоз. Обыватели называют ее проще — рак крови. Впервые этот диагноз девочке поставили четыре года назад, в 10 лет. Практически случайно: сдали кровь "на всякий случай", и анализы оказались плохими. Дальше — реанимобиль до Оренбурга и год химиотерапии. Мама Тамары Наталья не рассказывала дочке, чем она болеет на самом деле. Девочка думала, что у нее грипп. В Оренбурге ее облучали: надевали маску, клали на кушетку и помещали в специальный аппарат. Через год рак отступил, мать и дочь вернулись домой. В сентябре 2016 года произошел рецидив.
У меня был шок. Я не верила в это до последнего: мы в первый раз получили высокую дозу химии. Я думала, у нас не будет рецидива. Врачи говорят, что повлиял переходный возраст — 14 лет
— Наталья
Осенью девочку лечили в Оренбурге, но войти в ремиссию так и не удалось. Позже в Москве выяснилось: этот тип лейкоза не поддается стандартной химиотерапии. Чтобы спасти девочку, нужен особый препарат, который не входит в стандартную квоту лечения. 25 упаковок. Почти 2 млн рублей.
В палате Тамары есть телевизор, кровать, раскладное кресло, шкаф и санузел. Наталья спит здесь же, ставя на ночь раскладушку. Если бы не капельница, комната была бы похожа на номер в хорошей гостинице. Капельница к девочке присоединена круглосуточно. Когда доза препарата заканчивается, приходит медсестра и что-то меняет. Тамара пока хорошо переносит терапию: болит голова, но силы есть и на то, чтобы гулять по коридору — вместе с капельницей, конечно, и на то, чтобы учиться (преподаватели приходят к ней прямо в палату). Четыре года назад химия ей далась гораздо тяжелее.
"Мы знали, что будут выпадать волосы, постриглись сразу, — говорит Наталья. — И когда в первый раз болели, тоже сразу постригли. Волосы были до пояса, она любит длинные. Но мы не жалели — отрастут. И будут еще лучше, чем прежде".
Родители часто говорят о своих детях "мы", но здесь это воспринимается по-особенному. Мама проводит с дочкой круглые сутки, делит с ней больничную палату и приносит из столовой еду. Только вот химиотерапию разделить не может. "Она одна у нас, никого больше нет", — говорит Наталья. За полчаса разговора у нее в глазах несколько раз появляются слезы, но она сдерживается.
Я никогда не думала, что кто-то из близких может заболеть раком. И даже не стала читать об этой болезни. Слушала только врача. У каждого организм работает по-своему, и кому-то могло быть хуже. Надо верить, что все будет хорошо. Через все можно пройти
— Наталья
Тамаре мама про рак так и не рассказала: девочка догадалась, погуглив свои симптомы и способы лечения. Сейчас она хочет одного — поскорее вернуться домой. А пока смотрит мультики, рисует и часто играет с младшими пациентами. "Когда-то она говорила, что вырастет и станет воспитателем, — вспоминает Наталья. — Может, передумает. Пройдет через все и будет врачом".
Если вы хотите помочь Тамаре, отправьте SMS на короткий номер 6162. Текст SMS — сумма и слово "Тамара" (например, "500 Тамара"). Доступно абонентам "Мегафон", "МТС", "Билайн" и "ТЕЛЕ2". Сумма пожертвования может быть любой. Не думайте, что от ваших 100 рублей ничего не изменится. В фонде не раз проверяли: из небольших сумм складываются миллионы.
"После рака насморки и кашли — это мелочи". История Тани Жарковой и ее мамы Ирины
Тане 18 лет. Она студентка, вышивает крестиком, у нее румяные щеки и темные волосы до плеч. Всего пять лет назад Таня была лысой, весила 38 килограммов и почти не могла ходить после сеансов химиотерапии.
Тане диагностировали рак крови летом 2011 года, когда ей было 12 лет. Девочка переболела ангиной и сдала анализы, результаты оказались плохими. Семья не насторожилась: после болезни организм мог восстановиться не сразу. Но повторный анализ снова оказался плохим. "Гематолог посмотрела меня и сказала папе: "Ничего хорошего не ждите". Вернулись домой, вызвали скорую". Так Таня попала в Морозовскую больницу — одну из крупнейших детских клиник в Москве.
Каково лежать в больнице, когда тебе 12 лет и ты сражаешься с одной из самых опасных болезней? Таня говорит, что у нее не было ощущения борьбы за жизнь. Зато постоянно болела голова, и даже от включенного света было некомфортно: организм очень плохо реагировал на химию. Таня ничего не хотела, лежала, отвернувшись к стенке. Маме, лежавшей в больнице с дочерью, тоже было непросто.
У Ирины, Таниной мамы, медицинское образование. "Я понимала, чем это грозит, — говорит она. — Поначалу у меня была паника и истерика. В больнице я смотрела на родителей других пациентов. Они общались, смеялись… Когда я это увидела впервые, подумала: "Как можно смеяться в таком состоянии? Чему можно радоваться?" Но потом поняла, что так это легче пережить". Родители поддерживали друг друга как могли. Вечерами, уложив детей, пили чай где-нибудь в коридоре. Ирина очень благодарна всему медперсоналу Морозовской больницы: врачи не только были внимательны к детям, но и помогали взрослым не показывать сыновьям и дочерям своих переживаний.
Бывало так: разговариваешь в коридоре с лечащим врачом. И уже порываешься развернуться и идти в палату, потому что не выдерживаешь напряжения, а он останавливает: "Вам нельзя в таком состоянии к ребенку. Успокойтесь сначала"
— Ирина
В больнице Таня провела около семи месяцев, потеряв 18 килограммов веса. В 13 лет она выглядела скелетиком и не могла ходить: из-за отсутствия движения атрофировались мышцы. Чтобы восстановиться, надо было гулять. Мама выносила дочь из палаты на плечах, сажала во дворе в коляску и везла на прогулку, иногда уговаривая встать. "Она пять шагов проходила и говорила: "Мам, я не могу, устала". Я снова ее сажала в кресло. Потом говорила: "Тань, отдохнула? Давай еще немножко". Она вставала и, держась за коляску, делала еще пять шагов". Однажды даже удалось дойти от отделения до ворот больницы. Здоровый человек не замечает, как проходит это расстояние. Для Тани же это был огромный прогресс.
Организм переносил химию настолько плохо, что оставшийся курс пришлось отменить. Таня вернулась домой, но проще не стало. После химиотерапии у пациента сильно ослаблен иммунитет. Из дома нужно убрать ковры, книги и домашних животных, даже аквариум с рыбками: везде могут быть грибки и аллергены. Нужно убираться в доме по несколько раз в день. Нельзя пользоваться общественным транспортом, а гулять на свежем воздухе необходимо: только так можно восстановить силы и иммунитет. Путь от дома до набережной, который обычно занимает пять минут, мать и дочь осилили за полчаса. На все прогулки брали таблетки и градусник.
Больше года у меня была температура каждый день. Я даже научилась определять ее без градусника. Просто по самочувствию
Таня, как могла, продолжала учиться — на дому, по Skype и учебникам. "Ей было тяжело, — вспоминает Ирина. — И вроде бы нагружать ребенка лишней учебой было ни к чему. Но я понимала, что ей надо учиться, чтобы чувствовать, что жизнь идет своим чередом". В 2013 году стало ясно: болезнь отступила. Таня вернулась в девятый класс. Со временем и контакты со сверстниками восстановились, и волосы отросли. "Хотелось обратно длинные волосы, мне короткие не нравились, — рассказывает Таня. — Хотя, когда я лежала, меня не волновало, как я выгляжу. Слишком плохо было физически. Лежала и думала: "Когда же лучше станет".
Только победив рак, Таня осознала, как высоки были ставки в этой борьбе. "Но я и сейчас не считаю это большим геройством, — говорит она. — Это просто болезнь, которую надо пережить". Сейчас в ее комнате есть и книги, и вышитые ею крестиком картины, и даже маленький аквариум с рыбкой. Больше они ей не страшны.
Конечно, это не аппендицит — вырезал и забыл. Всякий раз, когда она сдает анализы, я нервничаю. Танино здоровье не в идеальном состоянии, но идеального мы и не ждем. После такого заболевания насморки и кашли — это мелочи. На них не обращаешь внимания
—Ирина
"Мне сказали: "Отсчет пошел уже даже не на дни". История Артема Рябова и его мамы Юлии
Артему было 12 лет, когда у него начались сильные головные боли, а один глаз стал косить. "Мы обошли много поликлиник, в том числе платных, — рассказывает Юлия, его мама. — И везде говорили: "Да что вы к ребенку привязались, у него переходный возраст".
Врачи твердят: ранняя диагностика спасает жизни, и многих людей не удается вылечить лишь потому, что они тянут с походом в клинику до последнего. Юлия водила сына по всем врачам — от терапевта до иммунолога. Пока наконец доктор в районной люберецкой поликлинике, куда Артема привели с симптомами ротавирусной инфекции, не отправила мальчика на немедленную госпитализацию и МРТ.
Врач говорит мне: "Мамочка, садитесь. Нашатырь нужен?" Я не поняла. Она продолжила: "Никаких слез и эмоций, спокойно меня слушаем и делаем выводы. У мальчика опухоль головного мозга. И немаленькая". У меня был шок, я спросила, чем это грозит. Врач ответила: "Мамочка, вы меня слышите? Это опухоль. Отсчет пошел уже даже не на дни"
— Юлия
Впоследствии специалисты говорили: врачам, отправившим Артема на МРТ, надо поставить памятник — еще немного, и время было бы упущено. Мальчика отправили в клинику Бурденко и вскоре прооперировали. Сыну Юлия сказала, что это операция от косоглазия. Это была почти правда: опухоль действительно давила на глаз изнутри, заставляя косить. О том, что у него онкология, Артем позже догадался сам. А незадолго до операции он перестал узнавать родных и вообще не понимал, что происходит.
Вырезанная опухоль была размером с мяч для настольного тенниса. Врач сказал мне: "Баночку для анализов представляете? Вот мы ее туда еле-еле затолкали"
— Юлия
После операции Юлия кормила сына с ложечки и заново учила его ходить. Заставляла подниматься, чтобы не атрофировались мышцы. Потом была лучевая терапия в другой больнице. Обычно для нее детей кладут в стационар, но для этого нужно дождаться своей очереди. "Мы решили: пусть наше место отдадут какому-нибудь другому ребенку, приехавшему издалека", — рассказывает Юлия. Она возила Артема на терапию каждое утро в течение месяца. Из Люберец на "Калужскую". "Как на работу", — смеется она.
В Морозовскую больницу Артема положили в конце декабря. Предстояло четыре курса химиотерапии. "Это отвратительное состояние, — вспоминает Артем. — Есть совсем не хочется, рвет каждые полчаса. Хотелось проспать все лечение, а потом проснуться и поехать домой".
Юлия признается: с самого начала в ней была уверенность, что все кончится хорошо. "Врач мне сразу сказала: "Здесь — никаких слез. Выйдете из больницы — рыдайте сколько угодно. Но если вы сейчас себя распустите, то ребенка потеряете", — вспоминает она. Очень поддерживал фонд "Подари жизнь" — и его волонтеры, пытавшиеся сделать так, чтобы лежать в больнице было веселее, и люди, жертвовавшие через SMS деньги на лечение Артема. "Вся Россия нам помогала, — говорит Юлия. — Эти SMS — 30, 40 рублей… Дело не в сумме. А в осознании того, что еще один человек стал ближе".
Как-то одноклассники мне сказали, что вся школа скидывалась для какого-то серьезно заболевшего мальчика, но никто не знал, для кого. Потом оказалось — это было для меня. Я был в шоке. До этого я думал, что у меня в классе всего трое друзей. А потом понял, что моими друзьями стал весь класс
— Артем
Артем уже два года в устойчивой ремиссии. Он учится в кадетском классе и занимается вокалом. Говорит, что в будущем хочет защищать родину. А может быть, стать звездой, чтобы приходить поддерживать больных детей в больницу — как когда-то приходили к нему по просьбе "Подари жизнь" актеры и музыканты. Он теперь точно знает: рак можно победить. Главное — не сдаваться. "Надо понять, что ты не один борешься с этой болезнью. Что тебе все помогают, — уверен он. — Даже если человек не может отправить деньги, но сопереживает, — это уже помощь". А Юлия сейчас часто отправляет деньги на лечение больных ребят. "Никогда не надо терять веру", — говорит она.
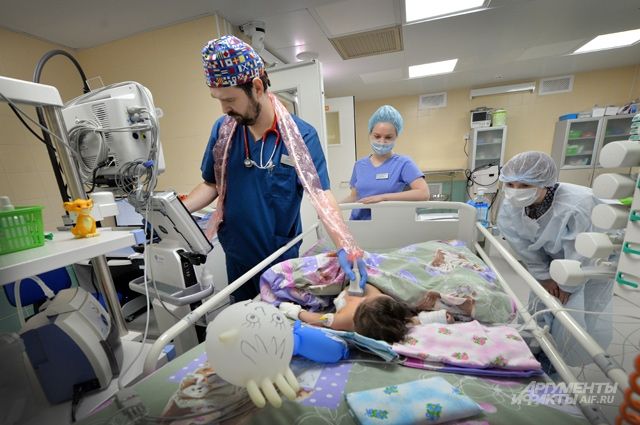
Скрывается под маской
Дмитрий Погорелов: Мне как обычному человеку хочется, чтобы на этот сложный вопрос был простой ответ. Но его нет. Нет стандартного набора факторов, которые стопроцентно приводили бы к онкологии или, наоборот, стопроцентно страховали от болезни. Что такое рак? Мы знаем, что вирус — это инородное тело: как только он попадает в организм, тут же включается иммунная система и начинает с ним борьбу. А с раковой клеткой всё по-другому. Это наша собственная клетка, организм считает её нормальной и поэтому долгое время ничего с ней не делает. У взрослых на возникновение рака влияет ряд факторов — вредные привычки, стресс, неправильное питание, плохая экология. В случае с детьми большое значение имеет образ жизни родителей. Если мама во время беременности курит или употребляет алкоголь, риск заболеть онкологией у её ребёнка повышается. Но чаще всего рак у детей — это сбой на генном уровне, из-за которого клетки организма начинают бесконтрольно делиться. Стечение обстоятельств, с которым может столкнуться каждый.

— А может ли рак передаться по наследству?
— Рак не наследуется. Наследоваться может только предрасположенность к его развитию, причём далеко не всегда. Бывают высокие риски возникновения онкозаболеваний, бывают низкие. Есть так называемые раковые семьи — у них настолько нестабильный геном, что заболевают и взрослые, и дети. Но наличие рака у родителей не говорит о том, что ребёнок автоматически заболеет, тогда бы все болели онкологией.
— Почему онкологию у детей часто выявляют на поздних стадиях?
— Это связано с особенностями развития болезни у детей. У взрослых, как правило, рак — это что-то длительное и хроническое. Например, он может начаться с гастрита, который потом при отсутствии лечения может перейти в язву, а язва — в рак. В любом случае, у человека есть время, чтобы обнаружить проблему. У детей предраковых заболеваний почти не бывает. При этом сама онкология развивается очень быстро — за месяцы, а то и недели. А учитывая, что это ткани собственного организма плюс у детей очень мощный компенсаторный механизм, до тех пор пока опухоль не начнёт реально беспокоить ребёнка, родители могут ничего о ней не знать. Один из ярких примеров — опухоль почки — нефробластома, она удваивает свою массу всего за 17 дней. А часто ребёнок с такой опухолью бегает-прыгает — и ему ничего не мешает. Ещё одна трудность диагностики онкологии у детей связана с тем, что такие заболевания, как, например, лейкозы, часто маскируются под респираторные инфекции — ОРВИ, грипп. Только если болезнь долго не проходит, врач может заподозрить что-то неладное и направить пациента к нам.
От Запада не отстаём
— Какой рак у детей встречается чаще всего?

— Какие заболевания труднее поддаются лечению?
— Опухоли мозга и запущенные формы нейробластомы. Их лечение бывает успешным максимум в 60% случаев. Для сравнения — успех лечения лейкемий составляет 92%. То есть из 100 заболевших детей 92 остаются в живых. Но даже 40–50%, я считаю, немало. Всё равно нужно бороться, потому что мы никогда не знаем, по какую сторону статистики окажется тот или иной случай.
— Правда, что шанс на излечение у детей выше, чем у взрослых?
— Детская онкология — это другая планета, она мало связана со взрослой. У детей другая биология опухолей, благодаря чему многие из них хорошо отвечают на лечение. Поэтому даже четвертая стадия заболевания у ребёнка — далеко не приговор. Но никогда нельзя заранее сказать, каков будет результат лечения. В 90% случаев в детской онкологии используется химиотерапия. И только в 9% — операции и 1% — лучевая терапия.
— Когда говорят, что в России лечат так же, как на Западе, многие иронично усмехаются.
— Но это действительно так. Мы лечим по тем же современным протоколам, что и в европейских клиниках. Прошло то время, когда мы сильно отставали от Запада. Мы живём не в изоляции. Сегодня новые методики, новые технологии доступны всему мировому медицинскому сообществу, и мы также ими пользуемся. Если кто-то где-то разрабатывает новый препарат, то через какое-то время он появляется и у нас. Конечно, каждый выбирает сам, где лечиться. Но в большинстве случаев я не вижу смысла ехать за границу.
— Появились какие-то принципиально новые препараты, которые помогают успешно бороться с детской онкологией?
— Химиотерапия достигла своего потолка в начале 1990-х. С тех пор ничего нового не придумано. Мы используем те лекарства, которые известны по 30–50 лет, только меняем их дозировки, дни приёма. А успех большей частью связан с достижениями бионауки в иммунотерапии. Появляются препараты, которые позволяют если не вылечить рак, то хотя бы продлить пациентам жизнь, превращая некогда смертельные заболевания в хронические. Это как с диабетом: пока больной принимает инсулин, он живёт. Успеха достигли и в лечении инфекционных заболеваний, которые развиваются на фоне онкологии. Теперь люди гораздо реже умирают от инфекций.
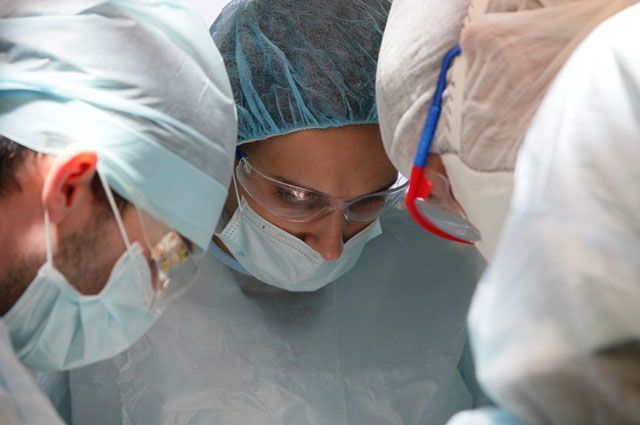
Бегом от болезни
— Если ребёнок вылечился, могут родители спокойно выдохнуть и забыть о болезни?
— Никто вам не ответит на этот вопрос. Медицина знает немало случаев, когда болезнь вылечивалась и больше не возвращалась. Но бывает и такое, что рак снова даёт о себе знать через 10–15 лет. Иногда онкология может развиться повторно из-за токсичности самой терапии. Главная наша задача — добиться длительной ремиссии.
— А можно ли сегодня привиться от рака?
— Есть вакцина против вируса папилломы человека, которая предотвращает развитие рака шейки матки. Правда, во всём мире её делают пока только платно.
— Что должно насторожить родителей?
— Отвечу просто — всё, что вызывает подозрение: непонятная припухлость или какое-то уплотнение, долго не проходящая температура, прекращение набора или потеря веса. При первых же сомнениях стоит прийти и показаться врачу. При подозрении на рак сроки имеют критическое значение. А дальше уже врач решит — назначить анализы, направить ребёнка на консультацию к другому специалисту или продолжить наблюдение.
— Так всё-таки — можно предотвратить онкологию у детей? Или это невозможно — и всё решает случай?
— Как и в случае со взрослыми, можно снизить риски. А советы здесь простые: правильно питаться, избегать стрессов и больше двигаться. Физическая нагрузка увеличивает скорость движения лимфы, а это значит, что раковые клетки, которые образуются, быстрее попадают в лимфоузлы, где их нейтрализуют лимфоциты, не давая тем самым сформировать критическую массу, с которой организм уже не справится.

Любой родитель, чей ребенок столкнулся с этим страшным диагнозом, мечтает услышать одно единственное слово: ремиссия. Полная ремиссия — это исчезновение любых признаков или симптомов рака. Ремиссия также может быть частичной. При этом исчезают лишь определенные симптомы болезни.
Любой родитель, чей ребенок столкнулся с этим страшным диагнозом, мечтает услышать одно единственное слово: ремиссия. Полная ремиссия — это исчезновение любых признаков или симптомов рака. Ремиссия также может быть частичной. При этом исчезают лишь определенные симптомы болезни.
Несмотря на то, что ремиссия — это долгожданный результат борьбы с раком, даже она несет в себе определенные испытания и вопросы. Что теперь делать? Сможем ли мы когда-нибудь полностью расслабиться? Что делать, если рак вернется? Можно ли теперь жить без круглосуточного контроля со стороны медперсонала?
Ремиссия — это отличная новость, означающая, что самочувствие ребенка существенно улучшится. У него появится больше сил, энергии и времени на то, чтобы быть обычным ребенком, а не проводить все дни напролет в больнице или на процедурах. Ваш ребенок и вся ваша семья прошли через ужасающий опыт. Скорее всего, вы уже никогда не сможете вернуться в то состояние, в котором находились до вынесения диагноза. Тем не менее, жизнь продолжается, и ваша задача — получать от нее максимум удовольствия.
Очень важно понимать, что перенесшим рак детям придется на протяжении всей оставшейся жизни регулярно наблюдаться у врача. Дело в том, что у них существенно повышен риск развития так называемых отдаленных последствий. Эти последствия могут возникнуть как вскоре после лечения, так и спустя много лет после его завершения.
Поговорите с онкологом о возможности получения резюме курса терапии. Оно должно включать, в частности, рекомендации по дальнейшему уходу за ребенком. Обязательно сохраните этот документ и покажите его терапевту, равно как и любому другому врачу, к которому вам предстоит обратиться.
Также необходимо вести запись всех болезней ребенка. Прямо сейчас вы еще отлично помните все нюансы, но со временем даты и события легко забываются. Запишите ключевые факты обо всех этапах диагностики и лечения рака, включая:
- Дату получения диагноза.
- Разновидность рака, от которого лечили ребенка.
- Отчеты о типе и стадии рака.
- Даты и типы визуализационных обследований (МРТ или КТ).
- Места и даты проведения терапевтических процедур (подробности операций, общий объем перенесенной лучевой терапии, названия и дозировки препаратов для химиотерапии, другие назначенные лекарственные средства и т.д.).
- Любые побочные эффекты или негативные реакции на методики лечения или конкретные препараты.
- Контактные данные и количество врачей, принимавших участие в лечении ребенка.
- Идентификационные данные и название клинических испытаний, в которых принимал участие ребенок (если применимо).
- Дату завершения курса лечения.
Регулярность последующего посещения ребенком онколога будет зависеть от типа рака и перенесенных методик лечения. В целом детям, которым удалось добиться ремиссии, рекомендуется в течение первых 2-3 лет с момента окончания лечения наблюдаться у врача каждые 3-4 месяца. После этого при отсутствии осложнений обычно требуется посещать онколога 1 раз в 6-12 месяцев.
В рамках каждого визита он будет проводить осмотр и может назначить сдачу анализа крови или прохождение таких процедур, как магнитно-резонансное исследование или компьютерная томография. Это необходимо для своевременного выявления возможных побочных эффектов лечения, рецидива рака или его распространения на другие части тела.
Крайне важно, чтобы после достижения ремиссии ребенок соблюдал здоровый рацион питания и регулярно подвергал организм физическим нагрузкам. Сбалансированное питание позволит восполнить силы и частично обратить ущерб, нанесенный препаратами и радиацией. Кроме того, здоровая пища позволяет предотвратить определенные типы рака в дальнейшей жизни.
Старайтесь максимально разнообразить рацион ребенка. Он обязательно должен включать:
- Много овощей. Темно-зеленые, красные и оранжевые, бобовые (бобы и горох), крахмалистые овощи и т.д.
- Цельные фрукты.
- Злаки, как минимум половина которых должны быть целыми.
- Молочные продукты с низким содержанием жира или обезжиренные. К примеру, молоко, йогурт и сыр.
- Различные типы белков, содержащиеся в морепродуктах, постном мясе и дичи, яйцах, бобовых (горох и бобы), орехах, семенах и соевых продуктах.
- Масла.
В ежедневном рационе питания должно быть как можно меньше:
Кроме того, каждый день ребенку необходимо выполнять хотя бы 1 час физической нагрузки. Начать можно с малого, к примеру, с 10-15 минут ходьбы. По мере укрепления организма добавляйте по несколько минут до тех пор, пока прогулка не будет длиться 1 час.
Обязательно объясните старшим детям, что курение, употребление алкоголя или прием любых препаратов (за исключением назначенных врачом) могут существенно усугубить последствия химиотерапии или лучевой терапии. Кроме того, это повышает риск рецидива рака.
Хотя рак у ребенка может быть вылечен различными методиками, все они, к сожалению, не отличают здоровые клетки от раковых. Из-за этого перенесшие эту болезнь дети часто сталкиваются с так называемыми отдаленными последствиями. Речь идет о нарушениях, которые проявляются спустя месяцы и даже годы с момента завершения курса лечения. Они могут воздействовать на ребенка как физически, так и психологически.
Вероятность проявления отдаленных последствий и их интенсивность зависят от многих факторов, а именно от:
- типа и локализации раковой опухоли
- возраста ребенка в момент диагностирования
- применяемого метода лечения
- случаев заболевания среди членов семьи
- образа жизни ребенка в будущем.
Именно поэтому регулярное наблюдение у врача и соблюдение здорового образа жизни крайне важны для перенесших рак детей.
Читайте также:

