Регионарные лимфатические узлы при раке шейки матки
Клинические наблюдения показывают, что чаше всего метастазы при раке шейки матки обнаруживаются в следующих шести группах лимфатических узлов, являющихся для шейки матки регионарными: околошеечных (парацервикальных), околоматочных (параметральных), запирательпых, внутренних подвздошных, наружных подвздошных и общих подвздошных. Значительно реже наблюдается метастазирова-ние рака шейки матки в околоаортальные и паховые лимфатические узлы. Перечисленные группы узлов, в свою очередь, могут быть подразделены на три подгруппы: первичная (околошеечные и околоматочные), промежуточная (наружные и внутренние подвздошные, запирательные) и вторичная подгруппа (общие подвздошные, околоаортальные и паховые лимфатические узлы).
Существует два основных пути лимфогенного метастазирования при раке шейки матки. Первый путь: от околошеечных и околоматочных узлов к наружным подвздошным и запирательным, а затем к околоаортальным и значительно реже — паховым лимфатическим узлам. Второй основной путь: от околошеечных и околоматочных узлов к внутренним подвздошным, а затем к общим подвздошным и околоаортальным лимфатическим узлам. Распространение раковых клеток может происходить как по одному из этих путей, так и по обоим, а также только с одной стороны или с обеих сторон одновременно (Papadia, 1958).
Общность лимфатической и венозной системы шейки матки и влагалища, а также тесный контакт между этими органами является анатомическим обоснованием нередкого распространения карциномы шейки матки на стенки влагалища.
Согласно клиническим данным, при раке шейки матки сначала поражаются внутренние подвздошные и подвздошные (общие и наружные), а затем околоаортальные лимфатические узлы; при раке тела матки в первую очередь поражаются околоаортальные и паховые лимфатические узлы; метастазирование при раке шейки матки происходит быстрее, чем при раке тела матки.
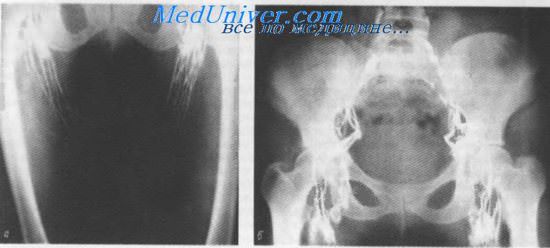
Лимфограмма. Глубокие лимфатические сосуды и узлы нижней конечности (а) и таза (б)
Лимфатические сосуды яичника на поверхности органа представлены в виде грубой сети. В воротах и в брыжейке яичника отводящие лимфатические сосуды образуют богатое подъяичниковое сплетение (plexus subovaricus); по выходящим из него 2—3 лимфатическим стволам лимфа оттекает в общие для яичника, тела матки и маточной трубы лимфатические узлы, расположенные по ходу яичниковых сосудов (nodi lymphatici ovarici) и далее — в регионарные лимфатические узлы; последние расположены преимущественно: слева— по левой полуокружности брюшной аорты, справа — по передней поверхности нижней полой вены.
Взаимоотношения лимфатических сосудов дна матки, яичников и маточной трубы также самые тесные. Отводящие лимфатические сосуды всех трех органов сливаются в упоминавшееся выше общее для них подъничниковое сплетение. Отток лимфы из матки, яичника и маточной трубы происходит в околоаортальные лимфатические узлы, в которые впадают также лимфатические сосуды и от органов брюшной полоста (Д. А. Жданов, 1952). Существует тесная связь путей оттока лимфы матки, мочевого пузыря и прямой кишки.
Хирургическая анатомия лимфатической системы матки имеет практическое значение и в связи с использованием в клинике метода предоперационного (прижизненного) окрашивания лимфатических узлов, например при операции Вертгейма (Е. В. Антипова, 1963; М. Марков, 1960).
Обнаружение метастазов в лимфатических узлах таза затруднено из-за огромного числа вариантов нормы; тем не менее, применение метода лимфографии перед операцией и во время последней имеет много преимуществ в связи с реальной возможностью более полного осуществления лимфаденэктомии. Методом лимфографии, выполнявшейся, в частности, после операции Вертгейма, было установлено, что в зоне иссечения лимфатических узлов последние контрастируются в тех случаях, когда удаление узлов было неполным, так как возможна частичная их регенерация. При тщательном же удалении лимфатических сосудов и узлов на большом протяжении последние не восстанавливаются и на лимфотраммах не обнаруживаются.
Восстановленные лимфатические узлы не достигают исходного состояния: они уменьшены в размерах, полигональны по форме и менее контрастны.
Лимфатические сосуды после операции Вертгейма теряют прямолинейность хода, образуют между собой многочисленные связи, не имеют четкообразных утолщений, становятся более извилистыми и чрезвычайно узкими. Ниже места резецированных лимфатических узлов и сосудов (паховая область, бедро) примерно в половине случаев образуется широкая сеть коллатералей, направляющихся к лимфатическим сосудам противоположной стороны. Основные лимфатические коллекторы бедра подвергаются редукции и деформации.
Скрытая опасность всех онкологических заболеваний заключается в возникновении вторичных очагов опухоли — метастазов. Раковая клетка, отрываясь от основного новообразования одним из возможных путей, например, при помощи лимфы или тока крови перемещается в другие отдалённые органы, где образует новую опухоль. Возникают метастазы при раке шейки матки, уже на более поздних стадиях развития заболевания. Этот вид онкологии не стал исключением. В некоторых случаях отдельные метастазы дают о себе знать быстрее, нежели, основная опухоль.
Рак шейки матки, метастазирование имеет двух видов, наиболее обширно распространено лимфогенное. В этом случае атипичная клетка попадает в лимфу и поражает лимфатические узлы.
Регионарными лимфатическими узлами, которые повреждаются при раке шейки матки, являются шесть групп:
- околошеечные;
- околоматочные;
- запирательные;
- внутренние подвздошные;
- наружные подвздошные;
- общие подвздошные.
В околоаортовые и паховые лимфатические узлы метастазирование происходит значительно реже. Подвздошные лимфоузлы, метастазы поражают первые, позже все остальные виды.
Второй вид метастазирования — гематогенный. Он характеризуется передвижением раковой клетки по сосудам вместе с кровью. В этом случае вторичное новообразование может возникнуть в отдалённых органах, чаще всего поражается печень, кости, лёгкие и почки.
Заболевание в цифрах
Несмотря на то, что опухоль локализована таким образом, что выявить её можно при визуальном осмотре у гинеколога в 40% случаев патология диагностируется в запущенной стадии. Летальность в течение первого года после обнаружения заболевания наступает у 20% больных, главной причиной этому становится распространённость процесса по организму в виде метастаз, а также рецидив патологии.
Прогноз для больных с выявленными отдельными метастазами неутешительный. По статистике лишь 10-15% женщин доживают до одного года с подобным диагнозом. Лечение в большинстве случаев носит паллиативный характер, и оно малоэффективно.
- среднее количество пациенток с метастазами на разных стадиях патологии составило 12,5%;
- лимфоузлы при раке шейки матки поражались в 55%, лёгкие и плевра в 19% и печень в 11,6%;
- частота метастазирования зависит от стадии и глубины инвазии опухоли. Так на первой стадии вторичные поражения были выявлены не более чем у 2,8% пациенток, на второй у 10,2%, при третьей степени патологии у 15%. На четвёртой стадии метастазы возникли у более чем 76% больных;
- в зависимости от глубины инвазии метастазы отмечались следующим образом: поражение до 3 мм. — 5%, до 5 мм. — 6,7%, до одного сантиметра 34%. При инвазии глубже одного сантиметра метастазирование составляет более 54%;
- чаще всего метастазы образовываются у женщин в возрасте от 40 до 60 лет, в процентном соотношении их количество составляет 28,5%;
- интересные данные были получены относительно сроков возникновения вторичных очагов. У 38% больных метастазы возникли в первый год прогресса патологии. От года до трёх выявлены метастазы были у 50% женщин, у 8% были выявлены вторичные образования со сроком прогресса заболевания от 3 до 5 лет. Больные с продолжительностью болезни свыше пяти лет сталкиваются с метастазами в 3,5% случаев.
Больные раком шейки матки с метастазами имеют разную летальность. Выживаемость зависит от стадии заболевания, инвазии новообразования и предпринятого лечения.
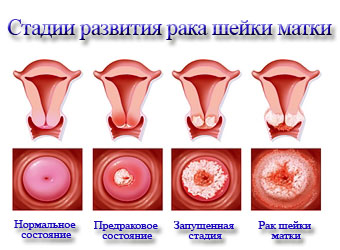
Стадии развития болезни
Так пятилетняя выживаемость:
- при первой стадии составляет 86%;
- при второй стадии — 48%;
- при третьей стадии 22%;
- четвёртая стадия имеет лишь двухлетнюю выживаемость, она составляет 11%.
Симптоматика заболевания
Симптомы рака шейки матки на ранней и более поздних стадиях, отличаются. Чем больше прогресс патологии, тем более выражена клиническая картина. Метастазы также себя проявляют, в некоторых случаях даже активнее основной опухоли. Так поражение тазовых лимфатических узлов обязательно сопровождается отёками нижних конечностей.
При гематогенном метастазировании, симптомы зависят от того какой из органов подвергся поражению. Например, локализация метастаза в лёгких сопровождается не проходящим кашлем, кровохарканием, повышением температуры, одышкой, сложностью дыхания. Если поражена была печень, главными признаками метастаз являются сильные боли в брюшной полости, желтушность кожных покровов и слизистых оболочек, тошнота и рвота. Поражение костей сопровождается неимоверными болями, которые не возможно полностью убрать даже при помощи сильных обезболивающих средств.
Для первичного рака шейки матки характерны такие проявления как:
- бели с примесью крови в промежутках между менструальным циклом или после наступления менопаузы. На поздних стадиях могут наблюдаться кровотечения;
- контактное кровомазание во время полового акта;
- выделения гноя с характерным зловонным запахом, этот признак свидетельствует о сильной интоксикации и распаде опухоли;
- боли в области таза, крестца и поясницы, возникают, когда новообразование прорастает сквозь нервные окончания.
Любые проявления нехарактерные для обыденной жизни должны быть в обязательном порядке обследованы. Ранняя диагностика является половиной успеха от лечения. Если выявлена опухоль, она должна быть тщательно исследована для понимания степени её инвазии в стенки шейки матки, её гистологического и морфологического состава, стадии прогресса патологии и другие данные. Всё это позволяет оценить критичность ситуации и спрогнозировать возможное возникновение метастаз, тем самым предупредить развитие вторичных очагов злокачественного образования. Если в анамнезе присутствуют метастазы, прогноз в значимой мере ухудшается, тем самым лечения во многих случаях принимает симптоматический и паллиативный характер. Тем самым позволяя продлить и улучшить качество жизни пациентки.
Метастазы — это вторичные опухолевые образования, которые возникают в результате рассеивания злокачественных клеток из первичных очагов. Они могут распространяться по всему организму, поражая практически любой орган. Однако в подавляющем большинстве случаев первые метастазы обнаруживаются в лимфоузлах.
Причины метастазирования в лимфоузлы
Механизмы возникновения метастазов до конца не ясны. Известно, что в данном процессе играет роль активация у злокачественных клеток способности к миграции и структурная перестройка кровеносных и лимфатических сосудов, питающих и окружающих опухоль — в них отсутствует базальная мембрана и перициты. Некоторые капилляры даже образованы непосредственно опухолевыми клетками. Таким образом, злокачественные клетки попадают в лимфатические сосуды и по ним достигают ближайших лимфатических узлов.
Способность рака к метастазированию определяется несколькими факторами:
- Степенью злокачественности рака. Чем менее дифференцированы клетки опухоли, тем она агрессивнее и тем раньше начинает метастазировать.
- Гистологическим типом опухоли. Чаще всего лимфогенным путем метастазируют карциномы — злокачественные новообразования, происходящие из эпителиальной ткани.
- Возрастом пациента. У молодых людей метастазы при одних и тех же опухолях в среднем появляются раньше, чем у людей пожилого возраста. Это связывают с особенностями кровообращения и активностью иммунной системы.
Ускорить процесс метастазирования могут тепловые процедуры и физиопроцедуры на область локализации новообразования, а также несоблюдение правил абластики при удалении опухоли. Последний момент очень важен при хирургическом лечении рака, поэтому онкологические операции должны выполняться в специализированных стационарах, в которых есть определенные условия для проведения подобных вмешательств и квалифицированный персонал.
Пути распространения
Сначала поражаются регионарные лимфоузлы, т. е. те, которые расположены ближе всего к первичному опухолевому очагу. На какое-то время они сдерживают дальнейшее распространение, но злокачественные клетки прорываются через этот барьер и распространяются на отдаленные группы лимфоузлов. Там они также на какое-то время блокируются, но затем идут дальше, распространяясь до другим группам лимфатических узлов, внутренним органам и даже костям и костному мозгу.
На какие виды рака указывает наличие метастазов в лимфоузлах
Как мы уже говорили, в лимфоузлы чаще всего метастазируют опухоли эпителиального происхождения, т. е. карцинома. Саркомы (злокачественные опухоли из соединительной ткани) чаще метастазируют гематогенным путем, т. е. с током крови. Однако и лимфогенный путь также имеет место быть.
Также лимфоузлы поражаются при лейкозах (раке крови) и лимфомах (рак лимфатической системы). В последнем случае количество групп пораженных лимфоузлов играет решающее значение для определения стадии заболевания.
Для определения вида опухоли потребуется гистологическое исследование измененных узлов. Только после этого можно говорить об определенном диагнозе. Но бывают случаи, когда имеются метастазы, в том числе и множественные, но первичный очаг выявить не удается даже с использованием самых современных методов исследования. В этом случае диагноз так и звучит — метастатическое поражение из невыясненного первичного источника.
Как проявляются метастазы в лимфоузлах
Главным клиническим симптомом метастатического поражения лимфоузлов является их увеличение. Это неспецифическое проявление, которое может развиваться при воспалительных заболеваниях, некоторых инфекциях, лимфоаденопатиях, аутоиммунных патологиях и др. Если лимфоузлы располагаются поверхностно, их можно пропальпировать. При раке они, как правило, имеют мягкую консистенцию и безболезненны на ощупь.
Если происходит увеличение глубоко расположенных лимфоузлов, они могут сдавливать внутренние органы, нарушать их работу и вызывать боль. Симптоматика в этом случае будет зависеть от локализации пораженных лимфоузлов. Узлы ворот печени могут сдавливать воротную вену, приводя к развитию портальной гипертензии. Поражение лимфоузлов брыжейки может вызвать нарушение работы кишечника, внутригрудных — одышку и нарушение работы сердца.
Диагностика метастатического поражения лимфоузлов
При обнаружении злокачественных опухолей обязательно проводится исследование регионарных и отдаленных лимфатических узлов. С этой целью применяются инструментальные и лабораторные методы:
- Ультразвуковое исследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Контрастная лимфоангиография.
- Эндоскопические методы исследования — с помощью специальной оптической техники производится осмотр внутренних полостей и органов.
Одним из самых перспективных методов обнаружения метастазов является ПЭТ-КТ. В основе метода лежит внутривенное введение короткоживущих изотопов, которые сильнее всего накапливаются в зонах активного метаболизма, коими являются злокачественные новообразования. Таким способом можно диагностировать даже микрометастазы размером всего несколько миллиметров, которые невозможно детектировать другими методами исследования.
После обнаружения подозрительных лимфоузлов, их пунктируют или проводят биопсию. Полученный материал отправляют в лабораторию на гистологическое или цитологическое исследование. Только после лабораторного подтверждения можно достоверно говорить о наличии метастазов.
Как лечат метастазы в лимфоузлах
Тактика лечения метастазов выбирается индивидуально, с учетом следующих аспектов:
- Органная принадлежность новообразования и ее гистологический вариант.
- Молекулярно-генетические особенности рака.
- Чувствительность к тому или иному методу лечения.
- Количество метастазов, их локализация и размеры.
- Общее состояние больного.
В качестве лечения могут применяться как стандартные противоопухолевые методы, так и самые современные разработки:
- Химиотерапия.
- Радиотерапия.
- Хирургические лечение.
- Таргетная терапия.
- Иммунотерапия.
- Гормонотерапия.
Хирургическое удаление лимфатических узлов называется лимфаденэктомией. Такие операции могут проводиться превентивно, при первичном удалении опухоли с высоким риском распространения по лимфатической системе, например, при раке яичников. В других случаях лимфоузлы удаляются после подтверждения их метастатического поражения. Например, проводят биопсию сторожевого лимфоузла, и если результат положительный, проводят лимфаденэктомию.
Другим методом борьбы с метастазами является химиотерапия. Она оказывает системное влияние на организм и повсеместно уничтожает раковые клетки, даже в случае микрометастазов, которые невозможно диагностировать имеющимися на сегодняшний день методами исследования. Химиотерапия может быть назначена как самостоятельное лечение, так и в дополнение хирургическим операциям или лучевой терапии.
Следует отметить, что опухоль представляет собой гетерогенную группу клеток с мутациями различного типа. Химиопрепараты уничтожают их основную массу, но какая-то часть из них выживает и приобретает устойчивость к терапии первой линии. Из-за этого развивается рецидив или прогрессирование заболевания. В таком случае переходят к терапии второй и последующих линий, которые помимо цитостатиков могут содержать таргетные препараты (моноклональные антитела) и др. Они более прицельно действуют на молекулярные механизмы онкогенеза и если не приводят к выздоровлению, то на какое-то время сдерживают прогрессирование опухоли.
Некоторые злокачественные новообразования чувствительны к действию гормонов, которые в свою очередь стимулируют их рост и размножение. Если подавить этот механизм, опухоль не сможет активно развиваться, что на некоторое время сдержит ее рост. К таким новообразованиями относятся многие виды рака молочной железы. Проведение антигормональной терапии хоть и не излечивает больных, но продляет им жизнь на годы, а в некоторых случаях даже на десятки лет.
Лучевая терапия назначается для удаления метастазов радиочувствительных опухолей. В некоторых случаях она может заменять хирургические операции без ухудшения качества лечения и соответственно прогноза заболевания.
Профилактика
Для рака с высоким риском лимфогенного метастазирования обязательно проводятся профилактические мероприятия. В одних случаях требуется превентивное удаление лимфоузлов, даже если нет данных за их поражение. В других — проводят их облучение. Также в большом количестве случаев назначается химиотерапия, которая призвана в максимальном объеме уничтожить распространившиеся по организму раковые клетки.
Если говорить о профилактике возникновения метастазов в лимфоузлах, то стоит отметить, что практически любая злокачественная опухоль рано или поздно метастазирует. Однако этому процессу способствуют такие процедуры, как массаж, прогревания и т.д. Таким образом, обнаружив у себя в организме новообразование, необходимо незамедлительно обратиться за специальной помощью, а не заниматься самолечением, которое может лишь усугубить ситуацию и ухудшить прогноз.
Рак шейки матки — злокачественная опухоль, формирующаяся из тканей слизистой оболочки шейки. Особенно часто обнаруживается у пациенток 35-40 и 55-60 лет. После выявления на ранних стадиях поддается терапевтическому и оперативному лечению.
Причины появления рака шейки матки

Доказано, что основной фактор риска онкологии — это вирус папилломы. Примерно у 80% пациенток заболевание развивается именно после неудачной терапии бородавок и папиллом на шейке матки. Внедряясь в организм, вирус может стать причиной возникновения бородавок на шейке матке, которые впоследствии травмируются во время секса, неумелого спринцевания, медицинских манипуляций и прочих воздействий. Однако наличие в организме вируса не означает гарантированное развитие онкологии в будущем. Только 16 из 100 штаммов этого вируса провоцируют малигнизацию клеток бородавок.
Вторая по частоте причина присоединения папилломавируса и впоследствии развития рака шейки матки — начало интимной жизни в подростковом возрасте. То же касается и смены множества партнеров. Рискуют заболеть раком и курящие женщины. Причина в канцерогенах, что содержатся в сигаретном дыме.
Еще одна вероятная причина — снижение уровня иммунитета. Риск рака шейки матки не зависит от того, как был снижен иммунитет, вследствие негативного воздействия заболеваний или приема иммуноподавляющих препаратов. В особенности это касается женщин с вирусом иммунодефицита.
Весомая роль в развитии онкологии отводится неправильному питанию. Тем, кому в рационе недостает фруктов и овощей, рак шейки матки угрожает значительно чаще, чем женщинам, которые питаются сбалансированно.
У некоторых женщин онкология бывает спровоцирована протеиновым составом мужской спермы. Он приводит к нарушению анатомии клеток и малигнизации.
Кроме того, в перечень факторов риска входят:
- Венерические инфекции;
- Прием оральных контрацептивов;
- Развитие новообразований на вульве и во влагалище;
- Длительные недолеченные воспаления (дисплазия, эрозия, лейкоплакия);
- Генетическая предрасположенность;
- Несоблюдение норм гигиены.
Как развивается рак шейки матки
Течение заболевания подразделяется на четыре стадии:
- Переродившиеся ткани проникают в строму. В этом случае патология легко устраняется иссечением пораженной зоны;
- Опухоль разрастается и переходит на влагалище и матку. Патология на этой стадии бывает влагалищной (поражает две трети влагалища сверху), параметральной (распространяется на слои параметрия), маточной (переходящим на матку).
- Рак поражает все органы таза и почки. При влагалищном раке поражение распространяется на все влагалище, при параметральном — на малый таз, есть метастазы в лимфоузлах.
- Опухоль затрагивает кишечник, мочевыделительную систему, наблюдаются метастазы рака шейки матки в большинстве органов. Вероятность летального исхода составляет 90%.
Как правило, от момента малигнизации клеток до перехода онкологии в четвертую стадию проходит 3 — 4 года. Если женщина обращается к гинекологу при первых симптомах или ходит на осмотры регулярно, рак не успевает пройти все стадии. Тем, кто пренебрегает этой необходимостью помочь маловероятно — рак шейки матки практически неизлечим уже на третьей стадии.
Симптомы рака шейки матки

Клиническая картина рака шейки матки практически всегда одинакова. Один из ключевых признаков — кровянистые вагинальные выделения. Симптом сопровождается болями внизу живота, особенно выраженными во время и после полового акта. Выделения крови наблюдаются и между менструациями, а во время месячных потеря крови становится аномально большой. Кровотечения происходят даже в случае, когда заболевания развилось в период менопаузы.
На самых поздних этапах больные раком шейки матки отмечают боли в ногах, отеки ног, примесь крови в моче. Общее состояние ухудшается: появляется сильная слабость, пациентка худеет, теряет работоспособность.
На последних стадиях женщина не ощущает на себе никаких симптомов, хотя они без труда заметны при диагностике в гинекологическом кресле или на кольпоскопии. Кроме этого, наблюдаются затруднения дефекации, набухание лимфоузлов в паху и возле ключиц.
Диагностика рака шейки матки
На последних стадиях рак обнаруживается случайно во время профилактического осмотра или консультации по поводу других патологий.
Первым этапом диагностики является сбор анамнеза. Врач выясняет:
- Каковы симптомы и их интенсивность;
- Период их проявления;
- Были ли случаи рака в семье пациентки;
- Были ли раньше беременности, аборты;
- Какие болезни женщина перенесла.
Далее следует бимануальный осмотр в гинекологическом кресле. Учитываются изменения размера и структуры шейки матки, увеличение самой матки, наличие опухоли во влагалище. При необходимости гинеколог направляет на дополнительный осмотр к гинекологу-онкологу. После этого женщину направляют на анализы:
- Цитологию мазка;
- Вирусологическое исследование с выявлением онкогенности;
- Обязательная инструментальная диагностика;
- Кольпоскопия с окрашиванием раствора Люголя и биопсией;
- УЗИ малого таза (при метастазах в другие органы — прочие виды УЗИ);
- МРТ;
- Соскоб тканей цервикального канала и гистологический анализ;
- Рентгеноконтрастная лимфография;
- Артериография;
- Флебография;
- Рентгенография легких;
- Остеосцинтиграфия.
- На поздних стадиях — колоноскопия, экскреторная урография.
Чаще всего патологию выявляют уже на этапе кольпоскопии. Независимо от этого, биопсию проводят во всех случаях подозрения на рак. Выскабливание цервикального канала показано при обнаружении во время цитологии злокачественных изменений слизистой оболочки.
Томография проводится с применением контрастного вещества, позволяющего увидеть не только сами органы, но и кровеносные артерии, сосуды.
Для планирования облучения рака шейки матки требуются результаты ПЭТ — КТ — позитронно — эмиссионной компьютерной томографии. Принцип этого исследования схож с контрастным МРТ. В вену вводится контрастное вещество, после чего делается снимок. После этого он совмещается со снимком, сделанным ранее. Конечный вариант показывает органы с ускоренным обменом веществ, в том числе и раковые опухоли.
Как лечить рак шейки матки
Выбор метода подбирается индивидуально в зависимости от степени развития опухоли, состояния и возраста женщины. Назначается оперативное, лучевое, химиотерапевтическое лечение. Часто применяется совмещение этих методов.
В начале заболевания назначаются органосохраняющие операции:
- Криохирургия. Металлический зонд охлаждают жидким азотом и накладывают на шейку матки, что приводит к отмиранию патологических клеток.
- Лазерная хирургия. Поток световых лучей направляется к очагу патологии через влагалище. Луч испаряет клетки или отделяет пораженные ткани от здоровых аналогично скальпелю.
- Конизация. Скальпелем или петлей вырезается конусовидный внутренний участок шейки матки. Когда патологические клетки содержатся в наружных участках шейки, требуется дополнительная лучевая и медикаментозная терапия.
В отличие от перечисленных операций, гистерэктомия не позволяет сохранить способность к рождению детей — ампутируется матка и шейка. Сохраняется влагалище, лимфоузлы в зоне таза, трубы, яичники. Органы удаляются через разрез в брюшной стенке или влагалище под полным наркозом или местной эпидуральной анестезией.
Пребывание в стационаре после удаления матки занимает 4 — 6 суток, а полное восстановление 5 — 6 недель. Кровотечения и инфекции отмечаются изредка. Сексуальная функция сохраняется.
Удаляется матка с прилегающими связками, шейка матки, верхняя доля влагалища. Доступ осуществляется через разрез в брюшине, возможна лапароскопия.
На сексуальную жизнь пациентки операция не влияет, чувствительность эрогенных зон остается прежней. Редкие пациентки жалуются на некоторые неудобства, связанные с укорочением влагалища.
После трахелэктомии остается вероятность зачатия — матка не удаляется, ампутируется только шейка и верхняя зона влагалища. Операцию проводят с доступом через влагалище или разрез.
Низ влагалища и матка соединяются между собой особым швом с искусственно созданным отверстием. Беременность наступает после естественного оплодотворения, а роды принимаются путем кесарева сечения.
Вмешательство по этому методу максимально обширно, оно подразумевает иссечение всей матки, шейки, лимфоузлов. При необходимости ампутируется мочевой пузырь, отдельные доли кишечника и все влагалище. Из остальных тканей толстой кишки создаются пути отвода и хранения жидкости. Искусственно созданный мочевой пузырь крепится к брюшине, а моча выводится через катетер, помещенный в уростому. Другой вариант — закрепление вместо мочевого пузыря пластикового мешочка. Для вывода каловых масс также вживляется мягкая пластиковая емкость. Вместо удаленного влагалища формируется новое отверстие из тканей кожно-мышечного лоскута, взятого у пациентки.
Реабилитация длительна, восстановление после рака шейки матки занимает от года до двух. Сексуальная функция восстановима со временем.
Научное название операции — лимфодиссекция. Удаляют узлы в малом тазу, где распространяются метастазы. Проводят манипуляцию вместе с другими операциями.
Лечение основано на воздействии больших доз рентгеновских лучей на патологические клетки. Это приводит к их разрушению, а здоровые клетки получают минимальный ущерб.
Лучевое воздействие при этой патологии подразделяется на внешнее и внутреннее. Назначают как один из видов терапии, так и оба сразу.
- Внешняя терапия — это цикл кратковременных воздействий, которые проводятся амбулаторно. Лучи направляют в зону поражения при помощи специального аппарата. Лечение проводится пять дней через два, длительность сеанса зависит от степени поражения, стадии и других особенностей;
- Внутренняя терапия — это процедура, при которой облучению подвергается непосредственно шейка с доступом через влагалище. Лечение проводится в стационаре курсом, продолжительность которого также определяется индивидуально.
Вне зависимости от способа лечения длительность воздействия составляет 5 — 8 недель.
Лучевая терапия может быть низкодозной и высокодозной.
- Сеанс низкодозного лечения занимает 12 — 24 часа или несколько дней. Все это время пациентка лежит в постели. В мочевом пузыре размещается катетер, а во влагалище — аппликатор лучевого аппарата.
- Высокодозное лечение наиболее распространено. Сеанс требует 10-15 минут, процедуры проводятся несколько раз с интервалом 3 — 7 дней. Возможны другие варианты курса лечения на усмотрение врача.
- Импульсное лечение — еще один вариант лучевой терапии. Оно мало отличается от высокодозных сеансов. Различие лишь в том, что дозы радиации пациентка получает не непрерывно в течение определенного отрезка времени, а отдельными вспышками.
При помощи этой методики можно вылечить рак шейки матки на ранних стадиях. При этом лучевая терапия является составляющей частью лечения даже максимально обширных онкологических поражений. Этот метод применяется как вспомогательный, когда поражение настолько масштабно, что избавиться от него хирургическим путем невозможно. В таких ситуациях он совмещается с химиотерапией.
Преимущество лучевой терапии – в возможности избавиться от рака на начальных стадиях. Негативная сторона — в потере фертильности и ранней менопаузе. При острой необходимости пациентам делают операцию по репозиции яичников. Они перемещаются из области лучевого воздействия в брюшную полость.
Во время и после курса возможны побочные эффекты:
- Диарея;
- Тошнота;
- Воспаления на коже в участках обработки;
- Постоянная усталость;
- Сужение диаметра влагалища.
Через несколько месяцев после окончания лучевой терапии женщина может возвращаться к нормальной сексуальной жизни. Изредка отмечаются отдаленные последствия: сбои в работе выделительной системы, уменьшение диаметра влагалища, отеки гениталий и ног.
Химиотерапия при раке шейки матки
Эту терапию назначают одновременно с лучевым воздействием при 2, 3 и 4 стадии рака шейки матки. Химический препарат воздействует на патологические клетки, останавливая развитие опухоли. Полного избавления от очага поражения химиотерапия не предполагает, но активно способствует этому при применении других способов.
Современные врачи предпочитают использовать химические средства против рака до лучевой терапии и операции. В это время клетки более восприимчивы к препарату, чем до облучения. Возможны и другие варианты на усмотрение врача.
Действие химиотерапии заключается в следующем:
- Сдерживание роста опухоли;
- Вывод раковых клеток из тканей;
- Снижение нагрузки на организм во время лучевой терапии.
Прием препаратов осуществляется орально, внутримышечно или внутривенно. Особой подготовки не требуется. После введения вещества пациентку отправляют домой.
Основные препараты для химиотерапии рака шейки матки: цисплатин, 5-фторурацил, паклитаксел, митомицин, ифосфамид. Лечение проводится в одном из следующих режимов:
- Монорежим — применение одного препарата;
- Комбинированная терапия — цисплатин с добавлением иринотекана, фторурацила, карбоплатина и других медикаментов.
Возможны побочные эффекты:
- Тошнота и рвота;
- Усталость и слабость;
- Выпадение волос и прочее.
Прогноз рака шейки матки

Уровень выживаемости зависит от нескольких особенностей:
- Стадии патологии;
- Состояния лимфоузлов;
- Распространения рака;
- Глубины стромального проникновения;
- Лимфоваскулярной инвалии.
Наиболее важен первый пункт — чем раньше рак обнаружен, тем легче его вылечить без серьезных последствий для организма. В случае постановки диагноза на первой стадии рака без метастаз вероятность благоприятного исхода составляет 80 — 90%.
Менее благоприятен прогноз при метастазах в лимфоузлы. Число пораженных узлов напрямую влияет на исход лечения. Статистика гласит, что при одном-двух пораженных узлах выживаемость пациенток составляет 36 — 60%.
Профилактика рака шейки матки
Профилактика этой патологии заключается в мерах, предупреждающих внедрение ВПЧ. К таким мерам относятся:
- Ведение моногамной половой жизни;
- Поддержка иммунитета;
- Грамотное осуществление личной гигиены;
- Ежегодные посещения гинеколога и сдача биоматериала на анализ.
Под вакциной против этого вида рака подразумевается препарат от ВПЧ, то есть папилломавируса, поскольку именно он повышает вероятность развития рака шейки матки. Сегодня есть две вакцины. Одна из них эффективна против вируса 16 и 18 типов, вторая — против 16, 18, 6 и 11 типов. В исследовании препарата принимали участие более 20 000 женщин. Результаты показали следующие данные:
- Максимально эффективна вакцина для молодых женщин и девушек, не ведущих половую жизнь;
- Также эффективен препарат в случае, когда вакцинация проводится до того, как женщина была инфицирована ВПЧ;
- Использование вакцины у взрослых сексуально активных пациенток оправдано, но эффективность заметно снижается.
Для вакцинации существуют возрастные ограничения. Самый молодой возраст для прививки — 9 лет, самый зрелый — 26 лет. Лучше всего проводить вакцинацию девочек в 12 — 13 лет, так достигается самый значительный эффект. После 26 лет препарат предлагается только в исключительных случаях, так как он редко имеет должный эффект. Причиной тому — высокая вероятность заражение папилломавирусом к этому возрасту.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Читайте также:

