Раке на основе чего сделана

Что такое рак
Тезис, что рак — болезнь неизведанная, миф. Ученые давно выяснили механизмы появления болезни. Рак — это генетическое заболевание, что вовсе не означает, что оно наследственное. Он возникает в результате поломки генов, которая может случиться под воздействием различных факторов. Развитие рака — это последовательное накопление мутаций в клетке, которая постепенно приобретает свойства рака.
Какие гены повреждаются? Существуют три вида генов, поломка которых приводит к появлению опухоли в клетке. Прото-онкогены — это гены, кодирующие системы контроля и деления (отвечают за деление клетки), гены-супрессоры — это гены, которые кодируют системы восприятия сигналов от других клеток и тормозят рост и деление (отвечают за взаимоотношения между клетками), а также гены репарации — гены, которые кодируют белки, которые, в свою очередь, чинят ДНК. В процессе своей жизни человек сталкивается с факторами, которые повреждают гены, и если гены репарации работают хорошо в перманентном режиме, то они смогут устранить поломку. Часто, когда речь идет об опухолевых синдромах и высоком риске рака в молодом возрасте, это означает, что случилась поломка генов репарации. Сегодня известно порядка 50 генов (не только репарационных), поломка которых приводит к развитию опухолевого синдрома — резко увеличивает риск рака.
Если ген ломается, то поломка приводит к развитию опухоли. Опухолевая клетка перестает реагировать на сигналы и приобретает новые свойства, она начинает мутировать с высокой скоростью, и рано или поздно какие-то клетки приобретают новые свойства, которые позволяют ей стать еще более злокачественной, начать метастазировать. Так появляется метастатическая болезнь.

Лекция Ильи Фоминцева в Университете ИТМО
Стадий рака не существует
Считается, что первая стадия рака — это начальная стадия, из которой развиваются все последующие. В этой логике четвертая стадия является последней. Однако рак четвертой стадии и разросшийся рак первой стадии — это фактически два разных рака. Так, рак в четвертой стадии — это рак, у которого появились клоны клеток, способные метастазировать, получившие много новых свойств, которых не было в клетках на первой стадии. У этого рака новые свойства, другая генетика и биология. Теории постадийного развития рака противоречат биологические типы рака, которые рождаются сразу в четвертой стадии, существуют только в первой стадии или имеют только первую и четвертую стадии, минуя вторую и третью.
Несмотря на такое ошибочное представление, оно полезно с практической точки зрения. Биологические свойства опухоли проявляются в ее анатомическом распространении, а стадии учитывали именно его: врастает рак в мышцу или нет, дает метастазы или не дает. На этой основе можно было строить точный прогноз. Более того, до сих пор это самый удобный способ прогнозирования исхода болезни.
Рудольф Вирхов. Источник: syl.ru
Знание современной теории опухолевой прогрессии говорит о том, что максимальное удаление тканей вокруг опухоли за некоторыми пределами совершенно бессмысленно, ведь опухоль уже распространилась, просто не приобрела еще всех свойств. Впервые это выяснили Джош Фидлер и Бернард Фишер в конце XX века. В рамках исследования ученые выяснили, что удаление большего или меньшего количества тканей не влияет на отдаленную выживаемость человека. Также в исследовании было обнаружено, что нет необходимости удалять лимфоузлы — достаточно выяснить, поражены они или нет. Это исследование стало одним из ключевых в онкологии, за ним последовала серия других, которые расширяли и дополняли эту новую теорию, которая поворачивала все с ног на голову.
С 1950-х годов в онкологии наблюдается четкий тренд на уменьшение объемов хирургического вмешательства во всех видах рака. Сегодня молочную железу удаляют лишь тогда, когда опухоль занимает всю железу или опухоль имеет множество очагов в железе. В остальных случаях удаляют только опухоль и берут биопсию лимфоузлов, чтобы выяснить, имеет ли рак те свойства, которые позволяют ему вырасти в лимфоузлах. Процент органосохраняющих операций пока косвенно является показателем качества принятия решений в маммологических отделениях. К сожалению, в России многие онкологи до сих пор проводят операцию Холстеда.
Развитие рака — это стохастический процесс (вероятностный). Из первичной опухоли клетки распространяются везде: в кровоток, лимфоток и другие локации. Однако подавляющее большинство этих клеток не выживает, а те, которые выживают, не смогут дать вторичную опухоль. Если же среди триллионов клеток, которые отрываются от первичной опухоли и попадают в другие ткани, одна тысячная процента прикрепится к ткани, а из этого количества один процент окажется способным дать метастазы — этого хватит, чтобы убить человека.
Что приводит к генетическому повреждению клетки
Возраст своей цифрой, разумеется, не приводит к генетическому повреждению клеток, однако чем дольше живет человек, тем выше вероятность, что он встретится с фактором, который фатально повредит ген, поломка которого приводит к раку. Этот процесс можно ускорить, если контактировать с усиливающими мутацию веществами, например, с табаком. Если у человека есть мутации, которые приводят к раку легких сами по себе, поврежденный ген увеличивает вероятность рака легких. Если гены репарации не работают качественно, а человек курит, то он заболеет раком легких с практически стопроцентной вероятностью.
Похожая ситуация с алкоголем — химическим канцерогеном, который приводит к развитию рака (безопасных доз алкоголя не существует!). К генетическому повреждению клетки приводят и другие канцерогенные вещества. Одно из них, например, асбест — вещество, которое повышает риск рака легких у человека.
Хроническое воспаление приводит к развитию рака, так как при хронических воспалениях бесконечно происходит репарация тканей: клетки делятся в огромных количествах, и в зоне хронических воспалений рано или поздно возникнет ошибка при репликации ДНК. Несмотря на то, что ошибок всегда много, однажды ошибка рискует стать фатальной.
К генетическому повреждению клетки могут привести инфекционные агенты — бактерии или вирусы, которые напрямую повреждают ДНК или вызывают специфическое хроническое воспаление, которое приводит к повреждению ДНК. К числу вирусов, которые повреждают ДНК напрямую, относится вирус папилломы человека (ВПЧ). Этим вирусом рискует заразиться каждый, кто ведет половую жизнь. Однако высокий риск встречи человека с этим вирусом не гарантирует, что человек заболеет раком. Как правило, этот вирус сам элиминируется, также как и вирус гриппа, только медленнее. Именно поэтому лечение ВПЧ бессмысленно, как правило, он уходит сам. Однако не всегда. Бывают случаи (в возрасте старше 30 лет), когда ВПЧ остается в клетке и вызывает дисплазию (изменение клеток), что приводит в конечном итоге к раку (раку шейки матки, раку анального канала и другим видам).
К факторам риска относятся также ионизирующее излучение (напрямую повреждает гены), ультрафиолетовое излучение (однако оно, например, не вызывает рак молочной железы), диета (при приеме низкокачественной или испорченной продукции возникают хронические болезни ЖКТ, например, язва). Также существует доказанное влияние красного мяса и продуктов его переработки на риск возникновения колоректального рака (белое мясо и рыба не имеют влияния) — относительный прирост риска при регулярном употреблении красного мяса составляет 18 %.
Внешние гормоны могут резко повысить риск рака молочной железы, который во многом развивается именно под действием половых гормонов. Также ожирение и гиподинамия — один из мощнейших факторов риска рака многих локализаций. Сегодня все виды опухолей, которые связаны с ожирением и с ВПЧ, находятся в фазе роста заболеваемости, а те, которые связаны с курением и алкоголем, — в фазе снижения.
Важно помнить и о ложных факторах риска, которые НЕ влияют на развитие рака. Среди них электромагнитные поля, дезодоранты-антиперспиранты, заменители сахара, страх рака, стресс, хирургия, травма, неизбежность наследования (даже если есть мутация, это не означает, что она разовьется в рак).
Раннее выявление и скрининг
Раннее выявление — это выявление симптоматического рака, а скрининг — это выявление рака, у которого симптомов нет, а у самого человека нет никаких жалоб и оснований для обращения к врачу. Раннее выявление не равно излечению, а скрининг, хоть и прерывает естественную историю болезни и приводит к улучшению качества лечения, не гарантирует увеличения продолжительности жизни пациента.

Также результатом скрининга может стать прямой вред от обследования (инвазивного). Так, например, в ходе колоноскопии, которую проводят под общей анестезией, производится осмотр кишки эндоскопом. Даже у анестезии при этой процедуре могут быть осложнения вплоть до смертельного исхода, кроме того в ходе процедуры можно вызвать кровотечение кишки, остановку сердца или фатальную аритмию. Все перечисленное — лишь десятые процента случаев, однако для аудитории в сотни тысяч человек это смерти конкретных людей. Именно поэтому необходимо взвешивать пользу и вред от скрининга. Сегодня существуют четыре опухоли, для которых польза скрининга превышает вред: рак шейки матки, рак молочной железы, колоректальный рак и рак легких.
Недавно в Москве разразился скандал: жители одного из домов требовали выселить онкобольных детей из подъезда, думая, что рак заразен. К счастью, для людей это не так. Однако есть существа, которых трансмиссивные (заразные) формы рака поставили на грань вымирания, — тасманские дьяволы. Их поражает особый вид лицевой опухоли, которая передается при контакте.
Впервые случаи рака описали еще древнеегипетские врачи, но неизвестно, какой процент людей за всю историю существования человека как вида умер от онкологических заболеваний. Примечателен случай Наполеона Бонапарта. Долгое время считалось, что он был отравлен: либо намеренно — англичанами, охранявшими его на острове Святой Елены, либо случайно — вдыхая летучие метаболиты плесневых грибков, в которые входил мышьяк, содержавшийся в красках для обоев. Однако настоящую причину смерти Наполеона выяснили лишь во второй половине ХХ века: оказалось, что император Франции умер от рака желудка. Этот пример иллюстрирует, насколько низким был уровень диагностики, доступный до ХХ века, даже у относительно обеспеченных людей.
Долгое время были известны лишь хирургические методы лечения онкозаболеваний. Другой вариант, уже на поздних стадиях, — паллиативная терапия для уменьшения страданий безнадежно больных пациентов.
Во время Первой мировой войны врачи обнаружили у солдат, отравленных ипритом, аномально низкий уровень лейкоцитов.
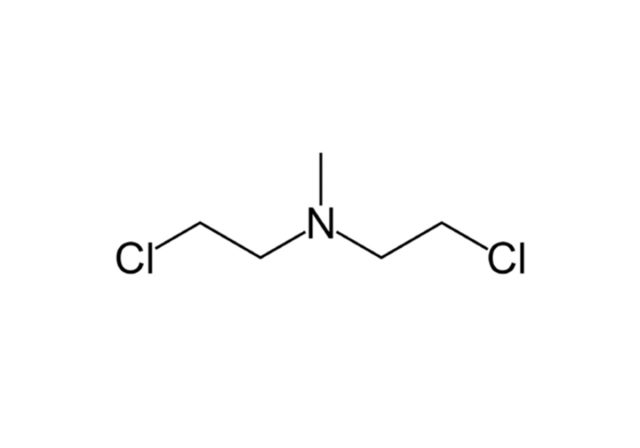
HN2. Источник 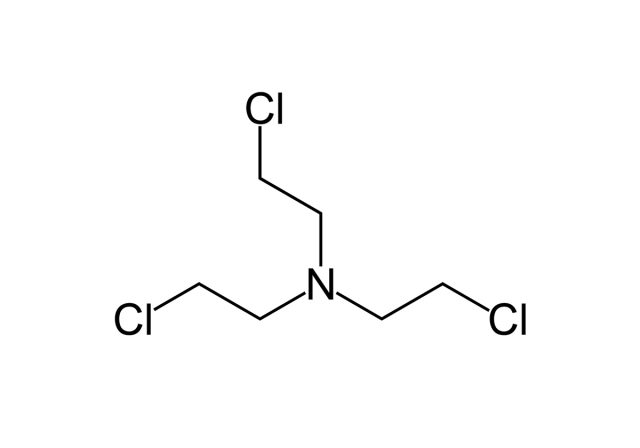
HN3. Источник
Пациенту лечение помогло, но ненадолго: в итоге он все-таки умер от лимфомы, так как изначально выбирали безнадежно больного добровольца. В те времена знали только о способности ипритов убивать лимфоциты. Однако было мало известно об их более глубоком молекулярном действии: если клетка выживала после такого удара и системы восстановления могли исправить поврежденную ДНК, возникал риск, что выздоровевшая клетка сама по себе станет раковой!
Ученые добивались, чтобы риск возникновения вторичного рака из-за повреждений ДНК здоровых клеток был минимальным.
Антитела — это молекулы, способные с высокой специфичностью связываться с одним определенным белком-мишенью (антигеном). На явлении высокоспецифичного связывания антитела с антигеном основано множество молекулярно-биологических методик, диагностических тестов, лекарственных терапий.
Но дело в том, что нельзя просто показать клетке белок, чтобы она начала производить к нему антитела, — для этого в клетке должна произойти генетическая VDJ-рекомбинация. По сути, это биологический аналог перебора паролей путем подстановки случайных символов. Здесь тоже перебираются возможные последовательности фрагментов антител, пока не найдется конструкция, которая наиболее эффективно и селективно свяжется с антигеном.
Когда мы встречаемся с каким-то антигеном (например, белком оболочки вируса гриппа), в нашем организме, конечно, присутствуют антитела. Но проблема в том, что они вырабатываются множеством разных В-клеток и потому различаются по своей аминокислотной последовательности. Открытие же Кёлера и Мильштейна позволило получать множество антител с одинаковой специфичностью и, самое главное, одинаковой последовательностью аминокислот.
Долгое время гибридомный метод использовали лишь как очередной удобный способ получения антител для различных нужд. Но всё изменилось в 1980-е, когда ученые уточнили антигенный состав мембраны Т-клеток. Оказалось, что, если заблокировать белок CD3 специфичным антителом, Т-клетка может погибнуть. Еще больше радости это открытие доставило онкологам, которые как раз искали средство для эффективного лечения Т-клеточных лейкозов. Таким средством стал муромонаб — моноклональное антитело, которое стали использовать еще и для профилактики отторжения донорских органов при пересадке.
Кроме того, антитела не оказывают прямого цитотоксического действия, то есть не вызывают некроз внутри злокачественной клетки. Для решения этой проблемы пришлось изобрести новый класс препаратов — конъюгаты лекарство-антитело (antibody-drug conjugate, или ADC).
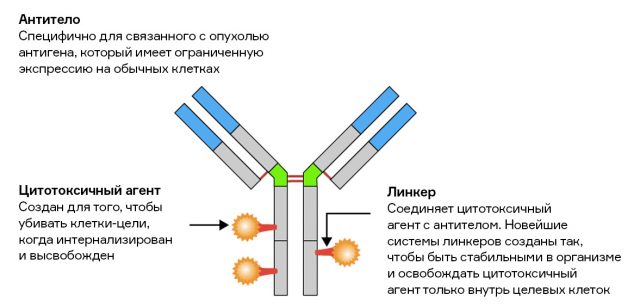
Источник
Радоваться стоит, но не сильно. Такой подход к лечению рака довольно эффективен и перспективен. Но нужно помнить, что любая таргетная (прицельная) терапия работает, только если выявлены четкие различия между антигенным составом или метаболизмом в клетках конкретного типа рака и здоровыми клетками.

Наш организм состоит из огромного числа клеток. Каждая клетка выполняет свою функцию. Но иногда клетки мутируют, что приводит к их неконтролируемому делению.
Мутация – это когда в ядре клетки происходят изменения: оно становится больше и в нем меняется генетический код. Этот код дает клеткам команду непрерывно делиться. Клетки делятся и очень быстро растут.
Организм воспринимает это как угрозу и старается быстро уничтожить такие клетки. Но иммунная система не всегда успевает с этим справиться. Так образуется рак.
Рак – это злокачественная опухоль, состоящая из мутировавших клеток человеческого организма. Врачи делят опухоли на два типа:
злокачественные опухоли опасны для человека и могут привести к летальному исходу. Они быстро растут и способны образовывать метастазы – возникновение опухоли в других органах и тканях организма. Это происходит благодаря передвижению мутировавших клеток с током крови по сосудам. На ранних стадиях возможно хирургическое вмешательство. Чаще используют химиотерапию;
доброкачественные опухоли не меняются в размерах и не имеют метастаз. Удаляются хирургическим путем. Не требуют химиотерапии. Часто доброкачественные опухоли становятся злокачественными. Особенно это происходит тогда, когда рак был обнаружен на поздних стадиях.
Раздел медицины, изучающий опухоли, механизмы их возникновения и лечение, называется онкологией.
Причины возникновения раковых опухолей
Опухоли возникают из-за действия канцерогенов на организм. Канцерогены – это вещества, вызывающие рак или помогающие опухоли расти.
Источником появления раковых опухолей также становятся следующие условия:
Вредные привычки, такие как алкоголь, курение. Табачный дым содержит канцерогенные вещества, влияющие на размножение и рост клеток. Однако курение вызывает не только рак легких. Оно связано как минимум с 15 видами рака. Алкоголь не стоит в стороне. Этанол относится к первой группе канцерогенов, что повышает риск развития опухолей;
Неправильное питание является одной из главных причин развития рака. Многие продукты способствуют развитию опухолей. К таким относятся жареная, солёная, копчёная пища, овощи и фрукты, выращенные с помощью химических удобрений и пестицидов – всего этого нужно стараться избегать;
Возраст. Учёные и врачи выявили, что раковые опухоли чаще всего появляются у людей после 50 лет. Это связывают с тем, что с возрастом ухудшается механизм защиты и устранения мутировавших клеток;
Повышенный уровень радиации способен вызвать сбои в генах клеток и активировать их рост;
Ультрафиолетовые лучи способны оказывать разрушающее действие на клетки кожи, вызывая рак. Солнечный свет содержит это излучение, поэтому опасно загорать больше 1,5–3 часов. В активное время солнца с 12 до 16 часов загорать опасней всего. Не злоупотребляйте походами в солярий, так как его лампы вырабатывают ультрафиолетовые лучи;
ВИЧ способствует накоплению вирусов и бактерий в организме человека, а также снижает иммунитет. Это является благоприятной средой для появления опухолей;
Существуют вирусы, приводящие к развитию опухолей. Их называют онковирусы. Это вирусы гепатита В и С, вирус папилломы человека, некоторые вирусы герпеса.
Плохая экология. Выхлопные газы машин и дым заводов являются одними из самых агрессивных канцерогенов.
Стадии рака
Врачи выделяют четыре стадии раковых заболеваний:
0 стадия – не является опасной. Образуется доброкачественное скопление клеток, которое не мешает работе органа или ткани. Может не перерасти в рак;
1-я стадия – доброкачественное образование становится злокачественным. Но эта опухоль не распространяется по организму. Человек не испытывает дискомфорта;
2-я стадия – злокачественная опухоль увеличивается в размерах, начинает прорастать в ткань органа. Здесь появляются первые признаки боли, повышение температуры;
3-я стадия – опухоль начинает распространяться в близлежащие органы и ткани;
4-я стадия – передвижение метастаз с кровью в отдаленные органы. Сама опухоль ускоренно растет. Сильно падает самочувствие и здоровье человека.
Как диагностируют рак
Важно распознать опухоль на ранних стадиях, чтобы устранить ее без риска и негативных последствий. Но сделать это проблематично, потому что на ранних стадиях у человека не ухудшается самочувствие.
Для постановки точного диагноза врач назначает полное обследование пациента. При незначительных отклонениях анализов крови или биохимических анализов от нормы, врач уже начинает подозревать болезнь.
Когда опухоль выявлена, необходимо определить ее стадию и размер. Для этого применяют следующие методы:
бронхоскопия, колоноскопия, ФГДС.
Как лечат рак
Самый распространенный метод лечения – хирургическое вмешательство. Оно эффективно на первых стадиях, когда опухоль не дала метастазы.
Если оперировать нельзя, тогда применяют химиотерапию. Химиотерапия – это введение в организм человека химических веществ, которые действуют на мутировавшие клетки, заставляя их не делиться. При этом эти препараты могут затрагивать и здоровые клетки.
Еще один способ лечения – облучение. Оно меньше задевает здоровые клетки, точно сконцентрировавшись на раковых.
Иммунотерапия – укрепление иммунной системы больного человека. После этого иммунные клетки начинают атаковать раковые, уничтожая их.
Профилактика рака
Каждому человеку необходимо знать, что такое рак, как он образуется и как его предотвратить. Для профилактики рака можно сделать следующее:
откажитесь от вредных привычек;
следите за пищевым рационом;
проходите профилактическое обследование в больнице;
не злоупотребляйте пребыванием на солнце;
своевременно лечите заболевания, так как некоторые из них являются предшественниками рака.

Рассказывает генеральный директор Национального медицинского исследовательского центра радиологии, главный онколог Минздрава академик Андрей Каприн.
В нашей стране число больных, состоящих на учёте, за год увеличилось на 600 тыс. человек (до 3 млн 630 тыс. человек). Общий прирост заболеваемости составил 23%.

Не вылечить, но спасти
– У вас как у главного онколога страны наверняка есть предложения – что нужно делать, чтобы снизить число новых пациентов.
– Снизить заболеваемость вряд ли удастся. Специфической защиты от злокачественных новообразований (как, например, вакцинация при гриппе) не существует. Здоровый образ жизни, правильное питание, отказ от вредных привычек снижают вероятность болезни (в ряде случаев – значительно), но, увы, не защищают от неё.
– То есть вылечить?
– Говорить об окончательной излечимости рака в полной мере нельзя. Наша задача – перевести онкозаболевание из острого в хроническое состояние, то есть добиться длительной (в идеале – пожизненной) ремиссии, сохранив пациенту качество жизни. Кстати, для большинства это равносильно исцелению.

– Какие виды рака уносят наибольшее количество жизней?
– Мужчины чаще умирают от рака лёгких, трахеи и бронхов (26% от общей летальности), колоректального рака (11%), желудка (10%). Женщины – от рака молочной железы (16,4%), колоректального рака (15,8%) и желудка (8.8%).
Кстати, эти цифры сопоставимы с показателями стран Евросоюза. Это к сведению тех, кто считает, что на Западе дела обстоят лучше! Например, в Европе смертность от рака молочной железы – 16,3%, а в России она выше всего на десятую часть процента – 16,4%. А мужчины от рака предстательной железы в Европе умирают чаще, чем в России!

Где болеют меньше?
– В каких регионах самая благополучная ситуация, а в каких – самая сложная?
Смертность выросла в 17 регионах (сильнее всего – в Калмыкии, Севастополе, Башкортостане, Ивановской и Саратовской областях), а снизилась в 63 регионах. В лидерах – Чукотка (минус 20%), Еврейская автономная область (минус 17%), Ямало-Ненецкий автономный округ и Ставропольский край.

Кстати, в небольших европейских странах, где все жители находятся под плотным контролем, на учёте состоит до 500 человек на 100 тысяч населения.
– Однако, наверное, рост смертности в некоторых регионах объясняется и тем, что врачи вынуждены использовать самые дешёвые схемы лечения онкопациентов? Не секрет, что тарифы ОМС на лечение рака в разных местах отличаются значительно…
– Эта ситуация уже в прошлом. После выступления президента началась активная работа по выравниванию тарифов. Будут введены единые протоколы лечения, одинаковые и обязательные для исполнения для всех регионов. В 2019 году перечень ЖНВЛП (жизненно важных лекарств. – Ред.) значительно расширен, туда включены дорогостоящие и высокоэффективные препараты для лечения онкологических заболеваний. На это в бюджете предусмотрены беспрецедентные деньги. Теперь главное – контроль за исполнением.

– Уменьшить заболеваемость невозможно. Вылечить от рака на поздних стадиях нельзя. Знают ли врачи, как снизить смертность от онкологических заболеваний?
– Это можно сделать с помощью внедрения новых методик лечения и ранней диагностики. Благодаря принудительному введению поголовной ежегодной гастроскопии в Японии (где в отдельных регионах была зафиксирована предельно высокая заболеваемость раком желудка) её удалось снизить в два раза. Очень важно рассказывать людям об онкозаболеваниях. К сожалению, многие знают о том, что они опасны и что заболеть может каждый, но нужно, чтобы все понимали, что рак не приговор и своевременное обращение может спасти человеку жизнь.
Первые удачные примеры есть и в России. После введения повсеместной маммографии значительно увеличилось число опухолей, выявляемых на ранней стадии, и теперь рак молочной железы успешно лечится в 95% случаев. Благодаря этому мы стали чаще применять и органосохраняющие операции. Недавно в НМИЦ радиологии был опробован новый экспресс-тест диагностики рака кишечника, который по простоте сопоставим с тестом на беременность, но при этом его точность составляет почти 98%.
18 Июля 2020 12:55 Общество
Один из стереотипов восприятия, связанных с отечественной медициной, заключается в том, что она отсталая, новейшие технологии у нас бывают только импортными, сами мы почти ничего не производим. Другой – что лечение сложных болезней не бывает бесплатным для пациента, а только очень дорогим. Оба стереотипа возникли, к сожалению, не на пустом месте, однако уже далеки от реальности. Даже такая страшная напасть, как рак, оказывается преодолима с помощью федерального проекта "Борьба с онкологическими заболеваниями", отечественного производства и общественного контроля в интересах пациентов.
Новая редакция Конституции, принятая 1 июля, содержит в том числе статью о том, что здравоохранение должно быть доступным. Но что означает доступность новейших медицинских технологий для пациентов, страдающих сложными и дорогими в лечении болезнями? Как эта доступность реализуется на практике и чего для этого не хватает?
Этой проблеме была посвящена онлайн-сессия на телеканале Царьград. Обсуждалась доступность в России современной лучевой терапии в рамках реализации федерального проекта "Борьба с онкологическими заболеваниями". Ведущим круглого стола стал Юрий Пронько, а в студии Царьграда – лично или с помощью видеосвязи – выступили представители Государственной думы РФ, Российской академии наук, Министерства промышленности и торговли Российской Федерации, компаний-производителей медицинского радиотерапевтического оборудования, практикующие врачи и члены сообщества пациентов.
Федеральный проект, который должны реализовать в России до 2024 года, предусматривает закупку 228 линейных ускорителей для лучевой терапии, признанной во всём мире одним из самых эффективных методов лечения онкологических заболеваний. На их закупку, по нашим оценкам, российским регионам выделят из федерального бюджета порядка 25 миллиардов рублей. Общая стоимость программы, рассчитанной до 2024 года, составляет почти триллион рублей, из которых 120 миллиардов пойдут на техническое переоснащение лечебно-профилактических учреждений онкологического профиля. Трата этих огромных ресурсов отнюдь не дань медицинской моде. Число онкологических больных растёт примерно на 5% в год. Но если раньше лечение рака было по большей части делом хирургов, а время жизни пациента после даже полностью успешной операции было, увы, не слишком продолжительным, то сегодня существуют методы ранней диагностики и передового лечения, позволяющие продлевать жизнь больных на долгие годы. "ОМС считает, что примерно 28% – это хирургия при онкологии, 22% – это таргетная терапия, 20% – это радиотерапия или лучевая терапия, а еще 12% – это лучевая терапия и химиотерапия, применяемые вместе" – так в цифрах обозначил важность темы внедрения новейшей аппаратуры лучевой терапии сопредседатель Всероссийского союза пациентов Ян Власов. Именно это понимание проблемы легло в основу развернувшейся в студии Царьграда дискуссии.
Ориентирование врачей и пациентов на прогрессивные методы терапии, на лечение на ранних стадиях, в конечном итоге на более высокую вероятность продолжения полноценной жизни на долгие годы – этот подход должен стать основным в отечественном здравоохранении. Для этого нужно решить проблему доступности современных технологий и методов лечения для пациентов, то есть в конечном итоге проблему оснащения медицинских центров высококачественным оборудованием, причём желательно отечественного производства, и задачу профессиональной подготовки врачей. Это именно те проблемы, которые решаются с большим трудом и далеко не только простым выделением необходимых средств.
По сути, сегодня Россия может использовать собственное оборудование для лечения онкологических больных, в том числе налажено производство линейных ускорителей – оборудования для лучевой терапии. Эксперты сходятся во мнении, что российское оборудование для спасения от рака не уступает западным аналогам.
В эфире Царьграда руководитель радиотерапевтической службы Свердловского областного онкодиспансера Дмитрий Бенцион высоко оценил качество линейного ускорителя отечественного производства, закупленного диспансером в рамках федерального проекта в 2019 году.
В нашем отделении радиотерапии на новом аппарате Clinac iX ежедневно проходят лечение до 90 пациентов. Линейный ускоритель позволяет нам реализовать самые современные методики облучения злокачественных новообразований,
– сказал Дмитрий Бенцион.
Сегодня в России локализовано производство современного оборудования. И в Царьграде во время онлайн-сессии мнение отечественных производителей было хорошо слышно.
В прямом эфире Царьграда – эксклюзивная онлайн-сессия, посвящённая обсуждению проблемы доступности для населения современных технологий лучевой терапии. Фото: Царьград.
Выяснилось, что в Дубне, подмосковном наукограде, с 2019 года выпускаются линейные ускорители американской компании Varian, которая является одним из мировых лидеров по производству оборудования для лечения рака. В нашей стране такое производство единственное. Заместитель генерального директора предприятия "Фабрика радиотерапевтической техники" Дмитрий Соснов рассказал, что с американским производителем у фабрики подписаны соглашения на лицензионное производство трёх моделей ускорителей – строго в соответствии с технологией Varian. За счёт того, что аппараты выпускает отечественный производитель, цены на них российские, а функции такие, как у импортных аналогов.
Пожалуй, это тот редкий случай, когда дело сделано по уму и для людей. Судя по ценам на портале госзакупок, линейные ускорители, действительно, становятся более доступными. Посмотрим, к чему приведёт такая доступность.
Итак, деньги, для того чтобы поднять на новый уровень лечение рака в России, есть, новейшее оборудование тоже есть, однако нередко закупается оборудование устаревшее. Эту проблему в ходе онлайн-сессии обозначил председатель исполнительного комитета Межрегионального общественного "Движения против рака" Николай Дронов. Эксперт заявил, что сейчас необходимо организовать работу для принятия перечня поправок к приказу Минздрава РФ №56Н "Об утверждении перечня медицинских изделий для переоснащения медицинских организаций, подведомственных органам исполнительной власти субъектов Российской Федерации, оказывающих медицинскую помощь больным с онкологическими заболеваниями". В частности, нужно утвердить перечень вспомогательных систем и принадлежностей, которые повысят эксплуатационные возможности медицинских линейных ускорителей, чтобы в онкобольницах регионального уровня была возможность проводить сложное радиохирургическое лечение, не покупая при этом отдельные дорогостоящие "узкопрофильные" аппараты, на которых не будет такого потока, как на обычных ускорителях.
Пациент во время процедуры в линейном ускорителе. Фото: Михаил Джапаридзе/ТАСС
Несмотря на поставленную общенациональную задачу по повышению доступности и качества оказания онкологической помощи, сегодня средства федерального проекта, предусматривающего техническое переоснащение онкологической службы в стране, всё ещё расходуются на закупку морально устаревшей технологии. Более того, до сих пор не отрегулирована нормативная база, в которой существует понятие гамма-терапевтического аппарата. Это оборудование положено почти каждому онкодиспансеру, в то время как во всём мире эта техника давно выводится из эксплуатации и считается малоэффективной, пояснили эксперты в студии.
Лучевая терапия представляет собой наиболее высокотехнологичный сектор современной медицины и, наряду с хирургией и химиотерапией, входит в тройку основных методов борьбы с раковыми заболеваниями. А действующие в России нормативы пока уравнивают гамма-терапевтические аппараты и ускорительные комплексы, из-за чего российский парк лучевой техники продолжает формироваться устаревшими установками.
Хуже того, траты на закупки гамма-терапевтической аппаратуры (ГТА), согласно открытым данным портала госзакупок, превышают цены на ускорительные комплексы. Почему? Да потому что локализация производства позволила снизить цены на линейные ускорители, а на фоне резко упавшего спроса на ГТА во всём мире и в России производители этого оборудования и региональные партнёры повысили на него цены.

Установка "Кибернож". Фото: Jens Büttner / Globallookpress
Согласно данным портала государственных закупок, с 2019 года регионы ежегодно закупают 4-5 единиц установок ГТА по цене выше стоимости современного линейного ускорителя. К примеру, в 2019 году в Северо-Кавказском федеральном округе закупили сразу 2 кобальтовых гамма-аппарата по цене 90 миллионов каждый. Ещё больше поражает Дальневосточный округ: туда поедет, если можно так сказать, новая гамма-установка за 120 миллионов рублей! Однако и это ещё не всё. На сервисное обслуживание этих установок, а точнее на перезарядку источника ионизирующего излучения, каждые 5 лет владельцы тратят около 40 миллионов! Зачем тратить такие деньги на оборудование, которое вряд ли подарит веру в победу над раком?!
Сегодня ситуация, сложившаяся в отечественной системе здравоохранения, хороша тем, что у власти есть чёткое понимание, когда к каким результатам мы должны прийти. По словам председателя Комитета Государственной думы по охране здоровья Дмитрия Морозова, в первую очередь к 2024 году должно увеличиться число пациентов, у которых раковые заболевания диагностируются на ранних стадиях. Сегодня таких пациентов, увы, чуть больше половины, в ближайшее время их должно быть абсолютное большинство – чем раньше диагностируется рак, тем выше вероятность успешного лечения. По словам Дмитрия Морозова, смысл государственной политики в этой отрасли очень прост: продлить "то, что называется временем безрецидивного течения заболевания", то есть период здоровой и полноценной жизни пациента. Для этого принципиально важно, чтобы стандартную помощь получал любой человек, где бы он ни жил.
Таков государственный подход, и его можно только одобрить, однако российские врачи и общественники уже готовы смотреть на проблему шире. Председатель союза пациентов Ян Власов говорит, что в борьбе с раком необходимо не ограничиваться работой с уже больным человеком, а начинать взаимодействовать со здоровым - нужен "ранний скрининг", борьба с болезнью на дальних подступах.

Вера врача и вера пациента в то, что онкологию можно побороть, – серьёзная сила. Фото: Photographee.eu / Shutterstock.com
В завершение специалисты отметили, что внедрение новых технологий и нового программного обеспечения натыкается на ещё одну важнейшую проблему: "Соответствует ли у нас сегодняшняя программа медицинских вузов профессиональным стандартам в онкологии?" Пока нет. Это происходит потому, что медицинские вузы не подчиняются министерству здравоохранения с точки зрения организации образовательных программ для будущих врачей. Проще говоря, в России сейчас дефицит современно обученных онкологов, способных дать пациентам максимум того, что позволяет новейшее оборудование. Эту проблему существующая государственная программа, увы, пока не решает: она финансирует закупку медицинской техники, но не подготовку специалистов, способных с ней работать. Так что почивать на лаврах рано: чтобы победить рак, России предстоит… Да, вот именно. Учиться, учиться и учиться.
Впрочем, лучше всех итоги круглого стола подвёл самый знаменитый журналист Царьграда Юрий Пронько, заметивший, что во время обсуждения "испытал давно забытое чувство гордости за тех, кто занимается крайне важным, жизненным вопросом. Все, кто сегодня собрался в студии прямого эфира, занимаются тем, чтобы люди жили. Вера врача и вера пациента в то, что рак можно победить, – это главный итог".
Читайте также:

