Рак желудка поджелудочной железы толстой или прямой кишки
Опухоли ЖКТ включают в себя целую группу различных онкологических заболеваний, которые поражают весь желудочно-кишечный тракт. К ним относят:
Причины и факторы риска ЖКТ опухолей
Науке ещё не известны причины многих типов опухолей ЖКТ, но факторы риска для каждого из типа этих заболеваний известны:
- курение;
- инфекция Helicobacter pylori;
- чрезмерное употребление алкоголя;
- увеличивающийся возраст пациента;
- диета, преимущественно состоящая из животных жиров;
- диета, состоящая из большого количества консервантов, солений и копченостей;
- хронический панкреатит;
- ожирение;
- другие.
Симптомы опухолей ЖКТ
Опухоли ЖКТ могут проявлять себя по-разному. В частности у пациента могут наблюдаться:
- боль, дискомфорт и чувствительность в области живота;
- изменения стула (частота, консистенция или форма);
- кровотечения из прямой кишки или кровь в стуле;
- вздутие живота;
- тошнота/рвота;
- ненамеренная потеря веса;
- усталость и слабость.
Это общие симптомы для всех опухолей ЖКТ, но у каждого типа этих опухолей есть и свои специфические симптомы.
Про очаговые заболевания печени рассказывает главный онколог Андрей Львович Пылев

Как ставится диагноз онкологии ЖКТ?
Постановка диагноза зависит от локализации опухоли. В первую очередь, пациенту проводят анализы, применяют методы диагностической визуализации (рентген, КТ), УЗИ, биопсию и эндоскопические методы диагностики. Как только диагноз рака подтверждается, ставится вопрос о стадии заболевания и уже потом выбирается наиболее подходящий протокол лечения.
Лечение опухолей ЖКТ
Тип и протокол лечения опухоли ЖКТ зависит от локализации, вида (из каких клеток состоит опухоль), стадии заболевания и общего состояния здоровья. Чаще всего лечение заключается в комбинации оперативного вмешательства, лучевой и химиотерапии.
Как предотвратить появление рака?
Поскольку у каждого из видов опухоли ЖКТ есть свои факторы риска, то в первую очередь стоит избегать их воздействия. Чаще всего следует изменить образ жизни, перестать курить, есть полезную пищу, заниматься спортом и не забывать проходить регулярные обследования у врачей.
Важно помнить, что скрининг (обследование с целью ранней диагностики) зачастую помогает распознать опухоль на той стадии, когда лечение может ограничиться малоинвазивным вмешательством. ВОЗ рекомендует всем людям, старше 50 лет проходить колоноскопию раз в 5 лет. Людям, которые находятся в группе повышенного риска (родственники с онкологическими заболеваниями ЖКТ, опухоли в анамнезе и т. д.), следует начинать проходить такие обследования раньше и делать их чаще. Не забывайте спрашивать у врача, о том какие методы скрининга подходят вам и как часто вам стоит проходить обследование.
Следует помнить, что даже простое изменение питания в сторону полезной здоровой пищи и избегание вредной пиши уже может помочь сохранить здоровье. Добавьте в ваш рацион фрукты, овощи и продукты, богатые клетчаткой. Употребляйте меньше соли, не переедайте жирного, жареного и копченого и больше двигайтесь.
Рекомендуем ознакомиться с другими разделами сайта:
- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
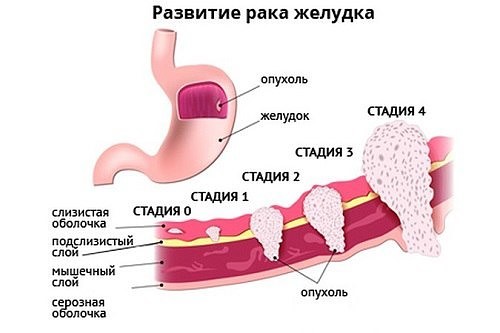
Стадии рака желудка не просто ранжирование болезни по распространению в организме, предусматривающее определённую тактику лечения, это даже больше чем прогноз на будущее. Стадия изменяет всю жизнь больного и его семьи, определяя новую модель жизни.
Между тем, обнаруженный на раннем этапе развития рак — хроническое заболевание, дающее человеку десятилетия жизни. Каждому второму пережившему лечение раннего рака желудка пациенту предстоит умереть от сердечно-сосудистого заболевания без каких-либо признаков злокачественного процесса.
Рак желудка 1 стадия
Первая стадия — это ранний рак, когда опухоль не нарушила границы слизистой оболочки, но по протяжённости может быть несколько сантиметров, главное — раковые клетки не распространились в глубину желудочной стенки.
Возможны варианты распространения:
Операция позволяет практически 95% пациентов жить дальше без каких-либо опасений и, что важно, в большинстве случаев нет необходимости в послеоперационной профилактической химиотерапии.
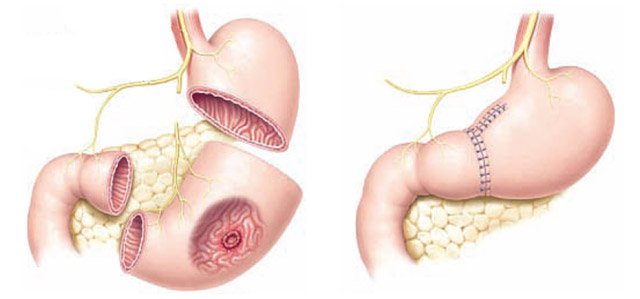
Рак желудка 2 стадия
Российская онкологическая статистика больных I и II стадий учитывает вместе, и по факту это каждый третий вновь выявленный пациент. Только при второй стадии пятилетку благополучно проживает всего 75% больных, а не более 90% как при первой.
На этом этапе заболевания большинству пациентов выполняется большая, но не обширная операция — резекция в разных модификациях, то есть удаление части органа вместе с лимфатическими узлами, кому-то потребуется полное удаление — гастрэктомия.

- при T4a возможно только N0;
- при Т1 допускается N2 и N3;
- при Т2 только N1 или N2;
- при Т3 исключительно N0 или N1.
Стадия злокачественного процесса не просто цифра для статистики, правильно установленная степень распространения гарантирует выбор оптимальной программы лечения заболевания. Правильно стадировать новообразование позволяет качественное обследование, невозможное без профессионального подхода и личного опыта специалиста.
Рак желудка 3 стадия
У каждого четвёртого пациента заболевание обнаруживают на третьей стадии, когда не во всех случаях на первом этапе возможна операция, потому что опухоль большая и поражённых метастазами лимфоузлов может быть больше 16.
Для третьей стадии характерно ранжирование по трём вариантам:
- прорастающий наружу через серозную оболочку органа процесс, но без вовлечения соседних органов, с единичным или множественным поражением лимфатического коллектора — подтип А;
- опухоль распространяется на соседние структуры и пораженных лимфоузлов не более двух, либо раковая инфильтрация в границах желудочной стенки и увеличенных лимфоузлов более трёх — подтип В;
- выходящее за пределы желудочной стенки с метастазами в большое число лимфоузлов новообразование — подтип С.
Возможность выполнения операции зависит от вовлеченности в раковый конгломерат соседних органов и сосудисто-нервных пучков. Для большинства пациентов программа лечения расширяется на химиотерапию, как до операции, так и после. Если хирургия невозможна из-за слишком большого распространения в брюшной полости, прибегают к лучевой терапии на фоне циклов ХТ.
Рак желудка 4 стадии
Четвёртая всегда означает, что есть метастазы в другие органы или по брюшине, а опухоль может быть любого размера и неважно количество поражённых злокачественными клетками лимфоузлов.
Вероятность обнаружения метастазов тем выше, чем агрессивнее процесс. Злокачественность низкодифференцированной аденокарциномы много выше, чем высокой или умеренной дифференцировки. Поэтому четвёртая стадия возможна при крошечном желудочном новообразовании низкой дифференцировки.
Симптомы рака желудка при разных стадиях
В России неразрешима проблема высокой смертности больных в течение года с момента выявления опухоли, сегодня меньше года живут почти 49% или каждый второй, а причина одна — несвоевременное обращение. Не приходят на обследование из-за того, что признаки болезни совсем не очевидны и нетипичны для злокачественного процесса.

Онкологический пациент, как правило, замечает то, что невозможно игнорировать и свидетельствует о метастатическом процессе:
- обнаруживает увеличение живота за счёт асцита, когда перестаёт сходится пояс на юбке или ремень на брюках;
- находит выпирающее из-под ложечки плотное образование;
- замечает потерю веса, потому что идеально сидевшая одежда становится слишком большой.
У многих азиатских народов карцинома желудка — наследственная болезнь, но только японцам удалось справиться со смертностью от карциномы, потому что рак выявляют исключительно ранним при регулярной, иногда и по два раза на год, гастроскопии. Гражданине Японии считают своевременное выполнение гастроскопии своей обязанностью.
Нет типичных симптомов рака желудка, но есть способ контроля за состоянием слизистой, небрежение обследованием — путь к распространённой стадии заболевания. Сделайте обследование и полгода можете спать спокойно.
- Стойко Ю. М., Вербицкий В. Г., Карачун А. М. Рак желудка: Учебное пособие. — СПб.: ВМедА, 2002. — 26 с.
- В. С. Савельев, Н. А. Кузнецов. Хирургические болезни. Том 1. М., 2006.
- М. И. Кузин, Н. М. Кузин, О. С. Шкроб и др.; под редакцией М. И. Кузина. Хирургические болезни. М.: Медицина, 2002. — 784 с.
- С. С. Харнас, В. В. Левкин, Г. Х. Мусаев. Рак желудка: клиника, диагностика, лечение. М., 2006.
Желудочно-кишечный тракт – это, безусловно, наиболее подверженная раку система нашего организма. В этом органе может где угодно развиться опухоль. При этом все онкопатологии ЖКТ опасны и имеют одинаковую особенность: на ранних стадиях признаки заболевания практически отсутствуют.

Так, например, рак в поджелудочной железе часто не выявляется до наступления стадии, когда он уже тяжело поддается лечению (опухоль увеличилась и начала распространяться).
Внешне симптомы рака проявляются желтухой у пациента, снижением веса, болями в животе, тошнотой, а также наличием жира в стуле. Если же опухоль заблокировала желчный проток в кишечник, то кал теряет свой коричневый цвет и становится бледным, а моча, наоборот, темнеет.
Кстати, в головке поджелудочной железы рак обнаруживается раньше, чем при онкопатологии других ее участков.
Рак толстого кишечника: симптомы
Рак толстого кишечника (колоректальный) стоит на втором месте в стране по количеству заболевших. Как и у патологий в других частях ЖКТ, у рака толстой кишки нет конкретных, принадлежащих лишь ему, симптомов. Кровь в кале или черный стул, постоянный запор или понос, не объяснимая ничем потеря веса, боли в заднем проходе, в желудке, вздутие живота – это не только симптомы рака, но и проявления других болезней.
Метод ранней диагностики рака
Исходя из сказанного выше, один из самых эффективных методов своевременной диагностики онкопатологии – это колоноскопия (полное визуальное обследование стенок толстого кишечника с помощью зонда).
Эта процедура позволяет не только установить состояние слизистой оболочки кишечника, но и безболезненно взять, при необходимости, во время обследования мелкие фрагменты ткани для лабораторного анализа. При обнаружении же небольших полипов их можно сразу удалить.
Если в семье есть наследственная склонность к раковым заболеваниям, такое обследование необходимо делать всем достигшим сорокалетнего возраста и проводить повторные осмотры регулярно: раз в 4-5 лет.
Какие проявления должны насторожить
Чтобы не прозевать ранние симптомы рака, необходимо быть внимательными к состоянию своего организма. Так, частые изменения в работе кишечника (запор, понос) и обнаружение следов крови в кале должны насторожить вас и заставить немедленно обратиться к врачу.

На более поздних этапах развития опухоли у больных появляется еще и ощущение неполного опорожнения и тяжести в кишечнике. Также тревожным признаком, требующим обязательного обращения к специалисту, могут являться боли при дефекации, ложные позывы на нее, ну и, конечно же, боли в прямой кишке.
Когда наиболее вероятно развитие колоректального рака
Существуют факторы риска, при которых развитие онкозаболевания наиболее вероятно. Это:
- язвенный колит (наличие воспалений и язвочек кишки);
- врожденный семейный полипоз (при нем образуются полипы на выстилке толстой кишки);
- любовь к жирной пище (регулярное потребление продуктов с большим содержанием жира, но бедных клетчаткой).
Не дожидайтесь, пока симптомы рака станут абсолютно бесспорными! Как правило, это происходит на поздних стадиях болезни. Не рискуйте и будьте здоровы!
Раковые опухоли пищеварительного тракта могут локализироваться в пищеводе, желудке и в толстом кишечнике. Онкология этого типа занимает одно из ведущих мест в статистике заболеваемости раком и смертности от него. Однако выявленное на первых стадиях заболевание поддается успешному оперативному лечению и позволяет сохранить качество жизни. Первым этапом диагностики является специфический анализ крови, определяющий наличие в ней онкомаркеров-антигенов, свидетельствующих о появлении в пищеварительной системе новообразований злокачественного типа.
Онкомаркеры желудочно-кишечного тракта
Под онкомаркерами в целом подразумеваются особые вещества, вырабатываемые организмом в ответ на появление злокачественного новообразования или продуцируемые самой опухолью в ее ходе развития и активного метастазирования. Анализ на их присутствие в биологических жидкостях дает возможность выявить рак на самых ранних стадиях, когда внешние клинические проявления незначительны и неспецифичны. Онкомаркеры используются также для оценки эффективности лечения, оценки тяжести метастазирования опухоли и прогнозирования рецидивов.
Антигены могут быть неспецифичными, то есть определяться в крови, указывая на факт запущенного процесса перерождения клеток, но не на его локализацию. Установить местонахождение очага можно при помощи второго типа онкомаркеров – специфичных. Они вырабатываются только опухолями определенного вида и облегчают последующую инструментальную диагностику.
Чтобы установить с высокой степенью достоверности, в каком именно отделе пищеварительного тракта образовалась опухоль, используются различные комбинации маркеров. Целевыми объектами являются желудок, пищевод и толстый кишечник, поскольку рак тонкой кишки диагностируется крайне редко. На ранних стадиях, как правило, он протекает практически бессимптомно и обнаруживается уже только при присоединении симптомов обтурации желчевыводящих путей и проведении углубленного обследования.

Еще до появления выраженных клинических симптомов о наличии злокачественного новообразования свидетельствует повышенное содержание в крови комбинации антигена плоскоклеточной карциномы SCCA и РЭА. Эти онкомаркеры желудочно-кишечного тракта специфичностью не отличаются, поскольку обнаруживаются и при других формах рака:
- Раково-эмбриональный антиген, сокращенно РЭА – антиген в норме продуцируемый ЖКТ плода, после рождения в организме присутствующий в очень малых концентрациях. Обнаруживается при опухолях самой разной локализации в том числе и при раке желудка. Его референсное содержание не превышает 5 нг на мл.
- SCCA обнаруживается при злокачественном перерождении эпителия не только пищевода, но и рта, легких, кожи, шейки матки, ануса. Верхняя граница нормы при анализе – 1,5 нг/мл венозной крови.
Поэтому ставить окончательный диагноз можно только после подтверждающих инструментальных исследований. Имеют значение и клинические симптомы: обильное слюноотделение, частичная непроходимость пищевода, боли за грудиной, усиливающиеся при глотании, охрипший голос, ощущение комка в горле.

Симптоматика ранних стадий рака желудка заключается в легкой форме диспепсии. Отмечаются отрыжка, тяжесть в эпигастральной области после еды, появление отвращения к продуктам определенного типа. Постоянно держится невысокая (субфебрильная) температура – до 38⁰С. В сочетании с быстрой утомляемостью и общей слабостью такие симптомы являются показаниями для определения онкомаркеров пациентам с подозрением на рак желудка. Кровь исследуется на повышенное содержание следующих антигенов:
- Гликопротеин СА 72-4 – основной онкомаркер данного заболевания. Нормальные значения его концентрации не должны быть выше 6,9 ЕД/мл, показатель выше семи – повод для полного обследования. По цифрам в результатах анализов можно судить о степени и динамике болезни. Особое значение антиген имеет для постоперационного прогнозирования рецидивов рака желудка.
- СА 19-9 – тоже белково-углеводное соединение, отсутствующее в организме взрослого здорового человека (или имеющееся в незначительном количестве – до 10 ЕД на мл). Помимо выявления самой опухоли, нужен для определения степени ееоперабельности. Так, при концентрации до 1000 ЕД новообразование успешно удаляется в половине случаев, выше этого значения – только у 5% пациентов. 10 000 ЕД означают последнюю стадию с метастазами.
- СА 242 – наиболее специфичныйонкомаркер при раке желудка 1 и 2 стадии. Угрозу рецидива после оперативного лечения позволяет выявить за 6 месяцев до его явных симптомов. Нормальные значения варьируются в пределах 0-20 ЕД на миллилитр.
- РЭА – его повышенные значения подтверждают показатели предыдущего антигена как маркера именно этого вида онкологии.
Если данное комплексное исследование на онкомаркеры дало положительные результаты, необходимо сделать полную инструментальную диагностику рака желудка.
Раковые новообразования поражают преимущественно нижние отделы кишечника: ободочную, сигмовидную и прямую кишку. Симптомы колоректального рака на ранней стадии неспецифичны. Ощущается постоянная усталость, держится невысокая (в пределах 38⁰С) температура, периодически возникают расстройства пищеварения. Далее наблюдаются проблемы с дефекацией, появляются кровь в фекалиях и боли в животе.
Какие онкомаркеры ЖКТ сдавать в этом случае:
- РЭА
- СА 242
- СА 19-9
- СА 72-4
- Tu М2-РК
Последний антиген из перечисленных выделяется из фекальных масс и не органоспецифичен. Характеризует метаболические процессы в опухолях любой локализации, позволяя отслеживать динамику роста и наступление рецидивов.
Помимо целевых онкологических патологий – карциномы желудка, пищевода и кишечника – данное исследование может обнаружить опухолевые процессы в других органах:
- РЭА определяется в повышенных количествах при раке самой разной локализации – щитовидная и молочная железы, поджелудочная железа, эндометрий, яичники, легкие, печень.
- СА 242 может указывать на онкозаболевание поджелудочной железы.
- Показатели СА 19-9 повышены, если опухоль развивается в печени, поджелудочной.
- Антиген СА 72-4 выявляется при поражении легких и яичников.
- SCCA обнаруживается в случае злокачественного перерождения плоского эпителия в зонах его локализации (полость рта, шейка матки, анус, кожа, легкие).
Ввиду такой вариабельности диагнозов, окончательный после анализа на онкомаркеры не ставится. Подтвердить или исключить болезнь можно только по результатам инструментального исследования.
Подтверждения результаты анализы крови требуют еще и потому, что количество онкомаркеров растет при доброкачественных опухолях, воспалениях и хронических болезнях. Если в соответствующих отделах пищеварительного тракта или даже в некоторых отдаленных органах имеется воспалительный процесс, активизируются и онкомаркеры при заболеваниях ЖКТ.
Например, РЭА повышается при болезни Крона, циррозе, а также панкреатите в острой либо хронической форме. СА 19-9 обнаруживается в случае холестаза или холецистита, а СА 72-4 может быть признаком бронхита, пневмонии, язвы желудка, цирроза. Tu М2-РК появляется в каловых массах при бактериальных инфекциях пищеварительного тракта, нефропатии и ревматизме.
Когда необходим анализ на онкомаркеры рака желудка
Сделать исследование нужно обязательно, если часто возникают какие-либо проблемы с пищеварением на фоне хронической усталости и температуры.
Показан анализ также тем, кто старше 40 лет или имеет в семейном анамнезе онкозаболевания. Кроме того, необходим регулярный скрининг в процессе лечения и после него. В первом случае уровень онкомаркеров информирует об эффективности лечения, а во втором – сигнализирует о приближающемся рецидиве задолго до его проявления.
Как правильно сдавать онкомаркеры на рак желудка
Перед сдачей крови на онкомаркеры требуется определенная подготовка. Прежде всего, необходимо вылечить все хронические и острые воспалительные процессы в организме, на которые антигены тоже реагируют повышением. За три дня до визита в лабораторию нельзя употреблять спиртное, а за сутки – принимать любые медикаменты, включая даже витаминные комплексы.
А когда делать анализ на онкомаркеры? Взятие крови производится с утра, при этом последний прием пищи должен быть накануне. С того же времени не следует курить, чтобы полученные данные были максимально достоверными. Результатов придется подождать несколько дней: обычно обработка занимает от 1 до 3 суток. Исследование кала на антиген Tu М2-РК длится неделю.
Рак поджелудочной железы – это злокачественная опухоль, развивающаяся в протоках или эпителии железистой ткани поджелудочной железы, отличающаяся неблагоприятным прогнозом и агрессивным течением, приводящая к серьезным нарушениям эндокринной и экзокринной функции органа.
Причины возникновения
Согласно исследованиям, рак поджелудочной железы чаще встречается у мужчин, чем у женщин, но окончательная и однозначная причина данной злокачественной опухоли не установлена, однако известно, что риск заболевания увеличивается с возрастом пациента. Есть некоторые факторы и заболевания, которые могут влиять на формирование рака поджелудочной железы, а именно:
• незаживающие или плохо леченные язвы;
• чрезмерное употребление крепких алкогольных напитков (особенно в сочетании с курением);
• диета – развитию рака поджелудочной железы способствует употребление большого количества животных жиров, углеводов;
• загрязнение окружающей среды;
• контакт с пестицидами, бензидином и метиленхлоридами.
Кроме того, опухолевое наследование играет важную роль. Считается, что рак поджелудочной железы является заболеванием, приобретенным обусловленной мутацией гена. Мутантные гены приводят к неконтролируемому размножению клеток, теряя при этом функцию восстановления поврежденных фрагментов ДНК. Выявление дефектных генов у данного пациента позволяет проводить соответствующие процедуры и диагностику.
Симптомы и течение рака головки поджелудочной железы
Рак головки поджелудочной железы по клинической картине значительно отличается от рака остальной части железы. Преобладающим и даже постоянным симптомом рака головки надо считать упорную тяжелую желтуху и кахексию. Часто наблюдаются диспепсические желудочно-кишечные явления, боли, асцит, прощупываемая опухоль; гораздо реже – гликозурия.
Начало заболевания, как всегда при раках внутренних органов, скрытно. Иногда отмечаются легкие диспепсические явления со стороны желудка или кишечника. Вначале чаще бывает склонность к запорам, чем к поносам, которые могут выступить на первый план в дальнейшем течении болезни. В некоторых случаях больные жалуются на тяжесть в области желудка или в правом подреберье. Однако ощущения тяжести вначале носят неопределенный характер и никоим образом не могут быть названы болевыми. Довольно скоро появляется желтуха, заметная вначале лишь на соединительной оболочке глаз. Затем она становится видна на лице, животе, туловище и конечностях. Раз появившись, желтуха не может значительно ослабеть и тем более, исчезнуть; напротив, она день ото дня становится все более выраженной. В итоге кожа получает особый темный желтовато-оливковый цвет, сильнее всего выраженный на лице. Этот цвет кожи на исхудавшем больном настолько характерен, что иногда позволяет сделать вероятное распознавание даже на расстоянии.
В период сильно выраженной желтухи обычно можно отметить увеличение печени и более или менее растянутый желчный пузырь, в виде напряженной грушевидной опухоли, лежащей непосредственно под печенью. Параллельно с развитием желтухи, довольно быстро обесцвечиваются испражнения. Иногда появляется жировой стул. Наряду с нейтральным жиром можно найти большое количество жирных кислот и мыл. Присутствие последних химических образований имеет место лишь в поздних периодах болезни, при больших разрушениях железы; они обусловливают едкий зловонный запах испражнений. Все эти кишечные явления развиваются при раке головки поджелудочной железы гораздо реже, чем при хроническом воспалении железы, которое в конце концов ведет к сильному развитию соединительной ткани и к гибели деятельных элементов железы.
При сравнительно быстром развитии рака, занимающего к тому же лишь часть паренхимы, большая часть железы продолжает функционировать как экскреторный и инкреторный орган. Это последнее обстоятельство делает совершенно понятным редкое появление гликозурии при раке головки поджелудочной железы.
Закрытие желчного протока и обусловленная им застойная желтуха появляется в сравнительно раннем периоде болезни, сдавление же воротной вены вызывается только сильно разросшейся опухолью. Это ведет к появлению асцита и к увеличению селезенки. Крайне редко наблюдается отек нижней половины тела вследствие сдавления нижней полой вены. Вообще асцит относится к поздним симптомам болезни, развивается после появления желтухи. У истощенных больных можно иногда прощупать твердую бугристую опухоль соответственно головке поджелудочной железы.
В далеко зашедших случаях определяются метастазы в разных органах и особенно в печени. Вероятно, начинающейся кахексией следует объяснить наблюдаемое обыкновенно отсутствие свободной соляной кислоты в желудочном соке. В далеко зашедших случаях присоединяются черные испражнения вследствие большого присутствия измененной крови. В одних случаях это явление зависит от прямого перехода рака на двенадцатиперстную кишку или желудок и кровотечения из образовавшейся язвы слизистой оболочки. В других при вскрытии не находят изменений со стороны слизистой желудка и 12-перстной кишки.
Течение болезни довольно быстрое. Рак головки поджелудочной железы ведет к смерти в более короткий срок, чем рак других органов. Это, между прочим, зависит от того, что к чисто раковой кахексии присоединяется истощение от отсутствия в кишках двух важных пищеварительных жидкостей: желчи и поджелудочного сока, а кроме того, от быстро нарастающих изменений в паренхиме печени и присутствия в тканях организма и в крови элементов желчи. Продолжительность болезни считается месяцами и сравнительно редко заходит за один год.
Симптомы и течение рака тела и хвоста поджелудочной железы
Клинические симптомы рака тела и хвоста поджелудочной железы значительно отличаются от симптомов рака головки. При поражении тела или хвоста не вовлекается в процесс общий желчный проток, воротная вена, и также часть вирзунгиева проток а на протяжении от новообразования до двенадцатиперстной кишки. Поэтому не наблюдается желтухи, обесцвеченного или жирового стула; асцит может появиться только в поздних стадиях при метастазах в брюшной полости. Зато поражение средней части, как правило, вызывает чрезвычайно сильные боли в глубине надчревья вследствие близости солнечного сплетения. Эти боли в некоторых случаях постоянные, в других – перемежающиеся, зачастую они достигают чрезвычайной интенсивности. Раз появившись, они не покидают больного до смерти; иррадиируют в левое подреберье, в пространство между лопатками. Они усиливаются от движений, от приема пищи и несколько ослабляются от наклонения тела вперед, так как при таком положении поджелудочная железа и раковая опухоль меньше давят на аорту и солнечное сплетение.
Опухоль тела железы, если она прощупывается, обычно передает пульсацию аорты. Сдавливая селезеночную вену, опухоли тела вызывают иногда припухание селезенки. Опухоли тела и хвоста поджелудочной железы легко переходят на заднюю стенку желудка и на большую кривизну, вызывая соответствующие симптомы со стороны желудка. С хвостовой части рак может перейти на забрюшинную клетчатку, надпочечник и почку.
Патологическая анатомия
В отношении локализации различают раковые поражения головки железы, тела и хвоста. Поражения головки встречаются чаще всего, реже всего – хвоста.
При раке головки железы находят бугристую опухоль величиной не более апельсина (обычно гораздо меньших размеров). Опухоль плотно приращена к прилежащей части двенадцатиперстной кишки. Часто бывает поражена внешняя часть стенки 12-перстной кишки, а также и задняя стенка привратника, который в таких случаях спаивается с первичным гнездом. При ощупывании вся эта масса представляется очень плотной, даже твердой, при разрезе часто хрустит под ножом.
Поражая головку железы, рак всегда почти затрагивает и проходящие в толще поджелудочной железы панкреатический проток и общий желчный проток , чаще у места их слияния. Поэтому при вскрытиях находят как изменения в печени, связанные с задержкой желчи, так и изменения в остальной части железы вследствие закрытия просвета ее протока. Все крупные желчные пути выше места сужения оказываются расширенными: желчный пузырь растянут переполняющей его желчью. Желчные ходы в печени также расширены, при уколах паренхимы вытекает желчь. Сама печень или нормальных размеров, или слегка увеличена.
Вторичные изменения в поджелудочной железе могут быть или того же характера, что и в печени, или другого. В первом случае вирзунгов проток , а иногда и самые мелкие протоки растянуты бесцветной водянистой жидкостью; расширение протоков бывает в виде отдельных боковых бухтообразных углублений, вследствие чего вирзунгов проток приобретает крайне неправильные очертания, а вся железа представляется иногда как бы кистозно измененной. Рядом с этим замечается (особенно под микроскопом) развитие соединительной ткани около протоков. В других случаях не находят расширения протоков железы: тогда паренхима железы является атрофированной, а межуточная соединительная ткань – разросшейся; исходным пунктом разрастания служит соединительная ткань, облегающая протоки железы. Среди атрофированной части поджелудочной железы иногда находят, под микроскопом, начинающиеся раковые прорастания; реже раковое новообразование успевает захватить всю или почти всю железу.
Рак поджелудочной железы распространяется по соседству, инфильтрирует забрюшинную клетчатку и поражает лимфатические пути. Возможен переход процесса на брюшину и лимфатические железы в разных областях тела. Рак хвоста иногда переходит на левый надпочечник. В других случаях опухоль переходит на 12-перстную кишку, желудок и ободочную кишку.
Очень нередко наблюдается сдавление воротной вены раком, исходящим из головки железы. Это сдавление ведет к образованию асцита. Сдавление общего желчного протока обусловливает желтуху, сдавление нижней полой вены ведет к асциту и отеку нижней половины тела. Наблюдали также сдавление чревной (утробной) артерии, грудного протока и даже аорты. Прижатие селезеночной вены вызывает увеличение размеров селезенки.
Вторичные раки поджелудочной железы возникают из соседних органов (желудок, 12-перстная кишка, желчные пути и желчный пузырь), распространяясь на железу путем увеличения (роста) первичного очага поражения ; реже они возникают гематогенным путем из отдаленных органов, пораженных раковым процессом (грудная железа, бронхи, предстательная железа и т. д.).
Диагностика
Диагноз рака головки поджелудочной железы не считается трудным. Быстро нарастающая желтуха, увеличение желчного пузыря, быстрое похудание – вот главные симптомы для диагностики. Однако диагноз по упомянутым признакам ставится лишь в поздних стадиях болезни. Распознавание вначале или невозможно или в лучшем случае угадывательно.
Рак тела поджелудочной железы диагностируется главным образом по характерным болям и пульсирующей опухоли.
Рак хвостовой части поджелудочной железы наиболее труден для распознавания, так как он не дает характерных симптомов; о нем можно предполагать лишь в тех случаях, когда опухоль достигает значительной величины и прощупывается в области хвоста железы.
При постановке диагноза рака головки поджелудочной железы надо принимать во внимание другие заболевания, вызывающие желтуху и обесцвечивание испражнений. Труднее всего дифференцировать между хроническим панкреатитом головки и раком, в особенности у пожилых лиц. Даже на операции не всегда удается с точностью установить различие между этими двумя заболеваниями, так как иногда при хроническом панкреатите поджелудочная железа представляется в виде плотной опухоли, спаянной с окружающими тканями.
Панкреатит головки поджелудочной железы в большинстве случаев вызывается поражением желчных путей. Долгое существование желчнокаменной болезни ведет обыкновенно к сморщиванию желчного пузыря. Поэтому отсутствие увеличения желчного пузыря при исследовании желтушного больного говорит скорее за хронический панкреатит, а растяжение пузыря за новообразование головки. Воспалительный процесс может значительно изменяться в своей интенсивности, поэтому и степень желтухи может сильно колебаться, чего обычно не бывает при новообразованиях головки. Наконец, повышение температуры больше свойственно воспалительным процессам, чем опухолям.
При раке головки поджелудочной железы температура может быть нормальной, субнормальной в периоде кахексии и слегка повышенной при больших опухолях, в особенности при прорастании в желудок или 12-перстную кишку. Камни общего желчного протока легко отличаются по характерному симптомокомплексу: параллельно и быстро нарастающие большой подъем температуры, желтуха и боли. Труднее отличить рак головки от рака на протяжении печеночного и общего желчного протоков. Рак на месте перехода печеночного в желчный проток вызывает, также как и поражение головки, полную задержку желчи, а также увеличение желчного пузыря от скопления в нем слизи.
Для дифференциальной диагностики может оказаться полезным количественное определение диастазы в крови или моче: при задержке диастазы в поджелудочной железе при раке головки этот фермент в увеличенном количестве всасывается из железы в кровь, что, конечно, не может иметь места при опухолях печеночного и желчного протоков. Надо, однако, заметить, что при высоких степенях поражения поджелудочной железы и атрофии ее паренхимы количество диастазы в крови не увеличивается: напротив, оно даже может оказаться уменьшенным против нормы. Еще труднее провести различие между раком головки и раком Фатерова сосочка; в некоторых случаях присутствие крови в испражнениях может скорее указывать на рак сосочка. Рак тела железы можно смешать с раковым поражением желудка, язвой желудка и табетическими болями.
При диагностике могут быть задействованы следующие виды инструментальных и лабораторных методов исследований:
• компьютерная томография (оценка степени изменения);
• тонкоигольная биопсия (с учетом окончательного диагноза);
• лапароскопия с биопсией и лапароскопическим ультразвуком;
Эти исследования, помимо подтверждения того, что имеется дело с раком поджелудочной железы, также позволяют оценить степень тяжести заболевания и состояние других органов (возможные метастазы). Кроме того, важно диагностировать опухолевые маркеры, типичные для рака поджелудочной железы, в частности CA19-9, который повышен у большинства пациентов.
Лечение
Единственным целесообразным методом лечения рака поджелудочной железы является операция. Однако такая операция возможна только у 20% пациентов.
У некоторых пациентов с пограничной хирургической опухолью поджелудочной железы может быть проведено неоадъювантное лечение, которое призвано облегчить хирургическое вмешательство и улучшить прогноз лечения пациентов.
Лечение метастатической болезни (генерализованного заболевания) основано на химиотерапии. Общее состояние больного является решающим фактором при выборе лечения.
Почти 80% пациентов с раком поджелудочной железы обращаются к врачу слишком поздно, тогда остается только паллиативное лечение, которое улучшает качество жизни и облегчает неприятные симптомы. Тип и объем операции зависит от локализации опухоли и тяжести заболевания. Во время операции разрушаются нервы висцерального сплетения, благодаря чему боль значительно уменьшается. Другой метод – декомпрессия желчевыводящих и пищеварительных путей путем соединения желчных протоков с кишечником. Если операция невозможна, пациент принимает сильные обезболивающие препараты.
Во время лечения пациенту показаны частые приемы пищи, содержащие большое количество калорий и белков, но с низким содержанием жира. Кроме того, важно правильное орошение и введение ферментов поджелудочной железы. В некоторых случаях парентеральное питание также необходимо.
Читайте также:





