Рак влагалища клинические рекомендации
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2018
Профессиональные ассоциации
- Ассоциация онкологов России
- Российское общество клинической онкологии
Оглавление
1. Краткая информация
Плоскоклеточный рак влагалища – злокачественное новообразование из покровного плоского эпителия влагалища.
Этиология и патогенез неясны из-за низкой заболеваемости.
Предполагается общность с этиопатогенезом рака вульвы и шейки матки, за исключением светлоклеточной аденокарциномы влагалища, обусловленной воздействием ДЭС, применявшегося для сохранения беременности в 1940-1950-х.
Возможные факторы риска:
- инфицирование HPV, HSV–2 и HIV с остроконечными кондиломами;
- постменопаузальная гипоэстрогения;
- тяжелые хронические сенильные кольпиты;
- инволютивные, дистрофические посткастрационные и возрастные процессы;
- хронические неспецифические вагиниты;
- 10-30 лет после сочетанной лучевой терапии рака шейки матки
В США в 2016 году 4 620 случаев ЗНО влагалища и 950 смертельных исходов.
Первичный рак влагалища 1% среди ЗНО женских половых органов.
Частота метастатическое поражение влагалища:
- При всех ЗНО до 20%
- рак эндометрия и хориокарциномы 24 - 55%
- рак шейки матки 33%
- рак мочевого пузыря и почек 5%
- рак прямой кишки 2%
- рак молочной железы 1%
- рак яичников 1%.
Почти 90% составляет плоскоклеточный рак влагалища.
С52 – злокачественное новообразование влагалища
Международная морфологическая классификация рака влагалища
1. Эпителиальные опухоли
1. Плоскоклеточный рак (эпидермоидный) (8070/3)
2. Аденокарцинома (8140/3)
а) цилиндроклеточный тип;
б) эндометриодная аденокарцинома (8380/3);
в) светлоклеточная (мезонефроидная) аденокарцинома (8310/3).
1. Неэпителиальные опухоли
III. Смешанные опухоли
1. Опухоли меланообразующей системы
2. Прочие опухоли
3. Вторичные опухоли.
4. Неклассифицируемые опухоли.
Международная клиническая классификация по TNM (2010) и стадиям FIGO (2009)
Т0 Первичная опухоль не определяется
Тis Преинвазивная карцинома
T1 (I по FIGO) Ограничена влагалищем
T2 (II) Вовлекает паравагинальные ткани без распространения на стенки таза
Т3 (III) Распространяется на стенки таза
T4 (IVA) Распространяется на слизистую мочевого пузыря или прямой кишки и/или выходит за пределы малого таза
T4 (IVB) Отдаленные метастазы
N - регионарные лимфатические узлы
Верхние 2 /3 влагалища: N1 в тазовых лимфатических узлах
Нижние 2/3 влагалища - в паховых лимфоузлах
- N1 с одной стороны
- N2 с обеих сторон
Группировка по стадиям рака влагалища (FIGO и TNM)
I стадия: TisN0M0; T1N0M0
II стадия: T2N0M0
III стадия: Т3N0M0; T1N1M0; T2N1M0; T3N1M0
IVA стадия: T4NлюбаяM0
IVB стадия: ТлюбаяNлюбаяM1
2. Диагностика
Выявление факторов, влияющих на выбор тактики лечения.
Общее физикальное обследование
Врачебный гинекологический осмотр:
- осмотр и пальпация вульвы
- осмотр влагалища с зеркалами Симпсона, но не зеркала Куско, плохо визуализирующего переднюю и заднюю стенки
- осмотр шейки матки в зеркалах
- бимануальное исследование
- пальпация периферических лимфоузлов.
Критерии рака влагалища:
- первичный очаг располагается только во влагалище;
- интактные эпителий шейки и канала шейки матки, эндометрий;
- может быть бессимптомным.
- Мазки-отпечатки с опухоли для цитологического и/или морфологического исследования.
- Мазки с шейки матки и цервикального канала
- Аспирационная биопсия эндометрия с цитологическим и морфологическим исследованиями.
- Биопсия опухоли с морфологическим исследованием - главный диагностический критерий.
- Пункция увеличенных лимфоузлов с цитологическим исследованием.
- Гистологическое исследование хирургически удаленного опухолевого препарата
Оценка распространенности опухолевого процесса
- Вульвоскопия.
- Вагиноскопия- наиболее простой метод визуализации опухоли.
- Кольпоскопия.
Зоны УЗИ:
- органы малого таза
- брюшная полость (надпочечники - при аденокарциноме)
- пахово-бедренные и забрюшинные лимфоузлы
- надключичные л/у (метастазы аденокарциномы).
При распространенных стадиях:
- цистоскопия;
- ректороманоскопия;
- экскреторная внутривенная урография.
При подозрении на метастатический характер ЗНО:
- раздельное диагностическое выскабливание слизистой матки и цервикального канала;
- обследование молочных желез;
- обследование яичников и других органов.
3. Лечение
Лучевая терапия - основной метод радикального лечения.
Хирургическое лечение возможно при небольшом размере первичной опухоли.
TisN0M0 стадия
- VAIN I – мониторинг;
- VAIN II и III - зависит от распространенности:
- лазерная хирургия;
- широкая локальная эксцизия с/без пересадки кожного лоскута;
- частичная/полная вагинэктомия с/без пересадки кожного лоскута;
- ХТ;
- внутриполостная ЛТ.
T1N0M0 (I) стадия
Сочетанная ЛТ;
Внутриполостная ЛТ - при поверхностном росте 2 каждый 21 день;
Оптимальный объем ХТ с интервалом 3 недели:
- паклитаксел 175 мг/м² + цисплатин 75 мг/м² в 1 день;
- паклитаксел 175 мг/м 2 + карбоплатин AUC 5-6 в 1 день;
- цисплатин 50 мг/м 2 в 1 день + гемцитабин 1000 мг/м2 в 1,8 дни;
- кселода 2500 мг/м 2 1-14 дни.
При распространенном раке - ЛТ на фоне сенсибилизирующей ХТ, как при плоскоклеточном раке шейки матки:
- цисплатин 50 мг/м 2 раз в неделю;
- химиотерапия, схожая с режимами при РШМ.
При болевом синдроме:
- ДГТ,
- медикаментозная терапия в зависимости от его причины.
4. Реабилитация
По общим принципам реабилитации пациентов после хирургических вмешательств и/или ХТ, и/или ЛТ.
5. Профилактика
Наблюдение после завершения лечения:
1.консультации каждые 3 месяца 2 года;
2. каждые 6 месяцев до 5 лет после лечения;
3. каждый год после 5 лет;
4. при появлении жалоб.
При высоком риске прогрессирования можно сократить интервал между обследованиями.
Задача наблюдения - раннее выявление прогрессирования заболевания.
Плоскоклеточный рак влагалища
- • Ассоциация онкологов России
Оглавление
- Ключевые слова
- Список сокращений
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
Ключевые слова
- Рак влагалища
- Плоскоклеточный рак влагалища
- Хирургическое лечение
- Лучевая терапия
- Химиотерапия
Список сокращений
РВл – рак влагалища
ПлРВл – плоскоклеточный рак влагалища
ЛТ – лучевая терапия
ЭКГ – электрокардиография
в/в - внутривенно
в/м - внутримышечно
ВОЗ - всемирная организация здравоохранения
Гр - грей
ЕД - единицы
КТ - компьютерная томография
ЛТ - лучевая терапия
ХТ - химиотерапия
МРТ - магнитно-резонансная томография
ПЭТ - позитронно –эмиссионная томография
РД - разовая доза
СД - суммарная доза
РШМ - рак шейки матки
УЗДГ - ультразвуковое допплерография
УЗИ - ультразвуковое исследование
ЭКГ - электрокардиограмма
ЭхоКГ – эхокардиография
AJCC – Американским объединенным комитетом по раку
GTV – непосредственный опухолевый объем (макроскопически визуализируемый)
CTV – клинический объем мишени
PTV – планируемый опухолевый объем
FIGO – Международная Федерация Гинекологов и Акушеров
IMRT - лучевая терапия с модулированной интенсивностью
TNM - Международная классификация стадий злокачественных новообразований
VAIN - интраэпителиальная неоплазия влагалищал/узлы – лимфатические узлы
1. Краткая информация
1.1 Определение
Плоскоклеточный рак влагалища – злокачественное новообразование, возникающие из покровного плоского эпителия влагалища женщины.
1.2 Этиология
Этиология и патогенез рака влагалища во многом остаются неясными, в первую очередь из-за низких показателей заболеваемости. С учетом единого эмбриогенеза вульвы, влагалища и шейки матки из урогенитального синуса предполагается, что они имеют общие этиологию и патогенез [1]. Однако абсолютно отождествлять эти опухоли нельзя. Исключение составляет светлоклеточная аденокарциномы влагалища — её возникновение связано с воздействием ДЭС. ДЭС применяли в 40–50 - х годах для сохранения беременности у женщин группы высокого риска.
В патогенезе РВл возможную отрицательную роль играют следующие факторы:
· инфицирование женщины в течение жизни вирусами HPV, HSV–2 и HIV с проявлением в виде остроконечной кондиломы;
· тяжелые хронические сенильные кольпиты;
· инволютивные, дистрофические посткастрационные и возрастные процессы;
· хронические неспецифические вагиниты;
· канцерогенный эффект лучевой терапии в развитии рака влагалища подтверждается многочисленными сообщениями о возникновении плоскоклеточного рака влагалища через 10-30 лет после сочетанной лучевой терапии рака шейки матки;
· светлоклеточный рак влагалища у девочек и молодых женщин связывают с трансплацентарным карциногенезом (использованием 17 ?-эстрадиола и диэтилстильбэстрола их матерями для лечения различных осложнений беременности).
1.3 Эпидемиология
В США в 2016 году выявлено 4620 новых случаев злокачественной патологии влагалища и 950 смертельных исходов [2]. Первичный рак влагалища — редко встречающаяся опухоль. В структуре заболеваемости злокачественными новообразованиями женских половых органов первичный рак влагалища составляет около 1%. Вместе с тем метастатическое поражение влагалища встречается значительно чаще (до 20%) и является результатом распространения следующих злокачественных новообразований: рака эндометрия и хориокарциномы (24 - 55%), рака шейки матки (33%), мочевого пузыря и почек (5%), прямой кишки (2%), молочной железы (1%) и яичников (1%). Почти 90% всех гистологических типов злокачественных опухолей влагалища приходится на плоскоклеточный рак [3].
1.4 Кодирование по МКБ 10
С52 – злокачественное новообразование влагалища
1.5 Классификация
Международная морфологическая классификация рака влагалища
I. Эпителиальные опухоли
- Плоскоклеточный рак (эпидермоидный)
- Аденокарцинома
а) цилиндроклеточный тип;
б) эндометриодная аденокарцинома;
в) светлоклеточная (мезонефроидная) аденокарцинома.
II. Неэпителиальные опухоли
III. Смешанные опухоли
- Опухоли меланообразующей системы
2. Прочие опухоли
IV. Вторичные опухоли.
V. Неклассифицируемые опухоли.
В таблице 1 представлено стадирование плоскоклеточного рака влагалища по двум классификациям TNM (7-е издание, 2010) и FIGO (2009). Классификация применяется только для первичного рака влагалища. Опухоли во влагалище метастатического характера должны быть исключены. Должно быть гистологическое подтверждение диагноза. Опухоль влагалища, распространяющаяся на вульву, должна быть классифицирована как рак вульвы.
Таблица 1. Международная клиническая классификация рака влагалища по критерию TNM (2010) и стадиям комитета FIGO (2009)
TNM
FIGO
Объем поражения
Первичная опухоль не определяется
Опухоль ограничена влагалищем
Опухоль вовлекает паравагинальные ткани, но не распространяется на стенки таза
Опухоль распространяется на стенки таза
Опухоль распространяется на слизистую оболочку мочевого пузыря или прямой кишки и/или выходит за пределы малого таза
N — регионарные лимфатические узлы
Недостаточно данных для оценки состояния регионарных лимфатических узлов
Нет признаков поражения метастазами регионарных лимфатических узлов
Верхние 2 /3 влагалища
Метастазы в тазовых лимфатических узлах
Нижние 2/3 влагалища
Метастазы в паховых лимфатических узлах с одной стороны
Метастазы в паховых лимфатических узлах с обеих сторон
М — отдаленные метастазы
Недостаточно данных для определения отдаленных метастазов
Нет признаков метастазов
Имеются отдаленные метастазы
Таблица 2. Группировка по стадиям рака влагалища (FIGO и TNM)
Стадии
Т
N
M
2. Диагностика
2.1 Жалобы и анамнез
- Рекомендуется сбор жалоб и анамнеза у пациентки с целью выявления факторов, которые могут повлиять на выбор тактики лечения [4].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – IIb)
2.2 Физикальное обследование
- Рекомендуются общее физикальное обследование и врачебный гинекологический осмотр [5,6,7].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
Комментарии: осмотр и пальпация вульвы, осмотр влагалища с использованием зеркал Симпсона, поскольку при использовании зеркала Куско некоторые зоны влагалища (передняя и задняя стенки) плохо просматриваются, осмотр шейки матки в зеркалах, бимануальное исследование, пальпация периферических лимфатических узлов.
В диагностике первичного рака влагалища должны учитываться следующие критерии:
· первичный очаг опухоли должен располагаться только во влагалище;
· эпителий шейки матки, канала шейки матки, эндометрия должен быть интактным (негативная аспирационная биопсия);
· первичный рак влагалища может иметь бессимптомное течение [3].
2.3 Инструментальная диагностика
- Рекомендуется выполнить взятие мазков-отпечатков с опухоли с цитологическим и/или морфологическим исследованием; и/или биопсию опухоли с морфологическим исследованием; пункцию увеличенных лимфатических узлов с цитологическим исследованием; гистологическое исследование хирургически удаленного опухолевого препарата [5, 6, 7].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – Ib)
Комментарий: выполнение биопсии опухоли и ее морфологическое исследование - главный диагностический критерий при плоскоклеточном раке влагалища.
- Рекомендуется взятие мазков с шейки матки и цервикального канала и проведение аспирационной биопсии эндометрия с цитологическим и морфологическим исследованиями [5, 6, 7].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – IIb)
Комментарий: взятие мазков – обязательный метод исследования пациенток при подозрении на опухоль щейки матки, проведение аспирационной биопсии эндометрия – при подозрении на патологию эндометрия.
- Рекомендуется выполнить вульвоскопию, вагиноскопию и кольпоскопию [5,6,7].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
Комментарий: выполнение вагиноскопии – наиболее простой метод визуализации опухолевого образования вульвы.
- Рекомендуется выполнить ультразвуковое исследование (УЗИ) органов малого таза, брюшной полости (надпочечники - при аденокарциноме влагалища), пахово-бедренных и забрюшинных лимфоузлов (в первую очередь – подвздошных л/узлов), надключичных л/у (метастазы аденокарциномы влагалища) для оценки распространенности опухолевого процесса [5,6,7].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
Комментарий: УЗИ – метод визуализации распространенности опухолевого процесса в брюшной полости, полости малого таза, а также в регионарных и отдаленных л/узлах.
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – IIb)
- Рекомендуется выполнить цистоскопию и ректороманоскопию при распространенных стадиях РВл [8].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
- Рекомендуется выполнить раздельное диагностическое выскабливание слизистой оболочки матки и цервикального канала при подозрении на метастатический характер РВл [8].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
- Рекомендуется выполнить обследование молочных желез, яичников и других органов при подозрении на метастатический характер РВл [8].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
- Рекомендуется выполнить экскреторную внутривенную урографию (при местнораспространенном раке или при наличии жалоб) [8].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
3. Лечение
- Рекомендуется лучевая терапия как основной метод радикального лечения больных раком влагалища. Хирургическое лечение возможно при небольшом размере первичной опухоли [9, 10].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
- Рекомендуется при плоскоклеточном рака влагалища TisN0M0 стадии: лечение VAIN I – мониторинг; лечение VAIN II и III зависит от распространенности процесса.
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
Комментарий: лазерная хирургия; или широкая локальная эксцизия с/без пересадкой кожного лоскута; или частичная/полная вагинэктомия с/без пересадки кожного лоскута; или химиотерапия; или внутриполостная ЛТ.
- Рекомендуется при плоскоклеточном раке влагалища T1N0M0 (I) стадии проведение сочетанной ЛТ; проведение внутриполостной ЛТ (брахитерапия) в самостоятельном варианте - преимущественно при локальных опухолях [11].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств– IV)
Комментарий:
- вид брахитерапии выбирается с учетом распространения опухолевого процесса и локализации;
- внутриполостная лучевая терапия проводится в случаях поверхностного роста опухоли влагалища ( Пациентка с подозрением на рак влагалища (КОД МКБ 10: С52)

Влагалище — орган женской репродуктивной системы, который представляет собой канал, соединяющий шейку матки с вульвой (наружными женскими половыми органами). Его стенка состоит из мышц, снаружи покрыта оболочкой из соединительной ткани, изнутри выстлана слизистой оболочкой. В среднем длина влагалища у взрослых женщин по передней стенке составляет 7,5 см, по задней — 9 см. Спереди к влагалищу примыкает мочеиспускательный канал и мочевой пузырь, сзади — прямая кишка.
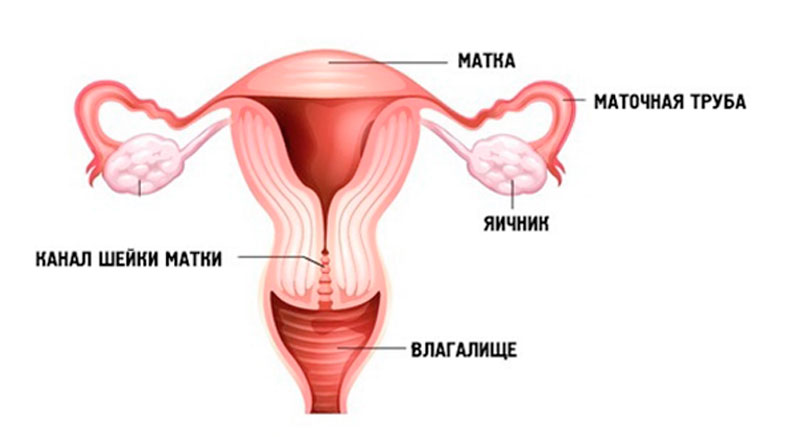
Рак стенки влагалища — довольно редкая злокачественная опухоль.
Виды и стадии рака влагалища
В зависимости от гистологического строения, выделяют два типа рака влагалища:
- Чаще всего встречается плоскоклеточный рак влагалища. Он получил свое название за то, что развивается из плоскоклеточного эпителия, выстилающего орган изнутри. Такие злокачественные опухоли обычно растут медленно, редко прорастают в соседние органы и дают отдаленные метастазы.
- Реже встречаются более агрессивные аденокарциномы. Они происходят из железистых клеток, которые вырабатывают слизь. Аденокарциномы чаще, чем плоскоклеточный рак влагалища, прорастают в соседние органы, распространяются в лимфатические узлы и дают метастазы.
Стадии рака влагалища:
- На 1 стадии опухоль имеет диаметр до 2 см (IA) или больше (IB), но не прорастает за пределы влагалища.
- На 2 стадии опухоль имеет диаметр до 2 см (IIA) или больше (IIB) и прорастает в соседние ткани.
- На 3 стадии опухоль сильнее прорастает в соседние ткани и распространяется в регионарные лимфоузлы.
- Рак влагалища 4 стадии характеризуется прорастанием в прямую кишку, мочевой пузырь, либо за пределы таза (IVA), или наличием отдаленных метастазов (IVB).
Причины рака влагалища
До 75% случаев рака влагалища и шейки матки связаны с инфекцией вирусом папилломы человека (ВПЧ). Существуют разные типы вирусов, они могут вызывать бородавки на руках и ногах, губах, языке, кондиломы в области половых органов. Некоторые типы возбудителей способны приводить к злокачественной трансформации клеток.
Другие факторы риска рака влагалища у женщин:
- Возраст. В 85% случаев плоскоклеточные карциномы развиваются у женщин старше 40 лет. Почти половина случаев приходится на женщин старше 70 лет.
- Вагинальный аденоз — состояние, при котором в слизистой оболочке влагалища появляются участки, выстланные железистыми клетками, характерными для шейки матки, матки и фаллопиевых труб. Риск рака при этом повышен незначительно, и все же такие женщины нуждаются в повышенном внимании со стороны врачей-гинекологов. По статистике вагинальный аденоз встречается у 40% женщин.
- Рак и предраковые изменения шейки матки повышают риск плоскоклеточного рака влагалища. По мнению большинства исследователей, это связано с тем, что рак влагалища и шейки матки имеют схожие факторы риска. Иногда рак влагалища возникает после рака матки.
- Курение вредит не только легким. Она повышает риск рака влагалища в два раза.
- Употребление алкоголя. Одно из недавних исследований показало, что самый низкий риск рака влагалища отмечается среди женщин, которые вообще не употребляют спиртное.
- ВИЧ-инфекция. Согласно данным некоторых исследований, вирус иммунодефицита также повышает риски.
- Существует такое состояние, как пролапс матки: при этом матка опускается и выпадает во влагалище. Патологию можно лечить хирургическим путем или с помощью колец-пессариев. Есть некоторые данные о том, что длительное ношение пессария может приводить к хроническому раздражению влагалища, которое, в свою очередь, повышает риск рака. Эти данные не имеют достоверных подтверждений.

Наличие какого-либо фактора риска или даже сочетания разных факторов еще не гарантирует того, что у женщины обязательно возникнет рак. В то же время, иногда онкологические заболевания возникают у женщин, у которых нет вообще ни одного фактора риска из этого списка.
Симптомы рака влагалища
На ранних стадиях симптомы обычно отсутствуют. Зачастую первым проявлением становятся вагинальные кровотечения, не связанные с месячными. Однако, этот симптом неспецифичен, он встречается и при других патологиях, например, при подслизистых миомах — доброкачественных образованиях в мышечном слое стенки матки.
Другие признаки рака влагалища также неспецифичны и встречаются при других патологиях:
- Чувство дискомфорта и боль во время полового акта.
- Выделения из влагалища.
- Уплотнение, узел, образование во влагалище.
- Боли в области таза.
- Болезненные мочеиспускания.
- Запоры.
Последние три симптома из списка, как правило, встречаются на поздних стадиях, когда опухоль распространилась за пределы влагалища.
Возникновение любых вышеупомянутых проявлений — не повод для паники, но однозначно повод обратиться к врачу в самое ближайшее время. Скорее всего, это не рак. Но вы не узнаете точно, пока не пройдете обследование.
Методы диагностики
Обследование начинается с осмотра гинеколога и PAP-теста (другие названия — мазок Папаниколау, мазок на цитологию). Если врач обнаружил патологически измененные участки, а анализ выявил атипичные клетки, назначают кольпоскопию. Во время процедуры во влагалище вводят зеркала и осматривают его с помощью специального аппарата, — кольпоскопа — который увеличивает изображение с помощью линз. Для того чтобы лучше рассмотреть и оценить патологически измененные участки, гинеколог наносит на слизистую оболочку влагалища раствор уксусной кислоты или йода.

Кольпоскоп не вводят во влагалище, во время осмотра он находится на некотором расстоянии. Это безопасное исследование, его можно проводить даже во время беременности.
Во время кольпоскопии можно провести биопсию — получить фрагмент ткани из патологически измененных участков и отправить их в лабораторию для изучения особенностей строения клеток, ткани. Биопсия — самый точный метод диагностики рака.
При необходимости проводят другие исследования:
- Рентгенография грудной клетки помогает обнаружить метастазы в легких.
- Компьютернаятомография помогает четко оценить форму, положение, размер опухоли, поражение лимфоузлов и соседних органов. Иногда во время КТ применяют контраст: раствор дают выпить или вводят внутривенно. Если обнаружено подозрительное образование, под контролем компьютерной томографии в него можно ввести иглу и выполнить биопсию.
- Магнитно-резонанснаятомография также помогает оценить степень распространения рака. Это более сложное и трудоемкое исследование по сравнению с КТ, но иногда оно имеет преимущества.
- Позитронно-эмиссионнаятомография применяется для поиска метастазов. В организм вводят специальное вещество с радиоактивной меткой и выполняют снимки специальным аппаратом. Раковые клетки накапливают это вещество, и все очаги становятся видны на снимках.
- Ректороманоскопия — эндоскопическое исследование прямой и толстой кишки. Показано при большой и/или расположенной близко к кишке опухоли влагалища.
- Цистоскопия — эндоскопическое исследование мочевого пузыря. Во время него может быть проведена биопсия.

Как лечат рак влагалища?
На I–II стадиях опухоль может быть удалена хирургическим путем, на III–IV стадиях основными методами лечения рака влагалища становятся химиотерапия и лучевая терапия. С женщиной работает команда врачей-специалистов: гинеколог, онкогинеколог, химиотерапевт, радиотерапевт и др.
Хирургическое лечение
В зависимости от того, где находится опухоль, и насколько сильно она распространилась за пределы органа, при раке влагалища применяют разные варианты операций:
- Иногда при небольших опухолях I стадии удается выполнить локальную резекцию. Влагалище сохраняют, а новообразование удаляют с участком окружающей здоровой ткани.
- Вагинэктомия — удаление влагалища. Она бывает частичной (когда удаляют часть органа), полной и радикальной (когда влагалище удаляют с окружающими тканями).
- Трахелэктомия — удаление влагалища вместе с шейкой матки. К такому хирургическому вмешательству прибегают в редких случаях, когда опухоль находится в верхней части влагалища.
- Гистерэктомия — удаление влагалища вместе с маткой. Часто при этом также удаляют часть окружающих тканей, маточные трубы и яичники. Операция может быть выполнена через влагалище или через разрез (или, в случае с лапароскопическим вмешательством, — через прокол) на животе.
- Эвисцерациятаза — наиболее радикальная и серьезная операция, когда вместе с влагалищем, маткой и придатками матки удаляют прямую и часть толстой кишки, мочевой пузырь.
Зачастую вместе с влагалищем удаляют близлежащие (регионарные) лимфатические узлы.
Химиотерапия
Химиотерапию при раке влагалища назначают до операции, чтобы уменьшить размеры опухоли, в сочетании с лучевой терапией, чтобы усилить ее эффект. Применяют разные препараты: цисплатин, карбоплатин, 5-фторурацил, доцетаксел, паклитаксел. Зачастую сложно сказать, какая схема химиотерапии будет наиболее эффективна, так как рак влагалища встречается редко, и на данный момент проведено не так много исследований.

Лучевая терапия
Лучевую терапию применяют перед хирургическим вмешательством вместе с химиотерапией, либо, если опухоль распространилась на соседние органы и лимфоузлы, в качестве самостоятельного вида лечения. Облучение при раке влагалища можно проводить разными способами:
- Из внешнего источника. Женщину помещают рядом со специальным аппаратом и облучают область влагалища.
- Брахитерапия — облучение опухоли из миниатюрного источника, помещенного внутрь влагалища.
Зачастую внешнее облучение при раке влагалища сочетают с брахитерапией.
Прогноз выживаемости. Бывают ли после лечения рака влагалища рецидивы?
Для оценки прогноза при онкологических заболеваниях существует показатель пятилетней выживаемости. Он обозначает процент пациентов, которые остались в живых спустя 5 лет после того, как был установлен диагноз. При раке влагалища этот показатель довольно оптимистичен:
- На I стадии — 84%.
- На II стадии — 75%.
- На III и IV стадии — 57%.
Прогноз наименее благоприятен при раке влагалища с метастазами. Но он встречается относительно нечасто, так как такие опухоли растут и распространяются медленно.
Реабилитация после лечения рака влагалища
После лечения может возникать рецидив рака влагалища, иногда развиваются злокачественные опухоли в других органах. У женщин, которые прошли лечение по поводу рака влагалища, повышен риск развития злокачественных опухолей вульвы, мочеточника, пищевода, легкого, мочевого пузыря. Поэтому после наступления ремиссии нужно регулярно являться на осмотры к гинекологу.
Осложнения после лечения рака влагалища
Основное осложнение, с которым сталкиваются женщины после лечения рака влагалища — преждевременный климакс и бесплодие. Зачастую это приводит к психологическим комплексам, депрессии.
Если женщина планирует в будущем иметь ребенка, нужно заранее обсудить этот вопрос с врачом. Возможно, доктор порекомендует криоконсервацию яйцеклеток.
Сексуальная жизнь после лечения
Для того чтобы женщина могла вести после хирургического лечения и удаления влагалища половую жизнь, прибегают к помощи реконструктивно-пластической хирургии. Влагалище можно восстановить, например, с помощью участка кишки.
Обычно после реконструктивной операции оргазм становится невозможен. Но, если удается сохранить клитор, женщина сохраняет способность испытывать клиторальный оргазм.
Лучевая терапия может привести к сужению влагалища, в результате половые контакты могут стать болезненными. Справиться с этим симптомом помогают увлажняющие кремы с гормонами, специальные расширители.
Профилактика и ранняя диагностика
Меры профилактики рака влагалища сводятся к предотвращению папилломавирусной инфекции и отказу от вредных привычек:
- Избегайте беспорядочных половых связей.
- Занимайтесь сексом с презервативами: это снижает риск инфицирования ВПЧ, хотя и не защищает полностью.
- Регулярно посещайте гинеколога и сдавайте мазки на цитологию — это поможет вовремя обнаружить предраковые изменения и принять меры.
- Если вы курите — откажитесь от вредной привычки.
- От папилломавирусной инфекции защищает вакцина Гардасил.
Вовремя диагностировать опухоль помогают регулярные осмотры гинеколога и мазки Папаниколау. Если вас начали беспокоить те или иные симптомы, не стоит откладывать визит к врачу.
Стоимость лечения рака влагалища
Стоимость лечения зависит от ряда факторов: стадии опухоли, программы лечения, продолжительности пребывания в стационаре, ценовой политики клиники. В Европейской онкологической клинике можно получить медицинскую помощь на уровне ведущих западных онкологических центров, но по более низкой цене. У нас есть все необходимые оригинальные препараты, превосходно оснащенная операционная, в которой проводятся хирургические вмешательства любой степени сложности.
Читайте также:

