Рак шейки матки метастазирует в лимфоузлы тест
Через лимфатические и кровеносные сосуды. Метастазы при раке шейки матки – это прогностически неблагоприятный вариант развития событий, когда шансы на выживание минимальны.
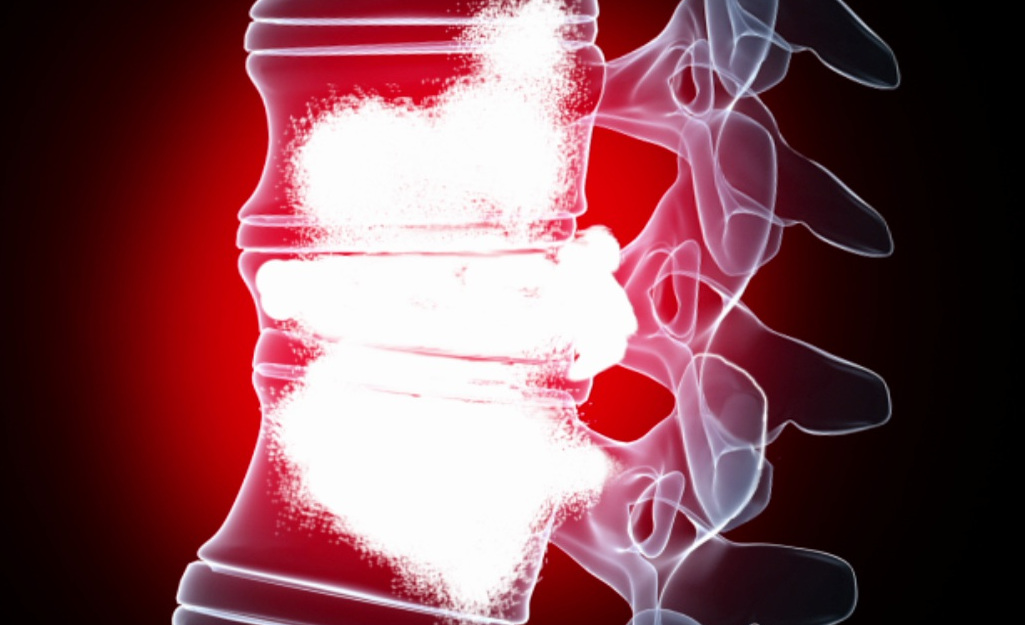
Поражение позвоночника
Метастазы при раке шейки матки
Сначала лимфоузлы, потом – отдаленные органы. Метастазы при раке шейки матки – это 4 стадия опухолевого роста, при которой размер первичного очага не имеет значения. В большинстве случаев метастатическое распространение раковых клеток при цервикальной карциноме проходит поэтапно:
- Лимфогенно (в ближайшие и отдаленные лимфоузлы);
- Гематогенно (через кровь в отдаленные органы).
Хорошо, если удалось выявить злокачественное новообразование на этапе поражения близко расположенных к матке региональных лимфоузлов (хотя, это уже IIIB стадия). Плохо, когда далекие лимфоузлы и/или вторичные очаги в типичных местах метастатического распространения цервикального рака.
Последовательно от одного к другому. Раковые клетки перемещаются по лимфатическим сосудам, формируя вторичные опухоли. Выделяют 4 этапа метастатического распространения:
- Обтурационные, внутренние и наружные подвздошные лимфоузлы (ближайшие к шейке матки);
- Общие подвздошные;
- Лимфатические узлы вокруг аорты;
- Л/у в области средостения, подмышечные и надключичные очаги.
Вполне реально, но реже бывают вторичные очаги в лимфоузлах паховой области, которые, как и пораженные л/у 4 этапа, относятся к отдаленным метастазам.
Крайне редко при отсутствии лимфогенных mts. Отдаленные гематогенные метастазы при РШМ – это поражение:
- Костей позвоночного столба (типичный вариант – 4 поясничный позвонок);
- Ткань печени;
- Легочная система.
Значительно реже, но вполне реально обнаружение вторичных опухолевых очагов в любых других внутренних органах (почки, поджелудочная железа, надпочечники, селезенка).
Метастазы при РШМ: симптомы и лечение
Разрастание опухоли и прогрессирование цервикального рака почти всегда сопровождаются следующими симптомами:
- Постоянные или периодические кровянистые и/или гноевидные выделения из влагалища с неприятным запахом;
- Болевой синдром (особенно при метастатическом поражении костей);
- Быстрая потеря веса;
- Отсутствие аппетита на фоне тошноты и рвоты;
- Отечность ног;
- Различные проблемы с мочеиспусканием и стулом;
- Невыраженное повышение температуры тела;
- Проблемы с дыхательной системой (кашель, одышка, кровь в мокроте);
- Психологические нарушения по типу депрессии.
При 4 стадии РШМ ни о каком радикальном лечении нет и речи. Метастазы при раке шейки матки – это инкурабельный вариант опухоли: основой паллиативной терапии является эффективное обезболивание, предотвращение массивного кровотечения из влагалища и психологическая поддержка.
Скрытая опасность всех онкологических заболеваний заключается в возникновении вторичных очагов опухоли — метастазов. Раковая клетка, отрываясь от основного новообразования одним из возможных путей, например, при помощи лимфы или тока крови перемещается в другие отдалённые органы, где образует новую опухоль. Возникают метастазы при раке шейки матки, уже на более поздних стадиях развития заболевания. Этот вид онкологии не стал исключением. В некоторых случаях отдельные метастазы дают о себе знать быстрее, нежели, основная опухоль.
Рак шейки матки, метастазирование имеет двух видов, наиболее обширно распространено лимфогенное. В этом случае атипичная клетка попадает в лимфу и поражает лимфатические узлы.
Регионарными лимфатическими узлами, которые повреждаются при раке шейки матки, являются шесть групп:
- околошеечные;
- околоматочные;
- запирательные;
- внутренние подвздошные;
- наружные подвздошные;
- общие подвздошные.
В околоаортовые и паховые лимфатические узлы метастазирование происходит значительно реже. Подвздошные лимфоузлы, метастазы поражают первые, позже все остальные виды.
Второй вид метастазирования — гематогенный. Он характеризуется передвижением раковой клетки по сосудам вместе с кровью. В этом случае вторичное новообразование может возникнуть в отдалённых органах, чаще всего поражается печень, кости, лёгкие и почки.
Заболевание в цифрах
Несмотря на то, что опухоль локализована таким образом, что выявить её можно при визуальном осмотре у гинеколога в 40% случаев патология диагностируется в запущенной стадии. Летальность в течение первого года после обнаружения заболевания наступает у 20% больных, главной причиной этому становится распространённость процесса по организму в виде метастаз, а также рецидив патологии.
Прогноз для больных с выявленными отдельными метастазами неутешительный. По статистике лишь 10-15% женщин доживают до одного года с подобным диагнозом. Лечение в большинстве случаев носит паллиативный характер, и оно малоэффективно.
- среднее количество пациенток с метастазами на разных стадиях патологии составило 12,5%;
- лимфоузлы при раке шейки матки поражались в 55%, лёгкие и плевра в 19% и печень в 11,6%;
- частота метастазирования зависит от стадии и глубины инвазии опухоли. Так на первой стадии вторичные поражения были выявлены не более чем у 2,8% пациенток, на второй у 10,2%, при третьей степени патологии у 15%. На четвёртой стадии метастазы возникли у более чем 76% больных;
- в зависимости от глубины инвазии метастазы отмечались следующим образом: поражение до 3 мм. — 5%, до 5 мм. — 6,7%, до одного сантиметра 34%. При инвазии глубже одного сантиметра метастазирование составляет более 54%;
- чаще всего метастазы образовываются у женщин в возрасте от 40 до 60 лет, в процентном соотношении их количество составляет 28,5%;
- интересные данные были получены относительно сроков возникновения вторичных очагов. У 38% больных метастазы возникли в первый год прогресса патологии. От года до трёх выявлены метастазы были у 50% женщин, у 8% были выявлены вторичные образования со сроком прогресса заболевания от 3 до 5 лет. Больные с продолжительностью болезни свыше пяти лет сталкиваются с метастазами в 3,5% случаев.
Больные раком шейки матки с метастазами имеют разную летальность. Выживаемость зависит от стадии заболевания, инвазии новообразования и предпринятого лечения.
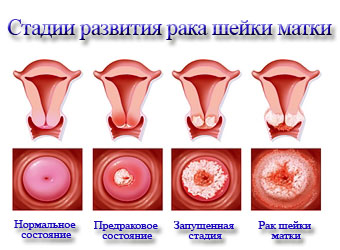
Стадии развития болезни
Так пятилетняя выживаемость:
- при первой стадии составляет 86%;
- при второй стадии — 48%;
- при третьей стадии 22%;
- четвёртая стадия имеет лишь двухлетнюю выживаемость, она составляет 11%.
Симптоматика заболевания
Симптомы рака шейки матки на ранней и более поздних стадиях, отличаются. Чем больше прогресс патологии, тем более выражена клиническая картина. Метастазы также себя проявляют, в некоторых случаях даже активнее основной опухоли. Так поражение тазовых лимфатических узлов обязательно сопровождается отёками нижних конечностей.
При гематогенном метастазировании, симптомы зависят от того какой из органов подвергся поражению. Например, локализация метастаза в лёгких сопровождается не проходящим кашлем, кровохарканием, повышением температуры, одышкой, сложностью дыхания. Если поражена была печень, главными признаками метастаз являются сильные боли в брюшной полости, желтушность кожных покровов и слизистых оболочек, тошнота и рвота. Поражение костей сопровождается неимоверными болями, которые не возможно полностью убрать даже при помощи сильных обезболивающих средств.
Для первичного рака шейки матки характерны такие проявления как:
- бели с примесью крови в промежутках между менструальным циклом или после наступления менопаузы. На поздних стадиях могут наблюдаться кровотечения;
- контактное кровомазание во время полового акта;
- выделения гноя с характерным зловонным запахом, этот признак свидетельствует о сильной интоксикации и распаде опухоли;
- боли в области таза, крестца и поясницы, возникают, когда новообразование прорастает сквозь нервные окончания.
Любые проявления нехарактерные для обыденной жизни должны быть в обязательном порядке обследованы. Ранняя диагностика является половиной успеха от лечения. Если выявлена опухоль, она должна быть тщательно исследована для понимания степени её инвазии в стенки шейки матки, её гистологического и морфологического состава, стадии прогресса патологии и другие данные. Всё это позволяет оценить критичность ситуации и спрогнозировать возможное возникновение метастаз, тем самым предупредить развитие вторичных очагов злокачественного образования. Если в анамнезе присутствуют метастазы, прогноз в значимой мере ухудшается, тем самым лечения во многих случаях принимает симптоматический и паллиативный характер. Тем самым позволяя продлить и улучшить качество жизни пациентки.
Рак матки – злокачественная опухоль.
Матка представляет собой полый грушевидный орган, находящийся в области таза. При беременности в ней происходит развитие плода.
При раке матки в большинстве случаев поражаются клетки эндометрия. Эндометрий – слой клеток, покрывающий ее изнутри. Другие виды рака матки встречаются крайне редко.
Это один из самых распространенных видов рака у женщин. Чаще всего он встречается в 50-65 лет.
Нередко он выявляется на ранней стадии, так как вызывает нетипичные кровянистые выделения из влагалища, что заставляет больную обратиться к врачу. При ранней диагностике рак хорошо поддается лечению.
Рак эндометрия, рак тела матки.
Endometrial cancer, Uterine cancer, Cancer of the uterus.
- Кровянистые выделения из влагалища после наступления менопаузы (постоянного прекращения менструации).
- Длительные периоды между менструациями, кровотечения между менструациями.
- Нетипичные водянистые или кровянистые выделения из влагалища.
- Боль во время полового акта.
- Боль в тазу.
Общая информация о заболевании
Матка является полым грушевидным органом женской половой системы. Она расположена в области малого таза, между мочевым пузырем и прямой кишкой. Снизу тело матки переходит в округленную часть – шейку матки. При беременности в матке происходит вынашивание плода.
При раке матки, как правило, поражаются клетки эндометрия – слизистого слоя, покрывающего орган изнутри. Другие виды рака матки встречаются очень редко.
Раком матки чаще страдают женщины после наступления менопаузы (в 50-65 лет).
Однако за последнее время наблюдается неуклонное увеличение числа молодых женщин, больных раком матки. При раке матки у женщины детородного возраста могут быть ошибочно диагностированы нарушения гипоталамо-гипофизарно-яичниковой системы, что и происходит в некоторых случаях из-за схожести симптомов заболеваний.
Рак тела матки предполагает превращение здоровых клеток матки в раковые. В отличие от здоровых клеток, которые появляются в нужном количестве и в определенное время отмирают, уступая место новым, раковые клетки начинают бесконтрольно расти, не отмирая в положенное время; их скопления образуют раковую опухоль.
Также раковые клетки могут распространяться в близлежащие ткани организма (метастазировать). Рак тела матки метастазирует в лимфатические узлы, шейку матки, мочевой пузырь, прямую кишку, легкие и другие органы.
Стадии развития рака матки:
1) раковая опухоль находится в пределах матки;
2) раковая опухоль находится в пределах матки и шейки матки;
3) рак распространяется за пределы матки, поражая лимфатические узлы таза, при этом он не затрагивает прямую кишку и мочевой пузырь;
4) рак распространяется за пределы матки, поражая мочевой пузырь, прямую кишку, легкие и другие органы.
Кто в группе риска?
- Женщины с нарушением баланса женских гормонов в организме. Яичники выделяют женские гормоны: эстроген и прогестерон. Колебания их уровня вызывает изменения в эндометрии матки. Заболевание или состояние, увеличивающее уровень эстрогена, может увеличивать и риск развития рака матки. Это может быть вызвано нерегулярной овуляцией, синдромом поликистозных яичников, ожирением и сахарным диабетом. Прием гормонов после наступления менопаузы также повышает риск развития рака эндометрия.
- Женщины, у которых менструации начались до 12 лет, женщины с поздним наступлением менопаузы (после 52 лет). Чем дольше длятся менструации, тем выше риск развития рака матки.
- Никогда не рожавшие женщины.
- Женщины, подвергающиеся гормональной терапии для лечения рака молочной железы. Чаще всего такой эффект вызывает прием тамоксифена.
- Женщины с наследственной предрасположенностью к раку матки.
При подозрении на рак после проведения Pap-теста и определения уровня онкомаркеров выполняется биопсия; при необходимости проводится гистероскопия (обследование при помощи оптической системы, которую вводят через влагалище в шейку матки) или трансвагинальное УЗИ, подтверждающие диагноз. После постановки диагноза "рак матки" проводятся исследования, направленные на выявление метастазов – тесты для оценки функции печени и почек, общий анализ крови, УЗИ брюшной полости, рентгенография грудной клетки и ЭКГ. С диагностической целью также может проводиться лапароскопия (обследование производится через отверстия в брюшной стенке величиной 0,5-1,5 см, в которые вводится трубка с камерой).
- Цитологическое исследование мазков-соскобов с поверхности шейки матки и наружного маточного зева – окрашивание по Папаниколау (Рар-тест) – сбор клеток и их микроскопическое исследование на предметном стекле. Этот метод широко используется для выявления предраковых и раковых изменений в клетках матки. Эффективность исследования возрастает в сочетании с трансвагинальным УЗИ.
- Онкомаркеры: СА 15-3, СА 72-4, РЭА, СА 125 II. Это белки, уровень которых может указывать на наличие рака. Однако он бывает повышен и в здоровом организме. Поэтому анализ на онкомаркеры используется как вспомогательный метод диагностики рака, для диагностики рецидивов рака и оценки эффективности его лечения.
Другие методы исследования
- Трансвагинальное ультразвуковое исследование (УЗИ). Для получения более детализированного изображения матки ультразвуковой датчик помещается во влагалище. Данное исследование позволяет выявить наличие раковой опухоли, ее размеры и расположение.
- Биопсия – взятие клеток тела матки для последующего изучения под микроскопом. Позволяет определить тип рака матки.
- Гистероскопия. Осмотр полости матки через шейку матки. Через влагалище и шейку матки в матку вводится тонкая гибкая трубка с источником света (гистероскопом). Гистэроскопия позволяет врачу осмотреть матку изнутри, выявив подозрительные участки или раковую опухоль. Во время гистероскопии проводится биопсия – взятие клеток для последующего изучения.
Стратегия лечения рака определяется врачом с учетом стадии, типа рака, состояния здоровья и индивидуальных особенностей пациентки.
- Хирургия. Для лечения рака матки на ранних стадиях производится гистерэктомия – удаление матки. Дополнительно могут быть удалены маточные трубы и яичники, близлежащие лимфатические узлы. После удаления матки женщина теряет способность иметь детей; после удаления обоих яичников женщина также теряет способность к деторождению, наступает менопауза – окончательное прекращение менструации.
- Лучевая терапия. При этом используется излучение, направленное на уничтожение раковых клеток. Она может быть использована после операции. Лучевая терапия может быть наружной и внутренней. Наружная лучевая терапия предполагает воздействие излучения снаружи; внутренняя – брахитерапия – предполагает помещение специального устройства, наполненного радиоактивным материалом, рядом с раковой опухолью.
- Гормональная терапия. В случаях запущенного рака матки может проводиться терапия прогестероном, что способствует замедлению роста раковых клеток.
- Химиотерапия. Химиотерапией применяются препараты для уничтожения раковых клеток. Она часто сочетается с лучевой терапией.
Существуют способы снижения риска развития рака матки:
- Отказ от гормональной терапии после наступления менопаузы.
- Прием контрацептивов может снижать риск развития рака матки. Для этого необходимо принимать препараты не менее одного года. Снижение риска рака матки сохраняется в течение нескольких лет после завершения приемы контрацептивов.
- Поддержание здорового веса. Излишний вес повышает риск развития рака матки, поэтому необходимо поддерживать здоровый вес и при необходимости избавляться от излишнего веса с помощью диеты и физических упражнений.
- Физическая активность. Физическая активность должна занимать не менее 30 минут в день в течение каждого дня.
Рекомендуемые анализы
- Цитологическое исследование мазков-соскобов с поверхности шейки матки и наружного маточного зева (Рар-тест).
- СА 15–3
- СА 72–4
- РЭА
- СА 125
- Общий анализ крови
- Креатинин в сыворотке
- Мочевина в сыворотке
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
Рак матки среди злокачественных опухолей женских половых органов занимает второе место. Различают рак шейки и рак тела матки.
Рак шейки матки встречается чаще, чем рак тела матки.
Рак шейки матки - бич всех современных женщин - злокачественная опухоль, которая по данным медицинской статистики среди всех онкологических заболеваний, возникающих у представительниц прекрасного пола, занимает четвертое место (после рака желудка, рака кожи и рака молочных желез).
Ежегодно эту опухоль выявляют более чем у 600 тысяч пациенток. Хотя обычно рак шейки матки возникает в возрасте 40-60 лет, но, к сожалению, в последнее время он сильно помолодел.
Как и при других онкологических заболеваниях, факторами риска появления рака шейки матки являются пожилой возраст, воздействие радиации и химических канцерогенов.
Кроме того, ученые доказали, что между раком шейки матки и такими вирусными инфекциями, как генитальный герпес и папилломавирус, существует прямая связь. Например, вирус папилломы человека (Human papilloma virus - HPV) выявляется у 95% больных раком. А у женщин, инфицированных обоими вирусами, шанс заполучить рак шейки матки увеличивается в 2-3 раза по сравнению со здоровыми.
Таким образом, получается, что рак шейки матки имеет тенденцию передаваться половым путём, причем для этих зловредных вирусов даже презерватив не преграда.
Чаще всего опухоль возникает у женщин, которые:
- рано (до 16 лет) начали вести половую жизнь;
- перенесли раннюю беременность и ранние первые роды (до 16 лет);
- ведут беспорядочную половую жизнь;
- сделали много абортов;
- страдают воспалительными и венерическими заболеваниями;
- длительное время принимают гормональные контрацептивы;
- страдают нарушением иммунитета.
В группе рака шейки матки выделяют:- преинвазивный рак (carcinoma in situ);- инвазивный рак.
По топографии рак различают:
- рак влагалищной порции шейки матки;
- рак цервикального канала.
Рак влагалищной порции шейки матки растет экзофитно, в полость влагалища, рано изъязвляется. Реже рак растет в стенку шейки и окружающие ее ткани.
Рак цервикального канала, как правило, растет эндофитно, прорастает шейку, окружающую клетчатку и врастает в стенку мочевого пузыря и прямой кишки.
По гистологическому строению чаще всего встречается плоскоклеточный рак (95%), реже - железистый рак.
Метастазы при раке шейки матки возникают рано - лимфогенным путем в лимфоузлы малого таза, затем в паховые и забрюшинные. Гематогенные метастазы наблюдаются преимущественно в печени и легких.
Рак тела матки наблюдается чаще у женщин старше 50 лет. В развитии рака тела матки большое значение придают нарушению гормонального баланса (содержанию эстрогенов), что обусловливает гиперпластические изменения эпителия слизистой оболочки матки и служит основой для злокачественного роста.
Обычно опухоль возникает на фоне предраковых состояний, к которым относят: эндоцервикозы, хронические эндоцервициты, лейкоплакия с явлениями атипии клеток, аденоматоз (атипическая железистая гиперплазия), дисплазия тяжелой формы, полипы эндометрия, эрозию, плоские кондилломы на шейке матки, рубцовые изменения после родов и абортов, а также изменения свойств клеток шейки матки, возникшие в результате длительно текущих воспалительных процессов. В среднем трансформация из предрака в раковую опухоль занимает от 2-х до 15-ти лет.
Последующий переход из начальной стадии рака в конечную длится 1-2 года.
Макроскопически рак тела матки растет чаще всего в виде узла, имеющего вид цветной капусты или полипа на широком основании (экзофитный рост). В опухоли часто наблюдается некроз, распад и изъязвление. Иногда рак тела матки может расти в виде инфильтрата (эндофитный рост).
По гистологическому строению рак тела матки, как правило, имеет строение аденокарциномы. Очень редко встречается недифференцированный рак.
Осложнения рака матки:
- кровотечение;
- влагалищно-мочепузырные и/или влагалищно-прямокишечные свищи;
- гнойный параметрит
Женщина вряд ли сможет догадаться о развившемся раке шейки матки на начальных стадиях болезни. Обычно все протекает бессимптомно. Чаще всего раннюю стадию рака случайно выявляет гинеколог на плановом осмотре пациентки.
Однако женщина должна насторожиться, если у нее появились беловатые с небольшой примесью крови выделения из влагалища. Чем крупнее опухоль и чем дольше она существует, тем больше вероятность, что возникнут кровянистые выделения из влагалища после полового акта, поднятия тяжестей, натуживания, спринцевания. Эти симптомы появляются, когда на шейке матки уже имеются изъязвления с разрывом кровеносных сосудов.
В дальнейшем по мере развития рака сдавливаются нервные сплетения малого таза, что сопровождается появлением болей в области крестца, поясницы и в нижней части живота.
При прогрессировании рака шейки матки, и распространении опухоли на органы малого таза появляются такие симптомы как боль в спине, ногах, отек ног, нарушение мочеиспускания и дефекации. Могут возникать свищи, соединяющие кишечник и влагалище.
Диагностика.
Диагностика рака шейки матки начинается в кабинете врача-гинеколога. В ходе осмотра: пальцевого исследования влагалища, осмотра шейки матки с помощью гинекологических зеркал и кольпоскопии (исследования, проводимого с помощью специального оптического прибора кольпоскопа) врач определяет состояние шейки матки, наличие на ней новообразований. При исследовании может выполняться биопсия - взятие кусочка тканей для последующего гистологического исследования. Если подозрение гинеколога подтвердится, пациентку направляют на консультацию к онкологу.
Для выявления рака шейки матки на ранних стадиях существует специальный тест. Его рекомендуется регулярно (хотя бы раз в 2 года) проходить каждой женщине после 40 лет.
С помощью небольшой палочки с шейки матки берется мазок, затем этот мазок окрашивается специальным красителем и исследуется под микроскопом. Метод называется "цитологическое исследование мазка с поверхности шейки матки", в англоязычных странах - тест по Папаниколау, в США - pap smear.
В некоторых случаях врач может назначить УЗИ. Посредством КТ-сканирования и магнитно-резонансной томографии брюшной полости и тазовых органов можно определить размер и локализацию ракового поражения, а также установить, затронуты ли местные лимфатические узлы.
Аннотация научной статьи по клинической медицине, автор научной работы — Жук Елена Георгиевна, Косенко Ирина Александровна
Состояние тазовых и забрюшинных лимфатических узлов является важнейшим прогностическим фактором при раке шейки матки (РШМ). Для оценки метастатического поражения лимфатических узлов с помощью МРТ и КТ традиционно используют параметр увеличение лимфатического узла по короткой оси более 1 см. Однако данный критерий (размер) обусловливает высокий процент диагностических ошибок. Цель исследования разработать объективные МРТ-критерии метастатического поражения ЛУ при РШМ путём анализа линейного размера лимфатического узла по короткой и длинной оси, соотношения размера по длинной и короткой оси ЛУ (индекса конфигурации), а также нарушения зональности ЛУ (соотношения центральной и периферической зон ЛУ) и определить их диагностическую эффективность. Материал и методы. В проспективное исследование включены данные 31 пациентки с гистологически подтвержденным диагнозом РШМ, которым было выполнено радикальное хирургическое лечение со стандартной лимфодиссекцией. Анализу подверглись 60 удаленных лимфатических узлов . МРТ выполняли на магнитно-резонансных томографах 1,5Т с применением импульсных последовательностей: Т2-взвешенные изображения (ВИ), Т1-ВИ, Т2-ВИ с подавлением сигнала от жировой ткани и диффузионно-взвешенной МРТ. Результаты. В проведенном исследовании параметр размера узла по короткой оси ≥0,8 см рассматривается как критерий вероятности метастатического поражения. Чувствительность и специфичность при данном пороговом уровне (≥0,8 см) составили 68,0 % (ДИ 48,3-82,9) и 80,0 % (ДИ 63,8-90,3) соответственно, ППЗ 71 %, НПЗ 78 %, точность 75 % (ДИ 62,7-84,3). Соотношение размера по длинной и короткой оси ЛУ (индекса конфигурации) менее 1,47 принято как вероятность метастатического поражения. Чувствительность и специфичность при данном пороговом уровне составили 80,0 % (ДИ 60,4-91,6) и 77,1 % (ДИ 70,2-94,2) соответственно, ППЗ соответствует 71,4 %, НПЗ 84,4 %, точность 78,3 % (ДИ 71,8-90,9). Отсутствие гипоинтенсивного сигнала от жировых ворот ЛУ при использовании последовательности с подавлением сигнала от жировой ткани свидетельствовало в пользу метастатического поражения. По результатам анализа данного критерия чувствительность и специфичность составили 80 % (ДИ 60,4-91,6) и 85,7 % (ДИ 60,4-91,6), соответственно, ППЗ 80 %, НПЗ 85,7 %, точность 83,3 % (ДИ 60,4-91,6). Заключение. Критерии размера ЛУ оказались значимыми при значении линейного размера ЛУ по короткой оси больше или равным 0,8 см и индексе конфигурации (соотношении размера по длинной и короткой оси ЛУ) менее 1,47. Дополнительное использование такого МРТ-критерия, как отсутствие гипоинтенсивного сигнала от жировых ворот ЛУ, позволило повысить точность диагностики до 92 % (ДИ 80,9-97,4).
Похожие темы научных работ по клинической медицине , автор научной работы — Жук Елена Георгиевна, Косенко Ирина Александровна
The criteria for lymph node metastatic disease in uterine cervix cancer patients based on mri findings
DOI: 10.21294/1814-4861-2017-16-1-14-22 УДК: 618.146-006-033.2:611-018.98]-073.756.8
Для цитирования: Жук Е.Г., Косенко И.А. Критерии метастатического поражения лимфатических узлов при раке шейки матки по данным магнитно-резонансной томографии. Сибирский онкологический журнал. 2017; 16 (1): 14-22. For citation: Zhuk E.G., Kosenko I.A. The criteria for lymph node metastatic disease in uterine cervix cancer patients based on MRI findings. Siberian Journal of Oncology. 2017; 16 (1): 14-22.
критерии метастатического поражения лимфатических узлов при раке шейки матки по данным магнитно-резонансной томографии
Е.Г. жук, И.А. Косенко
Состояние тазовых и забрюшинных лимфатических узлов является важнейшим прогностическим фактором при раке шейки матки (РШМ). Для оценки метастатического поражения лимфатических узлов с помощью МРТ и КТ традиционно используют параметр - увеличение лимфатического узла по короткой оси более 1 см. Однако данный критерий (размер) обусловливает высокий процент диагностических ошибок. Цель исследования - разработать объективные МРТ-критерии метастатического поражения ЛУ при РШМ путём анализа линейного размера лимфатического узла по короткой и длинной оси, соотношения размера по длинной и короткой оси ЛУ (индекса конфигурации), а также нарушения зональности ЛУ (соотношения центральной и периферической зон ЛУ) и определить их диагностическую эффективность. Материал и методы. В проспективное исследование включены данные 31 пациентки с гистологически подтвержденным диагнозом РШМ, которым было выполнено радикальное хирургическое лечение со стандартной лимфодиссекцией. Анализу подверглись 60 удаленных лимфатических узлов. МРТ выполняли на магнитно-резонансных томографах 1,5Т с применением импульсных последовательностей: Т2-взвешенные изображения (ВИ), Т1-ВИ, Т2-ВИ с подавлением сигнала от жировой ткани и диффузионно-взвешенной МРТ. результаты. В проведенном исследовании параметр размера узла по короткой оси >0,8 см рассматривается как критерий вероятности метастатического поражения. Чувствительность и специфичность при данном пороговом уровне (>0,8 см) составили 68,0 % (ДИ 48,3-82,9) и 80,0 % (ДИ 63,8-90,3) соответственно, ППЗ - 71 %, НПЗ - 78 %, точность - 75 % (ДИ 62,7-84,3). Соотношение размера по длинной и короткой оси ЛУ (индекса конфигурации) менее 1,47 принято как вероятность метастатического поражения. Чувствительность и специфичность при данном пороговом уровне составили 80,0 % (ДИ 60,4-91,6) и 77,1 % (ДИ 70,2-94,2) соответственно, ППЗ соответствует 71,4 %, НПЗ - 84,4 %, точность - 78,3 % (ДИ 71,8-90,9). Отсутствие гипоинтенсивного сигнала от жировых ворот ЛУ при использовании последовательности с подавлением сигнала от жировой ткани свидетельствовало в пользу метастатического поражения. По результатам анализа данного критерия чувствительность и специфичность составили 80 % (ДИ 60,4-91,6) и 85,7 % (ДИ 60,4-91,6), соответственно, ППЗ - 80 %, НПЗ - 85,7 %, точность - 83,3 % (ДИ 60,4-91,6). Заключение. Критерии размера ЛУ оказались значимыми при значении линейного размера ЛУ по короткой оси больше или равным 0,8 см и индексе конфигурации (соотношении размера по длинной и короткой оси ЛУ) менее 1,47. Дополнительное использование такого МРТ-критерия, как отсутствие гипоинтенсивного сигнала от жировых ворот ЛУ, позволило повысить точность диагностики до 92 % (ДИ 80,9-97,4).
Ключевые слова: рак шейки матки, лимфатические узлы, магнитно-резонансная томография.
Рак шейки матки (РШМ) занимает одно из ведущих мест в онкологической заболеваемости у женщин. По данным GLOBOCAN, показатель заболеваемости в мире в среднем составляет 16,2, варьируясь в зависимости от степени экономического
развития страны от 10,3 до 19,1. В последние годы отмечена тенденция к росту заболеваемости среди молодых женщин в возрасте 15-24 лет в 4 раза, в возрасте 25-34 года - в 2,5 раза [1]. Несмотря на возможность визуальной диагностики, около 40 %
^ жук Елена Георгиевна, Elena.03@tut.by
РШМ диагностируется на поздних этапах развития заболевания [2, 3].
Ведущим путем метастазирования РШМ является лимфогенный. И хотя система FIGO не подразумевает оценку состояния тазовых и за-брюшинных лимфатических узлов (ЛУ) по данным компьютерной (КТ) и магнитно-резонансной томографии (МРТ), они являются важнейшими прогностическими факторами, а наличие сведений о лимфогенном метастазировании учитывается при планировании лечения [4, 5]. Риск развития метастазов в регионарных лимфатических узлах при РШМ прямо пропорционален степени распространенности опухолевого процесса. Так, при РШМ в случае инвазии опухоли в пределах 0-3 мм (стадия T по системе TNM) частота метастатического поражения ЛУ составляет 0,3-4,7 %, при размерах первичного очага в пределах Tlbl этот показатель увеличивается до 10-20 %, при инвазии параметрия (T2b) - до 30 %, при распространении процесса на мочевой пузырь или прямую кишку (T4) - до 55-68 % [6].
Обследование больных со злокачественной патологией обязательно включает поиск пораженных лимфатических узлов. Традиционно при оценке лимфатических узлов с помощью МРТ и КТ основываются на одном и том же параметре -увеличение лимфатического узла более 1 см в диаметре. При этом чувствительность МРТ и КТ в выявлении увеличенных лимфатических узлов демонстрирует сопоставимые результаты [7, 8].
Однако данный критерий (размер) обусловливает высокий процент диагностических ошибок, так как, с одной стороны, метастатически пораженные ЛУ размером менее 1,0 см остаются невыявленны-ми, а с другой - реактивные гиперплазированные ЛУ размерами более 1,0 см часто расцениваются как метастатические [4]. По данным зарубежных авторов, чувствительность критерия размера ЛУ по короткой оси более 1,0 см на предмет метастатического поражения составляет около 50 % [9]. В то же время высока вероятность метастатического поражения ЛУ при увеличении размера от 0,5 до 1,0 см по короткой оси [10]. При оценке состояния выявленных забрюшинных и тазовых лимфатических узлов принято уделять внимание не только критерию размера, но и расположению единичных и сгруппированных изменённых ЛУ.
Попытка определить другие критерии метастатического поражения ЛУ привела ряд авторов к целесообразности измерения соотношения размеров ЛУ по длинной и короткой оси, а также изучению изменения его формы 15. Оказалось, что для ЛУ, пораженных метастазами, как правило, характерна округлая или неправильная форма. Узлы, затронутые опухолью, не выстланы нормальными ретикулоэндотелиальными клетками, а замещены метастатическими клетками, что приводит к нарушению нормальной анатомии ЛУ.
В силу высокой разрешающей способности МРТ эти изменения зональности ЛУ могут быть оценены при исследовании. Учитывая отсутствие четких объективизированных данных для оценки размеров метастатически пораженного ЛУ, а также критериев оценки нарушения зональности (нарушение соотношения центральной и периферической зон ЛУ), вопрос роли и возможностей МРТ в выявлении и оценке лимфогенного метастазирования у пациенток с РШМ требует дальнейшего изучения.
Цель исследования - разработать объективные критерии метастатического поражения ЛУ при РШМ путём анализа линейного размера лимфатического узла по короткой оси, соотношения размера по длинной и короткой оси ЛУ (индекса конфигурации), а также нарушения зональности ЛУ (соотношения центральной и периферической зон ЛУ) по результатам МРТ и определить их диагностическую эффективность.
Материал и методы
В проспективное исследование включены данные о 31 пациентке с гистологически подтвержденным диагнозом рак шейки матки, которым для определения распространённости было выполнено МРТ. Всем женщинам было выполнено радикальное хирургическое лечение со стандартной лим-фодиссекцией (табл. 1).
Исследование выполняли на магнитно-резонансных томографах Magnetom Avanto (Siemens) и Optima 450 W (General Electric) с напряженностью магнитного поля 1,5 Тесла с применением следующих импульсных последовательностей: Т2-взвешенные изображения (ВИ) в аксиальной, сагиттальной, коронарной плоскости сканирования; Т1-ВИ в аксиальной плоскости сканирования; Т2-ВИ с подавлением сигнала от жировой ткани (fat suppression) в аксиальной плоскости сканирования; диффузионно-взвешенная МРТ выполнялась при факторе диффузии b 0, b 1000 с/мм2 с последующим построением карты измеряемого коэффициента диффузии (ИКД, х10-3 мм2/с).
Для визуализации забрюшинных лимфатических узлов дополнительно использовали две последовательности в коронарной плоскости сканирования: Т2-ВИ и Т2-ВИ с подавлением сигнала от жировой ткани. Данные МРТ по определению метастатического поражения лимфатических узлов сопоставляли с результатами морфологического исследования резецированных препаратов.
Для оценки эффективности диагностических тестов выполняли анализ операционной характеристической кривой (ROC - Receiver Operating Characteristic curve), основанный на сравнении операционных характеристик теста чувствительности и специфичности при различных пороговых значениях. Для оценки диагностических возможностей МРТ вычисляли диагностическую чувствительность (ДЧ), диагностическую специфичность (ДС),
Общая характеристика больных рШМ
Число больных 31
Медиана возраста (средний ± а, тт-тах), лет 42 (44,2 ± 12,8, 27-75)
Гистологическая структура опухоли: плоскоклеточный рак аденокарцинома светлоклеточный рак другие эпителиальные новообразования шейки матки (железисто-плоскоклеточная карцинома)
Читайте также:

