Рак прямой кишки или саркома

-
7 минут на чтение

Специалистами каждый год диагностируется все большее количество видов рака, когда новообразование поражает различные отделы кишечника. Патология устанавливается у мужчин и женщин от 35 лет, но выявляется и у детей.
- Общее представление о заболевании
- Классификация
- Меланомы
- Карцинома
- Саркома
- Стадии
- 1 стадия
- 2 стадия
- 3 стадия
- 4 стадия
- Причины
- Клиническая картина
- Как быстро развивается рак кишечника
- Как отличить запор от рака
- Диагностика
- Ирригоскопия
- Ретроманоскопия
- Колоноскопия
- Лечение
- Оперативное вмешательство
- Химиотерапия и лучевая терапия
- Диета
- Осложнения
- Рецидив
- Прогноз
- Профилактика
Общее представление о заболевании
Раковое поражение толстого или тонкого кишечника характеризуется формированием злокачественной опухоли на слизистой органа. С течением времени оно прорастает вглубь тканей, а мутированные клетки распространяются вместе с кровью и лимфой по организму.

- Онкогастроэнтерология
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Заболевание представляет опасность для жизни и здоровья пациента. Это обусловлено отсутствием симптомов на ранних стадиях. При этом патологический процесс распространяется и затрагивает соседние участки.
Отсутствие терапии приводит к развитию ряда осложнений. Полностью вылечить онкопатологию возможно только тогда, когда отсутствуют метастазы в соседних и отдаленных органах. Таким образом, чем раньше была начата терапия, тем больше шансов у пациента на выздоровление.
Классификация
Согласно МКБ-10, рак кишечника может проявляться в виде различных типов новообразований. Их существует несколько. Но самыми распространенными являются меланомы, саркомы, карциномы. Установление формы осуществляется с помощью инструментальных методов диагностики.
Подобные образования характерны для поверхности кожного покрова. Но меланома может формироваться в аноректальной области кишечника.
Заболевание имеет тяжелое течение, характеризуется выраженными симптомами и при отсутствии терапии опасно для жизни пациента.
Меланома распространяется стремительно и представляет собой скопление небольших узлов. Они разрастаются по всей длине кишки.
Диагностируется в каждом втором случае выявления ракового поражения кишечника. Отличается стремительным течением.
На начальных стадиях карцинома поражает определенную часть органа, а затем распространяется вглубь тканей, прорастает в соседние ткани.
Устанавливается в 3% случаев выявления новообразований на слизистой кишечника. Формируется из неэпителиальной ткани.
Саркома кишечника диагностируется преимущественно у мужчин в возрасте от 45 лет. Патологический процесс поражает различные отделы органа.
Стадии
Рак кишечника развивается постепенно. Заболевание имеет 4 стадии, определение которых осуществляется в соответствии с результатами исследований.
Первая степень обозначается в медицинской литературе как Т1 N0 М0. Специфические симптомы отсутствуют, но проявляются признаки интоксикации организма. Они проявляются в виде слабости, тошноты, постоянной усталости.
Новообразование плотное, подвижное и не имеет больших размеров. Очаг патологического процесса находится на слизистом и подслизистом слое. Раковые клетки не определяются в лимфатических узлах, отсутствуют метастатические поражения.
Имеет два варианта течение. В первом случае опухоль перекрывает половину просвета кишечника, но метастазы отсутствуют.
Второй вариант 2 степени проявляется в виде поражения региональных лимфоузлов. Но метастазы также отсутствуют.
Плоскоклеточный рак, аденокарцинома и другие типы злокачественного образования 3 стадии могут иметь различные варианты течения.
Но метастазы на данном этапе развития отсутствуют полностью либо начинают формироваться в соседних тканях.
Считается самой опасной стадией рака кишечника. В медицинской литературе она указывается как Т4 N1 М0 или Т4 N1 М1.
Новообразование имеет большие размеры, устанавливаются отдаленные метастатические поражения, которые локализуются преимущественно в печени.
Раковая опухоль зачастую начинает распадаться и становится неоперабельной. Лечение осуществляется только в целях облегчения состояния, продления жизни.
Причины
Даже своевременная медицина не способна дать ответ на вопрос, почему возникает рак. Но специалисты установили ряд предрасполагающих факторов, которые способны увеличить риск развития патологии.
В первую очередь, в зоне риска находятся пациенты в возрасте от 50 лет. В медицинской практике установлены случаи возникновения патологии у людей от 30 лет.
Большую роль в развитии ракового образования играет наследственность, когда у пациента близкие родственники страдали подобными заболеваниями.
Увеличить риск развития рака кишечника могут уже имеющиеся заболевания, при которых патологический процесс затрагивает слизистую органа. К ним относится язвенный колит или синдром Крона.

- Онкогастроэнтерология
![]()
Наталья Геннадьевна Буцык- 3 декабря 2019 г.
По мнению специалистов, причиной развития ракового образования является неправильный образ жизни, когда человек злоупотребляет спиртными напитками, курит и употребляет большое количество вредной пищи.
В группу риска входят люди, страдающие сахарным диабетом и работающие на вредном производстве.
Клиническая картина
На ранних этапах развития патологии специфические симптомы практически отсутствуют. Но наблюдаются общие признаки, среди которых слабость, тошнота, рвота.
Но даже при их наличии определить наличие ракового образования затруднительно. Остальные проявления напоминают заболевания желудочно-кишечного тракта. В результате выявить новообразование на 1 этапе формирования опухоли практически невозможно.
По мере распространения патологического процесса наблюдаются такой признак, как чувство тяжести в животе, которое возникает вне зависимости от времени и количества пищи.
У пациентов отмечается ухудшение аппетита вплоть до полного отказа, снижение массы тела. К жирной пище возникает стойкое отвращение.
Наблюдаются признаки диспепсического расстройства, диарея, которая постоянно сменяется запорами. При проведении диагностических мероприятий устанавливается анемия различной степени. В каловых массах наблюдаются сгустки крови.
Когда новообразование приобретает значительные размеры, возникают иные симптомы. Кожа становится бледной, сухой. Наблюдаются головные боли, головокружения. Пациенты жалуются на постоянную слабость, снижение веса.
Если начинают формироваться метастазы и заболевание переходит в последнюю стадию, проявляется нарушение работы органов, которые были подвержены патологическому процессу.
При проведении лабораторного исследования устанавливается анемия, пониженное содержание белка в крови.
Как быстро развивается рак кишечника
Заболевание способно развивается стремительно. При этом летальный исход наступает спустя несколько месяцев после начала развития патологии. В некоторых случаях начальная стадия продолжается на протяжении года и более, не сопровождаясь симптомами.
На развитие заболевания оказывают влияние такие факторы, как возраст, питание, образ жизни, наследственная предрасположенность.
Как отличить запор от рака
Запор является одним из признаков рака кишки, который возникает на ранних стадиях. Его часто считают самостоятельным заболеванием. При этом патологический процесс продолжает развиваться на слизистой кишки.
Отличить запор от рака можно по определенным особенностям течения болезни. Отсутствие дефекации не всегда сопровождается резкими болезненными ощущениями, особенно при хронической форме.
После проведения лечебных мероприятий и корректировки режима питания симптомы исчезают. Восстанавливается процесс дефекации. При раке кишечника запор сопровождается рядом иных симптомов, сильными болезненными ощущениями.
Но для установления точного диагноза важно при возникновении признаков обратиться к специалисту. Он проведет необходимые исследования и выявит причину их проявления.
Диагностика
При проявлении симптомов рака кишечника специалист назначает ряд диагностических мероприятий с целью определения особенностей течения заболевания. Для этого назначается ряд инструментальных и лабораторных методов исследований.
Методика осуществляется с помощью рентгенологического исследования. Перед процедурой вводят специальное контрастное вещество.
Ирригоскопия позволяет определить локализацию и степень развития новообразования. Расшифровкой результатов занимается лечащий врач.
Процедура предполагает визуальное исследование с помощью специальных инструментов, которые вводят через задний проход на глубину 30 см.
Все данные передаются на монитор, где специалист в режиме реального времени может установить все изменения слизистой.
Проводится также как ретроманоскопия. Зонд вводят на глубину до 10 см, что позволяет установить наличие опухолей практически на всей протяженности кишечника.
При проведении процедура специалист осуществляет забор клеток опухоли. Материал направляют на исследование для определения характера течения заболевания.
Пациенты предстоит сдать анализ крови. Лабораторное исследование назначается в целях определения воспалительного процесса и наличия онкомаркеров, которые указывают на злокачественность образования.
В качестве дополнительных процедур может назначаться магнитно-резонансная или компьютерная томография.
Лечение
При выявлении рака кишечника терапия проводится в соответствии со степенью развития патологического процесса, возраста пациента, наличия метастазов. Но единственным эффективным способом является хирургическое удаление опухоли. До или после операции назначается химиотерапия или лучевая терапия.
Удаление злокачественной опухоли проводится несколькими методами в зависимости от локализации новообразования, наличия показаний и противопоказаний.
Чаще всего пациентам назначается эндоскопия или лапароскопия. После операции на кожном покрове практически отсутствуют следы или рубцы. Резекция новообразования осуществляется через проколы в брюшную полость, куда вводятся специальные инструменты.
Преимуществом методов является непродолжительный срок реабилитации. Спустя 3-5 суток после окончания процедуры пациент может быть направлен домой для прохождения реабилитации.

- Онкогастроэнтерология
![]()
Ольга Владимировна Хазова- 3 декабря 2019 г.
При наличии образования большого размера и невозможности проведения лапароскопии назначается классическое оперативное вмешательство. При этом специалист делает разрез в брюшной полости.
В зависимости от степени распространения патологического процесса удаляется только опухоль, окружающие ткани или часть кишечника.
Относятся к дополнительным способам лечения. Воздействие на мутированные клетки проводится с помощью химиотерапевтических препаратов или радиоактивного излучения.
После курса у пациентов возникает ряд осложнений и побочных эффектов, но лечение позволяет улучшить прогноз, уничтожить раковые клетки.
Диета
Для снижения нагрузки на пораженный при наличии злокачественной опухоли кишечника пациенту следует придерживаться правильного питания. В первую очередь нужно отказаться от продуктов и блюд, которые оказывают на слизистую негативное воздействие. К ним относятся копченое, жареное, соленое, жирное, сладкое.
Под запрет попадают кофе, крепкий чай, газировки, алкогольные напитки. Нельзя употреблять жирное мясо и рыбу, выпечку.
В рацион должны входить постные сорта мяса, свежие овощи и фрукты. Все блюда необходимо отваривать, отпаривать, тушить, готовить на пару.
Объем порции нужно уменьшить. После приема пищи должно оставаться легкое чувство голода. Увеличить нужно количество приемов пищи. В сутки питаться следует не менее 5 раз.
Осложнения
Отсутствие лечения при выявленном раке кишечника приводит к возникновению ряда осложнений. По мере развития патологии симптомы усугубляются, патологический процесс затрагивает соседние ткани.
У пациентов наблюдаются тошнота, рвота, анемия. Снижается иммунитет, в результате чего часто развиваются заболевания инфекционного и воспалительного характера. Также нарушается процесс пищеварения, что сопровождается запорами или диареей.
Но самым опасным последствием ракового поражения кишечника становятся метастазы. Они начинают распространяться по организму, когда мутированные клетки попадают в кровь и лимфу. Метастатические поражения формируются в печени, почках, головном, спинном мозге.
В результате происходит нарушение работоспособности травмированных органов, что сопровождается почечной, сердечно-сосудистой, печеночной недостаточностью.
Рецидив
Даже после проведенного хирургического удаления злокачественной опухоли заболевания может развиваться вновь.
Рецидив наблюдается примерно в 25% случаев. При этом у большинства пациентов раковая опухоль формируется повторно в течение двух лет после операции.
Полное излечение устанавливается, когда повторное развитие патологии отсутствует на протяжении 5 лет.
Прогноз
Продолжительность жизни при раке кишечника определяется в соответствии с особенностями течения патологии, возрастом пациента, степенью развития новообразования.
Рак прямой кишки имеет код по МКБ 10 – С18. Одной из разновидностей рака прямой кишки является аденокарцинома. Опухоль развивается из эпителиальных клеток и располагается в конечной части пищеварительного тракта. Чаще всего данное заболевание диагностируют у людей старшей возрастной группы. Точные причины рака прямой кишки не установлены. Риск развития патологии значительно увеличивается после достижения пятидесятилетнего возраста.

Преимуществами лечения пациентов по поводу злокачественной опухоли прямой кишки в Юсуповской больнице, являются:
- Своевременная постановка точного диагноза;
- Обследование с использованием новейших методик;
- Щадящие эффективные оперативные вмешательства;
- Применение новейших химиотерапевтических препаратов и методик облучения с помощью современной аппаратуры;
- Внимательный уход и наблюдение за каждым пациентом.
Комфорт палат клиники онкологии соответствует европейскому уровню. Пациенты обеспечены индивидуальными средствами личной гигиены и диетическим питанием. Все сложные случаи рака обсуждаются на заседании Экспертного Совета, в работе которого принимают участие профессора и врачи высшей категории. Ведущие онкологи Москвы составляют индивидуальную схему лечения каждому пациенту, страдающему ректальным раком. Если у пациента выявлен рак прямой кишки 4 степени с метастазами, ему обеспечивают паллиативную медицинскую помощь.
Симптомы аденокарциномы и саркомы прямой кишки
Наиболее часто пациенты, страдающие злокачественной опухолью прямой кишки, предъявляют следующие жалобы:
- Отсутствие аппетита;
- Необоснованные повышения температуры тела;
- Боли в нижних отделах живота;
- Уменьшение за короткий промежуток времени массы тела;
- Частое вздутие живота;
- Боль и неприятные ощущения во время дефекации;
- Необъяснимые запоры и поносы;
- Наличие в кале примесей крови и большого количества слизи.
Пациентов, страдающих карциномой прямой кишки, беспокоит общая слабость. Отмечается бледность кожных покровов.
Саркома прямой кишки встречается приблизительно в1 % случаев ректального рака. Они могут исходить из соединительнотканных элементов, лимфатической ткани, эндотелия кровеносных сосудов. Исходя из различных элементов стенки кишки и располагаясь под эпителиальным покровом, саркома в начальном периоде роста представляет собой различной величины узлы, покрытые неповреждённой слизистой оболочкой. При пальпации они безболезненны, при давлении – не спадаются.
Располагаясь в толще стенки прямой кишки, простые саркомы в течение длительного времени не причиняют больным неудобств. Симптомы сарком прямой кишки зависят от локализации, формы роста и гистологического строения опухоли. Основными симптомы сарком являются:
- Умеренная боль;
- Патологические выделения из прямой кишки (просто кровянистое отделяемое или слизь с кровью);
- Расстройство акта дефекации.
Это признаки, которые характеризуют рак прямой кишки.
Диагностика аденокарциномы прямой кишки
Как определить рак прямой кишки? Диагноз рак прямой кишки в Юсуповской больнице устанавливают на основании результатов комплексного обследования пациентов, страдающих ректальными злокачественными новообразованиями. В случае аденокарциномы прямой кишки лечение начинается с подробной диагностики. В зависимости от особенностей клинической картины у каждого пациента используется набор тех или иных диагностических методик:
- Анализ крови – позволяет выявить характерные гематологические и биохимические сдвиги, определить концентрацию онкомаркеров, характерных для толстокишечного рака;
- Анализ кала на наличие крови – помогает врачам установить ранние признаки скрытого кровотечения;
- Ректороманоскопия –эндоскопическое исследование, направленное на визуализацию изменений поверхности слизистой конечных отделов кишечника;
- Колоноскопия –наиболее информативное исследование кишечника, которое позволяет осмотреть прямую, сигмовидную и ободочную кишки;
- Ультразвуковое исследование – с помощью этого неинвазивного исследования врачи определяют некоторые особенности опухолевого роста, оценивают состояние органов брюшной полости (в зависимости от особенностей клинического течения болезни выполняют трансабдоминальное или эндоректальное УЗИ);
- Биопсия – позволяет подтвердить диагноз аденокарциномы толстой кишки (выполняется во время эндоскопического осмотра кишечника или при проведении хирургического вмешательства).
Компьютерную, магнитно-резонансную, позитронно-эмиссионную компьютерную томографию, сцинтиграфию используют для уточнения особенностей строения и расположения опухоли относительно других органов и тканей, выявления признаков метастазирования рака. Онкомаркеры рака кишечника и прямой кишки позволяют заподозрить злокачественное новообразование до появления первых симптомов рака.
Как выглядит рак прямой кишки
Врачи Юсуповской больницы производят забор материала из опухоли прямой кишки во время эндоскопического обследования или операции и отправляют его в гистологическую лабораторию. Лаборанты по тому, как выглядит рак прямой кишки, определяют гистологический тип опухоли.
Аденокарцинома прямой кишки состоит из атипичных клеток, которые происходят из железистой эпителиальной ткани и сформированы в тубулярные, папиллярные и иные структуры. Клеточная структура может обладать различной степенью дифференцировки: высокодифференцированные новообразования обладают цитологическими признаками материнской эпителиальной ткани, а малодифференцированные аденокарциномы лишь отдалённо напоминают исходный материал. Они отличаются высокой агрессивностью, быстрее растут и распространяются.
Перстневидноклеточный рак получил своё название благодаря форме клеток, которые ввиду переизбытка в них слизи и смещению ядер к мембранам приобретают вид перстня. Слизистое вещество, занимающее пространство клеток, представляет собою специфический белок муцин. Перстневидноклеточные опухоли прямой кишки довольно агрессивны.
Плоскоклеточный рак прямой кишки состоит из атипичных клеток. Они принадлежат к плоскому кишечному эпителию. В патологических очагах присутствуют межклеточные мостики и кератин. Плоскоклеточные опухоли ректального отдела могут быть ороговевающими и неороговевающими.
Железисто-плоскоклеточная аденокарцинома относится к редким разновидностям ректального отдела. Такие новообразования представлены аденокарциномой, в сочетано с плоскоклеточным раком. Гистологи под микроскопом видят мелкие фрагменты плоскоклеточной трансформации.
Недифференцированные опухоли прямой кишки состоят из атипичных клеток эпителиальной ткани, которые не формируют структур железистого типа и не вырабатывают слизи. Эти клетки представляют собой различные цитологические структуры. Они формируют пласты или тяжи, которые разделяет скудная строма из соединительной ткани.
Скирром называется раковая опухоль, в которой соединительная ткань преобладает над стромой. Цитологические структуры в скирре представляют собой кубические клетки, собранные в тяжи или небольшие ячейки. Иногда в прямой кишке встречаются новообразования, которые не подходят ни к одному гистологическому типу. В этом случае онкологи говорят о не классифицируемом ректальном раке.
Нейроэндокринные опухоли прямой кишки происходят из клеток диффузной нейроэндокринной системы. Они имеют хорошо развитую фиброзную строму, гистологически отличаются от аденокарцином.
Отличие геморроя от рака прямой кишки
Геморрой и рак прямой кишки – проктологические заболевания, которые встречаются чаще всего. Как отличить геморрой от рака прямой кишки? Самостоятельно определить характер болезни можно по симптомам, но лучше всего обратиться за консультацией к врачам Юсуповской больницы. Онкологи проведут комплексное обследование и дифференциальную диагностику.
Геморрой и рак прямой кишки имеют очень похожую симптоматику и отлично маскируются. Длительный период времени они никак себя не проявляют. Характерным отличием является цвет крови. При геморроидальном кровотечении кровь яркого алого цвета, практически не смешивается с каловыми массами. В случае рака прямой кишки во время дефекации появляется тёмная кровь. Она равномерно распределена в кале.
Рак и геморрой проявляются характерными выделениями. При патологическом воспалении геморроидальных вен слизь прозрачная и не имеет резкого запаха. Признаком рака прямой кишки является наличие в кале зловонной, гнойной субстанции, которая появляется не только при дефекации.
При геморрое кал не меняет формы. Рост злокачественной опухоли, постепенное сужение просвета заднего прохода способствует формированию лентовидной каловой массы. При геморрое пациенты сознательно отказываются от приёма пищи из-за боли при запоре или дефекации, при этом они испытывают голод и вялость. При онкологическом заболевании прямой кишки больной кишки не жалуется на плохой аппетит, но стремительно теряет массу тела.
Доброкачественные опухоли прямой кишки
Тубулярная аденома прямой кишки представляет собой доброкачественное новообразование. Опухоль развивается из железистых клеток кишечника. Данный вид аденомы незначительного размера с гладкой ровной поверхностью. Аденома большого размера имеет дольчатое строение.
Выделяют 3 степени дисплазии при тубулярных аденомах кишечника. Умеренная дисплазия характеризуется утолщением базального слоя кишечного эпителия. Ядро клеток содержи мало хроматина, количество митозов (клеточного деления) повышено. Тубулярная аденома толстой кишки с дисплазией 2 степени имеет особенности: слой эпителия размыт, наблюдается выраженная пролиферация в ростковой зоне клеток. Сами элементы различаются между собой по форме и размеру. Выраженная степень дисплазии является терминальной стадией. Клетки при этом отличаются повышенным содержанием хроматина и разнообразием формы. Количество изменённых элементов варьирует от 0,5 до 1% ткани эпителия.
Ворсинчатая опухоль прямой кишки является доброкачественным новообразованием. Она представляет собой губчатое розовато-красное образование на толстой ножке или широком основании, четко отграниченное от неизмененных окружающих тканей. Поверхность покрыта тонкими бахромчатыми ворсинками, которые состоят из волокон соединительной ткани, покрытых слоем эпителиальных клеток. Строма ворсинчатой опухоли толстой кишки представлена соединительной тканью, которая пронизана большим количеством тонкостенных кровеносных сосудов.
Лечение аденокарциномы прямой кишки
При аденокарциноме прямой кишки метастазы появляются довольно рано. По этой причине после установления точного диагноза онкологи Юсуповской больницы немедленно начинают лечение. Чем раньше будет выявлено заболевание, тем лучше прогноз для пациента. Дифференцированная аденокарцинома прямой кишки лучше поддается лечению. Последствия недифференцированного рака являются более тяжёлыми. Каждому пациенту с таким диагнозом в клинике онкологии обеспечивают индивидуальный подход и качественную медицинскую помощь.
В настоящее время предпочтение отдаётся комбинированному лечению аденокарциномы прямой кишки. Во время операции хирурги устраняют основной очаг опухолевого роста. С помощью других методик воздействия уничтожают сохранившиеся раковые клетки.
В зависимости от распространённости опухолевого процесса определяют объём хирургического вмешательства. Экстирпация и резекция прямой кишки дополняются иссечением регионарных лимфатических узлов и мягких тканей. При выполнении таких операций хирурги-онкологи соблюдаю все принципы абластики и антибластики. Это позволяет значительно снизить риск распространения раковых клеток по организму. У некоторых пациентов оперативное вмешательство выполняется в несколько этапов. Пациенты, которым выведена колостома при раке прямой кишки, снабжаются всеми необходимыми материалами. Медицинский персонал проводит гигиенический уход за ней.
Применяемые в лечении рака прямой кишки методики лучевой терапии в некоторых случаях позволяют подавить прогрессирование опухолевого процесса. Сеансы радиотерапии проводят ослабленным пациентам, у которых выявлены противопоказания к хирургическому лечению или диагностирована неоперабельная опухоль.
Применение для химиотерапии современных цитостатических препаратов даёт возможность уничтожать раковые клетки во всех тканях организма пациента. Уменьшается риск развития рецидивов патологического процесса и улучшается прогноз для пациентов с опухолями прямой кишки. Получить консультацию онколога, проктолога можно, записавшись на приём по телефону Юсуповской больницы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Наши специалисты
Цены на услуги *
Описание
Полипы в толстой и прямой кишках являются доброкачественными опухолями. Однако, поскольку некоторые из них представляют собой предраковые образования, врачи, как правило, рекомендуют удалять любые полипы толстой или прямой кишки.
Рак толстой и прямой кишки довольно распространен во многих странах.
Полипы
Полип – опухоль из ткани кишечной стенки, которая растет в просвет кишечника и обычно является доброкачественной.
Полипы могут расти на ножке с широким основанием или без нее; бывают разных размеров. В большинстве случаев они развиваются в прямой кишке и нижней части толстой кишки; реже – в более высоких отделах толстой кишки.
Факты свидетельствуют, что аденоматозные полипы, если их оставить в толстой кишке, часто становятся злокачественными. Чем больше полип, тем более вероятно, что он злокачественный.
Симптомы и диагностика
В большинстве случаев полипы не вызывают симптомов; наиболее частый возможный симптом – кровотечение из прямой кишки. При больших полипах возможны боли в животе или кишечная непроходимость. В редких случаях полип на длинной ножке выпячивается через заднепроходное отверстие. Большие полипы с пальцевидными отростками (ворсинчатые аденомы) выделяют воду и соли, вызывая профузную водянистую диарею, которая может приводить к снижению уровня калия в крови (гипокалиемии). Этот вид полипов более часто перерождается в злокачественное образование; такие полипы, как правило, уже являются злокачественными.
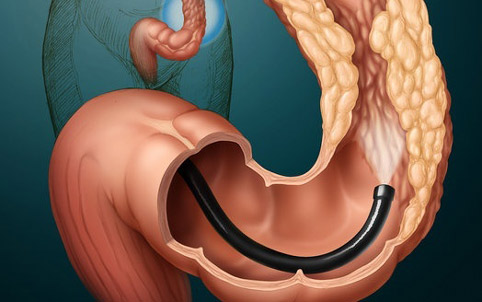
Врач может нащупать полипы в прямой кишке пальцем в перчатке, но обычно обнаруживает их во время ректороманоскопии (это осмотр прямой кишки и нижней части толстой кишки с использованием ректороманоскопа – гибкого волоконно-оптического медицинского инструмента). Часто производят колоноскопию – исследование всей толстой кишки с использованием колоноскопа.
Это более полное и надежное исследование выполняют потому, что нередко имеется несколько полипов, и среди них могут быть злокачественные. Колоноскопия позволяет врачу взять образец ткани для микроскопического исследования из любой части кишки, которая выглядит злокачественно измененной.
Лечение
Пациенту рекомендуют слабительные средства и клизмы, чтобы освободить кишечник. Затем во время колоноскопии полипы удаляют с помощью режущего инструмента или электрической проволочной петли. Если полип не имеет ножки или не может быть удален во время колоноскопии, необходима операция на брюшной полости.
Врач-патоморфолог исследует полипы, которые были удалены. Если полип оказывается злокачественным, дальнейшее лечение зависит от ряда факторов. Например, риск метастазирования опухоли выше, если она распространилась на ножку полипа или злокачественная ткань обнаружена ближе к месту отсечения полипа. Риск оценивается и на основании внешнего вида полипа. Если риск злокачественного перерождения низкий, дальнейшего лечения не требуется. Если риск высок, пораженный сегмент толстой кишки удаляют хирургически, а рассеченные концы кишечника соединяют.
После удаления полипа всю толстую кишку исследуют с помощью колоноскопа через год и затем с интервалами, определенными врачом. Если такое исследование невозможно из-за сужения толстой кишки, то выполняют рентгенологическое исследование с барием. Любые вновь появившиеся полипы удаляют.
Семейный полипоз – наследственное заболевание, для которого характерно наличие 100 или большего количества предраковых аденоматозных полипов в толстой и прямой кишке.
Полипы развиваются в детстве или в период полового созревания. Без лечения почти у всех больных до наступления 40 лет развивается рак толстой кишки. Полное удаление толстой и прямой кишок устраняет риск развития рака. Однако, если толстая кишка удалена и прямая кишка присоединена к тонкой, иногда полипы в прямой кишке исчезают. Поэтому многие специалисты предпочитают именно такой метод лечения. Остаток прямой кишки осматривают при ректороманоскопии (осмотр с использованием ректороманоскопа – гибкого волоконно-оптического медицинского инструмента) каждые 3-6 месяцев, чтобы вовремя обнаруживать и удалять новые полипы. Если новые полипы появляются слишком быстро, прямую кишку также удаляют, а тонкую кишку присоединяют к отверстию в брюшной стенке. Хирургически созданное сообщение между тонкой кишкой и брюшной стенкой называется илеостомой.
Синдром Гарднера – вид наследственного полипоза, при котором различные типы доброкачественных опухолей возникают как в кишечнике, так и в других органах. Подобно другим видам семейного полипоза, при данном заболевании высок риск возникновения злокачественной опухоли толстой кишки.
Синдром Петца-Егерса – наследственное заболевание, при котором в желудке, тонкой и толстой кишках появляется множество маленьких узелков, называемых ювенильными полипами. Унаследовавшие это заболевание рождаются с полипами, или они развиваются в раннем детстве. При этом синдроме больные имеют коричневые кожу и слизистые оболочки, особенно губ и десен. Наличие полипов не увеличивает риск развития рака кишечника. Однако у людей с синдромом Пейтца-Егерса повышен риск возникновения злокачественной опухоли поджелудочной железы, молочной железы, легких, яичников и матки.
В развитых странах рак толстой и прямой кишок (колоректальный рак) – второй по распространенности вид рака и вторая ведущая причина смерти от рака. Частота развития колоректального рака начинает повышаться в возрастной группе пациентов 40 лет и достигает пика между 60 и 75 годами. Рак толстой кишки чаще встречается у женщин; рак прямой кишки – у мужчин. Около 5% больных раком толстой или прямой кишок имеют несколько злокачественных опухолей колоректальной зоны одновременно.
Риск развития рака толстой кишки более высок, если в семье кто-либо болел раком толстой кишки; известны случаи семейного полипоза или подобной болезни, а также если человек страдает неспецифическим язвенным колитом или болезнью Крона. Риск связан с возрастом человека и давностью заболевания.
Рацион играет определенную роль в развитии рака толстой кишки, но как именно, неизвестно. Во всем мире самому высокому риску подвержены люди, которые живут в городах и рацион которых типичен для развитых западных стран. Такой рацион характеризуется низким содержанием растительных волокон и высоким содержанием животных белков, жиров и легкоусваиваемых углеводов, например сахара. Риск, вероятно, можно уменьшить, если ввести в рацион больше кальция, витамина D и овощей, таких как капуста, морковь, свекла. Прием аспирина через день также, по-видимому, уменьшает риск возникновения рака толстой кишки, но эту меру нельзя рекомендовать без веских оснований.
Рак толстой кишки обычно начинается как припухлость на поверхности cлизистой оболочки толстой кишки или полипа. По мере роста опухоль начинает вторгаться в кишечную стенку; могут быть поражены близлежащие лимфатические узлы. Поскольку кровь из кишечной стенки поступает к печени, вскоре после распространения на близлежащие лимфатические узлы рак толстой кишки обычно распространяется (метастазирует) и в печень.
Симптомы и диагностика
Колоректальный рак растет медленно, и прежде чем появляются достаточно отчетливые симптомы, проходит длительное время. Симптомы зависят от вида, расположения и распространенности злокачественной опухоли. Восходящая ободочная кишка имеет большой диаметр и тонкие стенки. Поскольку ее содержимое жидкое, непроходимость развивается лишь в поздних стадиях заболевания. Опухоль в восходящей ободочной кишке бывает таких больших размеров, что врач может прощупать ее через брюшную стенку. Тем не менее утомляемость и слабость вследствие тяжелой анемии иногда являются единственными симптомами. Нисходящая ободочная кишка имеет меньший диаметр и более толстую стенку, каловые массы в ее просвете почти твердые. Опухоль этой части толстой кишки обычно растет по ее окружности, вызывая чередование запоров и поносов. Поскольку нисходящая ободочная кишка более узкая и имеет более толстые стенки, рак этой локализации раньше приводит к развитию непроходимости. Человек может обратиться к врачу из-за сильных болей в животе и запора. В кале иногда обнаруживаются прожилки или примесь крови, но часто видимая кровь отсутствует; чтобы ее определить, необходимо лабораторное исследование.
Все злокачественные опухоли, как правило, кровоточат; кровотечение обычно скудное. Наиболее распространенным первым симптомом при колоректальном раке является кровотечение во время дефекации. Врачи рассматривают возможность рака при любом кровотечении из прямой кишки, даже если известно, что у человека геморрой или дивертикулез. При колоректальном раке дефекации болезненные; характерно чувство неполного опорожнения прямой кишки. Сидеть бывает больно. Однако, если опухоль не распространяется на ткани вне прямой кишки, пациент обычно не чувствует боли, непосредственно связанной с ее развитием.
Раннему обнаружению колоректального рака способствует регулярное обследование для выявления скрытой формы заболевания. Анализ кала на наличие микроскопических количеств крови прост и недорог. Чтобы результаты анализа были точными, в течение 3 дней перед его сдачей человек должен употреблять пищу с высоким содержанием растительных волокон и избегать мяса. Если эта проба для выявления скрытой формы заболевания указывает на возможность рака, необходимо дальнейшее обследование.
Перед эндоскопией кишечник освобождают, часто с использованием сильных слабительных средств и нескольких клизм. Около 65% колоректальных злокачественных опухолей выявляют с помощью ректороманоскопа. Если обнаружен полип, который может быть злокачественным, требуется исследование всей толстой кишки с помощью колоноскопии. Некоторые опухоли, которые выглядят злокачественными, можно удалить, используя хирургические инструменты, проведенные через колоноскоп; другие удаляют во время обычной (полостной) операции.
Установить диагноз помогает исследование крови. Уровень карциноэмбрионального антигена в крови высокий у 70% пациентов с колоректальным раком. Высокое содержание карциноэмбрионального антигена перед операцией может снизиться после удаления опухоли. Если так и происходит, целесообразны последующие проверки. Повышение количества карциноэмбрионального антигена предполагает рецидив рака. Два других антигена, СА 19-9 и СА 125, подобны карциноэмбриональному антигену, и их содержание также можно проверить с этой целью.
Лечение и прогноз
Основа лечения колоректального рака – хирургическое удаление большого сегмента пораженного кишечника и сопутствующих лимфатических узлов. Примерно 70% больных с колоректальным раком можно сделать операцию; некоторым больным из тех 30%, которые не могут перенести операцию из-за ослабленного состояния, иногда удаляют опухоль путем электрокоагуляции. Эта процедура уменьшает симптомы и продлевает жизнь, но обычно не приводит к полному излечению.
В большинстве случаев рака толстой кишки пораженный сегмент кишечника удаляют хирургическим путем, и остающиеся концы соединяют. При раке прямой кишки вид операции зависит от того, как далеко от анального отверстия расположена опухоль и как глубоко она врастает в стенку кишки. После полного удаления прямой кишки и заднего прохода у человека остается постоянная колостома (созданное хирургически сообщение между кишкой и брюшной стенкой). После колостомии содержимое толстой кишки выводится через брюшную стенку в калоприемник. Если возможно, удаляют только часть прямой кишки, после чего остается культя прямой кишки и неповрежденный задний проход. Затем ректальную культю присоединяют к концу толстой кишки. Лучевая терапия после хирургического удаления видимой злокачественной опухоли прямой кишки помогает подавить рост оставшихся опухолевых клеток, уменьшает вероятность рецидива и увеличивает вероятность выживания. При раке прямой кишки и поражении от одного до четырех лимфатических узлов в большинстве случаев назначается сочетание облучения и химиотерапии. Если поражено больше четырех лимфатических узлов, то такое лечение менее эффективно.
Если колоректальный рак распространенный, имеются отдаленные метастазы и маловероятно, что с помощью операции удастся радикально помочь, химиотерапия препаратами флуороурацилом (фторурацилом) и левамизолом (декарисом) после операции может продлить жизнь человека, но тоже редко приводит к излечению. Если колоректальный рак распространился настолько, что всю опухоль невозможно удалить, выполняют операцию с целью уменьшить степень кишечной непроходимости – это позволяет облегчить состояние больного. Однако время жизни обычно составляет только около 7 месяцев. Когда рак распространился лишь на печень, средства для химиотерапии можно вводить непосредственно в артерию, снабжающую печень. Маленький насос хирургически вводят под кожу или надевают внешний насос на пояс, что позволяет человеку передвигаться во время лечения. Хотя такое лечение дорого, оно может дать больший эффект, чем обычная химиотерапия; однако оно требует дальнейшего исследования. Если рак распространился за пределы печени, этот подход к лечению не имеет преимуществ.
Если колоректальная злокачественная опухоль была полностью удалена во время операции, эксперты в большинстве случаев рекомендуют проводить 2-5 ежегодных обследований кишечника с помощью колоноскопии. Если при таких обследованиях в течение первого года не обнаруживают опухоли, то последующие осмотры обычно делают каждые 2-3 года.
Злокачественная форма саркомы Капоши встречается главным образом у людей, перенесших трансплантацию органов и больных СПИДом. Опухоль чаще образуется в желудке, тонкой кишке или нижнем конце толстой кишки. Хотя она редко вызывает какие-либо симптомы, могут появляться белок и кровь в кале и понос. Иногда часть кишечника внедряется в смежную часть (это называется инвагинацией), что приводит к непроходимости кишечника и расстройству его кровоснабжения – возникает осложнение, требующее неотложной помощи. При саркоме Капоши возможны красно-фиолетовые пятна на коже.
Врач подозревает саркому Капоши, если указанные симптомы развиваются у человека, входящего в одну из групп высокого риска. Диагноз саркомы Капоши подтверждается после хирургического удаления пораженной части кишки и микроскопического исследования взятого из нее кусочка ткани.
Лечение – хирургическое удаление саркомы. При инвагинации необходима срочная операция.
Читайте также:



