Рак может быть наследственным заболеванием
Современная наука считает, что в основном онкологические опухоли являются результатом предраковых состояний органов, спровоцированных различными заболеваниями и негативными внешними факторами. Может ли передаваться рак по наследству – актуальный вопрос на сегодняшний день, который особенно волнует людей, имеющих онкобольных среди родственников.
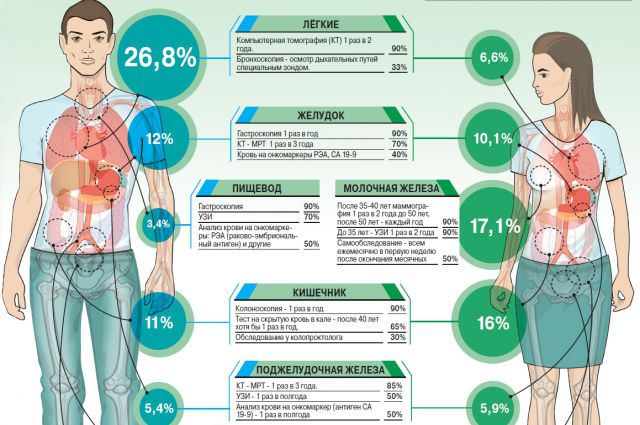
По статистике почти 10 % раковых заболеваний имеют наследственную этиологию. Считается, что сбой генетической системы в организме является основой перерождения нормальных клеток в злокачественные опухоли. Наследственность рака на сегодняшний день не вызывает сомнений, медики установили гены, которые отвечают за неправильное деление клетки и развитие злокачественного процесса.

Рак и генетика
Генетическая предрасположенность к онкологии формируется еще у эмбриона в момент усиленного деления клеток. Нарушения в герминальных клетках способствуют развитию повышенной чувствительности к канцерогенам и негативным внешним факторам, способным вызвать злокачественный процесс.
В группу риска входят люди, в чьих семьях присутствует хотя бы один предрасполагающий фактор:
- у членов семьи уже диагностировался рак в возрасте до 50 лет;
- локализация опухолей совпадает у разных членов семьи;
- у одного из представителей рода был выявлен рецидивирующий злокачественный процесс.
Если человек попадает в группу риска, это не значит, что он обязательно заболеет, но это является побуждающим фактором к профилактике раковых заболеваний.
Рак и наследственность – достаточно изученная тема на сегодняшний день, ученые успешно проводят молекулярно-генетический анализ, который позволяет выявить гены, склонные к мутации. Сегодня можно выяснить вероятность развития онкологии у потомков еще до зачатия. Это позволяет провести профилактику раковых заболеваний и избежать наследственной передачи генов – мутантов.
Наследование плохих генов может происходить по одному из следующих сценариев:
- наследуется конкретный ген, несущий код определенной формы онкологии;
- передаются гены, отвечающие за предрасположенность к раку при благоприятных условиях;
- наследуется группа генов, склонных к мутации и способных вызвать разные виды онкологии.
Генетический фактор может присутствовать не только у членов определенного рода, но и у этнической группы людей.
Предрасположенность к раковым заболеваниям
Сам механизм развития злокачественного процесса на генном уровне до конца не изучен, установлено, что рак по наследству передается в крайне редких случаях, 1:10000, все остальные факторы являются предрасполагающими.
Выделяют три группы наследственных нарушений, которые могут запустить злокачественный процесс:
- Повышенная мутация генов в онкогены. Развивается на фоне наследственных нарушений естественной способности клетки защищаться от генов – мутантов различных внешних факторов. Причиной может стать воздействие канцерогенов или нарушение метаболизма.
- Пониженная эффективность ликвидации процесса мутации на клеточном уровне, например нарушенная репарация ДНК.
- Аутоиммунные заболевания, передающиеся по наследству, и метаболическая иммунодепрессия, характерная для таких патологий, как болезнь Дауна или детская нейтропения.
Установлено, что чаще всего не рак передается по наследству, а предрасположенность к онкологии и заболеваниям, являющимися предраковыми состояниями.
Наследственные формы рака
Все наследственные формы онкологии развиваются из-за генетических аномалий, поэтому врачи, опираясь на семейный анамнез, рекомендуют ряд профилактических мероприятий пациентам, находящимся в группе риска. Наследственный рак медики называют семейным и выделяют несколько форм злокачественного процесса:
- Рак молочной железы – распространенное онкологическое заболевание, если в роду болела хотя бы одна близкая родственница, риск увеличивается вдвое, особенно если процесс возник в возрасте младше 50 лет.
- Злокачественная опухоль яичников – если в роду насчитывается несколько женщин с этим видом рака, то онкология носит наследственный характер, риск заболеть возрастает в три раза.
- Рак желудка – 10 % диагностируемых случаев имеют наследственное происхождение, чаще всего выявляется не один случай в семье. Этому заболеванию больше подвержены мужчины, особенно те, кто имеет вторую группу крови.
- Рак легких – наиболее частое онкологическое заболевание, находится на первом месте по распространенности среди мужского населения и на втором – среди женщин. Провоцирующим фактором в основном является курение и вредные условия труда. Важно то, что интенсивность курения не играет роли, даже минимальное количество сигарет не снижает риск развития рака.
- Раковое поражение почек – по статистике эта форма онкологии имеет наследственный характер только в 5 % случаев, мужчины более предрасположены к раку почек, чем женщины. Вероятность наследственной формы заболевания возрастает, если рак диагностировался у нескольких членов семьи, особенно в возрасте до 50 лет.
- Рак кишечника – основной причиной наследственного рака является семейный полипоз кишечника. Несмотря на доброкачественный характер полипов, их перерождение в раковую опухоль вероятно почти на 100 %, единственный способ избежать этого – это своевременно лечить патологию.
- Медуллярный рак щитовидной железы – считается, что именно эта форма является наследственной, намного реже в одной семье возникают случаи повторения папиллярного или фолликулярного рака щитовидки. Фактором, который запускает процесс на генетическом уровне, чаще всего является воздействие радиации, особенно у детей.
Основное количество онкологических заболеваний – это влияние внешних факторов и возрастных изменений генов, но 5-7 % случаев являются результатом наследственной мутации генов.
Профилактика наследственных форм рака
Наследственность рака невозможно предупредить, в профилактических целях можно лишь наблюдать и консультировать семьи, находящиеся в группе риска.
К профилактическим мерам относятся:
- сбалансированный рацион питания;
- исключение из меню колбасных изделий, копченостей и консервов;
- отказаться от вредных привычек;
- ежегодно проходить медицинский осмотр, особенно после 40 лет;
- при повышенных рисках проводить УЗИ раз в год, особенно органов, которые подвергались онкологическим процессам у членов семьи;
- женщинам каждые полгода посещать гинеколога и проводить маммографию;
- при высоких рисках необходимо ежегодно проводить анализ крови на онкомаркеры;
- рожать детей до 35 лет, минимизировать аборты, кормить грудью;
- контролировать свой вес;
- избегать стрессовых ситуаций;
- лечить все заболевания в организме, не допускать хронических форм;
- постараться исключить из жизни канцерогенные факторы;
- заниматься спортом и вести активный образ жизни.
Люди, находящиеся в группе риска, должны серьезно подходить к профилактическим мерам. Постоянный контроль своего здоровья позволит выявить онкологический процесс на ранней стадии. Выяснив, передается ли рак по наследству, каждый человек, имеющий предрасположенность к онкологии, может пройти генетический тест, но от развития злокачественного процесса нельзя оградить себя заранее. Можно лишь минимизировать риск заболеть, соблюдая все рекомендации. Здоровый образ жизни также позволяет свести к минимуму вероятность наследственной онкологии.
Мир семимильными шагами двигается к персонифицированной медицине, где важнейшую роль будет играть изучение генетических факторов человека. Это знание поможет не только вылечивать, но и предотвращать страшные болезни, например рак.
Анджелина Джоли – не просто голливудская звезда, но и настоящий боец! Мать и тётя актрисы в относительно молодом возрасте погибли от так называемого наследственного опухолевого синдрома. И Анджелина со свойственной ей решительностью превентивно (то есть заранее) удалила себе молочные железы и яичники (органы – мишени для наследственного рака, высокий риск которого обнаружил её генетический анализ). Первой из публичных личностей она открыто призналась, что сделала операцию, чтобы спастись от ещё несуществующей, но без экстренных мер практически неотвратимой угрозы. Личный риск Джоли, по подсчётам врачей, составлял 87%. Так она создала важный прецедент, который наверняка поможет сохранить жизнь многим женщинам во всём мире!

Это не случайность
Спорадический (то есть случайный) рак может возникнуть у любого. Главная причина болезни – генетические мутации в клетках. С годами в организме их накапливается критическое количество, поэтому развитие опухолей в пожилом возрасте – явление закономерное и почти неотвратимое. Как любят говорить онкологи, каждый человек доживёт до своего рака, если только раньше не погибнет от инфаркта или инсульта.
Но есть и наследственные формы болезни, поколениями поражающие людей из одной семьи. Путь к раку для носителей определённых мутаций в генах короче, чем у других людей. Если обычной клетке для превращения в раковую необходимо накопить 5–6 значимых мутаций, то при наследственном генном дефекте достаточно 4–5.
На долю наследственных опухолевых синдромов приходится лишь 5% среди всех онкологических заболеваний. Но риск стать жертвой страшной болезни для людей, которые носят в себе дефектный ген, не просто выше, чем у других, – он практически фатален. Например, риск заболеть раком молочной железы для обычной женщины составляет около 8–12%, а для носительниц мутаций в гене BRCA1 – больше 60%.
Тревожные признаки
Причина наследственного рака – в полученной от родителей мутации какого-то одного гена, из-за которого опухоль развивается в конкретном органе. Причём наличие семейной истории в этом случае не так важно. Например, если брать самый частый из наследственных синдромов рака молочной железы (РМЖ) и яичников (РЯ), то он может проявиться даже у женщины, в семье которой никто не страдал этим заболеванием. Ведь патогенную мутацию можно унаследовать и от отца.
У наследственного опухолевого синдрома есть чёткие клинические признаки:
Вид наследственного рака
Вклад
в заболеваемость
Гены, мутация в которых повышает риск
Рак молочной железы
BRCA1, BRCA2, CHEK2 и другие
Рак толстой кишки
MLH1, MSH2, MSH6, PMS2
CDH1, BRCA1, BRCA2
Рак поджелудочной железы
Рак предстательной железы
Медуллярный рак щитовидной железы
Приговор отменяется!
Например, при угрозе наследственного рака молочной железы и яичников мероприятия по ранней диагностике (УЗИ, маммография, сдача онкомаркеров) не слишком эффективны. Доказано, что они не гарантируют своевременное выявление опухоли. А рак яичников и вовсе часто выявляется только на запущенных стадиях. Более того, целый ряд новообразований склонен давать метастазы и на первой стадии, поэтому даже раннее выявление заболевания не всегда спасает от смерти. Особенно это характерно для некоторых наследственных опухолевых синдромов. Так, при выявлении РМЖ на первой стадии шансы прожить 5 и более лет есть как минимум у 98% женщин, а для носительниц мутаций в гене BRCA1 этот показатель всего 82%.

Наследственный медуллярный рак щитовидной железы относится к редким заболеваниям и вызывается патогенными мутациями в онкогене RET. Выявление у ещё здорового человека такой мутации – веское основание, чтобы заранее удалить щитовидку. Установлено, что просто частые наблюдения не защитят человека от гибели, а своевременная операция практически полностью снижает риск заболевания. Утрата органа эффективно компенсируется заместительной гормонотерапией.
При угрозе наследственного рака толстой кишки регулярные наблюдения, наоборот, очень эффективны. Исследования доказали, что, если делать колоноскопию каждые 1–2 года, можно достоверно уменьшить риск смерти от этой болезни. Профилактические операции на здоровой толстой кишке обычно не проводятся. Как не удаляют и те органы, утрата которых ведёт к существенному снижению качества жизни. Поэтому органы желудочно-кишечного тракта, части скелета, головной мозг хирурги, конечно, удалять не станут.
Важно
Одно из самых значимых достижений биомедицины последних лет – полногеномное секвенирование (NGS). Оно позволяет всего за несколько дней проанализировать ДНК любого человека. Благодаря ему наши знания о генетических патологиях многократно увеличатся уже в ближайшем будущем. Возможно, полногеномный анализ, который пока ещё слишком дорогое удовольствие (стоит тысячи долларов), в скором времени станет инструментом скрининга.
1. Делайте прививки!
Прививка от гепатита В (вызывает рак печени) и ВПЧ (причина рака шейки матки) может предотвратить 1,1 млн случаев рака в год.
2. Прогресс в онкогематологии
В конце ХХ века 60% детей, больных острым лейкозом, умирали, а сейчас в 90% случаев это заболевание излечивается полностью.
3. Не опускайте руки!
Сейчас в мире насчитывается около 28 млн человек, излечившихся от рака. Большинство из них – женщины, победившие рак груди.
Рак часто наблюдается у членов одной семьи, объективно подтверждена наследственная природа некоторых злокачественных опухолей. Есть точка зрения, что наследственная предрасположенность — самая вероятная причина всех онкологических заболеваний, и только дело времени, чтобы наука точно установила, мутация какого гена за какой конкретный рак отвечает. Но уже сейчас наследственную передачу рака можно прервать.
Если у человека возникло онкологическое заболевание, очень важно выяснить, есть ли в его роду другие случаи злокачественных новообразований. Семьям, в которых имеется более одного такого случая, нужно пройти консультацию врача-генетика, чтобы понять, есть ли в семейной истории основания для подозрений на наследственный характер патологии. Особенно настораживающим признаком будет онкологическое заболевание в нескольких поколениях семьи. Одним из основных методов работы врача-генетика является составление родословных. Другая важная часть медико-генетической консультации — осмотр и опрос пациента: наследственные заболевания нередко проявляются специфическими признаками.
Принципиальным отличием наследственного рака является возможность его прогнозировать путем выявления патогенных мутаций. На первом этапе семьям, в которых имеется более одного случая развития рака, рекомендуется пройти консультацию врача-генетика, по результатам которого можно будет понять, есть ли в семейной истории основания для подозрения на наследственный характер патологии.
Если в процессе консультации возникают подозрения на наследственную природу заболевания, то следующий этап — целенаправленное генетическое тестирование, поиск мутаций, которые могут вызывать конкретное заболевание. Одни исследования позволяют обнаружить изменения в самом гене, другие — в белке, который кодируется измененным геном. Один ген может претерпеть до 300 мутаций.
В последние годы найдены мутации, ответственные за возникновение и развитие рака молочной железы, яичников, толстой кишки и др. Цель генетического тестирования, или скрининга,— выявить риск возникновения заболевания до появления симптомов. Это дает возможность в одних случаях провести своевременное лечение, в других — рекомендовать меры, позволяющие избежать передачи наследственного заболевания потомству. Мутации генов найдены для нескольких видов рака, тесты на некоторые из них уже используют в клинике — например, тесты на рак груди и кишечника.
От предков или не от предков
Все онкологические заболевания имеют генетическую природу, поскольку при раке гены, отвечающие за правильное деление клетки, повреждены. Но в одних случаях имеют место наследственные мутации, а в других — приобретенные. Результатом повреждения (мутации) гена во всех случаях является бесконтрольное неограниченное деление клеток, что и является сутью ракового процесса.
Несмотря на то что онкологические заболевания имеют генетическую природу, только 10–15% из них передаются по наследству. Почему важно знать, наследственный или ненаследственный рак? Потому что если установлена его наследственная природа, то есть выявлена мутация, вызвавшая его, то известен прогноз и понятна тактика в отношении самого больного и его родственников. Особенно отчетливо наследование мутации прослеживается в случаях так называемого семейного рака молочной железы и яичников, при семейном аденоматозном полипозе и различных опухолевых синдромах (Линча — рак толстой кишки, Ли-Фраумени — разнообразные саркомы и др.). Многие люди, сами будучи здоровыми, являются носителями мутаций, приводящих к наследственным заболеваниям. Если носители одной и той же мутации — оба родителя, заболевание становится неизбежным. Генетическое тестирование позволяет это выявить.
Следует подчеркнуть, что наличие мутации не означает заболевания. Мутация может сидеть в гене много лет до того, как начнет развиваться опухоль. Но, зная про мутацию, врачи могут назначить рациональный режим обследования и профилактического лечения.
Например, у женщин—носительниц гена BRCA1 в 95% случаев в течение жизни разовьется рак груди и в 65% — рак яичников, причем часто рак развивается в молодом возрасте, до 50 лет. Это означает, что носительница должна все время находиться под наблюдением, а в некоторых случаях целесообразно ставить вопрос о профилактическом удалении груди и (или) яичников. У всех на слуху история Анджелины Джоли, которая настояла на удалении обеих молочных желез, поскольку у нее обнаружили мутацию гена BRCA1.
Специалисты знают результаты исследования ткани удаленных молочных желез у 54 шведских женщин—носительниц этого гена в возрасте до 51 года. Ни у одной из них обследование не показывало опухоли груди до операции, но гистологическое изучение удаленной ткани выявило наличие раковых клеток у пяти (10%!) из них.
К профилактической хирургии прибегают и при семейном аденоматозном полипозе, при котором вероятность развития рака толстой кишки после 40 лет достигает 100%, и при других онкологических заболеваниях, если установлена онкогенная мутация.
Понятно, что женщины с отрицательным результатом теста на мутации генов BRCA1 и BRCA2 не застрахованы от спорадического рака груди и яичников. Однако вероятность его возникновения несопоставимо ниже, чем у женщин с положительным тестом.
Женщине следует заподозрить у себя предрасположенность к наследственному раку груди, пройти консультацию врача и генетика и генетическое тестирование, если в семье:
— было более одного случая рака груди или яичников по женской линии (у матери, бабушки, тетки, сестер и т. д.);
— заболевание было диагностировано в молодом возрасте (до наступления климакса);
— были случаи рака груди у мужчины;
— были больные c множественными опухолями (например, у одного человека — рак груди, толстой кишки, матки, рак поджелудочной железы и т. д.);
— были случаи двустороннего рака обеих молочных желез или обоих яичников.
Тестирование и его последствия
Генетическое тестирование имеет несколько преимуществ. Отрицательный результат может принести человеку облегчение, избавить от страха ожидания тяжелой болезни, от которой, возможно, погибли его близкие, а также от регулярных обследований, которые должны быть обязательны в семьях с высоким онкологическим риском. Положительный результат дает человеку возможность принимать обдуманные решения о будущем своем и своего потомства.
Сегодня возможна профилактика наследственного рака, то есть возможность не передать от родителей потомству ген, несущий опасную мутацию. Метод, который позволяет это сделать, называется преимплантационная генетическая диагностика (ПГД). Он заключается в следующем: для пары выполняют ЭКО, проводят генетическую диагностику полученных эмбрионов и переносят в матку женщины только те из них, в которых нет онкогенных мутаций. У родившегося ребенка их не будет, а значит, не будет и наследственного рака.
Открытое письмо Анджелины Джоли, New York Times, 14 мая 2013 года
ПГД проводится не на всем эмбрионе, а на нескольких клетках, которые получают путем его биопсии. Доказано, что биопсия не оказывает влияния на здоровье и состояние ребенка. Другими словами, ПГД не снижает частоту наступления беременности и безопасна для будущего ребенка.
Кроме мутаций, отвечающих за развитие рака груди и яичников, установлены мутации, несущие предрасположенность к меланоме, раку желудка, матки, предстательной, поджелудочной и щитовидной железы, толстой и прямой кишки. Если мутация определена и в семье есть люди, которые хотят иметь ребенка, важно, чтобы они знали о возможности предотвратить передачу следующим поколениям этой мутации и связанного с ней рака с помощью ЭКО и ПГД.

Сенсационное решение Анджелины Джоли об удалении молочных желез и яичников в целях предупреждения появления рака данных органов потрясли мир.
Насколько оправданы столь радикальные меры? Надо ли всем проходить тестирование на генетическую предрасположенность к этой болезни? И можно ли в Молдове пройти исследования, позволяющие достоверно это выяснить?
Злокачественные опухоли в процессе своего роста проникают в окружающие органы и ткани и способны распространяться с током крови и лимфы в отдаленные части организма (метастазировать).
По частоте случаев летальных исходов в развитых странах, рак по‑прежнему занимает второе место, уступая лишь сердечно-сосудистым патологиям. Средний показатель пятилетней выживаемости после установления онкологического диагноза (вне зависимости от локализации) на сегодня составляет около 65%.
После открытия соответствующих генов было протестировано большое число женщин, у которых в семье были зарегистрированы случаи заболеваний раком, выявлены носители мутаций этих генов. Оказалось, что BRCA-ассоциированный РМЖ отличается от спорадического варианта этого заболевания.
При нормальной, слаженной работе гены поддерживают правильное деление и рост клеток. Когда же в них происходит повреждение (мутация), может развиться рак. Важно отметить, что вероятно возникновение двух типов генных мутаций. Если мутация передается от одного из родителей к ребенку, то ее называют герминогенной.
В таком случае изменения присутствуют в каждой клетке организма, в том числе и сперматозоидах или яйцеклетках (в клетках репродуктивной системы), в результате чего переходят из поколения в поколение.
Помните, что носительство поврежденных генов не означает, что вероятность заболеть у человека составляет 100 %. Для развития недуга необходимы определенные условия. Наследственные формы злокачественных новообразований встречаются практически при любых локализациях опухолей и в среднем составляют 5‑15 % всех случаев рака.
При некоторых неоплазиях (эмбриональные опухоли у детей) доля наследственных вариантов достигает 30‑40 %. Наследственная природа рака наиболее изучена при таких злокачественных новообразованиях, как колоректальный рак, рак органов женской репродуктивной системы (рак молочной железы, рак яичников), медуллярный рак щитовидной железы (МРЩЖ) и др.
Другой тип мутаций — приобретенный, развивается на протяжении всей жизни конкретного человека. Большинство из них вызываются агрессивными факторами окружающей среды (токсинами, канцерогенными веществами, вирусами и т.д.). Возникший в подобных случаях рак носит название спорадического.
Признаки, заставляющие заподозрить наследственную предрасположенность к онкологическим заболеваниям, следующие:
- повторные случаи заболеваемости раком у близких родственников, особенно в нескольких поколениях. Один и тот же тип опухоли, возникающий у родственников;
- возникновение опухоли в необычно молодом возрасте (моложе 50 лет);
- случаи повторных злокачественных опухолей у одного и того же пациента.
Однако частые эпизоды заболевания среди членов одной семьи не всегда являются свидетельством того, что рак носит наследственный характер. В ряде случаев это бывает обусловлено влиянием внешнесредовых (особенности питания) и физических факторов (загрязнение токсическими веществами, промышленными отходами, радиационный фон, вредные привычки).
И наоборот, проводится сравнение тех же показателей среди кровных родственников, а также приемных детей и родителей, проживающих в одинаковых условиях.
По частоте случаев возникновения, рак толстой кишки в Молдове находится на первом месте, распространенность недуга составляет 31 случай на 100 тыс. населения. Ежегодно заболевание диагностируется примерно у 1100 жителей нашей страны.
В структуре смертности среди онкологических заболеваний он занимает первое место и составляет 43%. В столь трагических данных во многом виновато позднее обращение пациентов, когда болезнь уже успевает зайти очень далеко.
И даже при четвертой, которая до относительно недавнего времени считалась инкурабельной (не поддающейся терапии), удается достичь ощутимых результатов и значительно продлить пациентам срок жизни и улучшить ее качество.
У людей, страдающих от него, обычно нет родственников, болеющих раком такого же типа. Но, тем не менее, в некоторых семьях болезнь возникает чаще, чем можно было бы ожидать для спонтанных случаев.
Считается, что 20‑30% из всех эпизодов колоректального рака являются семейными. У пациентов этой группы может быть один или несколько родственников с заболеванием того же вида. Однако какой‑то специфический тип наследования при этом не отмечается (т.е. предрасположенность к раку не обязательно передается от родителей к детям).
Установлено, что семейный колоректальный рак является гетерогенным (отличающимся по течению) как с генетической, так и с клинической точек зрения. К нему относится семейный аденоматозный полипоз (синдром Гарднера, Пейдж-Джеггерса, Турко и т.д.), вызванный зародышевой мутацией в APC-гене и составляющий менее 1% случаев.
В целом на наследственные формы рака толстой кишки приходится 5‑10%, наиболее известным является неполипозный колоректальный рак, или синдром Линча.
Основная проблема для врачей-онкологов и молекулярных биологов при диагностике наследственной предрасположенности — это так называемые генетические перекрытия (одно заболевание ассоциировано с множеством генов; и один ген ассоциирован с множеством заболеваний).
Так, 30% пациенток с синдромом наследственного неполипозного колоректального рака находятся в группе риска по наследственному синдрому рака молочной железы и рака яичников, а 7% пациентов с наследственным синдромом РМЖ и РЯ — в группе риска по синдрому наследственного неполипозного колоректального рака.
Во всем мире ее рекомендуют проходить один раз в пять лет или один раз в год, если у обследуемого были ранее диагностированы патологии.
Также важно отметить, что при семейных и наследственных формах рака скрининг должен выполняться на десять лет раньше того возраста, при котором были диагностированы онкологические заболевания у ближайших родственников.
К группе риска относятся люди, страдающие длительное время (более 7‑10 лет) воспалительными заболеваниями кишечника (неспецифическим язвенным колитом, болезнью Крона), в большинстве случаев данные патологии приводят к возникновению КР.
‘‘В большинстве случаев данный недуг развивается спонтанно‘‘
Предупрежден, значит вооружен! Читатели должны знать, что генетические формы раковых опухолей имеют более агрессивное течение по сравнению со спорадическими.
Именно поэтому при наследственных факторах риска необходимо постоянно контролировать состояние своего здоровья, так как выявление заболевания на первых двух стадиях гарантирует полное выздоровление в 90% случаев. Даже при более запущенных формах процент излечения очень высок.
К сожалению, за последние несколько десятилетий в Республике Молдова отмечается значительный рост заболеваемости раком щитовидной железы (РЩЖ).
Следует отметить, что в период после аварии на Чернобыльской АЭС, когда во многих близлежащих странах, в том числе и нашей, было зарегистрировано большое чисто заболевших, этот показатель был ниже в 2,5 раза по сравнению с 2013 годом.
Согласно данным европейского канцер-регистра, ежегодно в Молдове выявляется около 315 новых больных, примерно 85% из них женщины. Чаще всего недуг встречается у людей среднего возраста (40-55), однако болезнь может возникать и у молодежи, и даже у детей. Доля наследственных форм РЩЖ составляет около 10%.
Специалисты выделяют четыре формы рака данного органа — недифференцированный (2‑5%), папиллярный (75‑80%), фолликулярный (11%) и медуллярный (5‑10%).
Важно отметить, что 80% случаев медуллярного рака являются спорадическими, а 20% — приходятся на генетические формы, обусловленные влиянием протоонкогена RET. Кроме того, РЩЖ у женщин нередко сопровождается заболеваниями (в том числе и онкологическими) молочных желез и органов репродуктивной системы.
Ведь медуллярный рак может быть одним из проявлений синдрома МЭН-2 (множественных эндокринных неоплазий) — группы наследственных аутосомно-доминантных синдромов, обусловленных опухолями или гиперплазией (чрезмерным ростом ткани) не менее двух эндокринных желез, которые могут развиваться вне зависимости друг от друга.
Следует отметить, что 98% страдающих от синдрома МЭН-2 являются носителями RET-гена.
К сожалению, в Молдове не проводится генетическое тестирование на его носительство, хотя это во многом облегчило бы жизнь и нам — врачам-онкологам, и пациентам с отягощенным семейным анамнезом.
В идеале — создание семейного канцер-регистра, чтобы своевременно проводить профилактические обследования у людей из групп риска. Кроме того, информация о перенесенных онкологических заболеваниях у родственников пациентов очень ценна при постановке правильного диагноза. Так как некоторые формы рака могут свидетельствовать об определенных наследственных синдромах, которые также могут подразумевать развитие болезни и в других органах.
Недаром во всех развитых странах существует онкогенетическая консультация. Специалистами института онкологии собрано огромное количество информации для создания подобной базы данных, более того, многие молдавские онкологи благодаря своим исследованиям внесли существенный вклад в развитие мировой науки и новых методов лечения. Считается, что рак щитовидной железы является одним из наиболее легко излечимых.
Кроме того, представительницам слабого пола необходимо обратиться за консультацией к маммологу и гинекологу. Если после назначенной терапии узлы не уменьшаются или и вовсе продолжают расти, то следует провести их биопсию и проконсультироваться у онколога.
Не стоит бояться приходить с какими‑либо вопросами к врачам данной специальности, ведь даже если вы и получили направление к ним, это вовсе не означает, что доктор непременно диагностирует рак. Кроме того, своевременное обращение и выполнение всех предписаний позволит принять меры, для того чтобы выявить онкологический процесс на самом раннем этапе, когда болезнь легко поддается лечению.
‘‘Чаще всего РЩЖ встречается у людей среднего возраста‘‘
На сегодняшний день наследственная природа рака молочной железы достаточно хорошо изучена. Несколько десятилетий назад ученым удалось выявить генетические дефекты, приводящие к его возникновению.
В развитых странах у женщин из группы риска проводится ДНК-тестирование генов предрасположенности к раку молочной железы с целью ранней диагностики, выбора тактики лечения и профилактики.
Известно, что примерно у 30% пациенток, у которых в семье были случаи заболевания РМЖ, имеются мутации генов BRCA1 и BRCA2. Кроме того, эти гены также отвечают и за возможность развития рака яичников (РЯ).
При мутации гена BRCA1 риск возникновения РМЖ составляет 70%, а РЯ — 50%, при изменениях в BRCA2 риск РМЖ — 50% и РЯ – 20%. Важно отметить, что онкологические заболевания молочных желез бывают не только у женщин, но и у мужчин, и специфические мутации в гене BRCA2 чаще определяются именно у представителей сильного пола.
К счастью, в нашей стране уже несколько лет одна из частных лабораторий проводит подобные исследования крови, ведь наследственные и спорадические формы злокачественных новообразований груди поддаются различным тактикам лечения. Меня часто спрашивают, всем ли нужно проходить анализ для выявления дефектных генов?
Не стоит думать, что наличие онкогенов непременно приведет к опухолевым процессам. Доля наследственных форм РМЖ составляет лишь 10%, поэтому даже при отяжеленном семейном анамнезе не следует впадать в панику и считать себя практически заболевшим.
История с голливудской звездой наделала много шума, и ко мне на прием также стали приходить встревоженные женщины, задумавшиеся о необходимости проведения профилактической мастэктомии (удалении молочных желез).
С моей точки зрения, удалять здоровые органы — это неправильно, и столь радикальные меры не оправдывают себя. Ведь даже будучи в группе риска, можно всю жизнь прожить абсолютно здоровым человеком.
О подобной операции (до начала онкологического процесса) речь может идти лишь в том случае, если у представительницы прекрасного пола не только были выявлены дефектные гены, но и в самой железе уже произошли структурные изменения и в ней развились фоновые или предраковые состояния.
Однако всем представительницам слабого пола, вне зависимости от наличия или отсутствия наследственных факторов, стоит тщательно следить за состоянием своего здоровья.
К сожалению, уже два года подряд Молдова занимает первое место в мире по смертности среди женщин от онкологических заболеваний молочных желез. Ежегодно в нашей стране выявляется 950 новых случаев РМЖ, количество летальных исходов — 550 в год.
В столь трагичных данных во многом виновато позднее обращение пациенток и пренебрежение ежегодными профилактическими обследованиями у врача-маммолога. Ведь пятилетняя выживаемость при нулевой и первой стадии РМЖ составляет практически 100 %, при второй — 70‑80%, при третьей — 60‑50%, а при четвертой –10%.
Безусловно, последнюю стадию рака вылечить не удастся, однако при грамотной терапии можно добиться стойкой ремиссии в течение 10‑15 лет (а иногда и дольше). Современные диагностические методы исследований во многом облегчают подбор правильной тактики лечения.
В настоящее время при классификации опухолей используется не только гистологический анализ клеток опухоли, но и иммуногистохимический. Это позволяет в каждом конкретном случае назначать именно те препараты, на которые будет реагировать новообразование. Благодаря этому при лечении достигаются очень высокие результаты.
Всем представительницам прекрасного половины человечества после начала первой менструации необходимо проводить самообследование молочных желез. Делать это следует через два-три дня после каждых месячных. Начиная с 18 лет девушки и женщины должны ежегодно посещать маммолога и, если врач сочтет нужным, проходить УЗИ данных органов.
После 40 делать это придется два раза в год. При необходимости доктор будет назначать комплексное обследование молочных желез, которое может включать в себя маммографию, МРТ или КТ, а также консультацию у врачей другой специальности (гинеколога, эндокринолога).
Что необходимо помнить о факторах риска по развитию РМЖ? В первую очередь, к ним относятся травмы молочных желез, поэтому после любых поражений этих органов необходимо показаться маммологу!
Также развитию недуга могут способствовать серьезные стрессы и сильные душевные потрясения, аборты (как искусственные, так и самопроизвольные), эндокринные нарушения и заболевания гинекологических органов, ожирение, курение и злоупотребление алкоголем.
Также всем женщинам нужно знать, что кормление грудью в течение как минимум одного года положительно влияет на структуру молочной железы, в то время как отказ от него — весьма негативно.
Ни доброкачественную, ни злокачественную опухоль убрать при помощи компрессов с уриной, отваров трав, соды, водки с маслом и т. д. не удастся!
Откладывая визит к профессионалам, женщина сама себе нередко подписывает приговор. Не бойтесь обращаться за помощью к врачам при любых изменениях в железе! На ранних этапах вылечить можно практически все злокачественные образования!
Читайте также:

