Рак молочной железы при котором скапливается жидкость
Жидкость при раке – это патологическое состояние организма, которое является осложнением онкологического поражения и сопровождается накоплением жидких масс в плевральной и брюшной полости.
Жидкость при раке – виды, описание
Жидкость в легком при раке:
Образование жидкости в легком в 30% случаев онкологии связано с раком легочной ткани. Также, на формирование злокачественного плеврита влияют опухоли лимфатической системы и рак молочной железы.
Симптомы скопления жидкости :
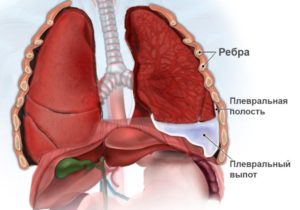
Накопление выпота между висцеральным и париетальным плевральными листами, удерживающими легкие, сопровождается выраженной одышкой, приступообразным сухим кашлем, хронической болью в области грудной клетки.
Для определения данного синдрома врачи прибегают к проведению рентгенографии и компьютерной томографии, которые позволяют оценить состояние легочных тканей, наличие патологической жидкости и точные границы поражения.
Для установления окончательного диагноза специалисты осуществляют плевроцентоз. Данная методика включает лабораторный анализ плевральной жидкости на наличие раковых клеток. Забор биологического материала происходит через прокол тканей иглой и последующем отсасывании выпота.
Если образовалась жидкость в легком при раке в плевральной полости лечение носит паллиативный характер, поскольку направлено на удаление только симптома и не может излечить больного от первопричины – рака легкого на поздней стадии развития.
Отсасывание жидкости может быть произведено в ходе плевроцентоза, хотя терапевтический эффект такой процедуры носит кратковременный характер. В современной онкологической практике для терапии такого состояния используется плевродез. Суть процедуры сводится в укладывании в плевральную полость специального талька, способствующему уменьшению количества патологической жидкости. Также в некоторых клинических ситуациях онкобольньму проводится операция по удалению одного листа плевры.
Прогноз терапевтических процедур по удалению жидкости из легких:
Плевроцентоз и плевродез носят паллиативный характер и не лечат раковые заболевания, которые находятся на терминальных стадиях развития. Средняя продолжительность жизни таких пациентов, в основном, не превышает шести месяцев.
Жидкость в желудке при раке:
Аномальное накопление жидкости в брюшной полости называется асцитом. Очень часто причиной такого патологического состояния выступает злокачественное поражение желудочно-кишечного тракта и органов женской половой системы.
Образование жидкости в брюшной полости доставляет существенный дискомфорт онкобольным и отвлекает внимание от первичного очага поражения. Признаки злокачественного асцита включают: незначительное увеличение массы тела на фоне существующего онкологического заболевания, чувство тяжести и вздутия живота, расстройство пищеварения в виде тошноты или рвоты и прогрессирующий геморрой.
Для определения наличия жидкости в брюшной полости врачи проводят следующие методы обследования:
- Рентгенология. Методика проводится с использованием рентгеновских лучей и позволяет обнаружить наличие патологических включений в брюшине.
- Ультразвуковое исследование. Посредством звуковых волн высокой частоты УЗИ-аппарат визуализирует строение внутренних органов и систем, что дает возможность определить жидкость в желудке при раке.
- Компьютерная и магнитно-резонансная томографии. Эти высокоточные диагностические методики позволяют изучить количество жидкости и степень ее распределения.
- Парацентез представляет собой выделение и анализ патологической жидкости из брюшной полости и проведение последующего онкологического анализа.
Жидкость в животе при раке не требует проведения специальных медицинских мероприятий в тех случаях, когда она не вызывает у пациента дискомфорт.
Когда жидкость в желудке при раке вызывает болезненные ощущения, онкобольному проводится хирургическое удаление патологического содержимого брюшины. Такую манипуляцию проводят с помощью специальной иглы, которой прокалывается передняя стенка живота. После этого хирург выпускает жидкость.
Существуют несколько рекомендаций для облегчения симптомов асцита:
- Ограниченное употребление соли и воды.
- Периодический прием диуретических средств. Мочегонные средства обладают незначительными побочными действиями и способствуют системному выводу излишков жидкости из организма.
- В случае возникновения проблем с дыхательной системой врачи рекомендуют произвести парецентез.
- Иногда в комплексе паллиативной терапии проводится вшивание специального катетера для отвода жидкости.
Жидкость при раке – профилактика накопления
Для предупреждения развития асцита и патологического плеврита необходима ранняя диагностика злокачественных новообразований. Только полноценное лечение онкологии на ранних стадиях развития может упредить патологическое скопление жидкости в плевральной и брюшной полости.
Киста молочной железы – достаточно распространенное женское заболевание. Особой опасности данная патология для жизни не представляет.
Но если наблюдается воспалительный процесс в новообразовании, это требует незамедлительного лечения.
Данное заболевание представляет собой небольшое уплотнение в молочной железе. Это своеобразная капсула, наполненная жидкостью.
Жидкость в кисте молочной железы: опасно ли это?
Жидкость в новообразовании не считается опасной патологией. Это абсолютно нормальное явление для кисты. Ее содержимое может иметь прозрачный или желтоватый оттенок. Опасность представляет киста, которая длительный период времени не вызывает никаких симптомов.
Поэтому для диагностики требуется пройти специальный анализ – биопсию. Он представляет собой небольшой прокол в кисте для исследования жидкости. На основе результата данного анализа лечащий врач определяет требуемое лечение.
В некоторых случаях кисту не следует лечить, ее достаточно просто наблюдать. С течением времени она сама по себе рассасывается. Подробнее о том, может ли рассосаться киста молочной железы и что способствует этому, можно узнать тут.
Методы диагностики
- УЗИ-диагностика. Данное исследование помогает не только обнаружить новообразование, но уточнить информацию о его содержимом.
- Маммография. Благодаря этому способу выявления заболевания можно обнаружить мелкие новообразования, а также установить их точный размер.
- МРТ. Его проведение требуется при затруднении установления диагноза на основе предыдущих способов исследования.
- Биопсия. Проводится анализ содержимого кисты для выявления воспалительных процессов и злокачественных новообразований.
Ее следует периодически наблюдать, посещая маммолога. Если появляются патологические изменения, то женщине требуется начинать лечение.
Лечение новообразования
Воспалительные процессы в молочных железах требуется устранять при помощи таких методов воздействия:
- антибактериальные лекарственные препараты для приема внутрь;
- внутривенное введение антибиотиков;
- использование комплексных витаминов;
- применение лекарственных препаратов, направленных на укрепление иммунной системы.
Для того чтобы избежать воспалительных процессов в кисте, требуется комплексная терапия. Она включает в себя использование следующих медикаментозных препаратов:
-
обезболивающие лекарственные средства. Они направлены на устранение неприятных симптомов, сопровождающих кисту молочной железы. Наиболее эффективными средствами данной группы являются:
- Нимесил;
- Нурофен;
- Диклофенак.
- Цефепим;
- Цефтриаксон;
- и прочее.
Также в период лечения полезными будут и успокаивающие медикаментозные препараты. Поскольку состояние стресса и эмоциональное перенапряжение крайне негативно отражаются на течении данного заболевания.
Именно столько времени нужно для снятия швов. Прогноз такой операции обычно благоприятный. Уже через 2 недели женщина может вернуться к нормальному, привычному для нее образу жизни.
Для предупреждения повторного развития кисты в груди женщине следует придерживаться нескольких простых правил:
- регулярно посещать маммолога для профилактического осмотра;
- избегать травмирования молочных желез;
- в период грудного вскармливания избегать застоя молока;
- носить удобное нижнее белье из натуральных тканей;
- проводить минимальное количество времени под прямыми солнечными лучами.
Также следует не забывать о поддержании иммунитета.
- Почему образуются кисты в молочных железах: причины возникновения и диагностика заболевания.
- Причины появления кисты у женщины за 40: что делать в профилактических целях?
- От чего появляются кисты у девочек-подростков и других детей?
- Каковы признаки и симптомы кист молочных желез у женщин?
- Что такое протоковая киста молочных желез?
- Почему болят кисты в молочных железах и когда нужно обратиться к врачу?
- Правильная диета при кисте молочной железы — залог скорейшего выздоровления!
- Новообразования в молочных железах: как отличить кисту от рака в груди?
- Опасна ли киста грудной железы?
Полезное видео
Из видео вы узнаете, все о кисте молочной железы: разновидности и методы лечения.
Асцит — патологическое состояние, при котором в брюшной полости скапливается жидкость. Причины его бывают различными. Чаще всего к асциту приводит цирроз печени. Так же он возникает как осложнение онкологических заболеваний, при этом ухудшается состояние больного, снижается эффективность лечения.
- При каких видах рака может развиваться асцит?
- Почему рак приводит к скоплению жидкости в брюшной полости?
- Проявления асцита при онкологических заболеваниях
- К каким осложнениям приводит асцит?
- Методы диагностики
- Лечение асцита в онкологии
- Прогноз при асците у онкологических больных
- Цены
Некоторые цифры и факты:
- На ранних стадиях онкологических заболеваний умеренный асцит развивается примерно у 15–50% пациентов;
- Тяжелый асцит развивается примерно у 7–15% онкологических больных;
- При асците в брюшной полости может скапливаться до 5–10 литров жидкости, в тяжелых случаях — до 20 литров.
При каких видах рака может развиваться асцит?
Чаще всего асцит развивается при следующих онкологических заболеваниях:
- рак яичников;
- рак печени;
- рак поджелудочной железы;
- рак желудка и кишечника;
- рак матки;
- рак молочной железы;
- неходжкинские лимфомы, лимфома Беркитта.
Почему рак приводит к скоплению жидкости в брюшной полости?
При раке печени причины асцита те же, что при циррозе (собственно, рак печени в большинстве случаев и развивается на фоне цирроза): нарушение оттока крови, повышение давления и застой в венах, нарушение синтеза альбумина и снижение онкотического давления крови.
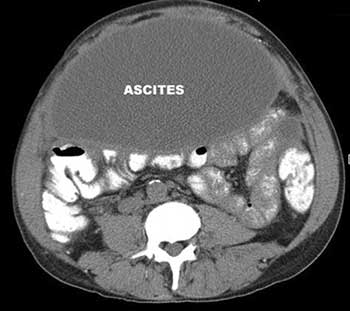
При злокачественных опухолях других органов (желудка, кишечника, матки, яичников) асцит возникает из-за поражения раковыми клетками брюшины. Из-за этого нарушается всасывание жидкости. Если опухолевые клетки поражают лимфатические узлы, асцит может возникать из-за нарушения оттока лимфы.
Проявления асцита при онкологических заболеваниях
Если в брюшной полости скапливается небольшое количество жидкости (100–400 мл), симптомы отсутствуют. В таких случаях асцит обнаруживают зачастую случайно во время УЗИ или КТ органов брюшной полости.
Постепенно, по мере нарастания асцита, живот увеличивается в объеме. Пациент чувствует тяжесть в животе, ноющие боли. За счет задержки жидкости увеличивается масса тела. Происходит сдавление внутренних органов, возникают такие симптомы асцита брюшной полости, как тошнота и рвота, отрыжка, расстройство стула и мочеиспускания. Изменяется внешний вид пупка: он выбухает, как во время беременности. Больной чувствует слабость, постоянную усталость, снижается аппетит.
К каким осложнениям приводит асцит?
При выраженном, длительно существующем асците жидкость скапливается в плевральной полости, развивается гидроторакс. Это приводит к еще большему расстройству дыхания, тяжелой одышке.
*По аналогии с брюшной полостью, в грудной клетке находится тонкая оболочка из соединительной ткани — плевра, париетальный листок которой выстилает стенки, висцеральный покрывает легкие.
При портальной гипертензии микроорганизмы из кишечника могут проникать в асцитическую жидкость. Развивается спонтанный бактериальный перитонит. Ситуация усугубляется тем, что в асцитической жидкости мало антител, поэтому иммунный ответ слабый.
Редкое, но очень тяжелое осложнение асцита — гепаторенальный синдром. При этом цирроз и печеночная недостаточность приводят к серьезному нарушению функции почек, вплоть до тяжелой почечной недостаточности. Пациенты с гепаторенальным синдромом в среднем живут от 2 недель до 3 месяцев. Причины этого состояния до конца не известны. Считается, что кровоток в почках нарушается из-за чрезмерного применения мочегонных средств, внутривенных контрастов во время рентгенографии и компьютерной томографии, некоторых лекарственных препаратов.
Методы диагностики
Если во время осмотра врач обнаруживает у пациента признаки асцита, он может назначить следующие методы диагностики:
- УЗИ, КТ и МРТ помогают диагностировать асцит и оценить количество жидкости в брюшной полости, состояние внутренних органов, обнаружить злокачественную опухоль, оценить количество, размеры, локализацию патологических очагов, степень прорастания опухоли в различные органы и ткани;
- Биохимический анализ крови помогает оценить функцию печени, почек, определить уровни электролитов, степень снижения количества белка;
- Исследование свертываемости крови помогает выявить нарушения, связанные с расстройством функции печени (печень синтезирует некоторые факторы свертывания);
- Диагностический лапароцентез — процедура, во время которой проводят пункцию брюшной полости под контролем УЗИ и получают небольшое (примерно столовую ложку) количество асцитической жидкости. В ней исследуют уровни лейкоцитов и эритроцитов, общего белка и альбумина, глюкозы, амилазы. Проводят анализы на присутствие микроорганизмов, цитологическое исследование на предмет наличия опухолевых клеток.
Лечение асцита в онкологии
Лечение асцита у онкологических больных — сложная задача. От правильного подхода к ее решению зависит качество и продолжительность жизни пациента, эффективность противоопухолевой терапии. В идеале нужна клиника, которая специализируется на лечении асцита у онкобольных.
Такая терапия помогает выводить до 1 литра жидкости в сутки. Она существенно улучшает состояние примерно у 65% пациентов. Но применять ее можно только при умеренном асците. Многие пациенты на поздних стадиях рака плохо переносят ограничение жидкости и соли. Поэтому консервативная терапия не рассматривается как основной метод лечения асцита при онкологии.
Лапароцентез — процедура, во время которой в брюшную полость под контролем УЗИ вводят троакар — специальный инструмент в виде трубки с острыми краями (напоминает иглу, только толще) и выводят жидкость. Лапароцентез проводят под местной анестезией в стерильных условиях, во время процедуры пациент сидит или лежит. Троакар вводят по средней лини живота или по линии, которая соединяет пупок с подвздошной костью. Во время процедуры из брюшной полости можно безопасно вывести до 5–6 литров жидкости.
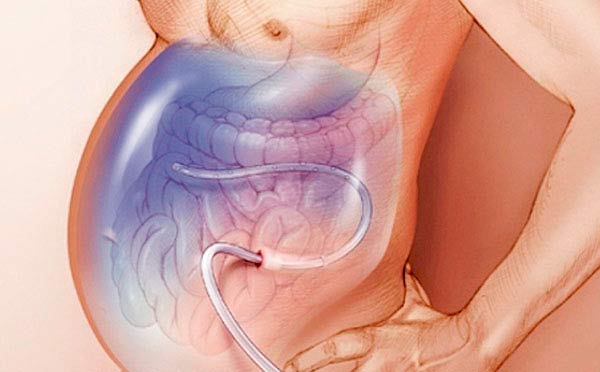
После лапароцентеза врач может установить в брюшную полость перитонеальный катетер — трубку, соединенную с резервуаром для оттока асцитической жидкости. При выраженном асците катетер может быть оставлен на несколько дней.
Возможные осложнения во время и после лапароцентеза:
Некоторым пациентам назначают внутрибрюшинную химиотерапию — химиопрепарат вводят в высоких дозах в брюшную полость, иногда предварительно нагрев его до 41 градуса (такую химиотерапию называют гипертермической). Это помогает уменьшить асцит. Проводят системную химиотерапию.
Один из новых препаратов для лечения асцита у онкологических больных — моноклональное антитело Катумаксомаб. Его также вводят внутрибрюшинно. Катумаксомаб взаимодействует с рецепторами опухолевых и иммунных клеток и индуцирует иммунную реакцию. Но препарат действует лишь на раковые клетки, обладающие определенными молекулярно-генетическими характеристиками.
Некоторым пациентам показана оментогепатофренопексия. Во время этой операции сальник подшивают к печени или диафрагме. Благодаря возникновению такого контакта улучшается всасывание асцитической жидкости.
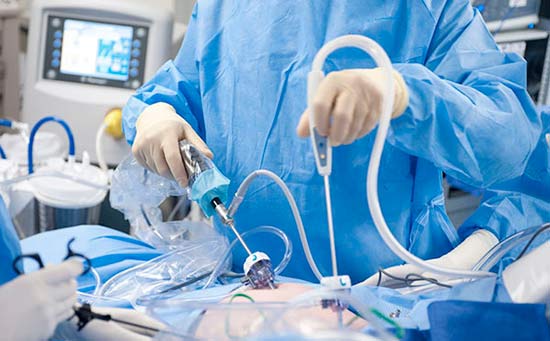
В качестве паллиативного хирургического вмешательства прибегают к перитонеовенозному шунтированию. В брюшную полость устанавливают катетер, который соединяет ее с венозной системой. Катетер оснащен клапаном — он открывается, когда давление в брюшной полости превышает центральное венозное давление. При этом происходит сброс жидкости в вены.
Деперитонизация стенок брюшной полости — вмешательство, во время которого хирург удаляет участки брюшины, тем самым создавая дополнительные пути для оттока асцитической жидкости.
Применяются и другие виды хирургического лечения.
Прогноз при асците у онкологических больных
Обычно асцит возникает на поздних стадиях рака, ухудшает прогноз для онкологического пациента. При злокачественных опухолях, осложнившихся асцитом, отмечается низкая выживаемость. Паллиативное лечение помогает улучшить качество жизни, несколько увеличить ее продолжительность. Врач должен тщательно оценить состояние пациента, выбрать оптимальные методы лечения, исходя из их потенциальной эффективности и рисков.
В Европейской клинике действует специальное предложение на дренирование асцита в условиях дневного стационара - 50000 руб.
В цену включено:
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Удаление жидкости из брюшной полости проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении рака и знаем, что можно сделать.
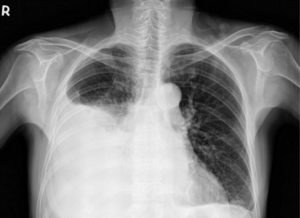
Жидкость в легких при онкологии – серьёзный и опасный симптом, который требует срочной медицинской помощи. Жидкость при онкологических заболеваниях может скапливаться в грудной клетке человека как в полости плевры (плеврит), так и в тканях лёгкого (отёк лёгких).
Накопление воды в дыхательных органах происходит постепенно и достигает очень большого количества. Это мешает нормальному функционированию лёгких и способствует нарастанию дыхательной недостаточности. Наличие жидкости в органах дыхания при отсутствии лечения может повлечь опасные последствия, и даже стать причиной преждевременной смерти пациента.
- Плеврит и отёк лёгких
- Причины
- Симптомы
- Диагностика
- Лечение
- Видео по теме
- Прогноз
Плеврит и отёк лёгких
Отёк лёгких – что это? Это крайне опасное и трудноизлечимое состояние, которое сопровождается сердечно-сосудистой недостаточностью и отказом органов. Характерные признаки этого заболевания появляются на запущенных поздних стадиях болезни, поэтому лечение чаще всего бывает неэффективным. При помощи интенсивной терапии временно облегчается состояние больного, но долго прожить с подобной патологией невозможно.
Вода в полости плевры менее опасна, чем при отёке лёгких. В настоящее время имеются эффективные методы, позволяющие убрать лишнюю жидкость в отёчной полости плевры и стабилизировать состояние больного. Болезнь, при которой плевральная полость заполнена жидкостью, называется плевритом.
Полость плевры – это зона между двумя плевральными листками. Внешний листок прикрывает лёгкие снаружи и обеспечивает защиту и герметичность. Внутренним листком выстилается стенка внутри грудной полости. В нормальном состоянии между листками плевры всегда имеется жидкость необходимого объёма (примерно 10 мл. жидкости), обеспечивающая движение лёгких во время дыхания. В норме слой жидкости в плевральной полости должен быть толщиной 2 мм. В случаях, когда жидкости собирается больше, наблюдаются застойные явления в лёгких и отёки.
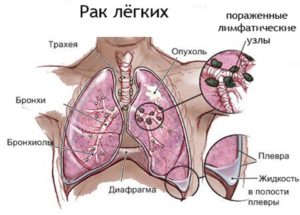
Вода в лёгких или в плевральной полости может появиться при раке лёгких, молочной и поджелудочной железы, половых органов, желудка, кишечника. Это может произойти на любой стадии заболевания. Вода накапливается в лёгких, когда организм сильно ослаблен и не может сопротивляться болезни. Накопление воды в полости плевры называется плевральным выпотом.
Гидроторакс – скапливание жидкости в плевральной полости, имеющее не воспалительное происхождение. Народное название этой болезни — водянка. Водянка правого или левого лёгкого встречается довольно редко. Наиболее распространенной разновидностью является двусторонний гидроторакс.
Ведущие клиники в Израиле



Обычно экссудативные (осумкованные) плевриты в онкологии развиваются из-за распространения метастазов в плевральную полость и лимфатические узлы, расположенные в грудной клетке. Эти процессы уменьшают лимфоотток и повышают проницаемость стенок кровеносных сосудов.
Причины
Если плевральная полость или лёгкие наполнены жидкостью, это ведёт к нарушению воздухообмена в дыхательных органах и повреждению целостности стенок кровеносных сосудов. Откуда берется и почему скапливается жидкость?
Образованию злокачественного плеврита могут способствовать следующие причины:
- осложнение после радиотерапии, химиотерапии или лучевой терапии;
- операция по удалению злокачественной опухоли;
- разрастание раковой опухоли в прилегающие и регионарные лимфатические узлы или развитие метастазов;
- резкое снижение уровня содержания общего белка в организме (на поздних стадиях болезни);
- снижение кровяного давления;
- высокая проницаемость тканей плевры;
- закупорка грудного лимфатического процесса в лёгком;
- частичное или полное перекрытие просвета крупного бронха.
Эти факторы провоцируют снижение давления в полости плевры, из-за чего начинает собираться жидкость.
Есть ещё несколько причин, отчего появляется вода в органах дыхания:
- хроническая сердечная недостаточность (в том числе после операции на сердце), инфаркт миокарда, аортокоронарное шунтирование (АКШ);
- травмы грудной клетки;
- отравление токсичными химическими веществами;
![]()
болезни лёгких (плеврит, туберкулёз);- болезни печени. При циррозе печени асцит (скопление жидкости под лёгкими в брюшной полости) может отягощаться отёком лёгкого;
- заболевания головного мозга и послеоперационные осложнения;
- хронические болезни дыхательной системы (бронхиальная астма, хроническая обструктивная болезнь лёгких);
- почечная недостаточность;
- ожирение, недостаточная двигательная активность;
- гипертония;
- нарушенный обмен веществ (сахарный диабет).
От чего бывает отёк лёгкого у лиц пожилого возраста? У пожилых людей это заболевание может возникнуть из-за сердечной или почечной недостаточности или очень часто от травмирования грудины. Часто жидкость в лёгких наблюдается и у новорождённых. Такое случается, когда ребёнок родился недоношенным или с помощью Кесарева сечения. В тяжёлых случаях новорождённого помещают для лечения в реанимацию, в несложных случаях воду из органов дыхания выкачивают специальным насосом.
Симптомы
Злокачественный плеврит характеризуется планомерным и медленным развитием. При онкологических заболеваниях скапливание воды в лёгких происходит в течение многих лет. Поэтому в некоторых случаях диагностика плеврита помогает обнаружить опухоль и предотвратить образование метастаз в плевре. Читайте также: рак легких симптомы и признаки.
На ранних стадиях скопление воды никак не проявляется и не чувствуется больным. Чаще всего болезнь бывает обнаружена случайно во время диспансерного обследования.
Со временем в отёчной плевральной полости собирается много жидкости, и появляются характерные симптомы:
Отёк лёгких чрезвычайно опасное состояние, симптомы которого образуются очень стремительно, в течение нескольких часов. Чем опасна жидкость при этой патологии? Проявления отёка лёгкого могут послужить причиной приступа удушья, который без своевременной помощи может закончиться даже смертью пациента.
Типичные признаки скопления воды зависят от количества жидкости в дыхательных органах и локализации.
Выделяют несколько типичных проявлений заболевания:
При появлении подобных симптомов требуется незамедлительно начинать лечение, по возможности вывести воду из дыхательных путей и провести процедуры для восстановления дыхания, чтобы избежать тяжёлых последствий.
Важно! Появление обильной розовой пенистой мокроты означает, что больному необходимо оказать срочную медицинскую помощь. Если пациенту вовремя не помочь, это грозит летальным исходом.
Диагностика
Если у больного обнаружились подобные симптомы, нужно срочно обратиться в лечебное учреждение и обследоваться у онколога, который при необходимости направит к другим специалистам: пульмонологу, ЛОР врачу и другим. Всеми специалистами собирается подробный анамнез и проводится тщательный осмотр пациента.
Для того чтобы определить точный диагноз проводится комплексное обследование. Во время осмотра врачом определяется отставание больного лёгкого в процессе дыхания. При пальпации грудной клетки учитывается укороченный звук, когда простукивается нижний отдел грудной клетки.
Если имеются признаки плеврита, врач назначает следующие исследования:
![]()
рентген органов грудной клетки;- УЗИ грудной клетки;
- КТ – определяет причину болезни;
- пункция из полости плевры – производится забор жидкости, которая отправляется на гистологическое и цитологическое исследование.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Лечение
Когда выяснены причины и симптомы заболевания, приступают непосредственно к лечению. Хирургические операции при отёке лёгких делать неэффективно, используется только медикаментозная терапия.
Для лечения этого заболевания применяются различные лекарственные препараты:
- сердечные гликозиды – вещества, стимулирующие сокращение миокарда (строфантин, коргликон);
- диуретики – мочегонные препараты, стимулирующие выведение жидкости из организма (фуросемид и пр.);
- препараты, расширяющие и приводящие в тонус гладкие мышцы бронхов (эуфиллин).
Используя современные методы терапии, имеется возможность полностью вылечить злокачественный плеврит, благодаря чему существенно увеличивается продолжительность жизни больного. При злокачественном плеврите лечение будет сильно отличаться, так как в этом случае медикаментозное лечение неэффективно.
Радикальным способом лечения считается хирургическая операция, которая обеспечивает откачивание жидкости из дыхательных путей при онкологии. При плеврите применяются два вида операции по удалению воды из лёгких: плевроцентез и плевродез.
Плевроцентез – это операция, при которой экссудат удаляют механически (прокалыванием). В ходе операции тонкой иглой делают прокол лёгкого для откачки воды. Затем применяется другая игла с присоединённой трубой электроотсоса. Таким образом, совершается откачка лишней жидкости, и больной сразу чувствует облегчение. Если жидкость после выкачивания из плевральной полости жёлто-коричневая и прозрачная, значит, инфекции нет.
После подобной операции жидкость в лёгких иногда набирается снова, так как не устранена основная причина болезни. Бывают случаи, когда откачивать жидкость приходится несколько раз. Повторное выкачивание жидкости очень тяжело переносится пациентом.
Кроме этого, после этой процедуры отмечается образование спаек, которые ещё более усложняют течение главного заболевания. При операции или после нее, из-за того, что пациент не может кашлять, могут возникнуть слизистые пробки в дыхательных путях. Такие пробки убирают при помощи специальных отсосов.
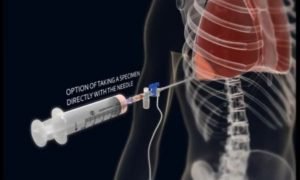
Плевродез – хирургическое вмешательство, в ходе которого полость плевры заполняется особыми средствами, не допускающими повторное скопление жидкости. В настоящее время эта операция широко применяется в медицине и позволяет добиться максимальной эффективности лечения и исключить повторные проявления заболевания.
В ходе терапии используются следующие препараты:
- цитостатики (цисплатин, эмбихин);
- иммуномодуляторы (интерлейкин);
- антибиотики и антимикробные препараты (тетрациклин);
- радиоизотопы.
Для онкологических заболеваний, чувствительных к химиотерапии, применяются цитостатические средства. В 65% случаев такой подход к терапии помогает избавиться от экссудативных симптомов плеврита.
В некоторых случаях причиной скопления воды в органах дыхания становится пневмония. Тогда для борьбы с опасной инфекцией пациенту назначают антибиотики. Кроме этого рекомендуется принимать противокашлевые и противовирусные препараты.
Некоторые народные средства позволяют убрать жидкость из дыхательных путей прямо на дому. Но их нельзя применять без предварительного обсуждения с лечащим врачом. Вот некоторые из растений, которыми лечат в народной медицине для удаления воды из лёгких: овёс, петрушка, лук, калина, анис, семена льна, алоэ.
Видео по теме
Прогноз
Сколько живут пациенты с плевритом или отёком лёгкого? По статистике своевременно проведённое лечение плеврита в половине всех случаев продлевает жизнь больного и улучшает её качество. Если проявления заболевания обнаружены на II или III стадии онкологии, существует вероятность успешного лечения.
В случаях, когда отёк или плеврит развился на поздней стадии, лечение обычно бывает трудным и приносит пациенту лишь временное облегчение. Сначала откачивают жидкость, дальше проводятся процедуры, чтобы облегчить дыхание при метастазах.
При метастатических изменениях в органах дыхания и регионарных лимфатических узлах прогноз неблагоприятный – выживаемость от нескольких месяцев до года. При наличии отёка лёгких у онкобольного и отсутствии медицинской помощи (своевременной выкачки жидкости), пациент может погибнуть за несколько часов.
Примерная цена на некоторые услуги для выявления отёка лёгких в крупных медицинских центрах:
- консультация пульмонолога – 10 000 рублей;
- рентген – 5 000 рублей;
- исследование функции внешнего дыхания – 3 000 рублей;
- МСКТ грудной клетки – 10 000 рублей.
Читайте также: