Рак кости ампутация ноги
Опухоли определяются как новообразования, которые состоят из бесконтрольно делящихся клеток, и эти опухоли можно обнаружить также в костях. Постоянная боль в костях, считается наиболее важным симптомом определения костных опухолей. Специалист Медицинского Центра Анадолу (Anadolu Medical Center) в области ортопедии и травматологии профессор Каан Эрлер (Kaan Erler), говорит, что «в большинстве случаев опухолей костей, причина не известна, и иногда имеет генетическую природу. Здоровые ткани заменяются аномальными тканями.
Каковы наиболее распространенные опухоли кости?
Наиболее распространенные опухоли кости первичного происхождения следующие:
- Множественная миелома: Это наиболее распространенный вид первичной опухоли кости. Это злокачественная опухоль костного мозга. Каждый год ее выявляют у 20 человек на миллион. Наиболее часто встречается в возрасте от 50-70 лет и может поражать любую кость.
- Остеосаркома: Это второй вид наиболее распространенной первичной опухоли костного происхождения. Часто встречающаяся у подростков и расположенная в области колена, она приводит к смертельному исходу в 2-3 случаях на миллион каждый год. Реже эта опухоль локализуется в области бедра и плечевой зоне.
- Саркома Юинга: В основном, встречается в возрасте между 5-20 годами. Она характеризуется обширным новообразованием в мягких тканях и разрушает кость. Чаще всего локализуется в области верхних и нижних конечностей, тазовой кости и груди.
- Хондросаркома: Чаще всего встречается в возрасте между 40-70 годами. Она провоцирует новообразования в области бедра, тазовой кости и плеча.
Какие симптомы бывают при опухолях на костях?
Что нужно сделать в случае такого рода болезненной ситуации?
Если человек думает, что у него может быть опухоль кости, ему необходимо сразу обратиться к врачу.
Какие меры предпринимаются на этапе постановки диагноза?
Доктор берет подробную историю пациента для того, чтобы узнать анамнез пациента. Анамнез включает в себя все детали — от используемых препаратов до всех предыдущих заболеваний.
Исследуется размер и подвижность опухоли, ее связь с суставами и является ли она проросшей, и проводится обследование других систем, если это необходимо. В первую очередь пациенту делают рентген. Различные опухоли кости дают разные изображения на рентгене. Некоторые показывают избыток кальцификации, некоторые показывают резорбцию кости. Иногда мы видим их сочетание.
Достаточно ли рентгена для определения опухоли, или необходим еще какой-нибудь метод? Некоторые опухоли можно увидеть на рентгене, но для того, чтобы определить тип опухоли, мы используем подробные методы визуализации, такие как томография, МРТ, сцинтиграфия, ПЭТ и томография легких. Мы используем томографию, чтобы увидеть детали кости, и МРТ, чтобы увидеть рост опухоли в кости или чтобы увидеть распространение опухоли в другие удалённые места. Сцинтиграфия кости дает информацию о биологической активации опухоли и о том, есть ли метастазы.
Какие анализы используются для диагностики онкологии костей?
Общий анализ крови или мочи. Биопсия, которая используется для получения образца ткани, еще один вид анализа, и она должна проводиться в центре, где хирургическое вмешательство будет выполняться специалистом в области ортопедической онкологии. Исследование может проводиться в виде биопсии иглой или открытой биопсии. Опыт патолога важен не менее чем выбор метода исследования.
Как проходит лечение рака кости?
Лечение опухолей кости – всегда результат командной работы. Основные члены этой команды — это ортопед-онколог, онколог, радиолог, радиоонколог, патолог. Цель лечения заключается в преодолении рака и защите пораженных конечностей.
Есть ли улучшения в лечении костных опухолей по мере развития медицины? Есть ли изменения в хирургических методах?
Раньше, для того, чтобы удалить опухоль из организма, существовал, в основном, метод ампутации конечностей. Но теперь доступен хирургический подход, который позволяет и удалить опухоль, и защитить конечности. Хирургическое лечение может быть проведено путем удаления центра опухоли или ее удаления вместе с небольшим участком здоровой кожи.
Цель лечения заключается в обеспечении функционирования конечности после онкотерапии. Этому способствует, в частности, развитие реконструктивной хирургии. Также часто применяются протезы, костные трансплантаты, которые являются частью кости, взятой из других частей скелета, используемые для заживления пораженного участка и методы биологической реконструкции.
Каковы другие методы опухолей на кости?
Некоторые опухоли костей чувствительны к лучевой терапии. Лучевая терапия может использоваться как самостоятельно лечение или совместно с другими методами лечения. Химиотерапия может быть использована для лечения в зависимости от биологического поведения заболевания. Она может быть применена до или после операции.
Есть ли разница между полами в отношении риска появления этой болезни?
Мы можем привести информацию по этому вопросу в США. Злокачественные опухоли костей определяются в 2500 случаях в год, доброкачественные — в 200 000-300 000. Метастазы в кости встречаются у 250 000 – 300 000 случаев в год. Разницы между полами с точки зрения риска заболевания опухолями кости не выявлено.
Что бы вы хотели сказать о последующем наблюдении пациентов после лечения?
Последующее наблюдение пациента делается сначала через короткие промежутки времени, и само наблюдение будет проводиться в течение многих лет. С помощью этого метода, рецидив заболевания или его распространение на другие органы обнаруживается на ранней стадии, и составляется план лечения. На этом этапе пациенту нужна психологическая поддержка и возврат к полноценной общественной жизни. Рак легких, молочной железы, щитовидной железы и предстательной железы являются основными причинами метастаз, не считая первичной злокачественной опухоли кости. Кроме того, необходимо тщательно исследовать причины боли в костях, которые возникают в пожилом возрасте.
Что такое ампутация?
Что вы можете сказать о доброкачественных опухолях костей и их лечении?
Наиболее распространенные доброкачественные опухоли костей — это не остеогенная фиброма, простая киста кости, остеохондрома, опухоль гигантских клеток, хрящевая опухоль и фиброзная дисплазия. Так как лечение доброкачественных опухолей костей зависит от типа опухоли и возраста пациента, в большинстве случаев достаточно наблюдения за пациентом. В некоторых случаях медикаментозное лечение успокаивает боль. В некоторых случаях, особенно у пациентов-детей, опухоли могут со временем спонтанно исчезнуть. Некоторые доброкачественные опухоли могут переродиться в злокачественные опухоли и тогда могут начать развиваться метастазы. Иногда врач рекомендует удаление опухоли. Такой подход предотвращает возможные патологические переломы. Некоторые опухоли могут возникать снова, хотя они были вырезаны. Опухоль гигантских клеток является наиболее встречаемой доброкачественной опухолью, которая может иметь агрессивный ход развития. В некоторых случаях остеохондрома, которая локализуется в нескольких областях, может переродиться в рак.
БУДЬТЕ ВНИМАТЕЛЬНЫ К ДАННЫМ СИМПТОМАМ!
В значительном проценте хирургических операций для удаления опухоли выполняют разрез кожи и тканей над опухолью, т.е. осуществляют хирургический доступ и начинают мобилизацию опухоли и ее выделение из тканей.
При громадной опухоли, поразившей кость на всем (или почти на всем) протяжении, до последнего этапа операции все вмешательства производят так, как будто опухоль остается на месте, а все здоровые мягкие ткани (сосуды, нервы, мышцы) удаляют; когда эти ткани мобилизованы, отделены от пораженной кости, удаляют кость с громадной опухолью. У некоторых больных при первом осмотре это кажется невыполнимым, однако чтобы отказаться от сохранения конечности, нужно убедиться в том, что ее магистральный сосуд или один из двух сосудов (на предплечье или голени) не может быть сохранен. Такие операции успешно применяют за последние два десятилетия: удаляют большие опухоли, поразившие всю бедренную или плечевую кость. Нами разработаны операции удаления обеих костей предплечья с последующим эндопротезированием: удаления всей пораженной опухолью плечевой кости вместе с лопаткой и эндопротезированием плечевой кости; удаления гигантских хондросарком или костно-хрящевых экзостозов верхнего конца бедренной кости, растягивающих и фиксирующих как глубокую артерию бедра, так и все ее ветви.
В начале операции пересекают в верхней трети бедра бедренную артерию и вену, мобилизуют опухоль, пересекают бедренную кость дистальнее опухоли, последнюю удаляют, дефект замещают эндопротезом, после чего накладывают шов сначала на вену, а затем на артерию. Были осуществлены и такие оперативные вмешательства, как резекция части таза вместе с хондросаркомой, общими и наружными подвздошными сосудами (артерией и веной) с последующим замещением дефекта аутовеной. Как показали наблюдения, трансплантат — аутовена, оба сосудистых соединения — попадает в такие неблагоприятные анатомические условия, что надеяться на благоприятных исход сохранения проходимости сосудистой вставки очень мало, тем более что диаметр вены, даже в случае ее удвоения, значительно меньше диаметра подвздошных сосудов.
Больная К., 38 лет, поступила в ЦИТО в 1982 г. с громадной хондросаркомой большеберцовой кости. Появление опухоли отметила в 1980 г.: 1,5 года назад была резецирована часть опухоли по задней поверхности большеберцовой кости, с тех пор опухоль стала расти быстрее. Обращалась в два онкологических и два ортопедических института (больная — медицинская сестра); категорически предложена ампутация бедра. При поступлении правая голень резко увеличена, кожа натянута, блестит, деформация верхней и средней трети голени, по задней поверхности опухоль подходит к самому кожному рубцу. На рентгенограммах видна деформация, участки вздутия большеберцовой кости с очагами неравномерного просветления и выраженной периостальной реакцией, особенно по наружнозаднему краю, опухоль отдавливает и деформирует малоберцовую кость.
Операция выполнена из заднего и переднего доступов. Из заднего доступа обнажены подколенные артерия и вена, место ее разделения на заднюю и переднюю большеберцовые. Передняя большеберцовая артерия и сопутствующая вена, входящие в опухоль, прошиты, перевязаны и пересечены, после чего подколенные сосуды, задняя большеберцовая артерия и вена мобилизованы на всем протяжении голени, пересечены связки, фиксировавшие головку малоберцовой кости, которая отведена в сторону. Большеберцовая кость пересечена выше и ниже опухоли, дефект замещен идентичным участком консервированной аллоболынеберцовой кости. Пациентка свободно ходит в течение 17 лет.
Свободная пересадка костных аутотрансплантатов на сосудистой ножке нашла сравнительно широкое применение при лечении больных с опухолями костей в детской клинике и не получила распространения у взрослых больных, несмотря на ряд положительных качеств метода. Основным препятствием для его применения является то, что опухоли, требующие сегментарной резекции и последующей пластики, локализуются в нижнем или верхнем суставном конце бедренной кости, верхнем суставном конце или диафизе плечевой (большеберцовой) кости, где наиболее удобный для пересадки на сосудистой ножке верхний конец малоберцовой кости или неприменим, или по своим функциональным возможностям уступает соответствующим эндопротезам и другим методам свободной аутопластики (аллопластики). С развитием метода пересадки васкуляризованных аутотрансплантатов из малоберцовой кости этот метод, как показали И.Г.Гришин, А.П.Бережной, В.А.Моргунов, В.Г.Голубев (1981, 1983, 1986), M.Usui, S.Jchii, T.Matsuyama (1989) и др., найдет применение при замещении дефектов дистального конца лучевой кости и диафизов костей предплечья, для замещения диафизарных дефектов плечевой кости и реже большеберцовой кости. Пересадка васкуляризованных аутотрансплантатов имеет прямые показания, если необходимо заместить дефект кости в зоне бывшего воспалительного процесса или в зоне воспаления. По наблюдениям И.Г.Гришина, Н.Е.Махсона (1984), васкуляризованные костные и кожнокостные трансплантаты устойчивы к раневой инфекции.
У детей показания к пересадке васкуляризованных костных трансплантатов шире: так называемая зона роста головки малоберцовой кости не теряет способности к росту.
Методики замещения дефектов костей билокальным остеосинтезом по Илизарову. Ряд ортопедов применяют эти методики при лечении больных с опухолями костей. Они могут найти применение при операциях, когда резецируются диафизы костей. В настоящее время нами и другими авторами эти методы с успехом применяются. Несомненно, трудность представляют больные, у которых резецируют практически весь диафиз, и трансплантат из метафизарной части для замещения нужно перемещать на 20—25 см. Для выполнения подобных операций требуется большой опыт. Заместить дефект консервативным аллотрансплантатом проще, хотя полное спаяние и функция обычно отмечаются через 6—8—10 мес. Методика замещения методом Илизарова суставных концов кости после резекции вряд ли получит распространение, поскольку при этом теряется подвижность сустава. Предпочтение отдают замещению эндопротезами, возвращающими конечности полный объем движений в суставе через 3 мес.
После больших сохранных операций на нижних конечностях переливают много крови. В Италии, например, наблюдается до 2 % гепатитов, из которых 50 % становятся хроническими. Нужно учитывать и другие инфекционные заболевания и нарушения иммунологической системы. R.S.Jr.Foster, M.C.Costanza, J.C.Foster и др. (1985), S.D.Nathanson (1985) указывают на меньшую продолжительность жизни больных, оперированных по поводу рака толстой и прямой кишок, которым переливали большое количество крови. Подобные наблюдения были сделаны на группе больных, оперированных по поводу сарком мягких тканей конечностей с высокой степенью злокачественности [Rosenberg S.A. et al., 1985].
В Институте ортопедии Риззоли с 1972 по 1982 г. велось наблюдение за 205 больными, оперированными по поводу остеогенной саркомы длинных трубчатых костей, и было отмечено отрицательное влияние больших доз переливаемой аллогенной крови.
Псевдозлокачественная костная опухоль мягких тканей. На фоне полного здоровья остро возникает локальная боль, а затем начинает пальпироваться округлой или неправильной формы, болезненное при пальпации образование; часто оно возникает после воспалительного процесса в носоглотке, легких. Отмечается повышение СОЭ и титра антистрептолизина. L.Angervall и соавт. в 1969 г. сообщили о 5 подобных наблюдениях. На КТ была видна костная тонкая округлой формы скорлупа. Радикальное оперативное удаление приводит к излечению.

Рис. 34.5. Гигантоклеточная опухоль сухожильного влагалища.
Опухоли и опухолеподобные заболевания костей кисти. В нашем отделении было оперировано 555 больных с опухолями и диспластическими заболеваниями костей кисти. С доброкачественными заболеваниями было 407 человек (73,3 %), со злокачественными — 60 (10,8 %) и диспластическими процессами — 88 больных (15,9 %). Чаще всего встречались энхондромы (206 больных), наиболее часто локализовавшиеся в фалангах пальцев.
Хондросаркомы при этом составляли половину больных с длительно существовавшими хондромами, которые претерпевали злокачественное перерождение. Наиболее часто производили краевую резекцию у 335 больных с аллопластикой дефекта у 114, аутопластикой — у 36 и гидроксиапатитом — у 12 больных. У 41 пациента произведено эндопротезирование фаланг (метилметаксилат).
Гигантоклеточная опухоль сухожильных влагалищ раздвигает сухожилия поверхностного и глубокого сгибателя пальцев, вызывая деструкцию фаланги (рис. 34.5).
С.Т.Зацепин
Костная патология взрослых
13 марта 2020 г. 9:07
Пациенты с раком имеют подавленную иммунную систему и более восприимчивы к инфекциям.
12 марта 2020 г. 8:26
Исследователи представили структуру и механизм белков, которые экспрессируются при различных формах рака и связаны с плохим прогнозом пациента.
9 марта 2020 г. 12:07
В низких дозах тетродотоксин заменяет опиоиды для облегчения боли, связанной с раком.
5 марта 2020 г. 14:24
Новый метод картирования сил, которые кластеры клеток оказывают на микроокружение, может помочь в изучении развития тканей и метастазирования рака.
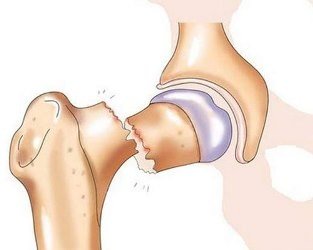
Ампутация – хирургическая процедура, в ходе которой проводится удаление всей конечности (ноги или руки) или ее части. Выполняется, как правило, для лечения раковых опухолей, которые распространились из костей в окружающие ткани, нервы и кровеносные сосуды.
Ампутация конечности может быть выполнена как в качестве единственного оперативного вмешательства, так и после ранее проведенной органосохраняющей операции, при наличии серьезных инфекционных осложнений в кости или рецидиве рака. Подобные радикальные хирургические процедуры выполняются только в крайнем случае, когда остальные методы лечения не могут спасти пациенту жизнь, а сохранить пораженную конечность не представляется возможным.
Перед операцией по ампутации конечности многие израильские клиники, в том числе, Ассута обеспечивают полную психологическую поддержку больных, пациент может поговорить со специалистом обо всех своих страхах и заботах, получить необходимую помощь и ценные рекомендации по поводу проведения хирургического вмешательства, периода реабилитации и вероятных изменений в социальной коммуникации. Больные также могут пообщаться с теми людьми, кто уже перенес операцию, и, таким образом, получить максимально полезные практические советы. Врачи израильских медицинских учреждений понимают, насколько может повлиять проведение такой радикальной хирургии на психологическое состояние человека, поэтому обеспечивают его наиболее комфортными условиями, уходом и поддержкой.
До операции пациенту необходимо пройти ряд диагностических процедур для подтверждения диагноза и определения надлежащего уровня ампутации (МРТ, анализы крови и т.п.), чтобы сохранить максимальное количество здоровых тканей и полностью удалить раковую опухоль. Для оценки состояния пациента могут быть проведены:
- Тщательное медицинское обследование – оценивание физического состояния больного, а также состояния питания, функционирования кишечника, мочевого пузыря, сердечно-сосудистой и дыхательной систем организма.
- Изучение состояния и функций здоровой конечности.
- Психологическая оценка - необходима для определения воздействия ампутации на психологическое и эмоциональное здоровье пациента, а также для того, чтобы узнать, нуждается ли он в дополнительной поддержке.
Также больному следует сообщить своему врачу о следующих факторах:
- Об аллергических реакциях на медикаменты, анестетики, латекс.
- О беременности или подозрении на нее.
- О расстройствах кровообращения и приеме лекарственных средств, влияющих на свертываемость крови - антикоагулянтов (аспирина). Вероятнее всего, до процедуры пациенту будет необходимо прекратить принимать разжижающие кровь медицинские препараты.
Хирургическое вмешательство может осуществляться под общим наркозом и под эпидуральной (спинальной) анестезией. В ходе операции пациент находится под постоянным мониторингом сердечного ритма, артериального давления и дыхания. Также может быть выполнена катетеризация мочевого пузыря.
В первую очередь хирург обрабатывает операционное поле антисептическим раствором и делает надрез в области ампутации, после чего удаляет пораженный участок – раковую опухоль и прилегающие к ней здоровые ткани. Это необходимо для остановки патологического процесса и предупреждения вероятного рецидива заболевания.
После того, как хирург убедился в максимально полном удалении злокачественных клеток, он сглаживает опил кости и формирует культю, к которой впоследствии будет крепиться протез. При этом создается лоскут из мышц, кожи и соединительной ткани, закрывающий конец кости. Далее врач накладывает швы, которые остаются на протяжении месяца. Часто применяется жесткая повязка или гипс, предупреждающая отек конечности.
После проведения данной операции, вопреки расхожему мнению, пациент все также способен двигаться и совершать обычные ежедневные действия. В Израиле выполняется протезирование конечностей, благодаря чему больные могут не только нормально ходить и бегать, но и заниматься активными видами спорта. Выбор наиболее подходящего протеза зависит от:
- Состояния и уровня ампутации.
- Отдельных психологических и жизненных факторов (окружающей среды, типа работы, социального и семейного статуса, мотивации, эмоциональной адаптации).
- Наличия сопутствующих заболеваний и других физических недостатков.
- Выносливости, мышечной силы и координации.
Большинство протезов на сегодняшний день изготавливаются из металла и пластмасс. При лечении рака верхней конечности врач иногда вынужден провести вычленение плеча или ампутацию верхней конечности с обширной резекцией плечевого пояса, тем самым усложнив или вовсе сделав невозможной установку механизированного протеза. В таком случае альтернативой будут более дорогие миоэлектрические протезы, действующие при помощи электричества.
С каждым годом процессы изготовления протезов совершенствуются и модернизируются для того, чтобы создать максимальную схожесть с удаленной конечностью и повысить функциональность искусственных заменителей.
В течение первого времени после операции пациенты не могут ни есть, ни пить, поэтому выполняется внутривенное вливание. Для поддержания нормального дыхания больного используется кислородная маска, а для контроля выведения мочи – мочевой катетер. К ране может быть проведена специальная дренажная труба, необходимая для отвода лишней крови и жидкостей в небольшой контейнер.
После операции по ампутации конечности пациент также может испытывать болевые ощущения и фантомные боли (словно исходящие со стороны удаленной конечности).
Для скорейшего восстановления больному необходимо пройти физиотерапию и трудотерапию. Физиотерапевт посещает больного через день после хирургического вмешательства, чтобы показать основные упражнения, направленные на поддержание мышц возле ампутированного участка. В течение нескольких дней пациент учится передвигаться в инвалидной коляске или с помощью костылей, после чего начинает ходить в тренажерный зал на физиотерапию.
В период реабилитации после ампутации конечности пациенту необходимо как можно скорее научиться справляться с повседневными делами, невзирая на ограниченные возможности (трудотерапия).
Высокое качество медицинской помощи обеспечат вам врачи клиники Ассута.
Операции при саркоме в клинике Ассута
Операция при саркоме: преимущества лечения в клинике Ассута, процесс подготовки, виды операций (широкое местное иссечение, щадящая хирургия, ампутация, пластическая хирургия), восстановление после операции, потенциальные побочные эффекты.

Лечение рака в Израиле
Вам требуется лечение рака в Израиле? Звоните в Ассуту. Мы гарантируем оперативное решение проблем со здоровьем.
ЗАЯВКА НА ЛЕЧЕНИЕ
Отправляя форму Вы соглашаетесь с политикой конфиденциальности

- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
В случае онкологического заболевания в одном из парных органов, его удаление часто позволяет сохранить пациенту жизнь без ущерба для ее качества. Так, например, рак почки эффективно лечится ее удалением, при этом функциональная нагрузка перераспределяется на здоровую почку. Однако в случае с парными конечностями все не так однозначно — ампутация ноги ведет к значительной инвалидизации, депрессии и снижению качества жизни пациента. Для решения данных проблем около 60 лет назад начали применять онкологическое эндопротезирование — замена пораженных опухолью костей и суставов на искусственные конструкции. Клинический случай из моего фоторепортажа наглядно иллюстрирует тактику лечения пациента с учетом перечисленных приоритетов.
Описание клинического случая
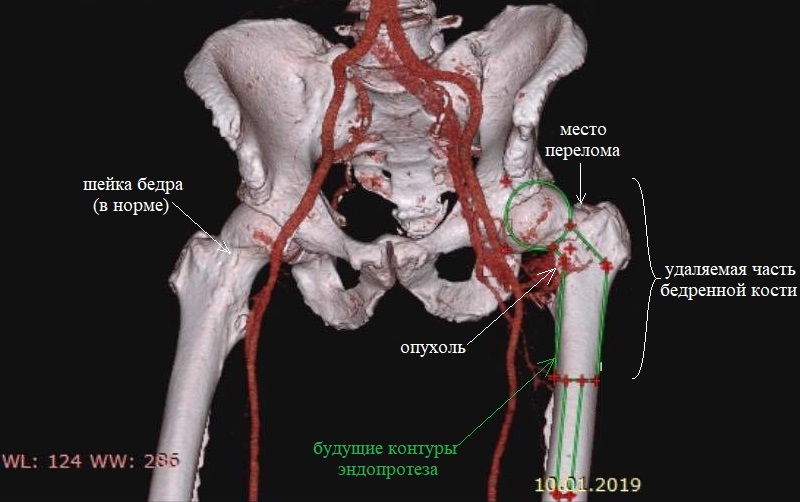
В 2007 году у мужчины была удалена почка по поводу онкологического заболевания. Однако через 10 лет были обнаружены метастазы в легких и левой бедренной кости. С помощью иммунотерапии удалось уменьшить очаги в легких, однако опухоль бедренной кости привела к ее патологическому перелому. На снимке видно густое сосудистое сплетение опухоли, которая прорасла в кость и стала причиной патологического перелома шейки бедра:
Сложность операции обуславливалась тем, что удаление метастазов рака почки сопряжено с крупными кровопотерями. Такая опухоль активно выделяет сосудистый фактор роста и очень обильно кровоснабжается. Интраоперационную кровопотерю корректируют переливанием эритроцитарной массы, а эта процедура, в свою очередь, может осложнять клубочковую фильтрацию почек. Поэтому у возрастного пациента с одной почкой выполнять операцию подобного объема очень опасно — высок риск потерять единственную почку. Именно поэтому ему отказали в ведущих медицинских центрах Украины, РФ и Германии. Однако решительно настроенный мужчина все-таки нашел эксперта в лечении пациентов с такой сложной патологией — члена Восточно-европейской группы по изучению Сарком (EESG) — Петра Сергеева, хирурга-онколога клиники Медицина 24/7.
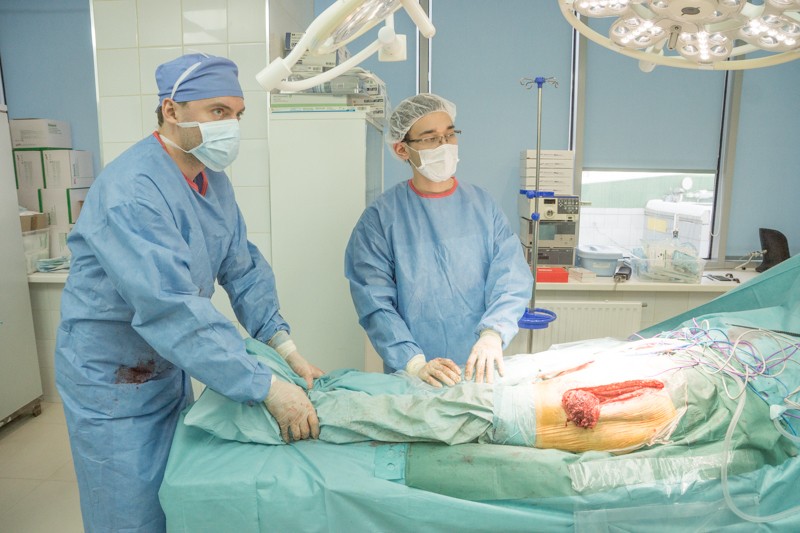
Этап организации доступа
Пациент уложен на правый бок, операционный доступ организуется с внешней стороны левого бедра. Длинна разреза — от проекции тазобедренного сустава до середины бедра. Вид сзади:
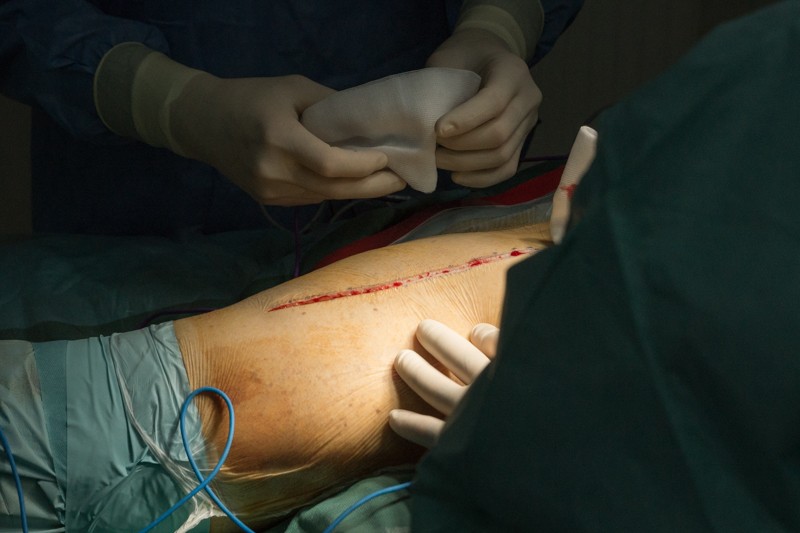
После рассечения кожи и жировой клетчатки хирург разрезает мышцы таким образом, чтобы минимизировать травматичность. От этого будет зависеть скорость последующей реабилитации.
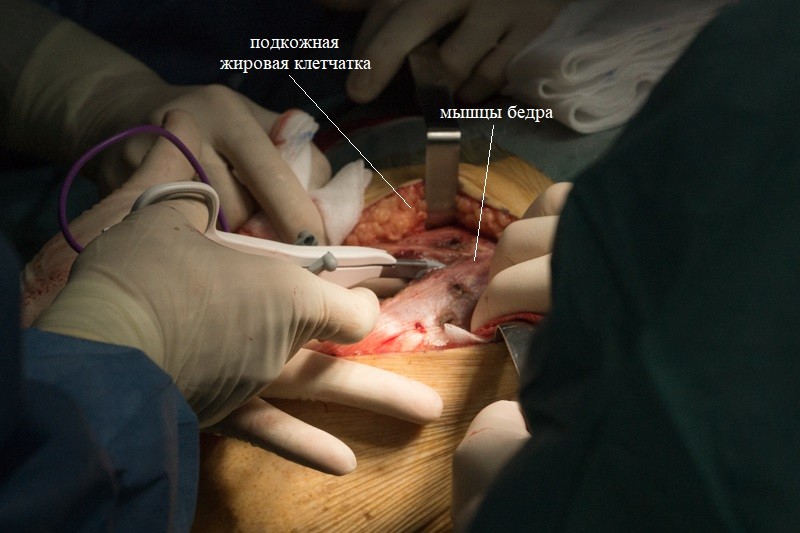
Мышцы обильно кровоснабжаются, поэтому часто приходится работать электрокоагулятором:
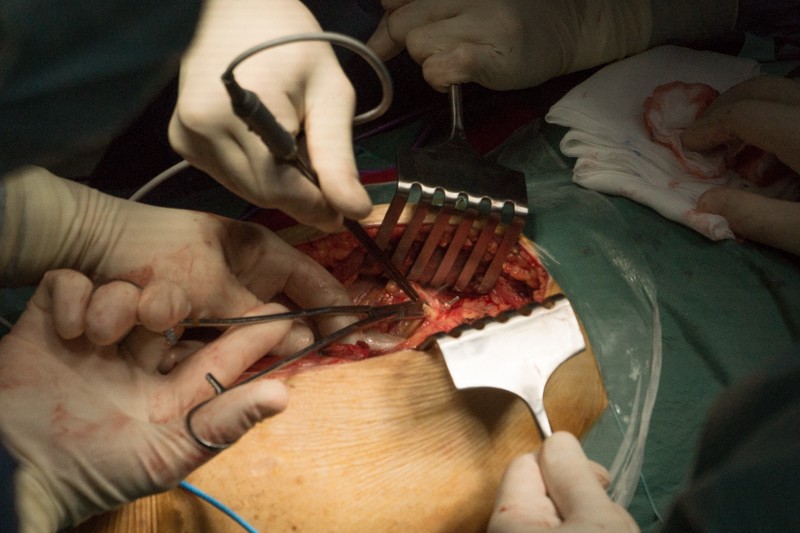
К удаляемой части бедренной кости крепится несколько крупных мышц, а также сосуды и нервы. Их отделение занимает значительное время операции. На снимке показан момент отсечения связок ягодичных мышц, вид спереди:
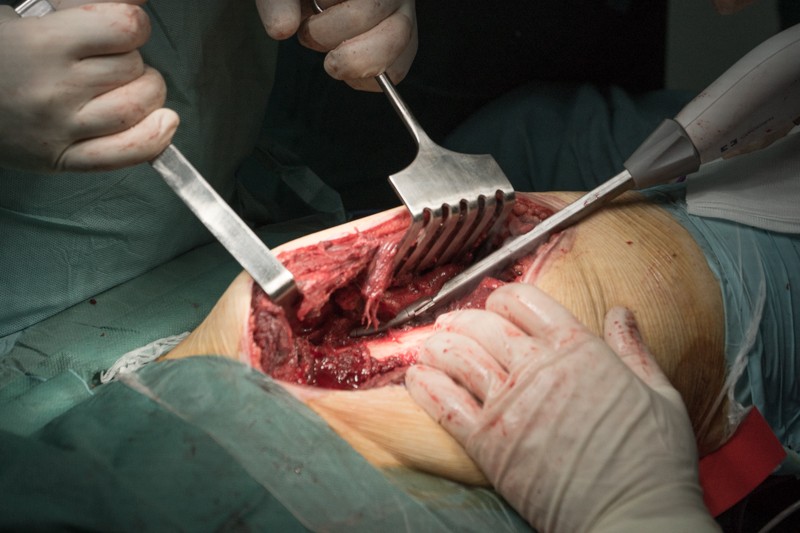
Скелетипрована надкостница, бедренная кость готова к резекции.
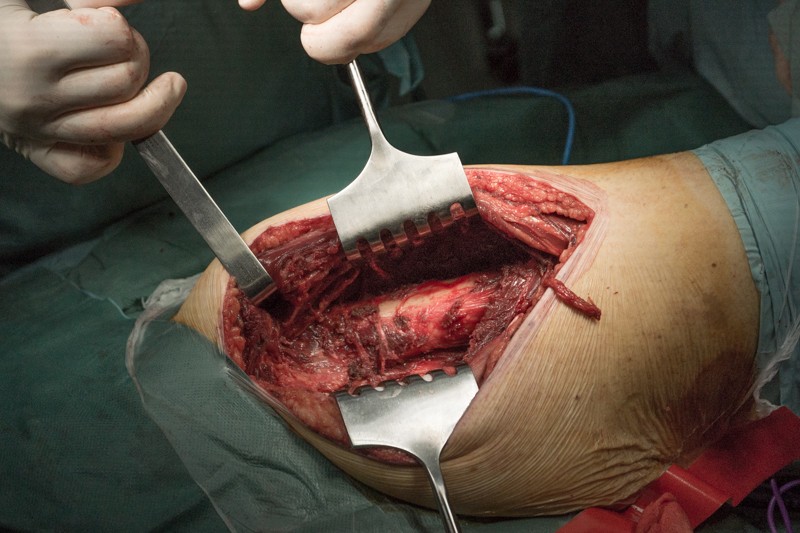
Этап резекции части бедренной кости с опухолью
Хирургическая электрическая пила-дрель для обработки костей:
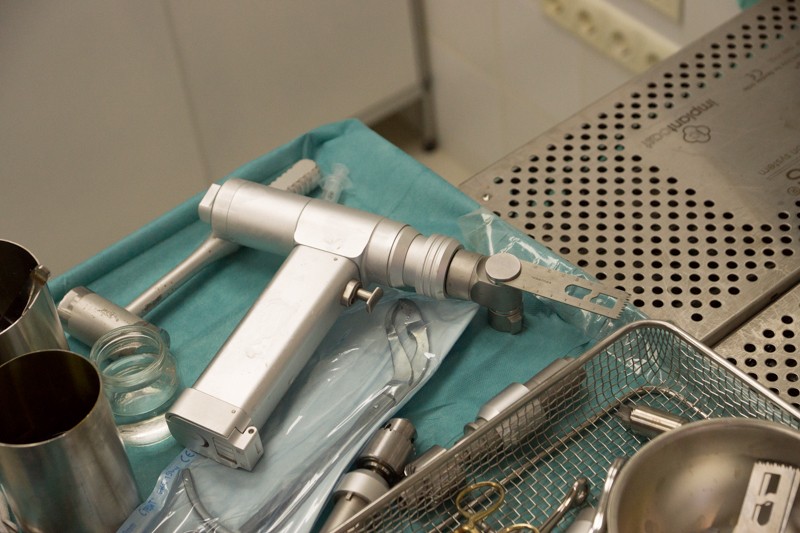
Процесс занимает меньше минуты.
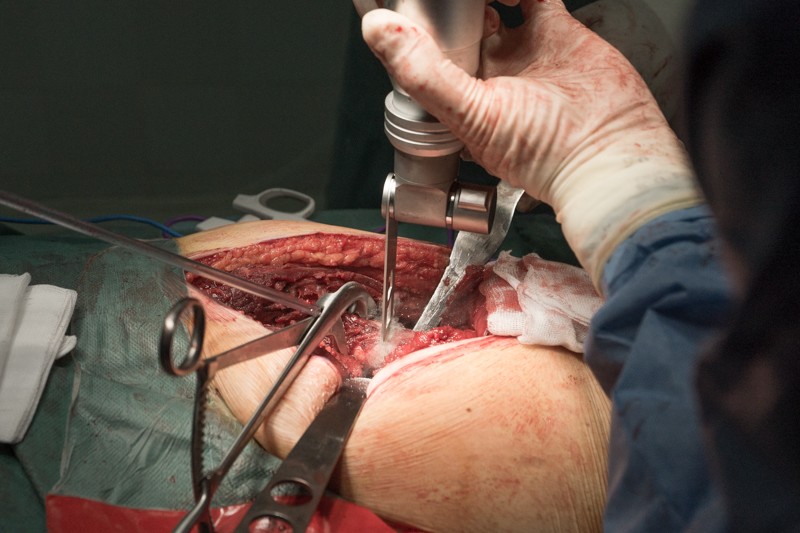
В месте распила хирург берет образцы костного мозга и направляет в лабораторию, чтобы убедиться, что оставшаяся часть бедренной кости не содержит опухолевых клеток.
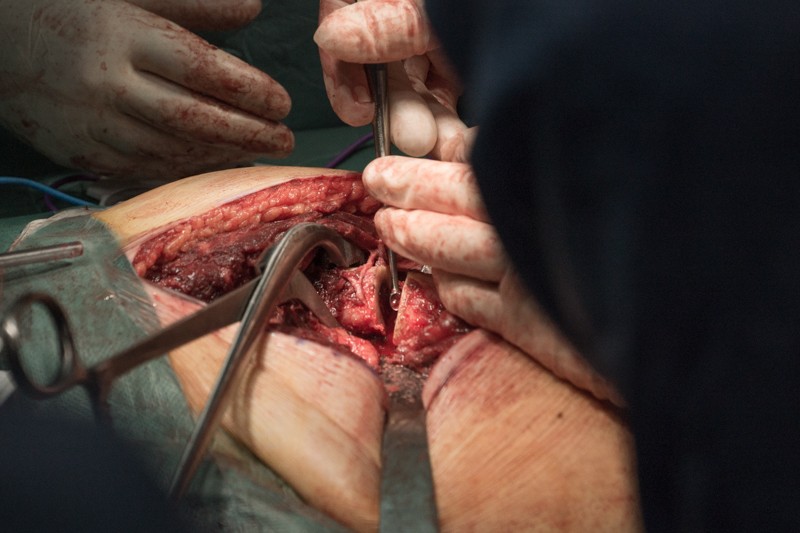
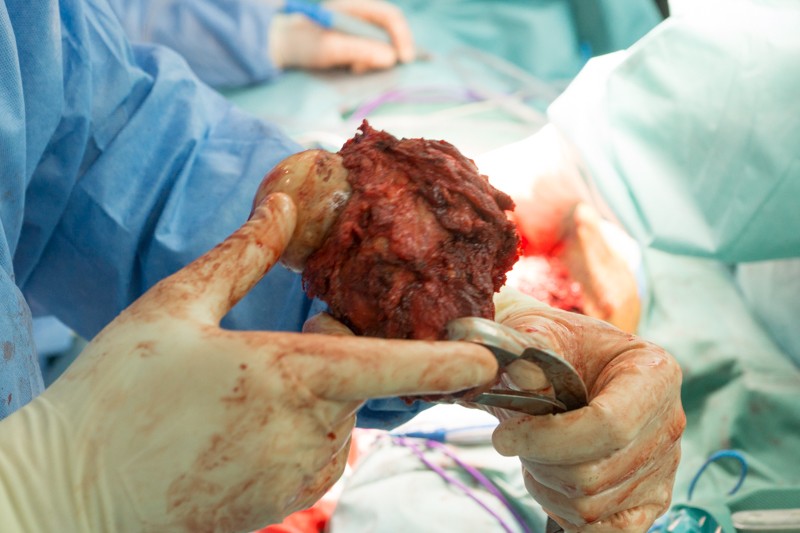
Резецированные связки и фрагмент бедренной кости удаляется вместе с опухолью без вскрытия оболочки кости. На фотографии показаны суставные поверхности тазобедренного сустава:
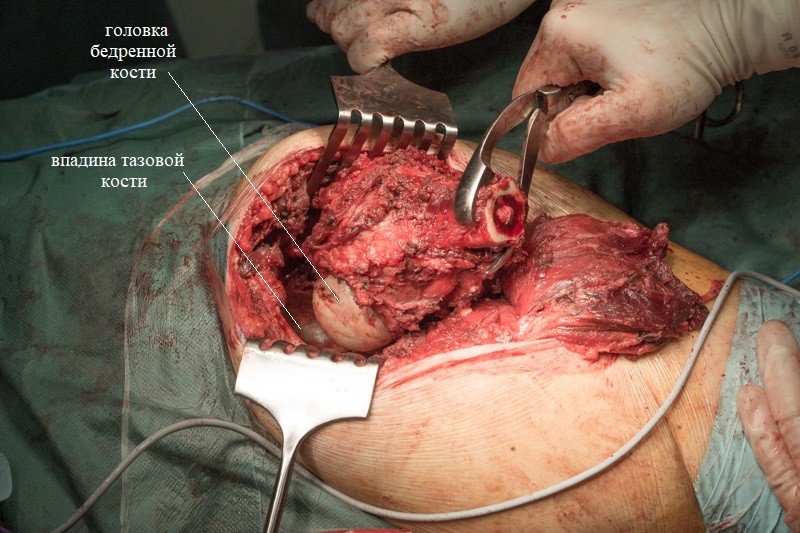
Хирург объясняет, что удаление большого объема мягких тканей вокруг опухоли снижает риск рецидива злокачественного заболевания.
Этап эндопротезирования
Первые эндопротезы изготавливались заранее под индивидуальный заказ, что не позволяло хирургам пересмотреть планируемый размер резекции кости в ходе операции. Кроме того, необходимо было ждать изготовления изделия не менее 2-х месяцев, что не всегда приемлемо в онкологии. Современные модульные эндопротезы позволяют хирургу прямо во время операции собрать конструкцию с индивидуальными размерами, учитывающими конституцию пациента и особенности клинического случая. Металлические компоненты эндопротеза состоят из сплавов титана, алюминия и никеля, что обеспечивает высокую прочность, низкий вес конструкции, а также инертность в отношении биологических тканей.
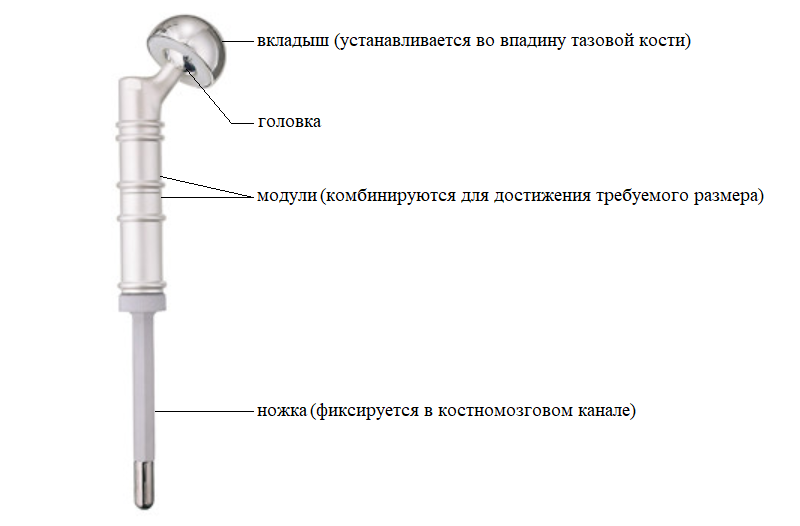
Перед установкой эндопротеза костномозговой канал высверливается для удаления костного мозга.
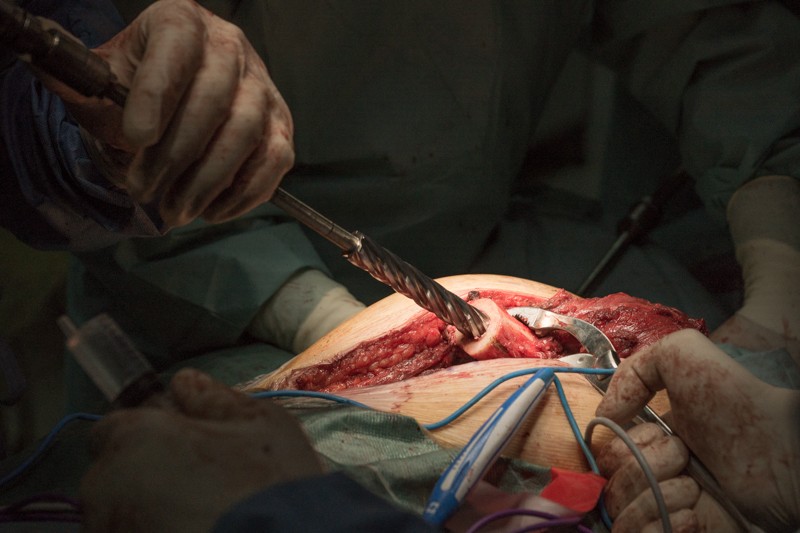
Затем путем многократной обработки костномозговому каналу придается форма шестиугольника — как и у ножки эндопротеза. Такая форма увеличивает площадь контакта ножки эндопротеза с твердыми тканями и обеспечивает более надежную фиксацию.
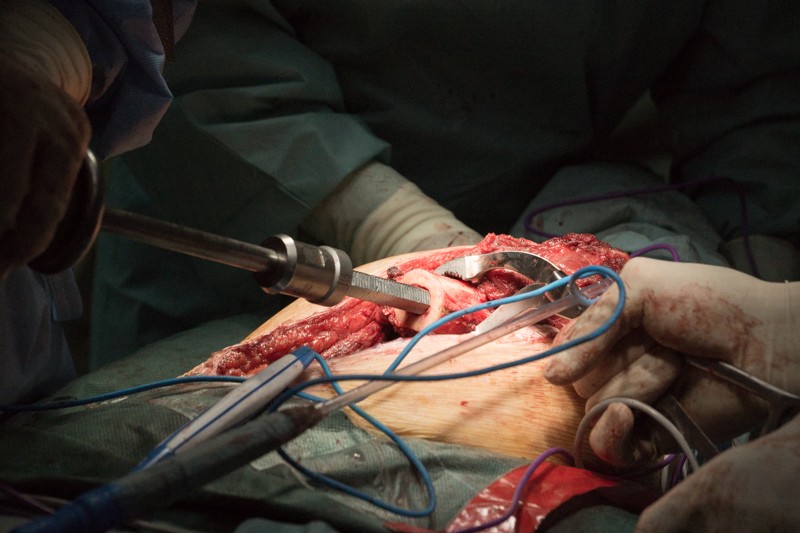
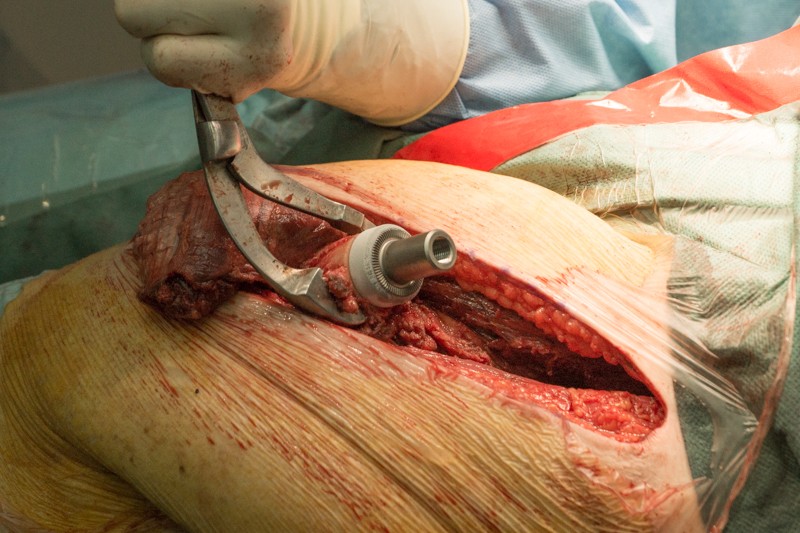
Специальной насадкой на торце кости формируется фаска для плотного прилегания эндопротеза и равномерного распределения нагрузки:
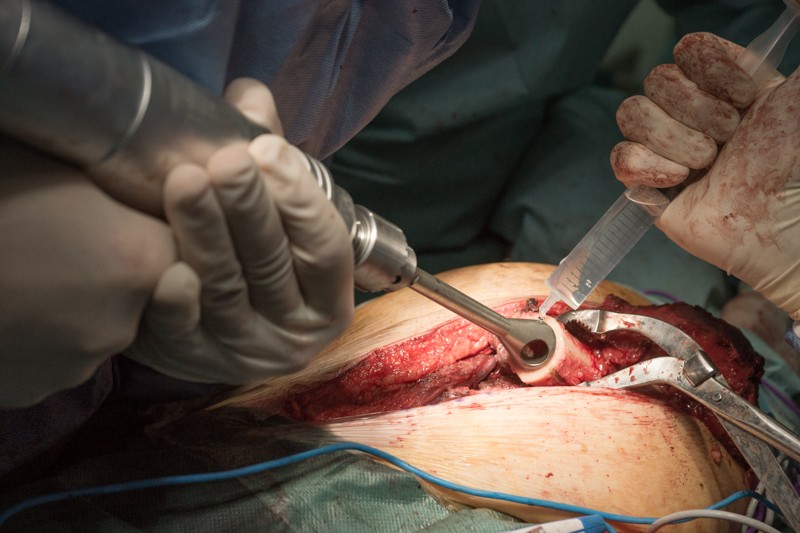
Перед установкой эндопротеза проводится примерка с использованием набора временных компонентов разных размеров:

Временные элементы конструкции установлены для проведения примерки:
Пациента укладывают на спину, хирург оценивает симметрию и длину ног:
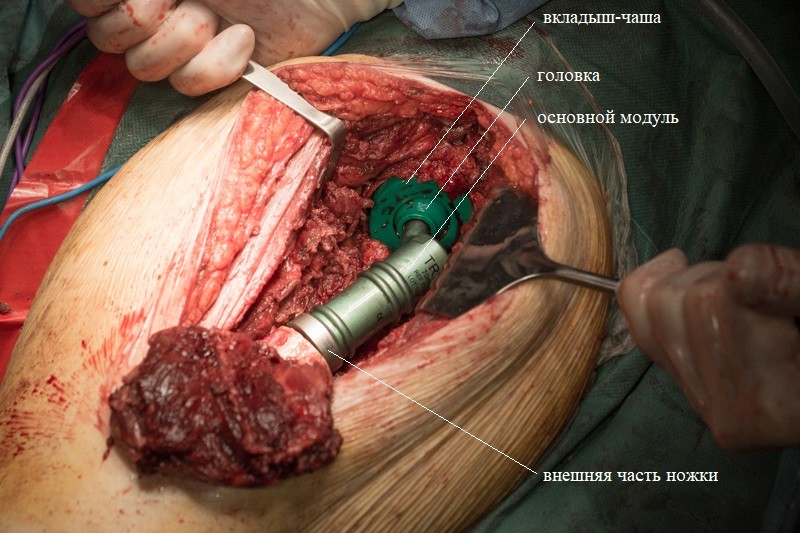
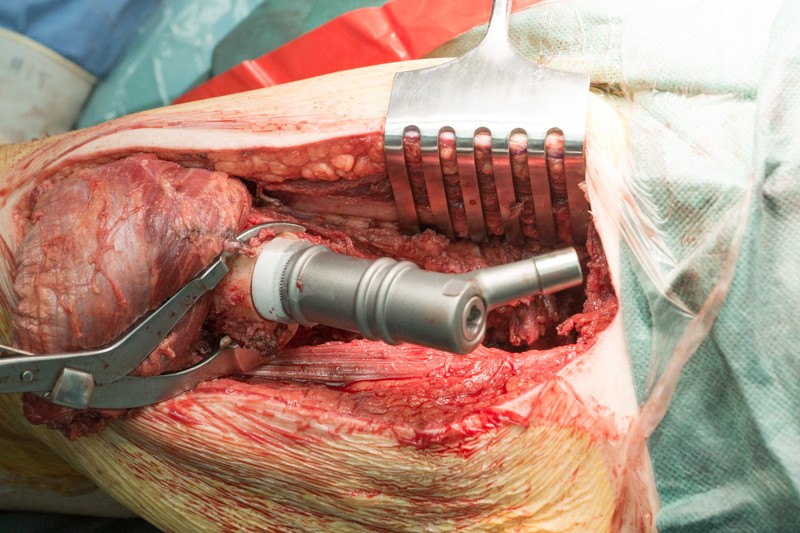
После примерки устанавливаются компоненты эндопротеза с нужными размерами. С учетом удовлетворительного состояния кости хирург принял решение об установке ножки эндопротеза с бесцементной фиксацией. Сначала в костномозговой канал устанавливается ножка эндопротеза. Она имеет матовое напыление гидроксиапатита, чтобы окружающие ткани лучше вросли и зафиксировали эндопротез:
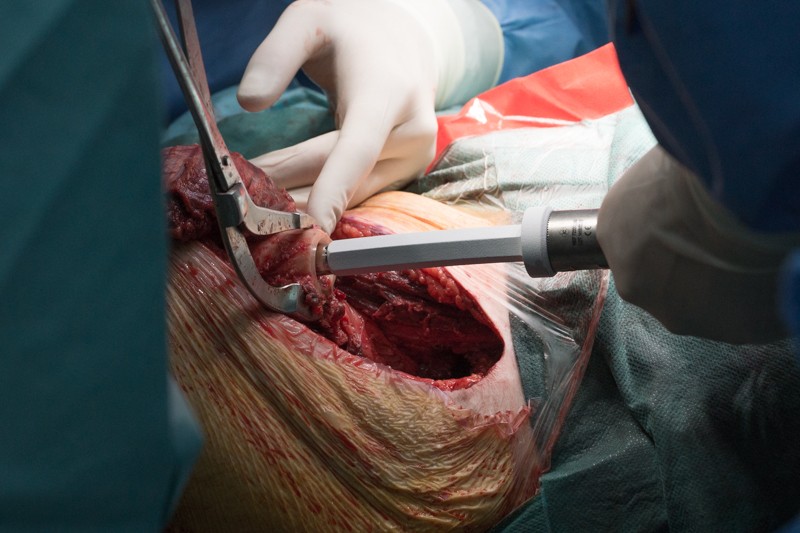
Ножка устанавливается при помощи молотка:
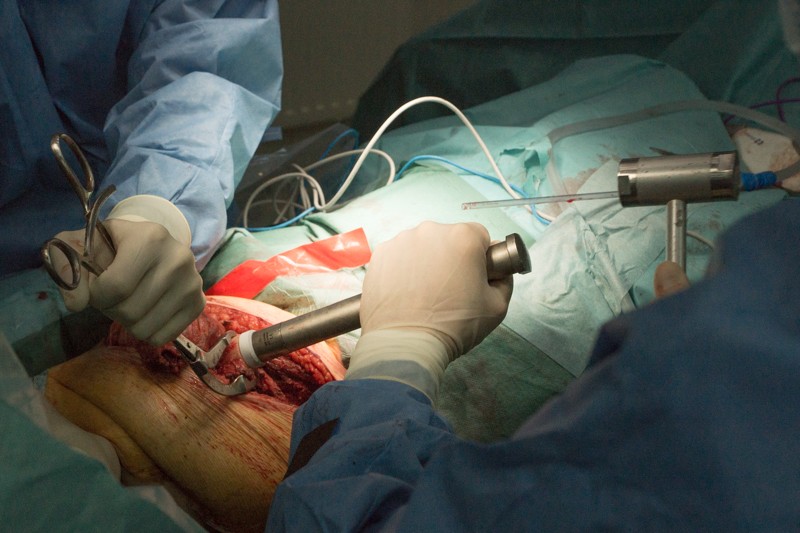
Внешняя часть ножки эндопротеза с креплением:
К ножке фиксируется основной модуль:
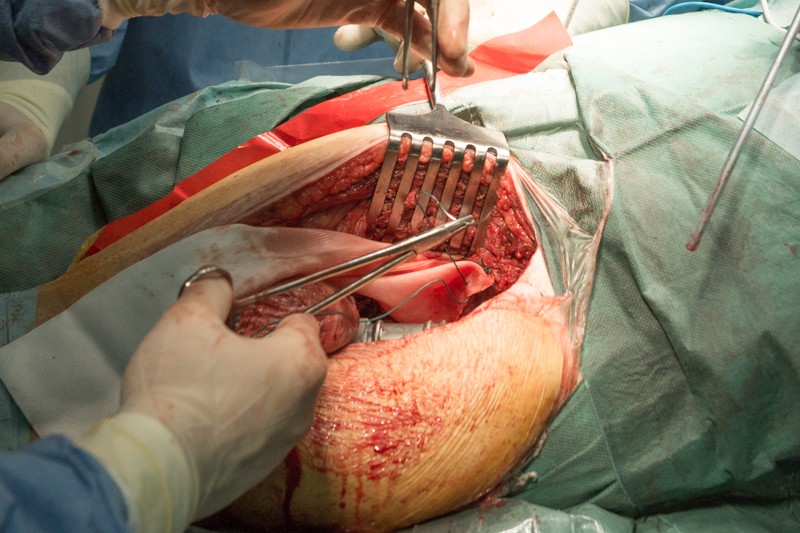
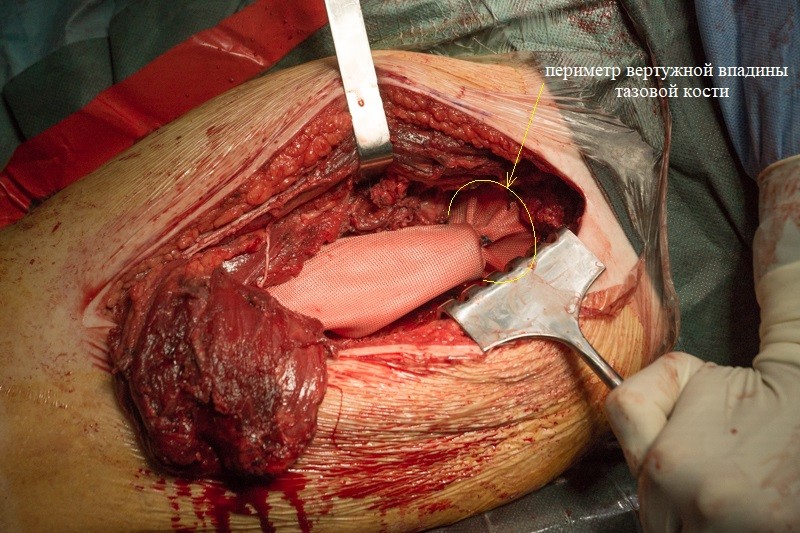
К периметру вертлужной впадины тазовой кости пришивается синтетическая муфта-чулок, которая будет служить основой для формирования новой суставной сумки вокруг эндопротеза.
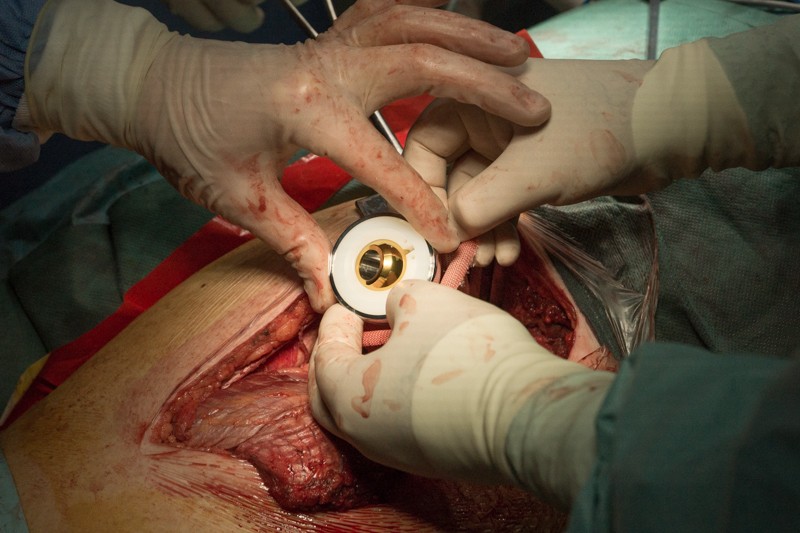
Затем на место удаленной головки бедренной кости в вертлужную впадину тазовой кости устанавливается вкладыш с головкой эндопротеза. Золотистый цвет головке придает напыление нитрида титана — гипоаллергенный и износостойкий материал:
Весь эндопротез укрыт муфтой:
Ранее отсеченные от удаленного фрагмента бедренной кости мышцы подшиваются к муфте. В процессе реабилитации соединительные ткани прорастут в волокна муфты, тем самым образовав прочный связочный аппарат, с помощью которого мышцы смогут вновь управлять конечностью.
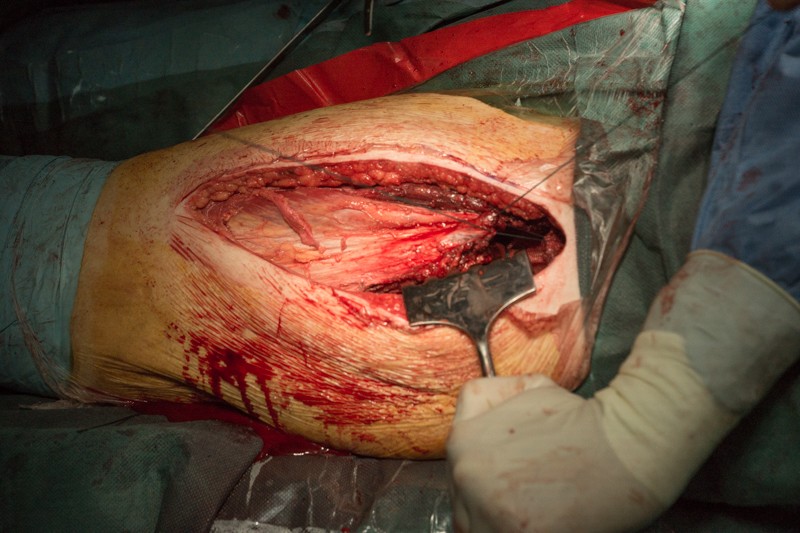
Устанавливается дренаж для отведения экссудата лимфы и крови, а также для промывания операционной раны антисептиками с целью профилактики инфекционных осложнений.
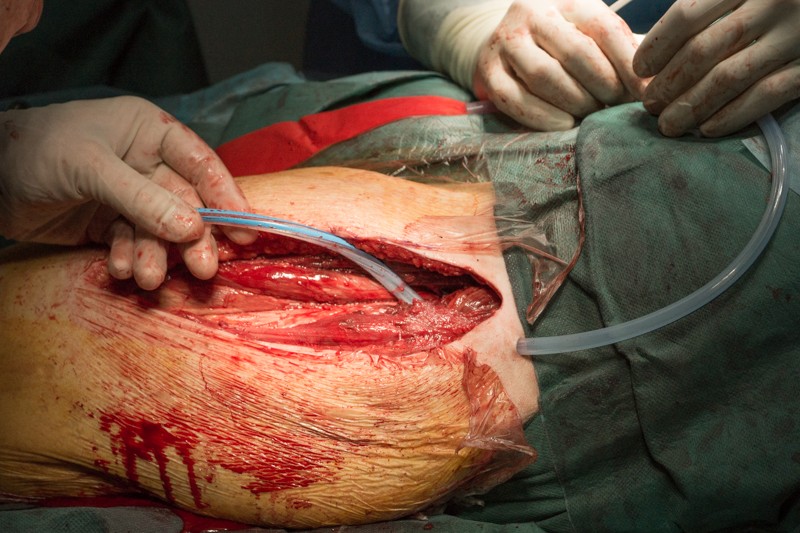
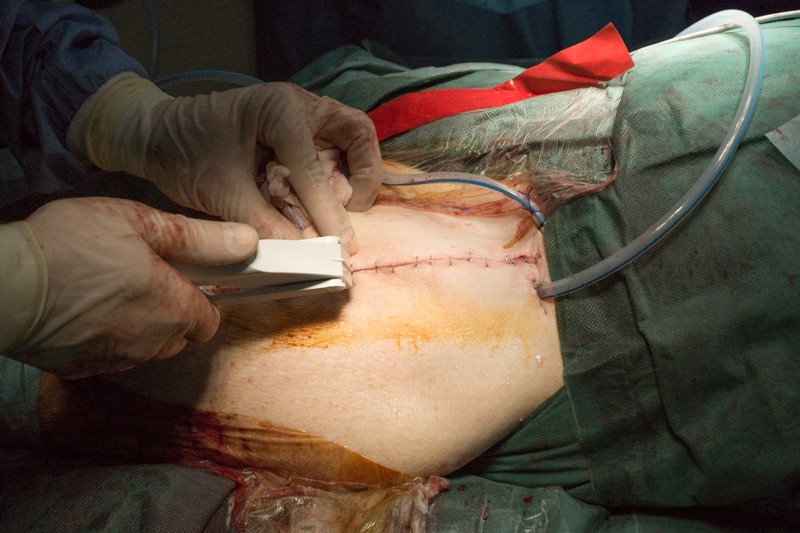
Края кожи ушиваются с помощью хирургического степлера за 30 секунд:
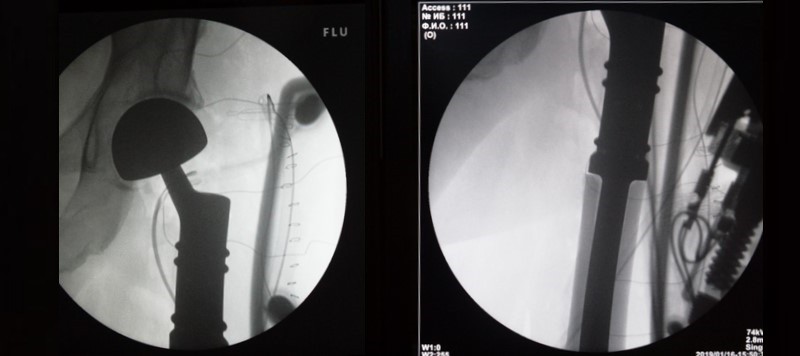
После операции выполняется контрольный снимок эндопротеза в 2-х проекциях:
А пациенту давайте все вместе пожелаем сил и терпения, которые понадобятся ему для длительной реабилитации!
Через неделю после операции:
Читайте также:





