Протективная резекция почки при почечно-клеточном раке
- English
- Русский







































Главное меню
- Редакционная коллегия
- Редакционный совет журнала
- Архив
- База авторов
- Порядок рецензирования статей
- Информация для авторов
- Информация для рекламодателей
- Издательский дом
- Политика редакции
- Обратная связь
Главное меню
- Редакционная коллегия
- Редакционный совет журнала
- Архив
- База авторов
- Порядок рецензирования статей
- Информация для авторов
- Информация для рекламодателей
- Издательский дом
- Политика редакции
- Обратная связь
Заболеваемость раком почки растет с каждым годом, в связи с этим данная патология в настоящее время является одной из основных проблем онкоурологии. На сегодняшний день рак почки занимает 10-е место по уровню заболеваемости среди злокачественных новообразований, а по уровню его прироста уступает только раку предстательной железы. Злокачественные новообразования почки (ЗНП) в 2013 году составили 3,9% всех злокачественных новообразований населения Российской Федерации, занимая 10-е ранговое место в структуре онкологической заболеваемости обоих полов [1]. По данным литературы каждый год в мире раком почки заболевает около 250 тысяч человек, а погибает от него 100 тысяч человек [2]. В Российской Федерации по данным статистики в 2013 году зарегистрировано 20 892 новых случаев заболевания почечно-клеточным раком (ПКР). По темпам прироста онкологической заболеваемости за последние 10 лет ПКР устойчиво занимает одно из ведущих мест (29,14%) [3].
Диагностика рака почки в последние годы претерпела существенные изменения, что связано главным образом с прогрессом методов лучевой диагностики [4]. Клинические признаки болезни в настоящее время перестали играть решающую роль в выявлении рака почки. В подавляющем большинстве наблюдений заболевание выявляется случайно на той стадии, когда клинических проявлений еще нет. Известная классическая триада симптомов (боль в пораженном органе, пальпируемое образование почки, макрогематурия) встречается в настоящее время редко и является свидетельством плохого прогноза заболевания. Развитие диагностической техники позволяет выявлять онкологический процесс на ранних стадиях, что дает возможность выполнять органосохраняющие операции.
В урологической клинике ГКБ им. С.П. Боткина разработана и внедрена методика протективной резекции почки с применением превентивных – гемостатических швов. Несомненным преимуществом данного метода является то, что данная методика позволяет выполнять операции без пережатия почечной ножки, в том числе и при центрально расположенных опухолях, что ведет к сохранению почечной функции и является основной задачей органосохраняющего лечения.
Цель исследования – демонстрация преимуществ применения превентивного – гемостатического шва при выполнении органосохраняющих операций.
МАТЕРИАЛЫ И МЕТОДЫ
В период с 2013 по 2015 гг. в урологической клинике ГКБ им. С.П. Боткина было выполнено 113 органосохраняющих операций у пациентов с опухолями почек. У 97% пациентов опухоль почки была выявлена случайно при выполнении ультразвукового исследования (УЗИ). Всем пациентам выполнена компьютерная томография (КТ) органов забрюшинного пространства с внутривенным контрастированием. У 100% пациентов выявлено накопление контрастного вещества в опухолях почек с увеличением плотности в артериальную фазу до 80±20 единиц HU.
Показания к выполнению органосохраняющего лечения разделяются на 3 группы: абсолютные, относительные и элективные. В настоящее время грань между относительными и элективными показаниями к органосохраняющим операциям на почке практически стерлась.
В нашем исследовании по абсолютным показаниям резекция почки выполнялась у 7,8% пациентов (наличие единственной функционирующей почки, пораженной опухолью, наследственные формы рака почки) и по относительным – у 91,2%.
Одним из основных показателей является расположение опухолевого узла в сегментах почки, так как именно центрально расположенные опухоли вызывают наибольшие затруднения при выполнении органосохраняющих операций. В нашем исследовании у большинства пациентов (47 больных) опухоль располагалась в центральном сегменте, что составило 41,6%. Опухоль верхнего сегмента выявлена у 36 (31,8%) пациентов, и у 30 (26,5%) пациентов опухоль располагалась в нижнем сегменте (рис. 1).
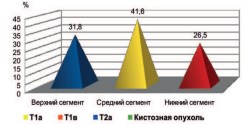
Рис. 1. Частота расположения опухолей в сегментах почки
Из 113 исследуемых пациентов 67 пациентов были мужчины, 46 пациентов – женщины. Средний диаметр опухоли равнялся 4,6 см. По стадиям опухолевого процесса пациенты распределялись следующим образом: стадия T1a установлена 57 пациентам, стадия T1b – 39 пациентам, стадия T2a – двум пациентам. Также в наше исследование вошли 15 пациентов с кистозными опухолями почек (IV стадия по Bosniak) (рис. 2).
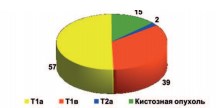
Рис. 2. Стадии опухолевого процесса
РЕЗУЛЬТАТЫ
Всем пациентам были выполнены органосохраняющие операции с применением превентивных швов.
Схематическоеизображение операции представлено на рисунке 3.
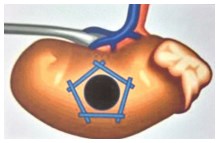
Рис. 3. Схематическое изображение методики с наложением превентивных швов
По всей окружности опухоли до проведения резекции почки производится наложение превентивных – гемостатических швов (рис. 4).
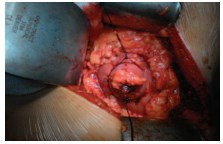
Рис. 4. Наложение превентивных швов по всей окружности опухоли
Следующим этапом является проведение резекции почки с опухолью с применением аргонового скальпеля в пределах заранее намеченной окружности (рис. 5).
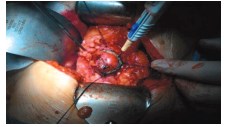
Рис. 5. Резекция почки с опухолью с применением аргонового скальпеля
После выполнения резекции и достижения гемостаза производится ушивание ложа опухоли чаще всего с применением прокладки. При ушивании паренхимы почки, наложенные превентивные швы позволяют избежать прорезывания нитей (рис. 6).
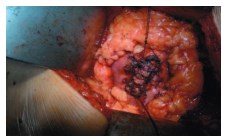
Рис. 6. Ушивание ложа опухоли
Основным ограничивающим фактором для выполнения органосохраняющих операций являются центрально расположенные опухоли, при которых существует риск значительной кровопотери, длительного пережатия почечной ножки и часто возникает необходимость реконструкции чашечно-лоханочной системы, что, соответственно, достаточно часто заставляет хирургов отказаться от выполнения органосохраняющих операций при центрально расположенных опухолях. При проведении оперативного лечения с применением превентивных гемостатических швов ни в одном случае мы не производили пережатия почечных артерии и вены, несмотря на то, что у большинства пациентов опухоль располагалась в центральном сегменте. Объем кровопотери в среднем при волнении непосредственно самой резекции составил 100 ± 20 мл.
В послеоперационном периоде всем пациентам проводилось полное клинико-лабораторное и инструментальное обследование. По данным ультразвукового исследования, проведенного на 3 и 5 сутки после операции, патологических и жидкостных образований в зоне резекции не выявлено. Уровень гемоглобина составил 114±10 г/л, средний уровень креатинина и мочевины – 86±15 ммоль/л и 5,4±2 ммоль/л, соответственно. Средний койко-день в послеоперационном периоде равнялся 7±2.
КЛИНИЧЕСКИЙ СЛУЧАЙ
В 41-е урологическое отделение ГКБ им. С.П. Боткина обратился пациент Б. По данным ультразвукового обследования от 06.03.2015 в паренхиме почки, между верхним и средним полюсом, частично экстраренально, диагностировано объемное солидное образование неправильной округлой формы, с четкими неровным контурами, с неоднородной гипоэхогенной структурой, размерами 42х50х45 мм (объем 50 см3 ), оттесняющее верхнюю группу чашечек. Признаков инвазии в почечный синус и почечную вену не выявлено (рис. 7).
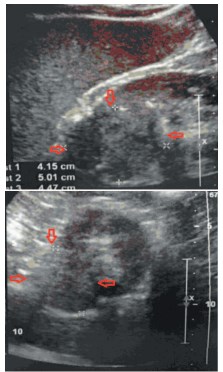
Рис. 7. Пациент Б. Ультразвуковое иследование: опухоли левой почки
Так же пациенту выполнена КТ с внутривенным контрастированием, по данным которой в верхнем полюсе левой почки определяется образование, исходящее из почечной паренхимы, с четкими наружными контурами, размером 41х45х52 мм, в нативную фазу средней плотностью 22 ед.Н., неоднородно накапливает контраст в артериальную фазу-до 56 ед.Н., в венозную-64 ед.Н., отсроченную фазу-45 ед.Н. (рис. 8.).
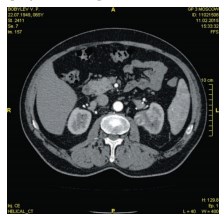
Рис. 8. Пациент Б. Компьютерная томография с внутривенным контрастированием. Опухоль верхнего полюса левой почки
После предоперационной подготовки пациенту выполнено оперативное лечение: резекция левой почки с опухолью с применением превентивных – гемостатических швов. Продолжительность операции составила 150 минут, время общей анестезии – 165 минут. Объем кровопотери при выполнении резекции – 50 мл. Почечная ножка при этом не пережималась. Интраоперационно осложнений не выявлено.
Послеоперационный период протекал без особенностей. Страховой дренаж удален на 2-е сутки после операции. По данным проведенного лабораторного обследования: гемоглобин – 120 г/л, уровень креатинина – 72 мкмоль/л, мочевина – 4,6 ммоль/л, по данным ультразвукового исследования, выполненного на 3-и и 7-е сутки после оперативного лечения, патологических образований в зоне резекции не выявлено. Пациент выписан из отделения на 7-е сутки после операции. Через год выполнена контрольная компьютерная томография: левая почка расположена в типичном месте, контуры ее ровные, четкие плотность паренхимы не изменена. ЧЛС не расширена. Данных за рецидив не выявлено (рис. 9).
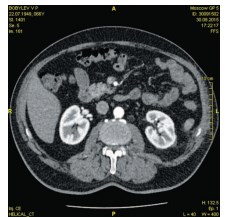
Рис. 9. Пациент Б. Компьютерная томография через один год после оперативного лечения. Данных за рецидив опухоли не выявлено
ЗАКЛЮЧЕНИЕ
Применение превентивных – гемостатических швов является эффективной и безопасной методикой органосохраняющего лечения ПКР, позволяющей избежать как интра -, так и послеоперационных осложнений. Проведение органосохраняющих операций у пациентов с центрально расположенными опухолями позволяет уменьшить количество радикальных нефрэктомий. Данная методика позволяет выполнять резекции почки почти при любом расположении опухоли, без пережатия почечной ножки, тем самым позволяя избежать негативное воздействие ишемии на почечную паренхиму, что ведет к сохранению максимального количества функционирующей паренхимы. Использование превентивных швов позволяет уменьшить количество местных рецидивов за счет лучшей визуализации операционного поля. Таким образом, мы рекомендуем технику применения превентивных-гемостатических швов для органосохраняющего лечения пациентов с ПКР.
ЛИТЕРАТУРА
1. Грицкевич А.А. Ильин С.А, Тимина И.Е., с соавт. Резекция почки ex vivo в условиях фармако – холодовой ишемии без пересечения мочеточника с ортотопической реплантацией сосудов при почечно-клеточномраке. Вестник урологии 2015; (3): 3 – 33.
2 Носов Д.А. Диссеминированный рак почки: современные возможности лекарственного лечения. Практическая онкология 2012; (3); 185-194.
3 Алексеев Б.Я., Нюшко К.М., Калпинский А.С. Неоадъювантная таргетная терапия у больных почечно-клеточным раком. Онкоурология 2015; (2): 23 – 33.
4. АляевЮ.Г.,АхвледианиН.Д.,ФиевД.Н., ПетровскийН.В. Возможностиметодов визуализации в диагностике имониторинге опухоли почки. Экспериментальная и клиническая урология 2011; (2-3): 96 – 97.
5 Capitanio U., Terrone C., Antonelli A., Minervini A., Volpe A., Furlan M. Nephronsparing techniques independently decrease the risk of cardiovascular events relative to radical nephrectomy in patients with a T1a-T1b renal mass and normal preoperative renal function. Eur Urol 2015 Apr; 67(4):683-689.
6 Huang W.C., Levey A.S, Serio A.M., Snyder M., Vickers A.J, Raj G.V., et al. Chronic kidney disease a?er nephrectomy in patientswith renal cortical tumours: a retrospective cohort study. Lancet Oncol 2006; 7(9):735-40.
7 Волкова М.И., Скворцов И.Я., Климов А.В., Комаров М.И., Черняев В.А., Матвеев В.Б. Функциональные результаты радикальной нефрэктомии при клинически локализованном раке почки. Экспериментальная и клиническая урология 2013; (4):16 – 20.
У каждого третьего новообразование в почке обнаруживают при обследовании по другому поводу, то есть совершенно случайно, и столько же приходят с жалобами на неблагополучие, обусловленное развитием метастазов почечно-клеточного рака в других органах. Стоимость терапии связана с распространенностью карциномы на момент обнаружения, цена лечения при 3–4 стадии многократно превышает стоимость спасения пациента с небольшой опухолью.
Хирургическое лечение рака почки
Без операции большую часть злокачественных процессов вылечить невозможно, при почечном раке операция — основа лечения.
Хирургический этап необходим при локальном и распространённом процессе, и даже на стадии метастазирования прибегают к паллиативному вмешательству с полным удалением больной почки. Некоторым пациентам с 4 стадией только удаление почечной карциномы откроет доступ к терапии таргетными и иммунными противоопухолевыми препаратами.
В жизни большинства болеющих почечным раком операция — обязательный этап противораковой борьбы.
Все специалисты нашей клиники имеют только правильное медицинское образование, часто владеют несколькими специальностями, и имеют большой опыт клинической работы с онкологическими пациентами.
Из чего складывается цена операции по удалению почки
Самая распространенная операция при почечно-клеточном раке — полное удаление органа, но не простое, а радикальная нефрэктомия, поэтому стоимость такого лечения выше цены стандартной нефрэктомии по поводу прочих доброкачественных болезней.
Чем отличается радикальная нефрэктомия при онкологии от простой, выполняемой при других заболеваниях, что входит в стоимость операции по удалению опухоли почки?
- Для лучшего осмотра брюшной полости и удаления поражённых тканей, в том числе лимфоузлов и при необходимости манипуляции на другой почке, выбирается либо разрез живота посредине, либо подход одновременно через грудную и брюшную стенки — торакоабдоминальный.
- Тщательный осмотр всех органов и укромных мест брюшной полости увеличивает время вмешательства, а всё лишнее и подозрительное на злокачественность должно сразу же исследоваться под микроскопом на присутствие раковых клеток.
- Обязательно убирается поражённая раком орган, вся жировая клетчатка вокруг и лимфатические узлы, убирается и часть надпочечника, потому что у каждого 20-го пациента он поражен злокачественными клетками.
- Вовлечение в раковый конгломерат почечных сосудов или нижней полой вены усложняет процесс хирургического вмешательства, может потребовать участия сосудистого хирурга.
- При 1–2 стадии карциномы возможно удаление почки лапароскопическим методом, что серьёзно повышает стоимость лечения, но ускоряет восстановление пациента и качественно изменяет течение послеоперационного периода.
- И последнее, но очень важное — вероятность рецидива рака много меньше, чем при простой нефрэктомии.
Стоимость вмешательства
В Москве все урологические клиники и отделения выполняют радикальную нефрэктомию, стоимость операции по прейскуранту существенно отличается. Никто не даст гарантии, что лечение пожизненно на 100% избавит от метастазов, но от таланта оперирующего хирурга зависит многое, в том числе вероятность послеоперационных осложнений.
Классный специалист онкоуролог выполняет лапароскопическую операцию почти столько же, сколько и открытую, но даже без учета преимуществ по восстановлению пациента, меньшая длительность наркоза не бесполезна для здоровья больного. Стоимость операции, конечно, важна, но цена жизни больного важнее.
В нашей клинике к каждому больному относятся как к члену своей семьи и лечат как родного, оттого и процент осложнений стремится к нулевой отметке.
Сохраняющие почку операции
Почечные злокачественные новообразования меньше 4 сантиметров стараются удалить в пределах нормальных тканей, оставив работающую часть органа, что особенно актуально при недостаточности функциональных возможностей мочевыделительной системы или при единственной почке.
Типов резекции несколько — иссекают клинышек или плоско удаляют верхний или нижний полюс, можно убрать опухолевые участки с обеих сторон и даже сделать пересадку ткани, всё определяется необходимостью и техническими возможностями. Цена операции при почечно-клеточной карциноме учитывает все оперативные особенности и технические сложности.
При расположении небольшого ракового узла внутри капсулы иногда возможна его энуклеация — иссечение вместе с рубцовой тканью, сразу же выполняется срочная гистология для исключения раковых отсевов в стенках капсулы, что скажется на окончательной стоимости хирургического лечения рака почки.
Цена лапароскопической резекции почки
Золотым стандартом при небольшой почечно-клеточной карциноме признана открытая резекция, выполненная из торакоабдоминального или широкого разреза живота, что позволяет не пропустить метастазы внутри брюшной полости и в забрюшинный лимфоузлах.
Во время операции неоднократно делается биопсия подозрительных участков со срочным гистологическим исследованием. По завершении вмешательства и неоднократно во время него проводится специальная обработка, удаляющая блуждающие раковые клетки.
Альтернатива классическому подходу — лапароскопическая резекция, выполняемая специальным оборудованием через небольшие разрезы брюшной стенки, когда работу манипулятора хирург контролирует только тактильно и по изображению на мониторе. Излишне упоминать, что высокотехнологичное удаление опухоли на почке отражается на стоимости лечения.
Если у вас диагностирован локализованный почечно клеточный рак, врач может рекомендовать лечение с помощью резекции почки, радикальной нефрэктомией, активным наблюдением, радиочастотной абляцией или криотерапией. Каждый метод имеет свои преимущества и недостатки. Выбор лечения зависит от вашей индивидуальной ситуации.
Локализованный почечно клеточный рак почки относится к опухоли, которая ограничена почкой и не распространяется на другие части тела. Это может быть опухоль стадии I или II, в зависимости от ее размера (рис. 1 и 2).
Рис. 1 Опухоль почки стадия I - опухоль до 7 см, ограниченная почкой.
Рис. 2 Опухоль II стадии все еще ограниченная почкой, но больше 7 см.
Варианты лечения
Лучшим вариантом для лечения опухоли почки является хирургическое удаление.
Локализованный почечно клеточный рак почки может быть удален путем резекции почки (частичной нефрэктомии) или радикальной нефрэктомии. Обе операции могут быть выполнены открытым или лапароскопическим способом. Лапароскопическое вмешательство также может быть выполнена с помощью хирургической робототехнической системы.
Во время частичной нефрэктомии удаляется только опухоль, здоровые ткани почки остаются нетронутыми. По возможности рекомендуется эта операция. Если невозможно удалить всю опухоль оставив почку не поврежденной, рекомендуесят радикальная нефрэктомию. Это означает, что почка, в которой расположена опухоль, и окружающая ткань будут полностью удалены.
Иногда операция может быть не самым лучшим вариантом лечения. Это может быть из-за вашего возраста или состояния здоровья. Если опухоль меньше 4 см, врач может предложить период активного наблюдения. Во время активного наблюдения составляется график регулярных визитов для наблюдения за опухолью. Если опухоль продолжает расти, может потребоваться дальнейшее лечение. Хорошим вариантом в этом случае может быть абляционная терапия.
Абляционной терапией может быть либо радиочастотная абляция, либо криотерапия. Целью этих процедур является уничтожение опухолевых клеток путем нагревания или замораживания (криотерапия). Вот некоторые темы, которые следует обсудить с врачом при планировании лечения:
- Анамнез вашего заболевания
- Были или есть в вашей семье случаи рака почки
- Что следует учитывать, если у вас только одна почка
- Как функционируют почки если они уже были затронуты другими фаторами: диабет или высокое кровяное давление
- У вас опухоль в одной или обеих почках
- Вид лечения, доступный в вашей больнице
- Опыт вашего врача.
- Ваши личные предпочтения и ценности.
- Поддержка во время и после лечения.
Частичная нефрэктомия является хирургическим вариантом лечения локализованного почечно клеточного рак почки. Рекомендуется по возможности. Цель состоит в том, чтобы удалить часть почки, которая была затронута опухолью, и оставить как можно больше здоровой ткани почек.
Для проведения частичной нефрэктомии используется общий наркоз. Во время операции вы укладываетесь на бок или спину, в зависимости от расположения и размера опухоли.
Сначала определяется точное местоположение опухоли. Накладывается зажим на почечную артерию, чтобы остановить кровоснабжение почки во время операции, для уменьшения кровопотери. Это позволяет удалить всю опухоль. Измельченный лед иногда используется во время операции для снижения температуры почки и предотвращения повреждения от недостатка кровотока.
После удаления опухоли хирург ушивает место, где она располагалась (рис.3).
Рис. 3 При частичной нефрэктомии опухоль удаляется, оставляя как можно больше здоровой ткани почки.
Если опухоль распространилась в полостную систему почки, возможно потребуется установить стент в мочеточник, для адекватного оттока мочи от почки. Стент будет удален после заживления ран и нормализации оттока мочи. Это может занять от нескольких дней до нескольких недель (рис.4).
Рис. 4 Установлен мочеточниковый стент для адекватного оттока мочи
Частичная нефрэктомия может быть выполнена как открытым так и лапароскопическим методом.
Открытая хирургия - это стандартный метод. Хирург разрезает брюшную стенку для прямого доступа к почкам и опухоли.
Лапароскопическая частичная нефрэктомия - минимально инвазивная операция. При таких операциях через брюшную стенку вставляются порты (трубочки), через которые проводятся специальные инструменты, необходимые для удаления опухоли. Один из портов используется для вставки камеры, которая позволяет хирургу видеть высококачественное изображение на мониторе (рис.5).
Рис. 5 В лапароскопической хирургии вводятся инструменты через небольшие порты в брюшной полости.
Лапароскопическая операция также может быть выполнена с помощью хирургической робототехнической системы. Лапароскопическое вмешательство обычно приводит к более быстрому восстановлению по сравнению с открытой операцией.
Для удаления опухоли почки с частичной нефрэктомией открытая и лапароскопическая операции одинаково эффективны.
Врач объяснит, как именно в вашей ситуации необходимо готовиться к данной операции. Нельзя кушать, пить, курить за 6-8 часов до операции. Если вы принимаете какие-либо лекарственные препараты, сообщите об этом своему врачу. Возможно, потребуется отмена некоторых препаратов за несколько дней до операции.
Обычно вы можете покинуть стационар через 3-7 дней после операции. Имейте в виду, что продолжительность пребывания в стационаре может варьировать в разных ситуациях. После открытой частичной нефрэктомии у вас может быть боль в боку где проводилось вмешательство в течение нескольких недель. Рекомендации в течение 4-6 недель после операции:
- Пейте 1-2 литра каждый день, особенно воду.
- Не поднимайте ничего тяжелее 5 килограмм.
- Не занимайтесь тяжелым физическим трудом.
- Обсуждайте с врачом любое принимаемое вами лекарство.
- При необходимости обсудите с врачом дату удаления мочеточникового стента.
Вам необходимо немедленно обратиться к врачу или вернуться в стационар, если:
- Развилась лихорадка
- Появилась примесь крови в моче
- У вас обильное кровотечение или боль
Частичная нефрэктомия является методом выбором при локализованном почечно клеточном раке почки. Более 95% пациентов не имеют рецидивов до 5 лет после этой операции. Преимущество наличия двух функционирующих почек после операции способствует нормальному функционированию организма в целом.
После частичной нефрэктомии при раке почки планируются регулярные посещения врача для контроля вашего состояния. Частота таких визитов зависит от классификации удаленной опухоли (см .: Диагностика и классификация). Продолжительность наблюдения - не менее 5 лет. Общими исследованиями во время последующих визитов являются КТ брюшной полости и забрюшинного пространства, УЗИ исследование, рентгенография грудной клетки, анализ мочи и крови.
Радикальная нефрэктомия является хирургическим вариантом лечения локализованного почечно клеточного рака почки. Цель состоит в том, чтобы удалить всю почку и окружающие жировые ткани. Эта операция проводится, когда невозможно удалить опухоль и оставить часть почки неповрежденной. Обычно рекомендуется при раке почки на II стадии или при опухолях стадии I, когда частичная нефрэктомия не является вариантом. Большинство людей могут жить только с одной функционирующей почкой без серьезных осложнений.
Радикальной нефрэктомии проводится под общим наркозом. Во время операции вы укладываетесь на бок или спину, в зависимости от расположения и размера опухоли.
Во-первых, определяется размер опухоли. Чтобы предотвратить расслоение опухоли, хирург выделяет вашу почку с околопочечной жировой тканью. Затем хирург отделяет почечную артерию, почечную вену и мочеточник от почки (рис.6). Наконец, почка удаляется.
Рис. 6 Опухоль удаляется вместе со всей почкой
Радикальная нефрэктомия может выполняться лапароскопическим методом. При таких операциях через брюшную стенку вставляются порты (трубочки), через которые проводятся специальные инструменты, необходимые для удаления опухоли. Один из портов используется для вставки камеры, которая позволяет хирургу видеть высококачественное изображение на мониторе (рис.5).
Рис. 5 В лапароскопической хирургии вводятся инструменты через небольшие порты в брюшной полости.
Лапароскопическое вмешательство обычно приводит к более быстрому восстановлению по сравнению с открытой операцией. Лапароскопическая операция также может быть выполнена с помощью хирургической робототехнической системы.
Открытую радикальную нефрэктомию можно рекомендовать в определенных случаях или если лапароскопическая операция недоступна в вашей больнице. При открытой радикальной нефрэктомии хирург разрезает брюшную стенку для прямого доступа к почкам. Операция имеет более длительное время восстановления, и более высокий риск развития осложнений по сравнению с лапароскопией.
Радикальная нефрэктомия при опухоли почки одинаково эффективна при проведении открытым и лапароскопическим путем.
Врач объяснит, как именно в вашей ситуации необходимо готовиться к данной операции. Нельзя кушать, пить, курить за 6-8 часов до операции. Если вы принимаете какие-либо лекарственные препараты, сообщите об этом своему врачу. Возможно, потребуется отмена некоторых препаратов за несколько дней до операции.
Обычно вы можете покинуть стационар через 3-7 дней после операции. Имейте в виду, что продолжительность пребывания в стационаре может варьировать в разных ситуациях. После открытой радикальной нефрэктомии у вас может появиться боль в боку где проводилось вмешательство в течение нескольких недель. Рекомендации в течение 4-6 недель после операции:
- Пейте 1-2 литра каждый день, особенно воду.
- Не поднимайте ничего тяжелее 5 килограмм.
- Не занимайтесь тяжелым физическим трудом.
- Обсуждайте с врачом любое принимаемое вами лекарство.
Вам необходимо немедленно обратиться к врачу или вернуться в стационар, если:
- Развилась лихорадка
- Появилась примесь крови в моче
Радикальная нефрэктомия является часто используемой операцией при локализованном почечно клеточном раке. Около 90% пациентов все еще страдают от рака до 5 лет после операции. Поскольку у вас остается одна функционирующая почка, существует повышенный риск хронического заболевания почек. Уменьшение функции почек также является фактором риска сердечно сосудистых заболеваний.
После радикальной нефрэктомии при раке почки планируются регулярные посещения врача для контроля вашего состояния. Частота таких визитов зависит от классификации удаленной опухоли (см .: Диагностика и классификация). Продолжительность наблюдения - не менее 5 лет. Общими исследованиями во время последующих визитов являются КТ брюшной полости и забрюшинного пространства, УЗИ исследование, рентгенография грудной клетки, анализ мочи и крови.
Активное наблюдение является одной из форм лечения локализованного почечно клеточного рака, при котором врач активно контролирует опухоль. Рекомендуется, если операция не самый лучший вариант для вас, и у вас есть опухоль в почках, меньше 4 см.
Некоторые причины, по которым врач может сказать, что вы негодны для операции: ваш возраст или любые заболевания которые делают операцию опасной для жизни. Чтобы определить, возможно ли активное наблюдение, необходимо провести биопсию опухоли почек. Ткань опухоли, взятая во время биопсии, должна быть не агрессивна. Если опухоль является агрессивной, и наблюдение для вас не вариант, может быть рекомендовано дальнейшее лечение.
Если вы являетесь подходящим кандидатом для активного наблюдения, врач составит строгий график посещения. При каждом посещении уролог задает вопросы о любых заметных изменениях в вашем здоровье, проводит физический осмотр и обсуждает результаты ваших лабораторных анализов крови. Перед каждым посещением вы выполняете компьютерную томографию или ультразвуковое исследование брюшной полости и забрюшинного пространства для наблюдения за ростом опухоли. Рентген грудной клетки может также быть выполнен, для проверки ваших легких.
В большинстве случаев последующий визит необходим каждые 3 месяца в течение первого года после постановки диагноза. В следующие 2 года посещениря назначаются каждые 6 месяцев, а затем раз в год.
Вообще, небольшие опухоли почек, как правило, растут медленно, и рак редко распространяется на другие органы. Если исследования во время наблюдения показывают, что опухоль быстро растет, или у вас появляются симптомы, которые могут указывать на прогрессирование заболевания, уролог немедленно планирует дальнейшее лечение.
Варианты дальнейшего лечения включают операцию по удалению опухоли или всей почки или абляцию опухоли посредством криотерапии или радиочастотной абляции. Факторы, которые влияют на выбор варианта лечения:
- Ваш возраст
- Другие заболевания
- Расположение опухоли
- Подтип опухоли.
По возможности следует рекомендовать частичную нефрэктомию. Во время этой операции опухоль удаляется, но хирург оставляет как можно больше здоровой ткани почки неповрежденной.
Радиочастотная абляция
Радиочастотная абляция является вариантом лечения рака почки. В котором используется тепло, выделяемое высокочастотными радиоволнами для уничтожения раковых клеток.
Радиоволны достигают опухоли через иглу. Обычно радиочастотная абляция проводится через кожу, и врач использует УЗИ для направления иглы (Рис.7). Чтобы узнать подтип опухоли, биопсию обычно проводят перед началом лечения. Для этой процедуры обычно используют местную анестезию, но в некоторых случаях необходим общий наркоз. Радиочастотная абляция может также выполняться во время лапароскопической или открытой операции.
Рис. 7 Абляционная терапия убивает опухолевые клетки путем нагревания или замораживания
Врач может предложить лечение радиочастотной абляцией, если есть небольшая опухоль почки (менее 4 см), и операция не является вариантом лечения для вас. Это может быть связано с вашим возрастом или с любыми заболеваниями, которые делают операцию опасной для жизни.
Радиочастотная абляция - эффективное и безопасное лечение небольшой опухоли почки, но существует риск того, что опухолевые клетки останутся в почках после лечения. Это означает, что вероятность рецидива выше, чем после операции.
Хотя процедура безопасна, есть риск осложнений. Наиболее распространенными осложнениями являются: боль вокруг обработанной области и ощущение покалывания, известное как парестезия. Может развиться еровотечение, и в редких случаях о может потребоваться переливание крови или компонентов крови.
После радиочастотной абляция, моча может собираться в околопочечном пространстве. Во время процедуры могут быть повреждены: мочевой пузырь, селезенка, печень или кишечник. После радиочастотной абляция последующие визиты назначаются каждые 3 месяца. Во время посещений проводится компьютерная томография или магнитно-резонансная томография для контроля вашей почки и своевременного обнаружения рецидива опухоли.
Радиочастотная абляция может проводиться более одного раза, в случае рецидива опухоли или если первое лечение было неудачным.
Криотерапия, также известная как криоабляция, является методом лечения рака почки. В нем используется сжиженный газ, чаще всего жидкий азот или аргон, для уничтожения опухолевых клеток путем их замораживания. Сжиженный газ достигает опухоли через иглу (рис.7). Чтобы узнать подтип опухоли, биопсию обычно проводят перед началом лечения.
Рис. 7 Абляционная терапия убивает опухолевые клетки путем нагревания или замораживания
Обычно криотерапия проводится через кожу, и врач использует УЗИ для направления иглы. Криотерапия также может выполняться во время лапароскопической или открытой операции. Во время процедуры температура почек и окружающих органов тщательно контролируется термодатчиками.
Врач может предложить криотерапию, если есть небольшая опухоль почки (менее 4 см), и операция не является вариантом лечения для вас. Это может быть связано с вашим возрастом или с любыми заболеваниями, которые делают операцию опасной для жизни.
Криотерапия - эффективное и безопасное лечение небольшой опухоли почки, но существует риск того, что опухолевые клетки останутся в почках после лечения. Это означает, что вероятность рецидива выше, чем после операции.
Хотя процедура безопасна, есть риск осложнений. Наиболее частыми осложнениями являются кровотечение и образование гематом. Во время лечения могут быть повреждены: мочевой пузырь, селезенка, печень или кишечник. Вы также можете испытать парестезию вокруг обработанной области, проявляющуюся покалыванием кожи.
После криотерапии последующие визиты назначаются каждые 3 месяца. Во время посещений проводится КТ или МРТ для мониторинга вашей почки и своевременного обнаружения рецидива опухоли.
Криотерапия может проводиться более одного раза, в случае рецидива опухоли или если первое лечение было неудачным.
Подготовка к консультации может быть очень полезной. Это поможет вам и вашему врачу лучше понять проблему и подобрать правильный вариант лечения. Это также поможет вам подготовиться к лечению и возможным побочным эффектам.
Вот несколько вещей, которые вы можете сделать:
- Запишите вопросы, которые вы хотели бы задать врачу. Это поможет вам вспомнить то, что вы хотите спросить.
- Узнайте информацию о вашем конкретном типе рака простаты.
- Если доктор использует термины, которые вы не понимаете, попросите объяснить их.
- Если вы принимаете какие-либо лекарственные препараты, сообщите об этом своему врачу.
Некоторые из этих лекарств могут влиять на лечение
Важно поддерживать здорового образа жизни во время и после лечения. Старайтесь регулярно выполнять физические упражнения. Либо обратитесь к физиотерапевту. Попытайтесь сбалансировать диету с содержанием овощей, фруктов и молочных продуктов. Также включите продукты содержащие крахмал, такие как хлеб, картофель, рис, макароны, а также богатые белками продукты, такие как мясо, рыба, яйца или бобовые. Попытайтесь меньше есть сахара, соли и жирной пищи. Можете обратиться к диетологу. Попробуйте бросить курить. Это может помочь вам быстрее восстановиться после лечения.
После лечения вас может беспокоить дальнейший прогноз, влияние рака на вашу социальную, бытовую, финансовую ситуацию. Обычно беспокоит мысль о рецидиве рака. Если вас это беспокоит, обратитесь к своему врачу и узнайте о риске рецидива. Во время лечения вы будете не работоспособны, поэтому обсудите со своим начальствам все аспекты и время возвращения к рабочей деятельности. Обсудите со своей страховой компанией финансовую поддержку вашего лечения
Читайте также:

