Пролиферативный синдром при лейкозах проявляется увеличением
Общие нарушения в организме при лейкозах проявляются в виде ряда клинических синдромов:
Ø пролиферативного (метастатического).
Анемический синдром связан c подавлением эритропоэза вследствие дисплазии, или вытеснения нормального эритроидного ростка из костного мозга лейкозным, что приводит к развитию гипо- или апластической анемии. Другими причинами являются нарушение усвоения витамина В12 и железа эритробластами, гемолиз эритроцитов. У больных появляется бледность, одышка, сердцебиение.
Геморрагический синдром при лейкозах также возникает вследствие дисплазии. Развивается тромбоцитопения, повышается проницаемость сосудистой стенки, что приводит к нарушению сосудисто-тромбоцитарного и гемокоагуляционного гемостаза. Это проявляется кровотечениями из мелких сосудов (кровотечения из десен, носа, кишечника, петехии и экхимозы на коже, метроррагии, кровоизлияния в мозг).
Инфекционный синдром обусловлен неспособностью лейкозных клеток к выполнению защитных функций (фагоцитоз, специфическая иммунологическая реактивность) вследствие клеточного атипизма), а также лейкопеническим синдромом. Вследствие этих причин организм больного лейкозом становится легко уязвимым не только для патогенной микрофлоры, но и для условно-патогенных микроорганизмов. У пациентов выявляются как легкие (локальные) формы инфекций (кандидозные стоматиты, гингивиты, поражения слизистых оболочек), так и тяжелые генерализованные процессы (пневмонии, сепсис).
Интоксикационный синдром связан с повышением в крови нуклеопротеидов – токсических продуктов, образующихся при распаде (гибели) лейкозных клеток. Проявляется лихорадочным и болевым синдромами, снижением аппетита, массы тела, общей слабостью.
Пролиферативный (метастатический) синдром сопровождается:
ü лимфопролиферацией (лимфоаденопатия);
ü оссалгией (боль в костях);
ü поражением других органов и тканей.
Лимфоаденопатия. Происходит увеличение любой группы лимфатических узлов в связи с пролиферацией в них лейкозных лимфоидных клеток. При этом выявляются множественные, плотные, эластичные, округлые конгломераты лимфоузлов, которые могут быть спаяны друг с другом, размером от 1 до 8 см; при пальпации они безболезненны.
Увеличение брыжеечных лимфатических узлов и гипертрофия червеобразного отростка (как лимфоидного органа) могут вызывать боль в области живота. Гипертрофированные внутригрудные лимфатические узлы могут привести к сдавлению средостения.
Печень и селезенка также увеличены. Увеличение их размеров связано с метастазированием в эти органы лейкозных клеток и образованием в них экстрамедуллярных очагов гемопоэза.
Нейролейкоз. При лейкозах возможно поражение ЦНС. Наиболее часто возникает при остром лимфолейкозе и значительно ухудшает течение и прогноз. Возникновение нейролейкоза обусловлено метастазированием лейкозных клеток в оболочки головного и спинного мозга или в вещество мозга. В результате развиваются различной степени тяжести нарушения неврологического статуса – от легкой общемозговой симптоматики (головная боль, головокружение) до тяжелых очаговых поражений (нарушение сознания, снижение остроты зрения, дискоординация движений, дисфазия).
Возможно развитие специфических узелков – лейкемидов кожи, метастазирование в вилочковую железу с гипертрофией тимуса.
Метастазирование трансформированных плазмоцитов при миеломной болезни (плазмоцитоме) в кости, в том числе кости черепа способствует образованию в нем остеокластических очагов (очагов просветления). Множественная миелома характеризуется избыточной пролиферацией клеток в костном мозге и присутствием парапротеинов в сыворотке крови и в моче.
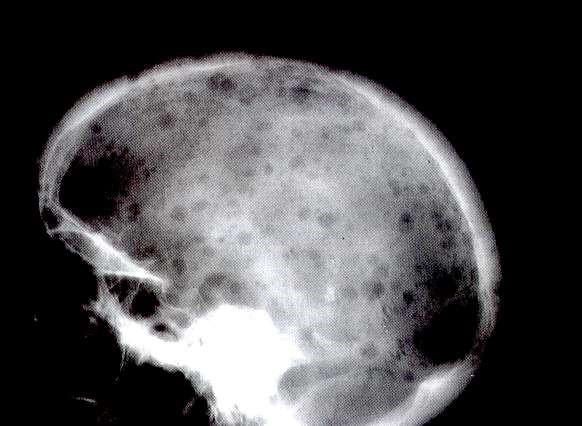
Очаги просветления при радиографии черепа при множественной миеломе
Дата добавления: 2018-08-06 ; просмотров: 277 ;
Виды лейкозов - острые и хронические
Анатомия и физиология костного мозга
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы - по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток - предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
- Полихимиотерапия, применяется с целью противоопухолевого действия:
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.
Общие нарушения в организме при лейкозах проявляются в виде ряда клинических синдромов: анемического, геморрагиче- ского, инфекционного, интоксикационного, пролиферативного (метастатического).
Анемический синдромсвязан c подавлением эритропоэза вследствие дисплазии, или вытеснения нормального эритроидно- го ростка из костного мозга лейкозным, что приводит к развитию гипо- или апластической анемии. Другими причинами являются нарушение усвоения витамина В12 и железа эритробластами, ге- молиз эритроцитов. У больных появляется бледность, одышка, сердцебиение.
Рис. 55. Геморрагии на слизистых оболочках ротовой полости при остром лейкозе
Рис. 56. Гипертрофия десен и геморрагии при остром монобластном лейкозе
Инфекционный синдромобусловлен неспособностью лей- козных клеток к выполнению защитных функций (фагоцитоз, специфическая иммунологическая реактивность) вследствие кле- точного атипизма), а также лейкопеническим синдромом. Вслед- ствие этих причин организм больного лейкозом становится легко уязвимым не только для патогенной микрофлоры, но и для ус- ловно-патогенных микроорганизмов. У пациентов выявляются как легкие (локальные) формы инфекций (кандидозные стомати- ты, гингивиты, поражения слизистых оболочек), так и тяжелые генерализованные процессы (пневмонии, сепсис).
Пролиферативный (метастатический) синдром:
§поражение других органов и тканей.
Лимфоаденопатия.Происходит увеличение любой группы лимфатических узлов в связи с пролиферацией в них лейкозных лимфоидных клеток. При этом выявляются множественные, плотные, эластичные, округлые конгломераты лимфоузлов, кото- рые могут быть спаяны друг с другом, размером от 1 до 8 см; при пальпации они безболезненны.
Увеличение брыжеечных лимфатических узлов и гипертро- фия червеобразного отростка (как лимфоидного органа) могут вызывать боль в области живота. Гипертрофированные внутри- грудные лимфатические узлы могут привести к сдавлению средо- стения.
Печень и селезенка также увеличены (рис. 57). Увеличение
их размеров связано с метастазированием в эти органы лейкоз-
ных клеток и образованием в них экстрамедуллярных очагов ге-
Рис. 57. Увеличение селезенки при метастатическом синдроме
Нейролейкоз. При лейкозах возможно паражение ЦНС. Наиболее часто возникает при остром лимфолейкозе и значи- тельно ухудшает течение и прогноз. Возникновение нейролейко- за обусловлено метастазированием лейкозных клеток в оболочки головного и спинного мозга или в вещество мозга. В результате развиваются различной степени тяжести нарушения неврологи-
ческого статуса – от легкой общемозговой симптоматики (голов- ная боль, головокружение) до тяжелых очаговых поражений (на- рушение сознания, снижение остроты зрения, дискоординация движений, дисфазия).
Возможно развитие специфических узелков – лейкемидов кожи, метастазирование в вилочковую железу с гипертрофией тимуса.
Рис. 58. Очаги просветления при радиографии черепа при множественной миеломе
Интоксикационный синдромсвязан с повышением в кро- ви нуклеопротеидов – токсических продуктов, образующихся при распаде (гибели) лейкозных клеток. Проявляется лихорадочным и болевым синдромами, снижением аппетита, массы тела, общей слабостью.
Хронические лейкозы необходимо дифференцировать с
Лейкемоидные реакции
Под лейкемоидными реакциями(лейкемия + eides – по- добный) понимают патологические реакции системы крови, сходные с лейкозами по картине периферической крови (увели- чением лейкоцитов, появлением незрелых форм лейкоцитов), но отличающиеся от них по патогенезу.
Чаще они характеризуются высоким лейкоцитозом с резко выраженным сдвигом лейкоцитарной формулы влево и появле- нием молодых форм гранулоцитов вплоть до единичных бластов. Однако, иногда возможны лейкемоидные реакции проявляющие- ся лейкопенией.
Лейкемоидные реакции являются одним из симптомов дру-
гих заболеваний и возникают в ответ на внедрение в организм
агентов биологической природы (вирусов, риккетсий, микроорга-
низмов, паразитов), на действие биологически активных веществ,
высвобождающихся при иммунных и аллергических процессах,
при распаде тканей.
В отличие от лейкозов, для которых характерна злокачест-
венная трансформация кроветворных клеток, механизм развития
лейкемоидных реакций заключается в реактивной очаговой ги-
перплазии различных нормальных ростков лейкопоэтической
ткани и выхода в кровь большого количества незрелых лейкоци-
тов, включая их бластные формы. После купирования первичного
заболевания, вызвавшего лейкемоидную реакцию, патологиче-
ские изменения в крови исчезают.
К лейкемоидным относятся реакции миелоидного и лимфо- цитарного типа. В свою очередь, лейкемоидные реакции миело- идного типа подразделяют на реакции с картиной крови, соответ- ствующей хроническому миелолейкозу (тяжелые инфекционно- воспалительные процессы, интоксикации, лимфогранулематоз), миелобластного (сепсис, туберкулез) и эозинофильного типа (па- разитарные инвазии, аллергические заболевания, коллагенозы).
Среди лейкемоидных реакций лимфоцитарного типа выде- ляют монолимфоцитарные (инфекционный мононуклеоз), по кар- тине крови напоминающие хронический лимфолейкоз, и лимфа- тического типа с гиперлейкоцитозом, которые часто наблюдается
на фоне вирусных инфекций. Преходящий характер реакции лимфатического типа, возникновение только в детском возрасте отличает ее от хронического лимфолейкоза.
Таблица 15. Отличия лейкемоидных реакций от лейкозов
| Лейкемоидные реакции | Лейкозы | |
| Проявляется после перенесенной инфекцией | да | нет |
| Купирование инфекции приводит к нормализации картины крови | да | нет |
| Наличие анемии и тромбоцитопении | нет | да |
| Наличие токсической зернистости нейтрофилов | да | нет |
Диагностика лейкозов
Диагностика лейкозов может осуществляться при использо- вании различных методов. Выделяют следующие способы диаг- ностики лейкозов:
§ гематологическое исследование (анализ крови, пункта-
та костного мозга);
§ гистологическое исследование крыла подвздошной
§ иммунологическое исследование (с помощью флюо-
ресциирующих моноклональных антител);
§ цитогенетическое исследование (например, выявление
филадельфийской хромосомы при хроническом миелолейкозе);
§ цитохимическое исследование (выявление кислой фосфатазы, миелопероксидазы, эстеразы и других ферментов).
При анализе крови подозрение на лейкоз может возникнуть при налии клинических симптомов и изменений в перифериче- ской крови: присутствие бластов, анемия, изменение количества лейкоцитов, нейтропения, лимфоцитоз, тромбоцитопения.
Пункция костного мозга. При многих заболеваниях крове- творных органов изучение клеточного состава костного мозга имеет большое диагностическое значение и служит важным до- полнением к результатам, полученным при исследовании гисто- логического состава крови (приложение 1, 2).
Значение его заключается в том, что дегенеративные изме-
нения форменных элементов крови, усиленная регенерация, раз-
личного рода нарушення нормального эритропоэза, лейкопоэза
нередко в костном мозгу проявляются раньше и в более ясной
форме, чем в крови. После просмотра мазков подсчитывается
миелограмма– процентное содержание различных клеток кост-
ного мозга. Вычисляется лейко-эритробластическое отношение –
отношение суммы клеток лейкоцитарного ряда к сумме клеток
эритроцитарного ряда. В норме оно равно 2,5:1- 4:1. При лейко-
зах лейко-эритробластическое отношение увеличивается.
Методика стернальной пункции
Пункцию проводят в процедурном кабинете с соблюдением правил асептики. Используют иглу Кассирского с предохрани- тельным щитком-ограничителем и шприц на 10-20 мл. Игла и шприц должны быть стерильны и высушены спиртом и эфиром.
У взрослых пунктируют чаще грудину (рукоятку или на уровне третьего-четвертого межреберья) по средней линии. Можно пунктировать подвздошную кость, ребра. У детей пунк- тируют подвздошную кость, пяточную, нижний эпифиз бедрен- ной кости, грудину.
Иглу вводят быстрым движением в костно-мозговой канал.
После извлечения мандрена на иглу насаживают шприц и аспи-
рируют костный мозг. Полученный материал переносят на стекло
с луночкой или часовое стекло. Пунктат слегка перемешивают
стеклянной палочкой. Учитывая быструю коагуляцию пунктата, все дальнейшие манипуляции делают быстро. Из капель пунктата готовят тонкие мазки обычным образом.
В редких случаях производится пункция лимфатического узла. Микроскопическое исследование приготовленного из пунк- тата и окрашенного обычным способом мазка позволяет иногда получить более детальное представление о характере кроветво- рения в лимфатической системе.
Следует отметить, что острый лейкоз наиболее часто проте-
кает на фоне умеренного лейкоцитоза или лейкопении, тогда как
хронический миело- и лимфолейкоз обычно сопровождаются
очень высоким лейкоцитозом. При анализе миелограммы у боль-
ных с лейкозами обращает на себя внимание увеличение содер-
жания бластных форм более 5% с различной морфологией, лим-
фоцитозом, отсутствием мегакариоцитов (за исключением остро-
го мегакариобластного лейкоза).
Иммунологическая диагностика (иммунофенотипирова- ние бластов). В диагностике лейкоза на современном этапе большое значение имеет метод проточной цитометрии. Это авто- матизированная методика, суть которой состоит в том, что клетки крови обрабатывают моноклональными антителами с присоеде- ненной флюоресцентной меткой и направляют с потоком жидко- сти в капилляр, освещенный лазером. Измерение интенсивности флюоресценции отдельных клеток, проходящих через лазерный пучок, позволяет оценить количество экспрессируемых ими ан- тигенов (СD-антигенов или кластеров дифференцировки). Этот метод позволяет точно диагностировать тип лейкоза, что важно для определения схем лечения.

Рис. 59. Иммунологическая диагностика лейкозов
Наличие светящегося ореола вокруг лейкоцитов – следствие взаимодействия моноклонального антитела, меченного флюоресцирующей меткой, с антигеном, к которому данное антитело специфично
Цитогенетическая диагностикапозволяет выявить геном- ные и хромосомные мутации – изменение количества хромосом (транслокации, делеции и др.) либо их качества. Хромосомные аномалии отмечаются у 80-90% пациентов с острым миелобласт- ным лейкозом и хроническим миелолейкозом и у 50% больных – с хроническим лимфолейкозом.
Цитохимическая диагностиказаключается в определении
специфических для различных видов лейкозных клеток фермен-
тов и включений.
|

