При остеогенной саркоме прогноз неблагоприятный если поражены
Остеосаркома — это злокачественная опухоль, произрастающая из клеток костной ткани. Это очень редкий вид новообразования, большинство видов которого характеризуется быстрым ростом и агрессивным течением. Остеосаркому не надо путать с метастазами в кости, поскольку те являются результатом распространения новообразований, первично развившихся в других органах.
Главной особенностью остеосаркомы является то, что ее клетки способны производить костную ткань, но она является незрелой. Из нее не может образовываться основное костное вещество, и в ней не происходит кальцинирования. Эта черта отличает остеосаркомы от других злокачественных и доброкачественных опухолей костей.
- Причины возникновения
- Симптомы
- Диагностика
- Лечение
- Осложнения
- Прогноз при остеосаркомах
- Профилактика
Что касается эпидемиологии, то частота заболеваемости составляет 10-26 случаев на 1 млн человек в год. Чаще страдает мужское население. Соотношение мужчин и женщин 1,36/1. Имеется два пика подъема заболеваемости. Первый приходится на возраст 10-14 лет, а второй на возраст старше 40 лет. Очень редко новообразование регистрируется у детей младше 5 лет.
Остеосаркомы плоских костей чаще наблюдаются у людей старшей возрастной группы. При этом, в основном страдает кость нижней челюсти и кости таза. Могут поражаться и позвонки.
Причины возникновения
Причины возникновения саркомы костей пока изучены недостаточно. Раньше считалось, что спровоцировать развитие опухоли могут травмы, но на сегодняшний день многие врачи склоняются к мнению, что травма только способствует скорейшему росту уже образованной остеосаркомы, но не ее возникновению.
Возможными предрасполагающими факторами являются:
- Воздействие ионизирующего излучения. Например, прохождение лучевой терапии. В этом случае остеосаркомы могут развиваться через несколько лет от момента завершения терапии.
- Наличие инородных тел в кости — импланты, ортопедические конструкции.
- Есть данные, что риски развития остеосаркомы выше у детей, у которых масса тела при рождении превышала 4046г, а также у людей с ростом выше среднего.
- Наличие генетических синдромов — врожденная ретинобластома, синдром Ротмунда-Томпсона, синдром Ли-Фраумени и др.
- Наличие доброкачественных новообразований костей — фиброзная дисплазия, костные кисты.
Однако чаще всего опухоль возникает de novo, без каких-либо предрасполагающих факторов.
Симптомы
Нарастание симптоматики при саркоме происходит постепенно. Сначала пациенты отмечают боль в области локализации опухоли. Она может быть сходна с болью при артритах, миозитах и миалгиях, усиливается по ночам или после физических нагрузок. Но в отличие от вышеперечисленных заболеваний, она со временем не ослабевает, а наоборот, усиливается.
Постепенно размеры новообразования увеличиваются, и в процесс вовлекаются мягкие ткани. Над местом поражения возникает припухлость. Кожа в этой области может быть покрасневшей, с усиленным венозным рисунком. В запущенных стадиях на ней образуются изъязвления.
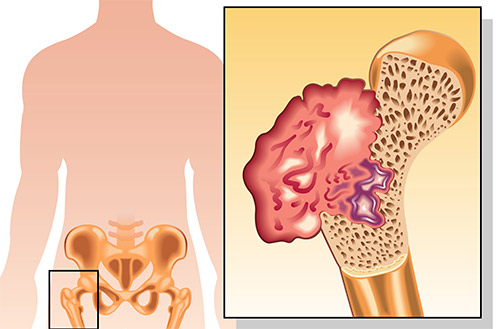
При возрастании объема поражения, развиваются ограничения объема движения в пораженном сегменте скелета. Кроме того, может образовываться внутрисуставной выпот, патологические переломы (которые возникают без существенных нагрузок). На последних стадиях заболевания присоединяется потеря массы тела, вплоть до кахексии.
Диагностика
Для диагностики остеосаркомы используются следующие методы обследования:
- Клинический осмотр и сбор анамнеза.
- Рентгенологические исследования.
- Лабораторные исследования.
Во время осмотра доктор обращает внимание на локализацию боли, на изменения конфигурации пораженного сегмента, кожной гиперемии и венозного рисунка. Также отмечают наличие или отсутствие ограничений движения в пораженных конечностях.
Далее пациента направляют на рентгенологическое исследование. Это может быть простой рентген или компьютерная томография. В пользу остеосаркомы говорят следующие признаки:
С помощью компьютерной томографии более точно оценивают размеры новообразования, место его локализации и вовлеченность соседних мягких тканей (мышц, сухожилий, синовиальных оболочек). Также с ее помощью можно обнаружить скип-метастазы — близкорасположенные или прыгающие метастазы. С помощью МРТ оценивается вовлеченность в процесс костного мозга.

Для окончательной постановки диагноза и определения вида остеосаркомы, необходимо провести морфологическое исследование. Для этого с помощью биопсии берут небольшой фрагмент новообразования и направляют его в лабораторию для специального исследования.
Также в рамках диагностики осуществляют поиск отдаленных метастазов. Как правило, ограничиваются костями, легкими и головным мозгом, поскольку изолированное метастазирвание в другие органы встречается крайне редко. Для обследования легких и головного мозга проводят спиральную КТ. Для поиска метастазов в других костях скелета применяют сцинтиграфию или ПЭТ.
Лечение
Как правило, остеосаркома требует комплексного подхода в лечении, и с этой целью применяется хирургия, химиотерапия и лучевая терапия. Хирургия, как самостоятельный метод лечения, применяется только при низкозлокачественных остеосаркомах, например, при хондросаркоме. Если же опухоль высокозлокачественная, помимо операции потребуется длительный курс химиотерапии, чтобы уничтожить возможные метастазы и предотвратить их возникновение.
Как мы уже говорили, операция является краеугольным камнем в лечении большинства видов остеосарком. Стандартом является радикальное иссечение опухоли в пределах здоровых тканей. С этой целью проводят вмешательства в следующих объемах:
- Ампутации — полное удаление пораженной конечности или фрагмента скелета.
- Экзартикуляция — вычленение пораженного сегмента по линии суставной щели. При этом опиливание костей не производится.
- Органосохраняющие вмешательства.
На сегодняшний день, по возможности, стараются провести органосохраняющее лечение, например, удаление пораженного фрагмента кости с последующей костной пластикой или эндопротезированием сустава. В качестве костной пластики используются либо синтетические материалы, либо собственные костные ткани пациента, взятые из другого отдела скелета. При лечении детей используют растущие эндопротезы.
К сожалению, органосохраняющее лечение удается провести не всегда. Противопоказанием к нему служат:
- Наличие патологических переломов с сильным болевым синдромом.
- Обширное вовлечение в процесс мягких тканей, в частности мышц.
- Распад опухоли.
- Вовлечение в процесс кровеносных сосудов и нервных стволов на большом протяжении.
- Кровотечение из вовлеченных кровеносных сосудов.
- Наличие инфекционных осложнений со стороны опухоли.
- Наличие массивного обсеменения злокачественными клетками костных тканей.
- Выраженные симптомы интоксикации.
При обнаружении одиночных метастазов, также проводят их хирургическое удаление. Если имеются одиночные очаги в легких, проводят торакотомию, однако во время операции требуется тщательная пальпация обоих легких, поскольку есть высокая вероятность обнаружения большего количества метастазов, чем те, которые были выявлены лучевыми методами диагностики.
Некоторые остеосаркомы (саркома Юинга) являются радиочувствительными. При их лечении можно избежать операции и ограничиться облучением и химиотерапией. Но большинство костных опухолей резистентны к лучевому воздействию, поэтому данное лечение применяется только на распространенных стадиях для уменьшения болевого синдрома.
Химиотерапия имеет большое значение при лечении высокозлокачественных остеосарком. Ее назначают в неоадъювантных и адъювантных режимах, и у большинства пациентов продолжительность лечения может достигать 12 месяцев.
Неоадъювантная химиотерапия проводится в течение нескольких недель перед операцией. Ее целью является уменьшение размеров опухоли, создание условий для радикальной операции и определение индивидуальной химиочувствительности остеосаркомы. Последний момент является очень важным для определения прогноза заболевания.
Послеоперационная химиотерапия проводится в течение нескольких месяцев после удаления опухоли. Используются полихимиотерапевтические схемы, включающие в себя адриамицин, метотрексат в высоких дозах совместно с фолиевой кислотой, цисплатин и фосфамид. При выборе схемы послеоперационной ХТ основываются на ответе опухоли на неоадъювантную химиотерапию. Если ответ был неудовлетворительным, используют особые схемы лечения, которые называют постоперационной терапией спасения.
Осложнения
Остеосаркома может привести к развитию следующих осложнений:
- Патологические переломы — это переломы, которые возникают без воздействия травмирующего фактора. Дело в том, что остеосаркома приводит к нарушению остеогенеза, в месте локализации опухоли костная ткань не является достаточно прочной и не может выдержать обычную нагрузку, что приводит к образованию перелома от малейшего воздействия.
- При поражении ростовой пластинки трубчатых костей может нарушаться синхронный рост конечностей.
- При лечении заболевания может потребоваться обширная операция или ампутация конечностей, что приводит к инвалидизации пациента.
Прогноз при остеосаркомах
Прогноз заболевания будет зависеть от многих факторов, например:
- Место локализации опухоли. Наиболее неблагоприятно протекает остеосаркома, локализующаяся в области метафиза трубчатых костей, а, например, остеосаркома, которая располагается в области свода черепа, отличается более медленным течением и редко дает метастазы, даже если это высокозлокачественный тип опухоли.
- Размер первичного очага. Чем больше новообразование, тем хуже прогноз.
- Возраст и общее состояние пациента. Более благоприятно протекает остеосаркома у детей. Хуже обстоят дела у людей пожилого и старческого возраста ввиду изначально ослабленного здоровья и ограничений в проведении агрессивных курсов химиотерапии.
- Чувствительность новообразования к проводимому химиотерапевтическому лечению.
- Возможность проведения радикальной операции.
Раньше остеосаркома считалась агрессивной опухолью, и результаты ее лечения были неудовлетворительными даже после проведения обширных радикальных операций. Пятилетний рубеж переживало около 10% больных. На сегодняшний день с введением новых химиотерапевтических схем результаты лечения стали намного лучше. Пятилетняя выживаемость при локализованной опухоли составляет более 70%, а при хорошей химиочувствительности — 80%.
Профилактика
На сегодняшний день эффективных методов профилактики остеосаркомы нет, тем не менее может быть рекомендовано соблюдение общих принципов здорового питания и физической активности, борьба с вредными привычками.
Остеогенная саркома (остеосаркома) представляет собой злокачественную опухоль, местом локализации которой является костная ткань.
Остеосаркома считается крайне злокачественным новообразованием. Рост опухоли отличается очень быстрыми темпами. Помимо этого, метастазы опухоли отрываются очень рано и быстро разносятся по организму.
Остеогенная опухоль может развиваться в любом возрасте и в разнообразных местах человеческого организма. Саркомные новообразования не поддаются четкой логике и прогнозированию развития и расположения.
Но все-таки некоторые особенности и тенденции в развитии и локализации сарком остеогенного характера, медики выделяют:
| Наиболее поражаемый возраст | В 65% случаев опухоль выявляется от 10 до 30 лет |
| Половая дифференциация | Мужчины подвергаются данному типу опухоли в 2 раза чаще чем женщины |
| Какие кости поражает опухоль | В 80% случаев – длинные трубчатые кости, в 20% — плоские и короткие кости |
| Локализация в верхних/нижних конечностях | В нижних конечностях опухоль развивается в 6 раз чаще, чем в верхних |
| Расположение на нижних конечностях | Бедро. Область коленного сустава. |
| Расположение на верхних конечностях | Локтевая кость. Плечевой пояс. |
| Проявление в детском возрасте | Может поражаться череп |
Какие причины могут спровоцировать остеосаркому
Медики отмечают, что в развитии остеогенного патологического образования, наблюдается взаимосвязь с ростом костей. Поэтому при быстром росте костей, существует вероятность развития остеосаркомы.
При выявлении опухоли у детей, как правило их рост выше, чем у сверстников. Раковые клетки саркомы поражают те участки скелета, которые растут наиболее быстро.
Но это конечно не значит, что все высокие дети обязательно болеют остеогенной саркомой. У них всего лишь повышается на несколько процентов риск попасть в группу больных остеосаркмой.
К другим косвенным (прямые, как и при других видах рака науке не известны) причинам, которые могут повлиять на развитие остеогенной саркомы относят:
- Воздействие на организм ионизирующего излучения. Опухоль может проявиться через 4 – 40 лет после получения дозы облучения.
- Получение травм костей: переломов, ушибов. После этого может начать развиваться костная опухоль.
- Заболевание Педжета. У больных с этим диагнозом в 2% случаев возможно поражение костей остеосаркомой.
- Доброкачественные опухоли костей также могут перерасти в злокачественную саркому.
- После излечения оретинобластомы, 50% пациентов могут иметь рецидив в виде остеогенной саркомы. Эти два заболевания имеют изменения в 13 паре хромосом.
Какие симптомы описывают течение заболевания
Остеогенная саркома проявляется таким рядом симптомов:
- Тупая боль в области поражения кости раковыми клетками
- Болевые ощущения имеют постоянный характер, с нарастающей силой (очень часто боли усиливаются в ночное время)
- Пораженная область увеличивается в объеме
- Если опухоль поражает конечности, то в связи с отечностью в месте опухоли, подвижность и функции данной конечности нарушаются

Анамнез занимает где-то около 3-х месяцев.
Остеогенная саркома агрессивная опухоль , поэтому её метастазы быстро поражают другие органы тела. В 80% случаев при обращении пациентов, у них уже есть метастазы, которые можно обнаружить с помощью компьютерной томографии. У 20% метастазы можно обнаружить даже с помощью обычного рентген-аппарата.
Кости не имеют лимфатической системы, поэтому метастазы в регионарных лимфоузлах встречаются крайне редко. Но если все же они есть, то прогноз на выживаемость — это обстоятельство уменьшает.

К сожалению, начало развития опухоли определить очень трудно. Оно может сопровождаться тупыми болями, неизвестной этиологии. Многие пациенты списывают их, на проявления старых травм.
У пациента возникает ощущение, что боль исходит из суставов, и многие начинают самостоятельно лечить их. В это время опухоль продолжает разрастаться и боли только усиливаются.
Начинает появляться заметное уплотнение в области поражения, которое напоминает скорее отек. Над уплотнением, на коже отчетливо просматривается венозная сетка.
Помимо этого, у пациента появляется новый симптом – хромота . Боли ночью не получается уменьшить приемом обезболивающих средств. При прощупывании опухоли чувствуются сильные боли.
За этот период опухоль дает метастазы в головной мозг и легкие.
Диагностика остеогенной саркомы
Для того чтобы поставить диагноз – остеогенная саркома, необходимы данные следующих исследований:
- Рентгенография.
- КТ.
- МРТ.
- Остесцинтиграфия.
- Ангиография.
Лечение опухоли
Лечение остеогенной саркомы будет включать в себя несколько этапов:
| Этап | Описание |
| Предоперационный | Применяется химиотерапия, для того чтобы уменьшить опухоль в размерах, и остановить распространение метастазов. Лечение проводят с помощью следующих препаратов: Этопозид; Адрибластин; Карбоплатин; Метотрексат; Ифосфамид. |
| Операция | Операции проводят преимущественно органосохраняющие. На место удаленной кости вставляют имплантат. Ампутация конечности необходима, если опухоль проросла в сосудисто-нервный пучок. Отдаленные метастазы удаляют хирургическим путем. |
| Послеоперационный | Проведение химиотерапии по результатам операции. |

Применение лучевой терапии не осуществляется, так как клетки остеогенной саркомы, имеют очень низкую чувствительность к облучению.
Какой прогноз ожидает пациентов
У более чем 80% пациентов возможно проведение органосохраняющих операций.
Современные методы щадящей химиотерапии и радиотерапии, в совокупности с операционным вмешательством позволяет значительно повысить выживаемость пациентов с данным диагнозом.
Прогноз на 5-летнюю выживаемость пациентов зависит от объема опухоли.
| Группа | Размер опухоли | 5-летняя выживаемость |
| Благоприятная | 70 мл | 97% |
| Промежуточная | 70 – 150 мл | 67% |
| Высокого риска | От 150 мл | 17% |
Остеогенная саркома — это заболевание, представляющее собой злокачественную опухоль, которая состоит из клеток костной ткани. Саркома — это разновидность раковой опухоли, имеющая неэпителиальное происхождение и развивающаяся из мезенхимы (зародышевых клеток соединительной ткани).
Общее сведения о заболевании
Данный недуг обладает чрезвычайной злокачественностью, характеризуется бурным течением и способностью быстро давать метастазы.
Рак кости может развиться у людей в любом возрасте, однако чаще всего возникает в период полового созревания у детей и подростов в возрасте от 10 до 20 лет, а также у очень пожилых людей. Обычно патология наблюдается у мужчин, они страдают этим недугом два раза чаще женщин. Излюбленное месторасположение опухоли — цилиндрические или трехгранные кости, поэтому нижние конечности повреждаются чаще, чем верхние. Большой процент новообразований возникают в области коленного сустава, однако опухоль имеет высокий процент метастазирования. Очаги могут наблюдаться в разных внутренних органах, особенно в легких и печени.

Существует мнение, что рак кости развивается вследствие длительных воспалительных процессов, например, хронического остеомиелита.
Поэтому чаще всего поражаются следующие кости:
- бедренная;
- большеберцовая;
- плечевая;
- тазовая;
- малоберцовая;
- плечевая;
- локтевая.
Лучевая кость и надколенники достаточно редко поражаются остеосаркомой. Поражение черепа происходит чаще всего в детском возрасте, а также в старческом возрасте в результате осложненной остедистрофии.
Причины развития недуга
Данный вид опухоли имеет некую связь с быстрым ростом костей. Поэтому остеосаркома поражает преимущественно детей высокого роста, рост которых выше пределов возрастной нормы. Другими словами, недуг развивается у детей очень высокого роста, поскольку остеосаркома поражает быстро растущие части опорно — двигательной системы.
Одной из причин развития данного недуга может быть радиация, которой по какой — либо причине подвергаются дети и подростки. Именно этот факт может стать причинной гормональных нарушений и ослабить организм ребенка. Однако дети или подростки заболевают не сразу. Промежуток между воздействием радиации и развитием недуга может быть в среднем около 10 — 15 лет.
Развитие заболевания наблюдается у лиц, которые имеют в анамнезе доброкачественные опухоли (остеохондромы).
Развитие опухоли кости может случиться в результате травмы. Получается так, что травма привлекает внимание специалиста и заставляет провести инструментальные исследования (рентген и МРТ), в ходе которых диагностируется недуг. Болезнь Педжета может быть точкой отсчета остеосаркомы, нередко с множественным поражением кости.
Остеосаркома наблюдается у лиц, которые раннее переболели ретинобластомой (опухолью, имеющей наследственную этиологию). При этом 50% вторичных опухолей уже приходятся на остеосаркому, а при обоих заболеваниях наблюдаются генетические изменения в хромосомах.
Симптомы остеогенной саркомы
Начинающую стадию недуга определить трудно, поскольку симптоматика имеет нечеткую смазанную форму. Ощущаются незначительные и непонятные боли в зоне пораженной кости. По мере прогрессирования недуга в патологический процесс вовлекаются соседние ткани, болевые ощущения становятся интенсивнее. Кости становятся пастозными, утолщаются. Опухоль быстро разрастается, заполняет канал костного мозга и возникают метастазы в мышцах, легких, головном мозге.
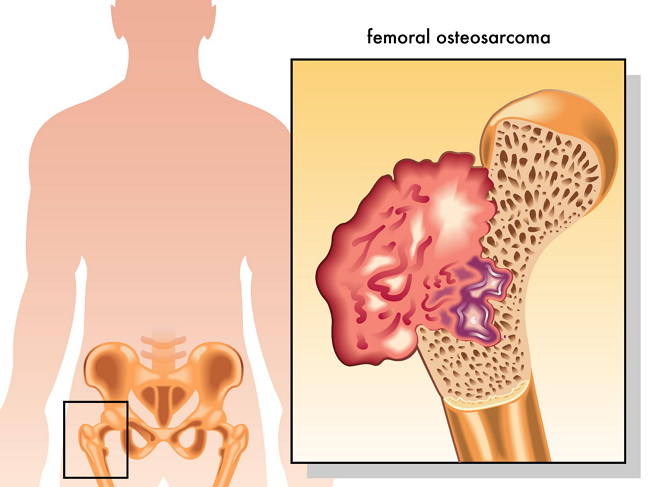
В зависимости от интенсивности проявления недуга различают пять стадии:
- Стадия IA. Проявляется естественным ограничением очага, который препятствует разрастанию опухоли. Метастазов нет.
- Стадия IB. Опухоль уже не ограничивается внутренним барьером, но метастазы еще отсутствуют.
- Стадия IIA. Как и в первой стадии, опухоль ограничена барьером, а метастазы не разрастаются.
- Стадия IIВ. Саркома распространяется за внутренние барьеры, метастазы также отсутствуют.
- Стадия III. Наблюдаются близлежащие и отдаленные метастазы.
Диагностика остеосаркомы
Диагностика проводится при помощи регенографического исследования. Вначале диагностируется остеопороз кости, поскольку четких контуров новообразований нет, они смазаны. Со временем кости начинает разрушаться, наблюдаются процессы метастазирования.
Для постановки правильного диагноза проводят ряд дополнительных исследований:
- рентгенограмма;
- морфологическое исследование опухоли (биопсия, ножевая биопсия, трепано биопсия);
- остеосцинтиграфия (ОСГ);
- компьютерный томограф (КТ);
- магнитно — резонансная томография (МРТ);
- ангиография (исследование сосудов).
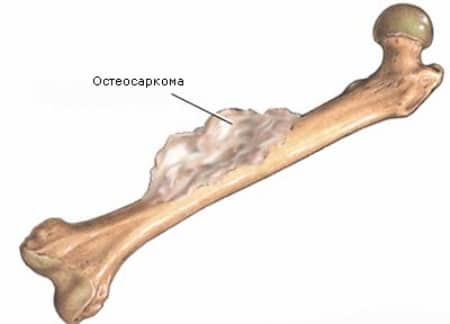
Виды остеогенной саркомы
Остеосаркома имеет следующие разновидности:
- телеангиэктатическая;
- юкстакортикальная;
- периоссальная;
- интраосальная;
- мультифокальная;
- экстраскелетная;
- мелкоклеточная;
- остеосаркома таза.
Это редкие виды рака кости, каждый из которых имеет собственную симптоматику и происхождение.
Телеангиэктатическая — на снимке имеет сходство с аневризмальной костной кистой и гигантоклеточной опухолью. Течение заболевания ничем не отличается от классических вариантов остеосаркомы.
Юкстакортикальная — развивается из коркового слоя кости, а опухолевая ткань окружает кости со всех сторон, но обычно не проникает костномозговой канал. Этот вид остеосаркомы имеет низкий порог злокачественности, протекает медленно и практически не дает метастазов. Однако лечение необходимо проводить своевременно, поскольку эта опухоль способна прогрессировать, и меняет степень злокачественности на более высокую.
Периоссальная — локализуется на поверхности кости, имеет мягкую структуру, также не проникает в костномозговой канал.
Интраосальная опухоль обладает низкой степенью злокачественности и расценивается как доброкачественная опухоль. Однако при отсутствии адекватного лечения они также склоны к рецидиву в более злокачественный вариант.
Мультифокальная — характеризуется множественными очагами в костях, которые похожи друг на друга. До сих пор не известно, возникают ли они все сразу или же происходит быстрое метастазирование одного очага. Прогноз неблагоприятный.
Экстраскелетная — редкая опухоль, которая проявляется поражением других областей:
- гортани;
- пищевода;
- почек;
- печени;
- кишечника;
- сердца;
- мочевого пузыря.
Прогноз заболевания крайне неблагоприятный. Опухоль очень агрессивная и практически не поддается химиотерапии.
Мелкоклеточная опухоль обладает высокой степенью злокачественности. По своей морфологии отличается от всех остальных видов. Чаще всего поражает бедренную кость.
Остеосаркома таза характеризуется крайне неблагоприятным прогнозом. Опухоль быстро прогрессирует и широко распространяется в соседние ткани, поскольку из-за своего анатомического строения не встречает на своем пути фасциальных барьеров.
Также разделяют следующие типы остеосаркомы:
- остеолитическую;
- склеротическую;
- смешанную.
Остеолитическая саркома проявляется присутствием одиночного очага, который имеет нечеткие границы. Разрушения кости быстро прогрессирует, увеличиваясь в длину и ширину. Происходит поражение мягких тканей, затем метастазы проникают в другие органы.
Остеопластическая форма приводит к быстрому росту новообразования, что ведет к разрушению костной ткани. Опухоль быстро заполняет пустоты в губчатом веществе, образуя игольчатые разрастания.
Смешанная форма подразумевает комбинацию симптомов двух выше перечисленных видов саркомы.
Лечение остеосаркомы
Лечение недуга проводится в три этапа:

Первый этап. Химиотерапия эффективно нейтрализует делящиеся раковые клетки, однако, к сожалению, вызывает повреждение и здоровых клеток тоже. Предоперационную химиотерапию проводят с целью подавления метастазов в легких. С этой целью применяются такие препараты:
- Метотресат (в сочетании с Лейковорином);
- Доксорубицин;
- Циспластин;
- Карбоплатин;
- Циклофосфамид.
Второй этап. Хирургическое лечение выполняют для иссечения опухоли, что позволяет сохранить значительную часть кости. В прошлом пациенту полностью удаляли конечность, но современное развитие медицины позволяет иссекать только пораженную часть кости. Удаленный участок заменяют имплантатом из металла, пластика или трупной кости. Крупные метастазы в легких также иссекаются оперативным путем. Хирургический метод лечения не может быть применен при локализации опухоли: в позвоночнике, в костях таза, в черепных костях.
Третий этап. Послеоперационная химиотерапия. Целью этого лечения является закрепление полученного результата.
Лучевая терапия в случае остеогенной саркомы малоэффективна, поскольку клетки опухоли малочувствительны к ионизирующему облучению. Лучевую терапию применяют тогда, когда существуют противопоказания к проведению хирургического лечения.
В особо тяжелых случаях, приходится все же удалять пораженную конечность. Это происходит когда, опухоль прорастает в нервно — сосудистую ткань и имеет огромные размеры.
Применение современных методов терапии, которые включают различные виды химиотерапии и хирургического вмешательства, дают очень хорошие результаты. Это способствует проценту выживаемости пациентов с таким диагнозом.
Остеосаркома бедренной кости
В настоящее время точные причины этого заболевания до конца неизвестны. Однако можно выделить несколько факторов, которые способны спровоцировать развитие патологии. К ним можно отнести контакты:
- с канцерогенами;
- ионизирующим излучением;
- химическими веществами;
- вирусами.
Часто остеосаркома развивается в результате травмы. Однако это не является причиной, а катализатором для возникновения опухоли.
Основной причиной саркомы бедренной кости является быстрый рост скелета во время пубертатного периода. Другой причиной являются генетические аномалии, в частности мутация определенных генов.
На начальной стадии развития заболевание никак не проявляется. Затем при разрастании опухоли появляются болевые ощущения, нарушаются функции конечностей, появляется припухлость. По мере прогрессирования патологический процесс поражает все новые ткани и суставы, а кости прорастают в костный мозг. Злокачественные клетки распространяются с кровью по всему организму, образуя метастазы в внутренних органах.
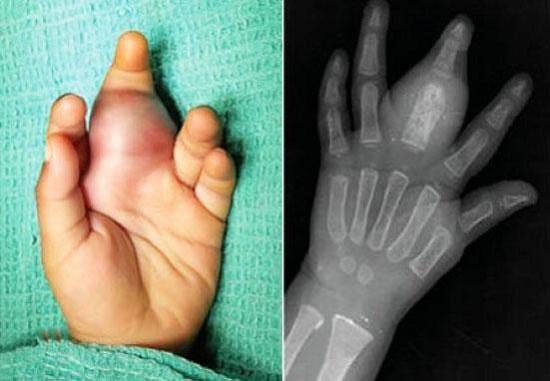
Лечение недуга включает в себя:
- предоперационную терапию;
- хирургическое лечение;
- послеоперационная терапия.
Предоперационная терапия проводится с целью уменьшения опухоли. Для этого используют препараты из группы цитостатиков.
Хирургическое лечение предполагает радикальную ампутацию пораженной конечности. Однако в настоящее время рак бедренной кости лечится более щадящим способом. Орган сохраняют, удаляя патологическое образование, а взамен вставляют имплантат.
Послеоперационную химиотерапию проводят для уничтожения оставшихся злокачественных клеток, а также для удаления очагов метастазирования. К сожалению, даже такое лечение не всегда дает полное избавление от рака кости. Остеосаркома может рецидивировать через 2- 3 года и симптомы появляются снова.
Остеогенная саркома у детей и подростков
Данный вид рака кости является одним из распространенных злокачественных заболеваний опорно — двигательного аппарата. Опухоль очень агрессивна, быстро растет и склонна к раннему метастазированию. Этот вид рака кости появляется у детей и подростков от 10 до 20 лет. Болезнь в большей степени поражает мужчин, нежели женщин.
Остеогенная саркома называется первичной, поскольку происходит непосредственно из костной ткани. Она также локализуется преимущественно в метафизе цилиндрические или трехгранные костей нижних и верхних конечностях:
- в бедренной;
- плечевой;
- малоберцовой;
- лучевой;
- локтевой кости.
В редких случаях остеосаркома развивается в костях черепа, таза и стопах. По мере роста опухоль у детей распространяется на мышечную и фиброзную ткань, а также проникает в мозговой канал.
Развивается недуг у детей по причине:
- воздействия ионизирующего излучения;
- канцерогенов и токсических веществ;
- генетической предрасположенности;
- врожденных аномалий и патологий костной ткани (болезнь Педжета, фиброзная дисплазия);
- в результате воспалительных заболеваний.
Вышеназванные факторы запускают механизмы опухолевого роста, которые начинаются с нарушения внутриклеточных процессов: деления и роста клеток. Они провоцируют появление атипичных клеток, которые начинают бесконтрольно размножаться. Так возникают опухоли у детей и подростков. Распространенность недуга связана с бурным ростом скелета. В этой ситуации чрезмерные физические нагрузки могут сыграть отрицательную роль.
Одно время считалось, что травма может инициировать развитие раковой опухоли. Поскольку иногда остеосаркома возникает в результате переломов или ушибов. Однако специалисты пришли к выводу, что травма является катализатором появления боли, но не является причиной саркомы. Именно патологические изменения в структуре костей приводят к переломам.
Дебютирует недуг бурно, остро и стремительно. Наблюдается боль, особенно в ночное время, резкое похудение, постоянная усталость и сонливость. На поздних стадиях наблюдается повышение температуры до 38 — 39ᵒС. Однако эти симптомы не всегда свидетельствуют о наличии этого грозного заболевания. В детском возрасте намного чаще наблюдаются доброкачественные заболевания костной системы.
Лечение рака кости у детей проводят комплексно. Оно подразумевает:
- предварительную химиотерапию;
- хирургическое лечение;
- послеоперационную терапию.
В основном лечение рака кости у ребенка предполагает химиотерапию и хирургическое лечение. Лучевую терапию применяют только в случае, когда нет возможности провести радикальное удаление злокачественной опухоли.
Саркома Юинга у детей
Эта разновидность рака кости встречается преимущественно у детей и располагается чаще всего в костях, реже может развиться в мягких тканях: соединительной, мышечной, жировой и тканях периферических нервов. Саркома Юинга крайне агрессивна и дает метастазы так быстро, что без адекватного и быстрого лечения эта болезнь смертельна.
Эта форма рака кости встречается достаточно редко. Она поражает преимущественно детей и подростков, однако встречается и у очень пожилых людей. Мальчики и мужчины болеют значительно чаще девочек. Больше половины всех заболевших это дети и подростки возрастного интервала от 10 до 20 лет.
Саркома Юинга может поразить любую кость. Чаще всего опухоль выявляется в тазовых костях, также может появиться в длинных трубчатых костях бедра, голени и ребер. Опухоль может распространиться и внутри кости, и в мягких тканях вокруг кости. Иногда она может сразу вырасти в мягких тканях вокруг кости, а в самой кости ее может не быть. В этом случае речь идет о внекостной саркоме Юинга. Раковая опухоль очень часто дает метастазы, причем они уже существую при первом обращении к врачу. Метастазы чаще всего образуются в легких, в костях и в костном мозге.
Прогноз и профилактика заболевания
Прогноз зависит от некоторых факторов:
- размер и местоположение новообразования;
- стадия заболевания (локализация опухоли, наличие метастазов в других органах);
- возраст и общее состояние здоровья пациента.
Послеоперационный прогноз зависит от эффективности предоперационной химиотерапии и результата операции. Наиболее благоприятный прогноз — существенное уменьшение метастазов после химиотерапии, а также при полном удалении опухоли.
В прошлые времена остеосаркома позиционировалась как серьезный злокачественный недуг с весьма неблагоприятным исходом (даже при удалении конечности выживаемость составляла не более 5 — 10%). В настоящее время, благодаря новым методам лечения и эффективным органосохраняющим хирургическим вмешательствам, шансы на благополучный прогноз существенно увеличились даже при наличии метастазов в других органах. Таким образом, при локализованной остеосаркоме выживаемость составляет 70%, а при остеогенной саркоме, которая чувствительна к химиотерапии, выживаемость итого выше 80 — 90%.
Что касается профилактики, то в настоящее время нет эффективных профилактических мер против этого недуга. Специалисты советуют своевременно лечить травмы и повреждения суставов и костей. Людям с наследственной предрасположенностью к недугу рекомендуется регулярно наблюдаться у врача для выявления первых признаков перерождения костной ткани.
Читайте также:

