При лимфоме отекает лицо
Самым распространенным типом неходжкинской лимфомы является диффузная крупноклеточная В-клеточная лимфома (сокращенно ККЛ). Этот вид опухоли развивается, когда организм вырабатывает аномальные В-лимфоциты - клетки, которые впоследствии становятся клетками лимфомы. B-клеточные лимфоциты представляют собой белые кровяные клетки, которые борются с инфекцией. Иногда клетки лимфомы появляются в частях тела, состоящих не из лимфоидной ткани. Этот вид рака называется экстранодальной опухолью.
Чаще всего ККЛ проявляется в виде быстрорастущей, но безболезненной опухоли на шее, подмышками или в области паха. В более поздние периоды развития опухоль вызывает такие симптомы, как усталость, ночную потливость, высокую температуру, быструю потерю веса.
Рост такой опухоли происходит очень быстро, обычно коррекция этого процесса достигается путем использования химиотерапевтических препаратов, которые подавляют рост опухоли и даже уменьшают её размеры.
Виды диффузных лимфом:
- лимфома мелкоклеточная;
- мелкоклеточная с расщепленными ядрами;
- крупноклеточная (описанная в статье);
- смешанная (крупно- и мелкоклеточная одновременно);
- ретикулосаркома;
- иммунобластная;
- лимфобластная;
- недифференцированная;
- опухоль Беркита;
- неуточненные типы диффузных лимфом.
- Первичная крупноклеточная диффузная лимфома В-клеток средостения.
- Внутрисосудистая крупноклеточная лимфома.
- Лимфома с избытком гистиоцитов и Т-клеток.
- Кожно-первично-диффузная, поражающая ноги.
- Крупноклеточная В-клеточная лимфома, сопровождающаяся вирусом Эпштейн-Барра.
- В-клеточная диффузная лимфома, возникающая вследствие воспаления.
Почему лимфомы называются диффузными?
Симптомы лимфом
Опухоли средостения развиваются в возрасте между 25 и 40 годами. Чаще всего от этого вида заболевания страдают женщины (в 2 раза чаще, чем мужчины). Опухоль сопровождается такими симптомами: кашель, одышка, дисфагия (нарушение глотания), отек лица и шеи, болевые симптомы, головокружения.
Дополнительные симптомы:
- отек печени или селезенки;
- вздутие живота;
- отеки конечностей.
При внутрисосудистой диффузной лимфоме появляются такие симптомы:
- онемение конечностей;
- слабость;
- паралич лица, рук или ног;
- сильные головные боли;
- нарушения зрения;
- потеря равновесия;
- сильное похудение;
- появление участков воспаленной кожи, их болезненность.
Стадии лимфомы
Поражена одна группа лимфатических узлов в одной половине тела.
Две или более групп лимфатических узлов поражены. Все пораженные узлы располагаются либо над диафрагмой, либо ниже диафрагмы.
Лимфома в лимфатических узлах по обе стороны от диафрагмы.
Лимфома распространилась за пределы лимфатических узлов в другие органы: мозг, печень, костный мозг, легкие.
Специалисты также разделяют неходжкинские лимфомы на две группы в зависимости от того, как быстро они растут:
- ленивые (низкосортные) - медленный рост;
- агрессивные (высокого класса) - быстрый рост.
Диффузная лимфома всегда является агрессивной.
Лечение диффузных лимфом
Терапия в отношении агрессивных форм неходжкинской лимфомы значительно изменилась за последние 30 лет. Например, часто используются высокие дозы химиопрепаратов, вводимые после трансплантации стволовых клеток и клеток костного мозга. Химиотерапия обычно проводится в амбулаторных условиях, тем не менее, пациенты должны быть госпитализированы, если во время лечения возникают осложнения. В целом роль хирургического вмешательства при лечении различных типов лимфом, и не только диффузных, ограничена. Лечебный эффект оказывает в первую очередь цитотоксический агент с дополнением в виде лучевой терапии или без нее. Удаление пораженного лимфатического узла, как правило, не является эффективным методом лечения. Тем не менее, оперативное вмешательство иногда может быть полезным для получения тканей для диагностики, и реже - для устранения осложнений после лечения.
Диффузные лимфомы крайне агрессивны, поэтому при постановке диагноза лечение начинают сразу же, незамедлительно, чтобы не терять времени. Клинические исследования показали, что группа пациентов, подвергавшихся хирургическому вмешательству, а после - химиотерапии, имела значительно более низкий показатель качества жизни после операции, чем группа, которая лечилась химиопрепаратами и лучевой терапией.
Хирургическая резекция может быть приемлемым способом лечения для пациентов с диффузной крупноклеточной В-клеточной лимфомой кишечника. Ведущие препараты для химиотерапии - это Ритуксимаб, Циклофосфамид, Винкристин, Доксорубин, Преднизолон. Организм дает самый эффективный ответ на лечение при внутривенном введении этих препаратов. Ритуксимаб, согласно клиническим испытаниям, произвел быстродействие на 48% у пациентов с низкосортными лимфомами и проявил высокую активность при борьбе с крупноклеточной диффузной лимфомой.
Общепринятый стандарт лечения: шесть курсов Ритуксимаба. В зависимости от типа диффузной опухоли, степени поражения организма, возраста пациента и стабильности его состояния, курс лечения может меняться как по длительности, так и по комбинации препаратов.
Дополнительные методы лечения
1. Рецидив-терапия. Проводится при помощи Ритуксимаба, Дексаметазона, Цитарабина и Цисплатина.
2. Использование венозных устройств быстрого доступа.
Пациентам, проходящим множественные циклы химиотерапии, имплантируют такие устройства для инъекций и взятия проб крови на токсичность.
3. Наблюдение пациента.
Даже при временном улучшении наблюдение за пациентом не прекращают и проводят осмотры каждые 3 недели.
По материалам:
1994-2015 by WebMD LLC.
Macmillan Cancer Support 2015
American Cancer Society
Cancer Research UK.
2015 Leukaemia Foundation Australia

Лимфатическая система играет защитную, барьерную, иммунную функцию и обеспечивает постоянство внутренней среды организма. Она состоит из лимфоузлов и лимфы, которые фильтруют и выводят из организма токсины, бактерии, вирусы. Воспаление лимфоузлов — это симптом заболевания, реакция нашего организма на проникновение инфекции. Нарушения в работе лимфатической системы ведет к сбою всего организма и прогрессированию болезни. Причины, которые могут привести к такой патологии, как лимфома лица – простудные заболевания, инфекции, снижение иммунитета, травмы лица, аллергия.

Классификация лимфом
Классифицируют лицевые лимфомы по течению болезни, локализации, происхождению, стадии развития и другим признакам.
По происхождению болезни выделяют такие формы :
- Специфические (туберкулезные, сифилитические, болезнь кошачьих царапин и другие)
- Неспецифические (вызванный микроорганизмами: стафилококк, стрептококк)
- Вирусные (мононуклеоз)
По течению болезни :
- Острую (серозные, гнойные)
- Хроническую (гиперпластические, гнойные, подкожная мигрирующая гранулема лица)
Где расположены лимфоузлы на лице :
- В нижней челюсти (лимфоузлы надчелюстные, нижнечелюстные, щечные)
- В околоушной области, возле уха.
- На подбородке

Причины возникновения
Частой причиной, почему воспалились лимфоузлы на лице, может быть общее заболевание организма. Проявляется болезнь в увеличении лимфоузлов на лице, головными болями. Может возникнуть лихорадочное состояние, болеть лимфоузлы, появиться отек. Это возможно вследствие острого или хронического процесса.
К общим причинам относят:
- Инфекции
- Снижение иммунитета
- Переохлаждения
- Травмы
- Болезни зубов
- Опухоль
- Аллергия
- Инфицирование бактериями (стафилококк, синегнойная палочка и другие)
Лимфома лица может развиваться на фоне вирусов, таких как мононуклеоз, краснуха.
При краснухе воспаляются заднешейные и затылочные узлы. Симптомы заболевания проявляются раньше, чем кожные высыпания. Затылочные узлы при этом немного увеличены, малоподвижны, мягкие, безболезненные. При воспалительных процессах в заднешейных узлах больные жалуются на ограничение в движении шеей и сильную боль. Также рекомендуем к прочтению статью Болят лимфоузлы на шее: что делать и как лечить
Инфекционный мононуклеоз – вирусное заболевание, протекающее с увеличением заднешейных, поднижнечелюстных узлов.
К бактериальным инфекциям относят такие заболевания как: туберкулез, сифилис, туляремия, бруцеллез. Их вызывают специфические микроорганизмы и бактерии.
При туберкулезе поражаются шейные лимфоузлы, которые могут увеличиваться и объединяться. Воспалившийся узел может находиться в разной стадии развития процесса.
При сифилитическом лимфадените, лимфоузлы достигают больших размеров, не сливаются между собой, на ощупь твердые.
Медикаментозная терапия включает в себя препараты, которые устраняют основную причину, по которой возникла болезнь. К ним относятся антибиотики и противовирусные препараты. Антибиотики используются в основном пенициллинового ряда, аминогликозиды, линкозамиды, цефалоспорины. Для выбора препарата используют бактериологический посев. Схема приема препаратов зависит от особенностей заболевания и клинической картины.
Для купирования боли и воспаления назначают :
- Обезболивающие средства — нимесулид, ибупрофен
- Антигистаминные средства — цетиризин, хлоропирамин
Для выведения токсинов :
- Инфузии детоксицирующих средств
- Лазерное облучение
При гнойной хронической форме возможны назначения :
- Повязок с антибактериальными мазями
- Компрессы с димексидом
Симптомы проявления лимфомы

Симптомы при острых лимфаденитах :
- У больного наблюдается повышение температуры выше 37°, с ухудшением состояния
- Наблюдается припухлость, которая затем собирается в складку. При прощупывании лимфоузел подвижный, гладкий, менее болезненный
- В полости рта, миндалинах, лице можно наблюдать очаги инфекции. Если острая форма не перейдет в гнойный процесс, то узлы постепенно уменьшаются
- При гнойных процессах температура повышается до 39°
- Появляется недомогание, озноб, потеря аппетита, отечность, покраснение и асимметрия лица
Симптомы при хронических процессах :
- Лимфоузлы на лице увеличенные, отекшие, малоподвижные, не объединенные между собой
- Температура 37°
- Может образовываться свищ с выделением гноя
Диагностические методы
Лимфатические узлы челюстно-лицевой области при остром течении легко выявляются. Врач, после обнаружения воспаленного или увеличенного лимфоузла, назначает различные методы исследования:
- Общий и клинический анализ крови
- Гистологическое исследование тканей, взятых из узла
- При подозрении на туберкулез сдают мокроту, рентген
- УЗИ
- Компьютерная томография
- Анализ на ВИЧ
Что делать, если опухли лимфоузлы:
Первоначально можно обследоваться у терапевта или хирурга. Возможно, потребуется консультирование других специалистов, таких как гематолог, ревматолог, эндокринолог, онколог.
Лечение лимфомы
Главный принцип лечения при остром процессе — это выявление основной причины заболевания. Если болезнь возникла из-за бактерий, назначаются противомикробные, противовоспалительные средства. Если заболевание вызвано вирусами, назначают противовирусные препараты. Необходимо вылечить основную болезнь. В детском возрасте при золотухе, могут воспаляться околоушные или шейные лимфоузлы. Симптомы часто путают с диатезом или туберкулезом, поэтому важно сделать правильное обследование и назначить верное лечение.
Антибиотики при воспалившихся лимфоузлах подбираются на основании чувствительности этих возбудителей к данному препарату. Применяют антибактериальные средства как в таблетках, так и в инъекциях, это зависит от тяжести заболевания. Краснуха – болезнь вирусной этиологии, поэтому для ее лечения целесообразно назначить противовирусные средства. Как лечить решает только ваш лечащий врач.
Вместе с консервативным лечением назначают и физиопроцедуры, для быстрого результата и эффективности терапии. К ним относятся: гальванотерапия, УВЧ, электрофорез.
При обнаружении злокачественных опухолевых процессов в лимфоузлах, онколог назначает лучевую терапию. Происходит облучение опухоли, с помощью радиоактивных аппаратов. Может проводиться контактно или на расстоянии. Назначается лучевая терапия как самостоятельно, так и вместе с химиотерапией или хирургическим лечением.
Назначают химиотерапию, если опухоль была обнаружена не на первой стадии. Применяют сильнодействующие препараты, которые способствуют снижению роста и гибели опухолевых клеток в лимфоузле. Препараты и методы химиотерапии подбирает только врач онколог, после сбора анамнеза больного. Учитывают возраст пациента и сопутствующие болезни. Показаниями для химиотерапии является лимфома лица, которая может распространиться на нервную систему.
Гнойные лимфадениты лечатся хирургически. Чаще абсцесс разрезают, удаляют гной, зашивают и обрабатывают антисептиками. Затем, назначают антибиотики, чтобы предотвратить заражение снова.
Одним из патологических изменений кожных покровов является лимфома кожи. По типу лимфатических клеток выделяют несколько разновидностей этого заболевания:
- В-клеточные лимфомы кожи возникают из незрелых клеток – предшественников В-лимфоцитов (ретикулез и ретикулосаркоматоз кожи);
- NK-клеточные – из предшественников Т-лимфоцитов;
- Т-клеточные – из зрелых Т-лимфоцитов (грибовидный микоз).
В зависимости от типа отличается и агрессивность течения и прогрессирования патологии. Зрелая Т-клеточная лимфома характеризуется более медленным развитием, нежели разновидности заболевания из незрелых предшественников лимфатических клеток.
Этот вид лимфомы в подавляющем большинстве случаев диагностируется у взрослых, поэтому и протоколы лечения ориентированы, в основном, на них.
Симптомы и клиническая картина кожной лимфомы
Чаще всего первыми реагируют на старт онкопроцесса шейные, подмышечные и паховые лимфоузлы. Они увеличиваются в размерах, при этом остаются безболезненными и не реагируют на стандартные схемы лечения антибактериальными и противовирусными препаратами.
Кроме того, больной может отмечать:
- слабость, сонливость, быструю утомляемость, эмоциональные состояния, аналогичные депрессии или повышенной тревожности;
- повышение температуры тела в пределах 37-38 градусов;
- интенсивное потоотделение, особенно, в ночное время суток;
- потерю аппетита и резкое снижение веса тела;
- неприятные ощущения со стороны ЖКТ, ложную наполненность живота, тошноту, отрыжку, метеоризм;
- затруднение дыхания, охриплость голоса и чувство распирания в области шеи;
- боли в области поясницы;
- истончение ногтей и выпадение волос;
- на поздних стадиях – нарушение зрения, судороги, частичный паралич тела.
Со стороны кожи симптомы заболевания выражаются в:
- избыточной сухости, зуде, потемнении отельных участков;
- появлении бляшек, сыпи, папул и узлов;
- возникновении локализованных эритем, представляющих собой шелушащиеся пятна красного цвета.
По мере прогрессирования заболевания локальные кожные поражения увеличиваются в размерах, меняют формы, соединяются между собой и трансформируются в открытые изъязвления. При этом зуд усиливается и со временем перерастает в болевые ощущения. Агрессивные виды лимфомы могут поражать более 90% кожи больного.
Причины развития лимфомы кожи
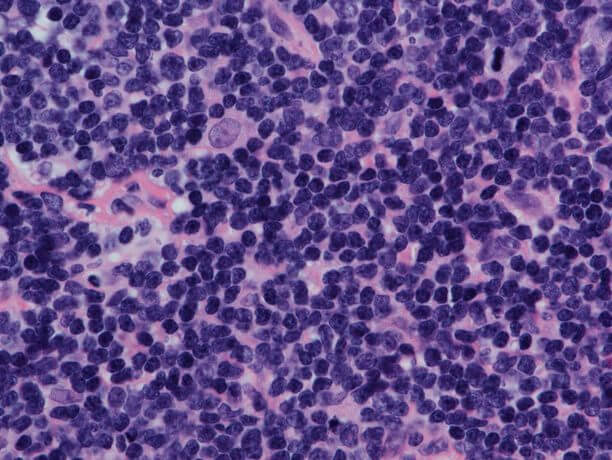
На сегодняшний день достоверных и доказанных предпосылок возникновения опухоли этого типа не существует. Известно лишь, что началозаболеванию дает мутация лимфоцитов, которая является следствием сбоя в работе иммунной системы. Рассматриваются разные обстоятельства запуска этого процесса: вирусная природа, наследственный фактор и влияние на организм негативных компонентов окружающей среды.
Предположительно, причинами появления и развития кожной лимфомы могут быть:
- цитомегаловирус;
- ретровирусы;
- простой герпес 8 типа;
- вирус Эпштейна_Барр;
- длительное регулярное воздействие промышленной и бытовой химии, пестицидов, инсектицидов, загрязненного воздуха и воды, а также других веществ-потенциальных канцерогенов.
Не исключается и генетическая природа возникновения этого кожного заболевания, поэтому особенно внимательными к симптоматике, описанной ранее, следует быть пациентам, у которых в семейном анамнезе присутствует кожная, а также любой другой тип лимфомы.
Диагностика лимфомы кожи
В диагностике этой болезни используются те же методы, что и в определении других злокачественных патологий лимфоидной группы. Это, в частности:
- лабораторные анализы крови – общий, биохимический, иммунологический, на онкомаркеры;
- цитологическое и гистологическое исследование биопсийного материала – кожи и/или лимфатических узлов;
- рентгенография, УЗИ, КТ, МРТ и другие аппаратные процедуры – при подозрении на вовлечение в процесс печени, селезенки, легких, почек, костного мозга и других внутренних органов;
- забор костномозговой и/или спинномозговой жидкости с целью выявления в них мутировавших клеток.
Важно: правильная и полноценная диагностика – это не только определение наличия злокачественной лимфоидной патологии кожных покровов, но и оценка стадии заболевания, что является одним из определяющих факторов в разработке стратегии и тактики лечения.
Лечение и прогноз при кожной лимфоме
Выбор стратегии лечения осуществляется врачом-онкогематологом и во многом зависит от стадии лимфомы кожи. На ранних этапах, когда поражения являются локальными и охватывают небольшие участки кожи, пациенту предлагается пройти терапию радиоактивными лучами.
На первых стадиях Т-клеточных лимфом (грибовидного микоза) удовлетворительные результаты демонстрирует комбинированная ПУВА-терапия, совмещающая в себе воздействие фотоактивных веществ псораленов с облучением длинноволновыми УФ-лучами.
Если же пациент обратился за помощью на второй-третьей стадии заболевания, лечение лимфомы кожи базируется на химиотерапии с применением препаратов-цитостатиков, кортикостероидов и интерферонов.
Выраженный позитивный результат демонстрирует комбинация химиотерапии и лучевой терапии. Как правило, лечение радиационным воздействием назначается параллельно с курсом приема цитостатиков либо после него.
Для заживления пораженных язвами участков кожи, помимо медицинских препаратов местного действия, пациенту может назначаться фототерапия (светотерапия).
Прогноз при лимфоме кожи, так же, как и тактика лечения, зависит от стадии, на которой больной обратился к специалисту. При самых благоприятных обстоятельствах, когда лечение начато на 1-2 стадии развития онкологического процесса, а также при отсутствии сопутствующих заболеваний и при условии минимальных побочных эффектов от терапии врачам удается добиться длительной, зачастую, многолетней ремиссии заболевания.
Если же процесс перешел в так называемую опухолевую стадию (3-4), позитивный результат от лечения маловероятен, а средняя выживаемость в этом случае не превышает двух лет. Именно поэтому ранняя диагностика имеет определяющее значение, а значит, обратиться к врачу целесообразно при проявлении первых настораживающих признаков.

ДЕЛИТЕСЬ с Друзьями. И в Соцсетях ТОЖЕ.

Лимфома коварна, но излечима.
Большинство из нас понятия не имеют, что такое лимфома, пока не столкнутся с этим заболеванием лично. О том, чем опасна лимфома и как с ней бороться, рассказала руководитель отдела химиотерапии гемобластозов Национального института рака, международный эксперт в области диагностики и лечения лимфом, д. м. н. Ирина Крячок, сообщает Хроника.инфо со ссылкой на Сегодня.
Лимфома: что это такое
Лимфома: прогноз и стадии
Все лимфомы разделяют на две большие группы: ходжкинские и неходжкинские. Оба вида заболеваний поражают лимфатическую систему организма, но отличаются по клиническим проявлениям, течению, реакции на терапию, характером опухолевых клеток. Самое главное, что эти группы лимфом лечатся совершенно по-разному. Лимфома Ходжкина относится к более благоприятным вариантам: пятилетняя выживаемость при ранних стадиях составляет около 90%. Поражает она чаще всего людей до 30 лет и после 60. Выживаемость при неходжкинских лимфомах зависит от вида (их выделяют около 60), но в среднем составляет около 60%. На ранних стадиях (I-II) излечение может достигать 70-80%, а на более серьезных (III-IV) – всего 20-30%. Заболеваемость неходжкинскими лимфомами выше в группе людей пожилого возраста. При этом по статистике неходжкинские лимфомы являются более распространенным заболеванием.
Лимфома: причины и кто в зоне риска
На сегодняшний день достоверно неизвестно, какие причины приводят к развитию онкологических патологий в лимфосистеме. Тем не менее при некоторых вариантах лимфом эту причину установить удавалось. Например, лимфому с поражением слизистых оболочек может вызвать инфекционный возбудитель хеликобактер пилори (она же вызывает гастрит и язву). А вот с остальными вариантами сложнее. Многие специалисты считают, что развитие лимфом во многом зависит от состояния иммунной системы. Например, спровоцировать злокачественную опухоль в лимфатической системе способен вирус иммунодефицита (ВИЧ). Благоприятный фон для возникновения болезни создает длительный прием лекарств (препаратов, подавляющих иммунную систему), трансплантация органов и тканей, аутоиммунные заболевания. Толчком к развитию рака лимфы может также стать вирус гепатита С. Соответственно, единственная на сегодня профилактика лимфомы – лечение этих болезней.
Лимфома: как лечить и диагностика
Диагностика лимфомы включает несколько методов. Прежде всего это биопсия (хирургическое удаление) пораженного лимфатического узла или другого очага. Одновременно проводится иммуногистохимическое обследование для установления варианта заболевания. Определяется и распространенность лимфомы: какие лимфатические узлы и лимфоидные (или не лимфоидные) органы вовлечены в процесс. Такую информацию дает несколько видов диагностики. Самый простой – УЗИ брюшной полости и рентгенограмма органов грудной клетки. Более сложная и более точная – компьютерная томография. А самый инновационный метод – ПЭТ-КТ диагностика: определяет не только местонахождение и размеры пораженной зоны, но и позволяет адекватно оценить эффективность терапии. Оценивается также общее состояние здоровья с точки зрения противопоказаний к лечению и прогнозов.
Лимфома: симптомы
Зачастую первый симптом лимфомы – увеличение лимфатических узлов в области шеи, подмышечных впадинах или паха. Впрочем, возможны и другие симптомы: например, при поражении тканей легких появляются одышка, кашель и синдром сдавливания верхней полой вены (он проявляется оттеком верхней части туловища и затруднением дыхания). Если опухоль локализуется в брюшной полости, возможно чувство тяжести в области живота, вздутие, боли. Увеличение паховых лимфоузлов может вызвать отек ног, а поражение спинного или головного мозга – спровоцировать постоянные головные боли и сильную слабость. Существуют и симптомы общей интоксикации: к ним относятся чрезмерная ночная потливость, резкая потеря веса, беспричинное повышение температуры до 38 градусов и выше. Симптомы разные, но паниковать и поддаваться иппохондрии тоже не стоит: просто сходите к врачу и проверьтесь.
Лимфома лечится
На сегодняшний день лечение лимфомы включает два основных метода: химио- и лучевую терапию. Последняя как самостоятельный метод используется крайне редко, на ранних стадиях. В основном ее применяют для закрепления результатов химиотерапии. Современным методом лечения остается также иммуно-химиотерапия (применение препаратов, воздействие которых направлено на опухолевую клетку-мишень и не поражает другие органы и системы). Самое эффективное при многих вариантах лимфом – сочетание иммуно- и химиотерапии.
Читайте также: Как вегетарианство влияет на здоровье женщин
Добавить в "Мою ленту"
Здоровая лимфатическая система – надёжное свидетельство нормального функционирования большинства систем организма пациента. Но у современных жителей больших городов с лимфосистемой всё, к сожалению, далеко не так безоблачно.
Статистически рак лимфосистемы не самый распространённый вид онкопатологий, но число пациентов, попадающих в группу риска, год от года только растёт. Поэтому сегодня мы с вами поговорим о том:
Разновидности рака лимфоузлов
Рак лимфатической системы провоцирует вырождение лимфоцитов: вместо выполнения защитной функции иммунитета клетки-бойцы наносят повреждения тканям и свободно распространяют по лимфатическим протокам метастазы.

Главная угроза – именно в активном распространении раковых клеток по органам и системам. По тому, выходит ли раковый процесс за пределы лимфосистемы или ограничивается ею, онкопатологии лимфосистемы подразделяют на две группы:
- лимфома Ходжкина (остаётся в пределах лимфосистемы);
- неходжскинские лимфомы (около 30 разновидностей рака, которые развиваются в лимфоузлах, но поражают не только их).
- разрастание и уплотнение узлов без изменения цвета кожных покровов, рост лимфоузлов грудной клетки → дискомфорт, одышка, затруднённое дыхание;
- нарушение венозного оттока → увеличение шейных вен, отёки лица и груди, головные боли, шумы и тяжесть в голове на фоне артериальной гипертензии;
- увеличение лимфоузлов вокруг аорты;
- поражение тканей лёгких и суставов → боли;
- ночные боли и спазмы в области поясницы.

- фолликулярные лимфомы,
- волосатоклеточный лейкоз
- лимфоцитарная лейкемия,
- макроглобулинемия Вальденстрема,
- множественные миеломы, плазмоцитомы и нек. др.
Причиной МКЛ считается генная мутация, а единственное радикальное лечение – трансплантация гемопоэтических (кроветворных) стволовых клеток костного мозга.
Лимфобластная лимфома (ЛБЛ) – разновидность Т-клеточного (реже B- и NK-клеточного) рака лимфосистемы, при котором лимфоциты перестают созревать и выполнять свои функции. Вместо этого запускается механизм хаотичной пролиферации, дефективные клетки-клоны накапливаются и формируют опухоль.
Причиной развития данного заболевания является накопление генетических ошибок, которое приводит к нарушению механизма клеточного роста, отбора и уничтожения.
Лимфома Бёркитта – одна из разновидностей B-клеточных лимфом с высоким уровнем злокачественности и тенденцией к распространению за пределы лимфосистемы и поражения внутренних органов, ЦНС и костного мозга. Чаще поражает челюстные лимфоузлы, но может затрагивать желудок, поджелудочную железу, женские и мужские половые железы, оболочки и вещество головного мозга, другие органы и ткани.
Развитие этой формы рака лимфосистемы провоцируют низкий уровень иммунитета, вирусная инфекция Эпштейна-Барр, радиация и контакт с канцерогенными веществами.

Самое опасное в динамике рака лимфосистемы в том, что ранние симптомы редко обращают на себя внимание пациента и даже врача. Развитие опухоли часто начинается с лимфаденита или лимфаденопатии, но без лечения приводит к образованию опухоли, метастазирующей как в соседние, так и в отдалённые части организма.
Во многих случаях развитие рака лимфосистемы провоцирует бактериальная или вирусная инфекция, пролеченная неправильно или перенесённая без лечения. Скрытые хронические воспаления – серьёзный фактор риска, а значит, оценка состояния и поддержание здоровья лимфосистемы должны стать нормой жизни современного человека.
Чтобы не доводить дело до онколога, заболевания лимфосистемы, в том числе раковые, необходимо грамотно профилактировать: проводить разгрузки и очищение лимфосистемы. Лучше всего – под контролем врача-терапевта или лимфолога.
Обучение бесплатное: пройти его можно уже сегодня. Перейдите на сайт, чтобы зарегистрироваться и получить доступ к обучающей платформе.
Симптомы заболеваний лимфосистемы: не упустить рак
Большинство раковых заболеваний лимфосистемы является возраст-ассоциированным. Однако в последние десятилетия наблюдается тенденция к увеличению процента заболевших среди пациентов молодого и даже детского возраста.
Ранние симптомы рака лимфосистемы неспецифичны, и основой диагностики заболеваний лимфопролиферативной природы были и остаются морфологическое и иммуногистохимическое исследования биопсийного материала.

Но залог успешного лечения любой патологии – ранее обнаружение (чем, к сожалению, статистика ведения больных раком лимфосистемы похвастаться не может).
В каких случаях врачу общей практики и самому пациенту стоит заподозрить неладное? Прежде всего, определимся с группами риска. Подверженность раку лимфосистемы выше при следующих критериях.
- Возраст старше 50 лет.
- Принадлежность к европеоидной расе.
- Нарушения работы иммунной системы.
- Мужской пол.
- У женщин – поздние и/или тяжёлые роды.
- Лимфатические онкопатологии в семейном анамнезе.
- Другие онкопатологии среди близких родственников.
- Установленная генетическая предрасположенность.
- Воздействие радиации и канцерогенов.
Первые неспецифические симптомы рака в лимфоузлах таковы:
- увеличение лимфоузлов (как правило, без болезненных ощущений),
- ощущение давления органов и сдавливания кровяной сосудистой системы,
- расширение вен, рост новых кровеносных сосудов,
- усиление отёчности лица, шеи, рук, грудного отдела,
- одышка, затруднённое дыхание и глотание.
Причина увеличения – в бесконтрольном росте опухолевых клеток. Пытаясь справиться с ним, организм, как может, увеличивает приток крови к месту опухоли; этим вызван рост кровеносных сосудов, который для взрослого организма не является нормальным.
Частая мишень для рака лимфосистемы – шейные и подчелюстные лимфоузлы. Причина – в частых респираторных заболеваниях, глазных и ЛОР-инфекциях, а также запущенных стоматологических проблемах.
Рот и горло являются зоной обширного контакта с агрессивной внешней средой через слизистые оболочки. При известной неаккуратности пациента это повышает нагрузку на лимфосистему, провоцирует длительно увеличенное состояние лимфоузлов и может катализировать онкопроцесс.
Когда это происходит и опухоль формируется в области лица или шеи, по мере роста она начинает давить на дыхательные пути и пищевод, а кроме того ухудшает циркуляцию жидкость, провоцируя её накопление в тканях (пастозность, отёки).

Также практически при всех формах рака лимфосистемы на начальных стадиях наблюдается повышение температуры в вечерние и ночные часы без очевидной пациенту причины, быстрая утомляемость, частая слабость, усиленное потоотделение, снижение массы тела и аппетита, реже – кожный зуд.
Дополнительные симптомы, которые могут косвенно указывать на раннее развитие рака лимфосистемы:
- помутнение сознания (дезориентация, галлюцинации, психомоторная гиперактивность и др.),
- сонливость при регулярном высыпании суточной нормы 7-8 часов,
- частые головокружения,
- хроническая внутренняя отечность носа, носовые кровотечения,
- голубоватый оттенок кожи лица или купероз.
Рак лимфосистемы никак не может быть диагностирован пациентом самостоятельно. Скорее всего, его сразу не диагностирует и врач-терапевт. Но внимание к первичным симптомам, умение наблюдать и делать выводы на основе динамики клинической картины позволяет грамотному специалисту вовремя заподозрить проблему и назначить обследование, а пациенту – задать лечащему врачу правильные вопросы.
Когда следует их задавать?
- Когда противовирусная терапия или антибиотикотерапия не дала улучшений при увеличении лимфоузлов → значит, возможно, увеличение вызвано не инфекцией, а раком.
- Когда увеличиваются не только соседние лимфоузлы, но и отдалённые от первично увеличенных → значит, проблема распространяется.
- Когда увеличению лимфоузла не предшествовали инфекционные заболевания → возможно, процесс не был спровоцирован появлением патогенов.
- Когда при пальпации края увеличенных лимфоузлов неровные или увеличенный лимфоузел становится заметным глазу выступающим бугорком без изменения цвета кожного покрова → это очень тревожный симптом, который редко бывает единственным и означает одно: немедленно к врачу!
Если лимфоузлы беспокоят, ни в коем случае не нужно греть их, охлаждать, мять или проводить иные манипуляции: это опасно. Обращение к терапевту обязательно, если вы не хотите, чтобы лимфаденит перешёл в злокачественный процесс.
После того, как доктор помог вам устранить причину увеличения лимфоузлов, для полной уверенности вы можете провести грамотную, мягкую детоксикацию организма, тем самым разрузив лимфосистему, облегчив её работу. Это не будет лишним и здоровым пациентам – в целях общей иммунопрофилактики.

Профилактика раковых заболеваний лимфосистемы
Увеличенные лимфоузлы – далеко не всегда признак рака. Но в 100% случаев – повод обратить внимание на состояние лимфосистемы и выяснить причину лимфаденита (лимфаденопатии). То, что было симптомом воспаления, может стать причиной рака лимфосистемы, поэтому разговор о ранних методах диагностики и регулярных мерах профилактики – более чем резонный.
Онкологические процессы часто длительное время протекают бессимптомно. Выживаемость на I и II стадии рака лимфосистемы составляет 80%, но на более поздних стадиях прогнозы в 99,9% случаев неблагоприятны, так как атипичные клетки присутствуют уже во многих (если не во всех) лимфоузлах пациента.
Онкологические процессы часто длительное время протекают бессимптомно. Выживаемость на I и II стадии рака лимфосистемы составляет 80%, но на более поздних стадиях прогнозы в 99,9% случаев неблагоприятны, так как атипичные клетки присутствуют уже во многих (если не во всех) лимфоузлах пациента.
Если онкологический процесс уже присутствует, профилактикой заниматься поздно. Поэтому мы будем говорить о профилактике у здоровых людей, которые могут находиться в группе риска, и у тех пациентов, кто хочет усилить естественную защиту организма путём общих и направленных онкопротекторных мероприятий. Что необходимо сделать?
Но начать следует с главного. Профилактика проводится исходя из индивидуальных особенностей состояния здоровья каждого пациента. Профилактика по лимфосистеме противопоказана:
- беременным женщинам,
- пациентам с обострением хронических заболеваний,
- пациентам с острым респираторным или вирусным заболеванием,
- пациентам, которые перенесли операцию менее 6 месяцев назад..
Список показаний к очищению лимфосистемы значительно шире и включает признаки, которые, на первый взгляд, едва ли имеют отношение к току лимфы в организме. Однако имеют. Это:
- индекс массы тела выше 27,
- отёчность и целлюлит,
- белый/серый/жёлтый налёт на языке по утрам,
- нарушение подвижности суставов,
- системные кожные проблемы (прыщи, сыпи, акне),
- проблемы с пищеварительным трактом и мочеполовой системой,
- недавняя антибиотикотерапия,
- гиподинамия, лень, прокрастинация,
- отсутствие аппетита по утрам и регулярные ночные атаки на холодильник.
Поддержка нормального функционирования лимфосистемы – основа профилактики раковых заболеваний лимфоузлов. Полезно проводить детоксикации 3 раза в год: весной, осенью и в зимний период после новогодних праздников. Биоритмически наш организм также предрасположен к сезонным разгрузкам именно в эти периоды.
Основа подготовки к очищению – восстановление водного баланса, нормализация питьевого режима. Следует убедиться, что вы выпиваете каждый день жидкость в объёме
3% от массы вашего тела. При этом не менее 2-х литров должно приходиться на чистую воду, а не чай-кофе и другие напитки.
Организм человека не любит рывки. Любое резкое воздействие вызывает перегрузки и провоцирует проблемы: будь то физическая нагрузка, нагрузка лекарственными препаратами, нагрузка тяжёлой пищей, нагрузка агрессивными методами активации лимфотока…
Лучшее, что можно сделать для здоровья лимфосистемы в целях профилактики раковых поражений лимфоузлов, – выработать образ жизни, при котором риски возникновения онкологических процессов минимальны.

Раковые клетки возникают в организме каждого человека, однако в норме иммунитет с ними справляется. Чтобы так происходило и дальше, следует придерживаться элементарных правил.
- Соблюдать личную гигиену, исключив тем самым лишнюю нагрузку на лимфосистему: невымытые руки, нечищенные зубы, нерегулярные водные процедуры способствуют накоплению ядов, которые могли бы в принципе не попасть в наш организм.
- Поддерживать себя в хорошей физической форме, соблюдая водный баланс – для нормального обмена веществ и вывода токсинов из организма.
- Избегать употребления продуктов, которые содержат канцерогены, вызывают аллергическую реакцию или реакции скрытой иммунной гиперчувствительности.
Следует принять за норму две вещи.
Но совсем не норма – это застои лимфы, которые приводят к чрезмерному накоплению токсинов и иммуногенного мусора, а впоследствии – развитию раковых заболеваний лимфосистемы.
Если вы обнаружили у себя 3 и более совпадения со списком показаний выше, вы уже столкнулись с проблемой перегрузки лимфосистемы, и она остро нуждается в вашем внимании. Занимайтесь собой. Следите за состоянием вашего здоровья и не болейте!
Читайте также:

