Повышение температуры при хроническом лейкозе
Виды лейкозов - острые и хронические
Анатомия и физиология костного мозга
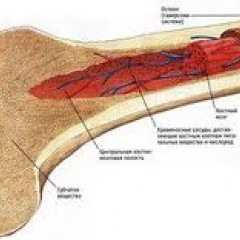
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы - по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток - предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
- Полихимиотерапия, применяется с целью противоопухолевого действия:
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.
Общее описание
Хронический лейкоз — это форма рака крови, которая развивается медленно, иногда в течение 15–20 лет, и наблюдается чаще у пациентов пожилого возраста.
Хронические лейкозы отличаются от острых дифференцировкой опухолевых клеток и более длительным стадийным течением. При хроническом лейкозе продуцируются патологические незрелые лейкоциты, нарушается продукция лимфоцитов и гранулоцитов, что затрудняет их борьбу с инфекциями. Заболевание затрагивает и другие клетки крови — эритроциты, которые осуществляют транспорт кислорода, и тромбоциты, которые являются инструментом свертывания крови. Если при лейкозе поражаются лимфоциты, то заболевание называют хроническим лимфоцитарным лейкозом, если гранулоциты — хроническим миелоидным лейкозом.
Хронический лимфоцитарный лейкоз — новообразование, характеризующееся накоплением зрелых форм лимфоцитов в крови и костном мозге.
Хронический миелоидный лейкоз — заболевание, развивающееся из клеток-предшественников миелопоэза, которые теряют способность дифференцировать до зрелых форм.
Причины заболевания
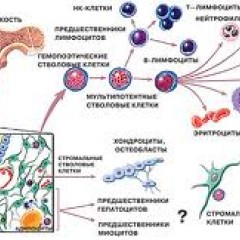
В геноме человека есть ген, который отвечает за то, чтобы молодые клетки крови созревали нормальным физиологичным образом, будь то путь эритроцитарный, лейкоцитарный или тромбоцитарный. Существуют также клетки-родоначальники кровяных форменных элементов (стволовые клетки).
Если происходит мутация таких клеток или упомянутого гена, то увеличение бластных клеток гарантировано. Они быстро размножаются, превращаются в злокачественные, вмешиваются в кроветворный процесс, тем самым, не давая нормально развиваться кровяным тельцам и замещая их опухолевыми пустышками.
К факторам, провоцирующим подобные мутации, и представляющим собой косвенные причины заболевания относятся:
- Механическое повреждение тканей организма;
- Канцерогенные соединения органической природы, входящие в состав лаков, красок (особенно опасен толуол), сельскохозяйственные пестициды, мышьяк и другие;
- Курение, вдыхание автомобильных и промышленных выхлопных газов;
- Ионизирующая радиация;
- Фактор наследственной предрасположенности, когда в семье у человека часто наблюдались случаи раковых заболеваний любого типа;
- Некоторые вирусы — например, Т-лимфотропный вирус.
Симптомы хронического лейкоза
Симптомы хронического лимфоцитарного лейкоза:
- увеличение лимфатических узлов;
- кожный зуд;
- тяжесть в правом и левом подреберье;
- склонность к инфекциям;
- повышение температуры тела;
- потливость;
- общая слабость.
Симптомы хронического миелоидного лейкоза:
- носовые кровотечения, кровотечения из десен, геморрагические высыпания на коже;
- тяжесть в правом и левом подреберье;
- инфекционные осложнения;
- повышение температуры тела;
- слабость, потливость.
Осложнения
Течение заболевания может быть осложнено:
- сосудистым тромбозом;
- геморрагическим синдромом;
- эндогенной урикемией и урикозурией.
Нейролейкимия – это одно из самых тяжелых осложнений хронического лейкоза. Чаще возникает при лимфобластной форме лейкоза у детей. Реже при других формах. Возникновение осложнения обусловлено метастазированием раковых клеток в оболочки спинного или головного мозга.
Также возможно начало гнойно-некротических процессов – трофические язвы, ангины, пневмонии.
Вследствие вытеснения пораженными клетками приводит к следующим последствиям:
- анемия – бледные кожные покровы, сниженная работоспособность, отдышка, боли в груди;
- тромбоципения – сниженная способность свертываемости крови, образование на кожных покровах мелких геморрагий, которые занимают постепенно все большие площади, при повреждения происходят обильные кровотечения.
Лечение хронического лейкоза
- Химиотерапия.
- Лучевая терапия — вспомогательный метод при наличии большой опухолевой массы.
- Спленэктомия — при значительном увеличении селезенки.
Лечение инфекционных осложнений включает антибиотики широкого спектра действия, иммуноглобулин и другие средства. С успехом применяют α-интерферон. Запрещаются физиотерапевтические процедуры (электролечение, грязи, парафин и др.). В связи со сниженным иммунитетом противопоказаны профилактические прививки, о чем следует предупреждать больного. Средняя продолжительность жизни больных 3,5–6 лет.
Имеются противопоказания. Необходима консультация специалиста.
- Хлорамбуцил (противоопухолевое, алкилирующее, цитостатическое, иммунодепрессив-ное средство). Режим дозирования: внутрь, один раз в 2, 3, 4 недели в стартовой дозе 0,4 с повышением до 0,8 мг/кг массы тела внутрь (всю дозу принимают дробно в течение 1 ч). Лечение проводят, пока пациент отвечает на терапию, но не менее 8–12 месяцев.
- Флударабин (противоопухолевое, цитостатическое средство). Режим дозирования: в/в, инфузионно, в течение 30 мин., болюсно медленно в дозе 25 мг/м2 поверхности тела ежедневно в течение 5 дней каждые 28 дней. При лечении пероральной формой флударабина (таблетки) рекомендованная доза составляет 40 мг/м2 поверхности тела ежедневно в течение 5 дней каждые 28 дней. Больным хроническим лимфолейкозом флударабин должен назначаться до достижения максимального ответа (полной или частичной ремиссии, обычно — 6 циклов), после чего лечение должно быть прекращено.
- Ритуксимаб (противоопухолевое средство). Режим дозирования: в/в, капельно в дозе 375 мг/м2 поверхности тела 1 раз в неделю на протяжении 4 нед.
Этиология
Точных причин, из-за которых возникает лейкоз, точно не известно. Наиболее распространена теория гемобластоза, связанная с вирусно-генетическим происхождением. По ней в связи с некоторыми вирусами (ретровирусы, вирус Эпштейн-Барра) происходит их проникновение в нормальные клетки, провоцируя их бесконтрольное деление (клонирование). Также немаловажную роль играет генетическая предрасположенность. И если первая указанная причина только предположение, то во втором случае – это достоверно доказанная информация. Лейкоцитоз носит семейно-наследственный характер. Хронический миелолейкоз связывают с патологией в 22 хромосоме, фрагмент длинного плеча траслоцирован на 9 хромосому.
Самыми часто предрасполагающими факторами, которые вызывают лейкоз являются:
- радиационное облучение в высоких дозах;
- вредные химические производства;
- прием определенных лекарственных препаратов;
- вредные привычки (курение, алкоголизм).
Риск возникновения лимфоцитарной формы лейкоза увеличивается при постоянном с пестицидами и гербицидами; миелоидная форма может развиться при радиационном облучении.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0 | 0.1 | 0.3 | 0.3 | 1.96 | 9 | 0 | 0 | 0.1 | 0.28 | 0.28 | 1.2 | 4.5 |
Типы хронической лейкемии
К числу хронических лейкемий относятся:
- хронический лимфолейкоз Тип-B;
- волосатоклеточный лейкоз;
- пролимфоцитарный лейкоз;
- лейкемия больших гранулярных лимфоцитов.
Хронический лимфолейкоз Тип-B – это наиболее часто встречающаяся лейкемия в Европе и Северной Америке. Это онкологическое заболевание подтипа белых кровяных клеток, называемых лимфоцитами.
Во время болезни костный мозг и лимфатические узлы занимают неправильные лимфоциты, которые вытесняют нормальную клетки иммунной кроветворной системы.
Что нужно пройти при подозрении на хронический лейкоз
При лейкозе отмечается увеличение концентрации фосфора в моче.
Лейкоз может быть причиной снижения уровня гемоглобина.
При лейкозах наблюдается повышение количества лейкоцитов (WBC) (лейкоцитоз). При хронических лейкозах тромбокрит (Pct) понижен.
При лейкозе концентрация фибриногена уменьшается.
Тесты для диагностики лейкемии
Биопсия — используется для определения типа рака крови, скорости роста опухоли и распространения болезни. Общие процедуры биопсии для лейкемии включают :
- Биопсию костного мозга.
- Биопсию лимфатического узла.
Проточная цитометрия — этот тест на рак крови может дать ценную информацию о том, содержат ли опухолевые клетки нормальное или аномальное количество ДНК, а также относительную скорость роста опухоли.
Визуальные тесты — эти процедуры могут дать информацию о степени лейкемии в организме, а также о наличии инфекций или других проблем:
- компьютерная томография
- ПЭТ / КТ
- МРТ
- УЗИ
- эхокардиограмма
- Тест легочной функции
Развернутый анализ крови — помогает оценить изменения в составе клеточных элементов крови при раке крови.
Люмбальная пункция. Этот тест может потребоваться для определения степени лейкемии. Люмбальная пункция также используется для инъекций лекарств, таких как химиотерапевтические препараты, для лечения заболевания.
Симптомы
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
| Общая слабость (утомляемость, усталость, слабость организма) | 70% |
| Носовые кровотечения (кровь из носа, эпистаксис) | 60% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 60% |
| Снижение массы тела (истощение, похудение, худоба, снижение веса, уменьшение веса) | 60% |
| Тяжесть, боль в левом подреберье | 50% |
| Кровоточивость десны | 40% |
| Высыпания звездчатого характера бордовые, синюшные | 0% |
Стадии развития патологии и симптоматика
Выделяют три стадии хронического лейкоза, каждая из которых сопровождается определенной симптоматикой.
Начальную стадию данного заболевания не обнаруживают или это происходит случайно при исследовании крови. Клинические данные слабо выражены или вовсе не проявляются. Хроническая форма заболевания протекает очень медленно, и данная стадия может быть незамеченная в течение нескольких месяцев.
Развернутая стадия отмечается уже большим количеством симптомов, которые в основном замечаются в анализе крови. У больных отмечается быстрая утомляемость, повышенная потливость, внезапное повышение температуры, резкая потеря в весе, боль при движении в левом боку из-за увеличенной селезенки, увеличение лимфоузлов, печени, наблюдается геморрагический синдром (в редких случаях), аритмия, боль в области сердца, пневмония.
Симптоматика, которая в развернутой стадии была не столь открытой, в терминальной нарастает и становится сильнее.
- повышение температуры приобретает более устойчивое значение;
- геморрагический симптом проявляет себя в большинстве случаев;
- невосприимчивость к проводимому лечению;
- процесс выходит за пределы костного мозга;
- метастазирование в разные части организма;
- внутренние кровотечения;
- радикулярные боли;
- возможны вторичные инфекционные осложнения;
- гематологические изменения подобны острому лейкозу.
Терапия
Само лечение в основном направлено на уничтожение раковых клеток, а также снижение уровня незрелых лейкоцитов в крови. Сам характер лечения может зависеть от стадии рака, вида и классификации лейкоза, а также от размера поражения костного мозга.
Самыми основными методами лечения являются: химиотерапия, иммунотерапия, облучение и трансплантация костного мозга. Если идет полное поражение селезенки, то ее могут полностью удалить.
В первую очередь больной проходит полную диагностику, для того, чтобы выяснить степень поражения и стадию заболевания. Все же самым основным методом является именно химиотерапия, когда в тело больного вводят вещество, направленное на уничтожение только патологических клеток рака.
Перед этим врач проводит биопсию и исследование самих тканей и клеток на чувствительность к разным реагентам. Но делается это не всегда, иногда врач уже изначально пробует вводить какой-то из видов химических веществ, а дальше смотрит на реакцию самого рака.
К химиотерапии пациентам назначаются препараты, которые уменьшают рвотные позывы и обезболивающие, при сильной симптоматики. Обычно назначают несколько препаратов, как в качестве таблеток, так и в качестве инъекций.
При поражении спинного мозга, используют спинномозговую пункцию, когда сам препарат вводят в нижнюю часть спины спинномозговой канал. Резервуар Оммайя — похожая процедура, которая устанавливает катетер в ту же область, а конец закрепляют на голове.
Сама химиотерапия делается курсами в течение длительного времени 6-8 месяцев. Между инъекциями обычно идет восстановительный период, когда больному дают отдохнуть. Больного могут отпускать домой, если у него нет сильного снижения иммунитета, в противном случае его могут поместить стерильную палату с постоянным наблюдением.
Побочные эффекты
- Понижение иммунитета. В результате — инфекционные осложнения.
- Риск внутреннего кровотечения.
- Анемия.
- Выпадение волос и ногтей. Позже они вырастают.
- Тошнота, рвота, понос.
- Снижение веса.
Направлено на повышение иммунной системы больного для борьбы с раковыми клетками. Обязательная процедура после химиотерапии, так как после нее иммунитет пациента сильно падает. Используют моноклинальные антитела, которые нападают на раковые ткани и Интерферон — он уже тормозит рост и снижает агрессию рака.
Побочные эффекты
- Появление грибка
- Заеды на губах, небе и слизистых оболочках
- Сыпь
- Зуд
Облучение больного приводит к разрушению и смерти лейкемоидных клеток. Часто используют перед пересадкой костного мозга, чтобы добить остатки опухолевых тканей. Обычно данный тип лечения применяется только как вспомогательный метод, так как имеет небольшую силу в борьбе с лейкозом.
- Усталость
- Сонливость
- Сухость кожи, слизистых оболочек.
Для начала врачам нужно полностью уничтожить раковые ткани в костном мозге, для этого используют хим. реагенты. После чего остатки уничтожаются лучевой терапией. Позже происходит пересадка костного мозга.
После этого еще используют пересадку стволовых клеток периферической крови, через любую из крупных вен. Как только клетки попадают в кровь, через небольшой промежуток времени они превращаются в обычные клетки крови.
Побочные эффекты
- Отторжение донорских клеток
- Поражение печени, ЖКТ и кожи.
Профилактические меры
Действенных способов профилактики хронического лейкоза не разработано. Медицинские специалисты указывают на важность следования принципам здорового образа жизни, что позволяет повысить сопротивляемость организма дестабилизирующим факторам. Рекомендуется:
- исключить из рациона вредную пищу,
- отказаться вредных привычек,
- проводить максимум времени на свежем воздухе, избегая длительного пребывания под воздействием ультрафиолета,
- исключить контакты с канцерогенами, ядовитыми веществами,
- проводить своевременную терапию инфекционных болезней,
- избегать перегрузок,
- укреплять иммунитет.
Для того чтобы прокомментировать статью, используйте специальную форму, расположенную в нижней части страницы.
Прогноз и выживаемость
Пятилетняя выживаемость – срок, в течение которого живет пациент после обнаружения болезни.
| Тип лейкоза | Процент |
| Хронический миелобластный | 58 % |
| Хронический лимфобластный | 85% |
| Острый миелобластный | 24% |
| Острый лимфобластный | 65% |
ПРИМЕЧАНИЕ! Взрослые гораздо хуже поддаются лечению чем дети при лейкозе. Связано это с тем, что молодой организм быстрее адаптируется, регенерирует. Также восстановление при химиотерапии происходит значительно быстрее, особенно это важно при острой форме, так как частота курсов выше из-за высокой скорости развития болезни.
Прогноз для жизни
Хронический лейкоз – неизлечимое заболевание, хорошо поддающееся терапевтическим воздействиям, позволяющим достигнуть ремиссии. Прогноз выживаемости определяется стадией и стремительностью развития недуга, результатами лечебных процедур, наличием сопутствующих патологий, возрастом пациента. Для пожилых людей прогноз наименее благоприятен: чем старше пациент, тем ниже уровень сопротивляемости организма онкологии.
Показатель выживаемости находится на уровне:
- 1 – 3 года (для случаев, характеризующихся резким развитием недуга, активным размножением зрелых атипичных клеток),
- 5 – 7 лет (при развитии средней стадии),
- 10 и более лет (при обнаружении болезни на ранней стадии),
- 20 и более лет (при медленно прогрессирующем заболевании, отсутствии опасных генных мутаций).
Каждому человеку, принадлежащему к одной из групп риска, или прошедшему курс лечения, необходимо регулярно наблюдаться в онкологическом центре.

Хронический лимфолейкоз – это онкологическое заболевание, сопровождающееся накоплением атипичных зрелых В-лимфоцитов в периферической крови, печени, селезенке, лимфоузлах и костном мозге. На начальных стадиях проявляется лимфоцитозом и генерализованной лимфоаденопатией. При прогрессировании хронического лимфолейкоза наблюдаются гепатомегалия и спленомегалия, а также анемия и тромбоцитопения, проявляющиеся слабостью, утомляемостью, петехиальными кровоизлияниями и повышенной кровоточивостью. Отмечаются частые инфекции, обусловленные снижением иммунитета. Диагноз устанавливается на основании лабораторных исследований. Лечение – химиотерапия, пересадка костного мозга.
МКБ-10

- Причины
- Патогенез
- Классификация
- Симптомы хронического лимфолейкоза
- Осложнения
- Диагностика
- Лечение хронического лимфолейкоза
- Прогноз
- Цены на лечение
Общие сведения
Хронический лимфолейкоз – заболевание из группы неходжкинских лимфом. Сопровождается увеличением количества морфологически зрелых, но неполноценных В-лимфоцитов. Хронический лимфолейкоз является самой распространенной формой гемобластозов, составляет треть всех лейкозов, диагностируемых в США и странах Европы. Мужчины страдают чаще женщин. Пик заболеваемости приходится на возраст 50-70 лет, в этом периоде выявляется около 70% от общего количества хронических лимфолейкозов.

Причины
Причины возникновения окончательно не выяснены. Хронический лимфолейкоз считается единственным лейкозом с неподтвержденной связью между развитием заболевания и неблагоприятными факторами внешней среды (ионизирующим излучением, контактом с канцерогенными веществами). Специалисты считают, что основным фактором, способствующим развитию хронического лимфолейкоза, является наследственная предрасположенность. Типичные хромосомные мутации, вызывающие повреждения онкогенов на начальной стадии болезни, пока не выявлены, однако исследования подтверждают мутагенную природу заболевания.
Патогенез
Клиническая картина хронического лимфолейкоза обусловлена лимфоцитозом. Причиной лимфоцитоза становится появление большого количества морфологически зрелых, но иммунологически дефектных В-лимфоцитов, неспособных к обеспечению гуморального иммунитета. Ранее считали, что аномальные В-лимфоциты при хроническом лимфолейкозе являются долго живущими клетками и редко подвергаются делению. В последующем эта теория была опровергнута.
Исследования показали, что В-лимфоциты быстро размножаются. Ежедневно в организме больного образуется 0,1-1% от общего количества атипичных клеток. У разных больных поражаются различные клоны клеток, поэтому хронический лимфолейкоз можно рассматривать как группу близкородственных заболеваний с общим этиопатогенезом и сходной клинической симптоматикой.
При изучении клеток выявляется большое разнообразие. В материале могут преобладать широкоплазменные либо узкоплазменные клетки с молодыми либо сморщенными ядрами, почти бесцветной либо ярко окрашенной зернистой цитоплазмой. Пролиферация аномальных клеток происходит в псевдофолликулах – скоплениях лейкозных клеток, располагающихся в лимфоузлах и костном мозге.
Причинами цитопении при хроническом лимфолейкозе являются аутоиммунное разрушение форменных элементов крови и подавление пролиферации стволовых клеток, обусловленное повышением уровня Т-лимфоцитов в селезенке и периферической крови. Кроме того, при наличии киллерных свойств разрушение кровяных клеток могут вызывать атипичные В-лимфоциты.
Классификация
С учетом симптомов, морфологических признаков, скорости прогрессирования и реакции на терапию различают следующие формы болезни:
Выделяют три стадии клинических стадии хронического лимфолейкоза: начальную, развернутых клинических проявлений и терминальную.
Симптомы хронического лимфолейкоза
На начальной стадии патология протекает бессимптомно и может выявляться только по анализам крови. В течение нескольких месяцев или лет у больного хроническим лимфолейкозом выявляется лимфоцитоз 40-50%. Количество лейкоцитов приближено к верхней границе нормы. В обычном состоянии периферические и висцеральные лимфоузлы не увеличены. В период инфекционных заболеваний лимфатические узлы могут временно увеличиваться, а после выздоровления снова уменьшаться. Первым признаком прогрессирования хронического лимфолейкоза становится стабильное увеличение лимфоузлов, нередко – в сочетании с гепатомегалией и спленомегалией.
Вначале поражаются шейные и подмышечные лимфоузлы, затем – узлы в области средостения и брюшной полости, потом – в паховой области. При пальпации выявляются подвижные безболезненные плотноэластические образования, не спаянные с кожей и близлежащими тканями. Диаметр узлов при хроническом лимфолейкозе может колебаться от 0,5 до 5 и более сантиметров. Крупные периферические лимфоузлы могут выбухать с образованием видимого косметического дефекта. При значительном увеличении печени, селезенки и висцеральных лимфоузлов может наблюдаться сдавление внутренних органов, сопровождающееся различными функциональными нарушениями.
Пациенты с хроническим лимфолейкозом жалуются на слабость, беспричинную утомляемость и снижение трудоспособности. По анализам крови отмечается увеличение лимфоцитоза до 80-90%. Количество эритроцитов и тромбоцитов обычно остается в пределах нормы, у некоторых больных выявляется незначительная тромбоцитопения. На поздних стадиях хронического лимфолейкоза отмечаются снижение веса, ночные поты и повышение температуры до субфебрильных цифр. Характерны расстройства иммунитета. Больные часто страдают простудными заболеваниями, циститом и уретритом. Наблюдается склонность к нагноению ран и частое образование гнойников в подкожной жировой клетчатке.
Причиной летального исхода при хроническом лимфолейкозе часто становятся тяжелые инфекционные заболевания. Возможны воспаления легких, сопровождающиеся спаданием легочной ткани и грубыми нарушениями вентиляции. У некоторых больных развивается экссудативный плеврит, который может осложняться разрывом или сдавлением грудного лимфатического протока. Еще одним частым проявлением развернутого хронического лимфолейкоза является опоясывающий лишай, который в тяжелых случаях становится генерализованным, захватывая всю поверхность кожи, а иногда и слизистые оболочки. Аналогичные поражения могут наблюдаться при герпесе и ветряной оспе.
Осложнения
В числе возможных осложнений хронического лимфолейкоза – инфильтрация преддверно-улиткового нерва, сопровождающаяся расстройствами слуха и шумом в ушах. В терминальной стадии хронического лимфолейкоза может наблюдаться инфильтрация мозговых оболочек, мозгового вещества и нервных корешков. По анализам крови выявляются тромбоцитопения, гемолитическая анемия и гранулоцитопения.
Возможна трансформация хронического лимфолейкоза в синдром Рихтера – диффузную лимфому, проявляющуюся быстрым ростом лимфоузлов и формированием очагов за пределами лимфатической системы. До развития лимфомы доживает около 5% пациентов. В остальных случаях смерть наступает от инфекционных осложнений, кровотечений, анемии и кахексии. У некоторых больных хроническим лимфолейкозом развивается тяжелая почечная недостаточность, обусловленная инфильтрацией почечной паренхимы.
Диагностика
В половине случаев патологию обнаруживают случайно, при обследовании по поводу других заболеваний или при проведении планового осмотра. При постановке диагноза учитывают жалобы, анамнез, данные объективного осмотра, результаты анализов крови и иммунофенотипирования. Диагностическим критерием хронического лимфолейкоза является увеличение количества лейкоцитов в анализе крови до 5×109/л в сочетании с характерными изменениями иммунофенотипа лимфоцитов. При микроскопическом исследовании мазка крови выявляются малые В-лимфоциты и тени Гумпрехта, возможно – в сочетании с атипичными или крупными лимфоцитами. При иммунофенотипировании подтверждается наличие клеток с абберантным иммунофенотипом и клональность.
Определение стадии хронического лимфолейкоза осуществляют на основании клинических проявлений заболевания и результатов объективного осмотра периферических лимфоузлов. Для составления плана лечения и оценки прогноза при хроническом лимфолейкозе проводят цитогенетические исследования. При подозрении на синдром Рихтера назначают биопсию. Для определения причин цитопении выполняют стернальную пункцию костного мозга с последующим микроскопическим исследованием пунктата.
Лечение хронического лимфолейкоза
На начальных стадиях хронического лимфолейкоза применяют выжидательную тактику. Пациентам назначают обследование каждые 3-6 месяцев. При отсутствии признаков прогрессирования ограничиваются наблюдением. Показанием к проведению активного лечения является увеличение количества лейкоцитов вдвое и более в течение полугода. Основным методом лечения хронического лимфолейкоза является химиотерапия. Наиболее эффективной комбинацией лекарственных препаратов обычно становится сочетание ритуксимаба, циклофосфамида и флударабина.
При упорном течении хронического лимфолейкоза назначают большие дозы кортикостероидов, осуществляют пересадку костного мозга. У больных пожилого возраста с тяжелой соматической патологией использование интенсивной химиотерапии и пересадка костного мозга могут быть затруднены. В подобных случаях проводят монохимиотерапию хлорамбуцилом или применяют данный препарат в сочетании с ритуксимабом.
При хроническом лимфолейкозе с аутоиммунной цитопенией назначают преднизолон. Лечение осуществляют до улучшения состояния больного, при этом продолжительность курса терапии составляет не менее 8-12 месяцев. После стабильного улучшения состояния пациента лечение прекращают. Показанием для возобновления терапии является клиническая и лабораторная симптоматика, свидетельствующая о прогрессировании болезни.
Прогноз
Хронический лимфолейкоз рассматривается как практически неизлечимое длительно текущее заболевание с относительно удовлетворительным прогнозом. В 15% случаев наблюдается агрессивное течение с быстрым нарастанием лейкоцитоза и прогрессированием клинической симптоматики. Летальный исход при этой форме хронического лимфолейкоза наступает в течение 2-3 лет. В остальных случаях отмечается медленное прогрессирование, средняя продолжительность жизни с момента постановки диагноза колеблется от 5 до 10 лет. При доброкачественном течении срок жизни может составлять несколько десятилетий. После прохождения курса лечения улучшение наблюдается у 40-70% больных хроническим лимфолейкозом, однако полные ремиссии выявляются редко.
Читайте также:

