После укола в ногу появилась опухоль
Очень многие люди в своей жизни сталкиваются с шишками после уколов. Не всегда уплотнения возникают по вине человека, делающего инъекцию. Иногда этому явлению предшествует целый ряд обстоятельств. Например, пациент мог перенапрячь мышцы во время укола, а также часто оставляют уплотнения густые маслянистые составы.
А что рассасывает шишки от уколов? На самом деле существует немало достаточно эффективных способов и средств. Они подробно описаны в статье.
Что такое инфильтрат

Этим словом называют шишки, образовавшиеся после инъекции. Они представляют собой скопление лимфы и крови. В большинстве случаев инфильтраты не опасны для здоровья и достаточно быстро проходят. Внешне они выглядят как небольшое красное пятно с нечеткими краями. Место уплотнения достаточно твердое, надавливание может вызывать боль. Многие люди предпочитают не обращать на шишки внимание, предполагая, что со временем они рассосутся.
Опасное уплотнение
Если инфильтрат не вызывает беспокойства, то про него можно забыть. Намного хуже обстоят дела в том случае, если у человека повышается температура, а пятно увеличивается в размерах и начинает болеть. Иногда возникает такое ощущение, что человек сидит на каком-то предмете. Это говорит о том, что происходит достаточно сильный воспалительный процесс с образованием гноя.
Почему оно возникает
Как уже было сказано, уплотнение не всегда связано с отсутствием опыта у человека, сделавшего инъекцию. Например, пациент мог перенапрячь мышцы и тем самым спровоцировать возникновение шишки. Кроме того, у больного могла быть аллергическая реакция на препарат. А также следует учитывать тот факт, что некоторые растворы представляют собой довольно густую маслянистую жидкость, введение которой требует осторожности.
К сожалению, очень часто допускаются ошибки во время самой процедуры. Иногда препарат вводится слишком быстро, и лекарственное средство не успевает рассосаться. Для больных с лишним весом требуется длинная игла, иначе раствор может просто-напросто остаться в жировом слое. Если медсестра при этом затронула нерв, то некоторое время может ощущаться боль и даже онемение конечности.
Как избавиться
Мазь Вишневского

Это средство использовать достаточно легко. Перед тем как нанести мазь на больное место, кожу следует обмыть теплой водой и высушить. Далее из тюбика выдавливают небольшую часть состава и аккуратно размазывают по всей поверхности участка. Сверху прикладывают кусок стерильного бинта, сложенного вдвое. Если компресс имеет небольшие размеры, то его можно прикрепить лейкопластырем. В том случае если область поражения довольно широка, понадобится пищевая пленка. Она отлично прилипает к коже и держится на ней в течение всего дня. Следует учитывать, что кусок пищевой пленки должен быть достаточно большим, чтобы захватить обширный участок кожи.
Компресс держат на протяжении всей ночи, а утром состав смывают теплой водой с добавлением жидкого мыла или другого моющего средства. Так как мазь Вишневского обладает специфическим запахом, компресс рекомендуется прикладывать только на ночь. Обычно эффект от лечения наступает достаточно быстро и уже через несколько дней от шишки не остается и следа.
В составе мази Вишневского есть касторовое масло и березовый деготь. Его действие настолько эффективно, что мазь используют для обработки швов после операции. Противопоказанием к применению является заболевание почек, а также гиперчувствительность к компонентам.
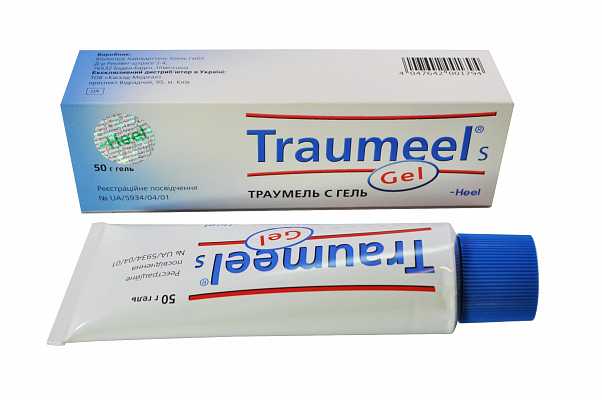
В его составе присутствует целый комплекс растительных компонентов: эхинацея, календула, зверобой, ромашка и так далее. Он практически не имеет противопоказаний, кроме индивидуальной непереносимости. Его также можно использовать при беременности и в период лактации. Для лечения уплотнения мазь наносят толстым слоем, а сверху закрепляют компрессом из ваты или бинта.
Мазь с арникой
Она обладает желто-зеленым оттенком и специфическим ароматом. Помимо экстракта арники, в ее составе присутствует вазелин. Препарат относится к гомеопатическим средствам и практически не имеет противопоказаний. Он не вызывает побочных эффектов. Как и в предыдущих случаях, мазь наносят на пораженный участок и закрепляют каким-либо материалом. Благодаря отсутствию неприятного запаха, компресс от шишек от уколов можно держать на протяжении всего дня.
В составе этого препарата содержится активное вещество, а также динатриевая соль, карбомер и хлорид бензалкония. Мазь от шишек после уколов имеет желто-коричневый оттенок и гелеобразную структуру. Она отлично обезболивает и купирует воспалительный процесс. Она не используется при открытых ранах, а также для лечения слизистых поверхностей. Мазь также наносят на пораженную поверхность кожи от одного до трех раз в сутки.

Раствор магнезии
Этот препарат представляет собой белый порошок, обладающий массой полезных свойств. Он также используется для рассасывания шишек от уколов. Для приготовления компресса с магнезией понадобится кусок марли или бинта, а также сам препарат с двадцатипроцентным раствором активного вещества. Компресс смачивают в составе, после чего прикладывают к коже. Примерно через семь часов его снимают, а пораженное место смазывают маслом. Магнезия отлично зарекомендовала себя в борьбе с уплотнениями после уколов. Это средство также можно использовать вместе с электрофорезом.
Другие способы
Для того чтобы исчезло затвердение, нередко врач назначает такую процедуру как электрофорез с гидрокортизоном. Эти средства от шишек от уколов довольно эффективны. Кроме того, больному могут порекомендовать различные согревающие массажи, которые делают в кабинете врача. Лечение уплотнений в клинике считается наилучшим вариантом, так как пациенту будет предоставлена квалифицированная помощь, в результате которой он безболезненно и достаточно быстро избавится от инфильтрата. Однако очень многие люди предпочитают использовать народные средства. По их мнению, они довольно доступны и наиболее удобны. Чем лечить шишки от уколов на ягодицах в этом случае?
Капустный лист с медом

Листья капусты применяются для лечения очень многих заболеваний. Например, сок или целый лист используют при бронхитах, гайморитах, варикозном расширении вен, маститах, а также при различных ранах на поверхности кожи. Капустный лист можно прикладывать вместе с медом или алоэ. Если вас волнует изучаемая проблема и вы желаете узнать, что рассасывает шишки от уколов, рекомендуем опробовать именно этот народный способ. Обычно берется лист среднего размера и отбивается молоточком до образования сока. Далее его прикладывают к пораженному месту и закрепляют с помощью лейкопластыря. Подобную процедуру, как правило, делают на ночь. Иногда уже на следующее утро от затвердения не остается и следа.
При желании лист можно намазать с одной стороны медом. В таком случае следует учитывать, что мед, возможно, вытечет и испачкает нижнее белье. Поэтому лист закрепляют как можно надежнее с учетом непредвиденных ситуаций.
Спиртовая растирка
Пациентам, которые задаются вопросом: "Что рассасывает шишки от уколов", врачи советуют использовать медицинский спирт в качестве компресса или растирки. В начале его разводят водой в соотношении 1:1, после чего в нем смачивают кусок марли или ватки, сложенной в несколько раз. Компресс прикладывают к коже и прикрывают пищевой пленкой. При необходимости пленку закрепляют лейкопластырем. Следует учитывать, что спирт иногда вызывает раздражение. Поэтому перед тем как прикладывать смоченную марлю, рекомендуется смазать поверхность кожи облепиховым маслом.
Йод или белая глина

Чем рассосать шишки от уколов в домашних условиях? Чаще всего люди прибегают к помощи йода. В обычный раствор препарата окунают ватную палочку, после чего рисуют поверх гематомы сетку. Подобную процедуру проводят не чаще двух или трех раз в день. В противном случае йод может вызвать ожог. Обычно уже на третий день след от укола исчезает. Помимо йода также можно использовать косметическую глину. Порошок разводят в воде до образования кашицы. Далее глину прикладывают к пораженному месту, а через два с половиной часа смывают теплой водой.
Тесто от старых инфильтратов
Что рассасывает шишки от уколов? Если этот вопрос для вас по-прежнему актуален, можете воспользоваться бабушкиным методом, который поможет избавиться даже от самых застарелых уплотнений.
Иногда покраснение проходит, но затвердение остается надолго. Если у человека есть желание от него избавиться как можно быстрее, не ожидая, когда само собой рассосется, то можно попробовать следующий способ, причем довольно оригинальный. Из сливочного масла, одного куриного яйца, небольшого количества пшеничной муки и меда изготавливают тесто. Небольшой кусок прикладывают к коже, а остальную массу отправляют на хранение в холодильник и используют в следующий раз.
Если занесена инфекция
К сожалению, иногда инфильтрат переходит в абсцесс. Существуют признаки, по которым можно понять, что шишки после уколов почему-то воспалились. Это говорит о том, что была занесена инфекция:
Спустя два или три дня место укола становится красным и вместо того, чтобы уменьшаться, наоборот, увеличивается в размере.
Температура повышается до тридцати восьми градусов.
Место укола расширяется и заметно твердеет.
Инфильтрат становится чрезвычайно болезненным и доставляет массу неудобств.
Общее состояние больного заметно ухудшается. У него появляется слабость и головокружение.
Можно ли шишки от уколов в этом случае лечить самим? Специалисты не советуют в этом случае заниматься самолечением. Иногда помогает комплексное лечение состоящее из антибиотика, препарата "Нимид" и ежедневного прикладывания спиртового компресса. Однако большинство людей соглашаются на операцию, чтобы избежать нежелательных последствий.
Поэтому чтобы вылечить абсцесс, понадобится помощь квалифицированного хирурга. Врач делает надрез и извлекает гной. Далее рана обрабатывается антисептиками. Кроме того, больному будет назначен курс приема антибиотиков и противовоспалительных препаратов.
Меры профилактики
Для того чтобы в дальнейшем не повторилась подобная ситуация, следует учитывать некоторые правила:
Крайне важно при инъекции полностью расслабить ягодичные мышцы. Для этого пациенту рекомендуется лечь, так как в положении стоя очень трудно расслабиться.
Желательно использовать такой шприц, емкость которого составляет не менее пяти кубов. Если у человека имеется лишний вес, то игла должна быть длинной.
В том случае когда покраснение сопровождается болью, лучше всего сразу обратиться к врачу за квалифицированной помощью.
Перед уколом кожу следует тщательно протереть спиртом и помассировать. Аналогичным образом поступают и после инъекции.
Обязательно следует нагревать масляные растворы. Если их температура будет ниже температуры тела, то состав не сможет быстро распределиться и возникнет стойкое уплотнение.
В аптеках можно встретить в продаже специальные шприцы, имеющие на поршне черную резинку. Благодаря ей вводимое средство распределяется равномерно и качественно. Таким образом, пациент будет защищен от возможных неприятностей.
Инъекции могут производиться по жизненно важным показаниям (в ягодицу, под глазами, в ноги), в качестве плановой лечебной терапии, а также, применяются в пластической хирургии.
Все хорошо, человеческая жизнь спасена, или лицо приобрело более красивые очертания. Но возникает проблема, связанная с тем, что в месте укола возник отек.
Любое вмешательство, связанное с иголками и шприцами – это инвазивные методы лечения. Реакция организма на вмешательство может быть различной. Одним из проявлений осложнений будет отек после укола.

Если укол в ягодицу ставятся длительное время, может возникнуть отек мягких тканей в зоне проведения манипуляций. Через какое-то время, как осложнение отека, присоединяется абсцесс или поражается седалищный нерв.
Как только была замечена припухлость, необходимо провести ряд мероприятий, направленных на снятие отека после укола в ягодицу. Рекомендуется использовать следующие препараты:
Используются наравне с традиционной медициной. Можно применять:
- сливочное масло, мед, мука, желток смешивается в равных пропорциях,
- сырой картофель или сырой огурец в виде компресса на ночь,
- толченая клюква,
- листья лопуха или капусты смазанные медом,
После анестезии
Если пациент предпочитает лечить зубы безболезненно (с анестезией), то необходимо быть готовым к тому, что после укола обезболивающего может начаться отек щеки или десны. Очень опасным осложнением может быть отек Квинке
Причины, вызывающие отек при лечении зубов:
- отек возникает вследствие нарушения целостности мягких тканей после укола в десну,
- игла случайно попала в кровеносный сосуд,
- возникла аллергическая реакция на вводимый препарат в десну.
Если возник отек после укола при проводимых мероприятиях в ротовой полости необходимо:
Особое внимание необходимо обратить на отеки, которые сопровождаются повышением температуры. Это свидетельствует о том, что присоединилась вторичная инфекция.
Надо обязательно обратиться к врачу, который назначит соответствующую антибиотикотерапию. При необходимости будет произведен разрез места отека и поставлен дренаж для оттока гноя.
Аллергический отек
Очень грозным симптомом после проведения инъекции, какого либо лекарства, является отек Квинке. Отек носит аллергический характер.
Начинается внезапно и развивается очень быстро. Локализация отека Квинке чаще всего бывает в области нижней губы, веках, щеках, языке и гортани.
При отеке Квинке в области языка и гортани может наблюдаться такой грозный симптом как асфиксия. Если отек распространился на головной мозг, возникает неврологическая патология.
Отек Квинке при правильно проводимой терапии, проходит через несколько часов или в течение суток.
Аллергический отек Квинке очень опасен своими последствиями. Наиболее грозные:
- отек гортани,
- отек слизистой желудочно-кишечного тракта,
- острый цистит и как следствие острая задержка мочи,
- отек на лице с последующим распространением на мозговые оболочки.
- повысить артериальное давление (при тенденции к его снижению),
- снять отек слизистой оболочки в области дыхательных путей,
- гормонотерапия,
- антигистаминные препараты,
- мочегонные средства.
Самое главное: вызвать скорую помощь, врач которой окажет квалифицированную помощь и при необходимости проведет госпитализацию в аллергологическое отделение больницы.
Немного красоты
Если наблюдается небольшой отек после введения гиалуроновой кислоты – это не является патологией. Тут играет роль два фактора:
- микротравмы, возникающие в месте укола,
- свойство гиалуроновой кислоты удерживать в тканях воду.
О этом виде отеков пациент должен быть предупрежден заранее. Как правило они не требуют лечения. Отек сходит приблизительно за 2-3 дня. Прикладывание холодных компрессов благоприятно скажется на общем состоянии.
Патологическим, состояние можно считать, если отек не проходит в течение нескольких дней, идет тенденция к увеличению. Причинами появления отека после введения гиалуроновой кислоты, скорее всего, будет неправильно выбранная дозировка препарата или его тип.
- введение слишком много гиалуроновой кислоты в область губ,
- поверхностное введение препарата в области глаз,
- инфекция, которая может возникнуть вследствие некомпетентных действий врача, или плохой степени очистки гиалуроновой кислоты.
Очень важно помнить, что при проведении инъекций гиалуроновой кислоты, необходимо соблюдать ряд правил и предписаний:
- категорически запрещено принимать алкоголь,
- не желательно употреблять продукты, которые задерживают воду в организме,
- избегать посещения бани и сауны,
- не находиться под прямыми солнечными лучами.
Если после применения гиалуроновой кислоты отек не спадает длительное время, необходимо срочно проконсультироваться с врачом. Пластический хирург должен дополнительно осмотреть пациента, выявить причину отека, назначить адекватное лечение.
Вакцинация
Существует определенный календарь прививок. Его знает каждая молодая мамочка. Не последнее место в нем занимает такая прививка как АКДС. Особенностью введения этой вакцины будет то, что она проводится в область ноги (детям до 1,5 лет).
Прививка против дифтерии, коклюша и столбняка самая проблематичная в плане осложнений. Коклюшный компонент является самым непереносимым из трех составляющих вакцины. Именно он может вызвать отек ноги в месте укола.
Нормальной реакцией считается, если отек ноги сопровождается температурой до 38˚С. Отек в диаметре не должен быть больше 5 см. Все остальная симптоматика является уже проявлением патологии на укол в область ноги.
Что можно предпринять:
Важно помнить, что любой вид отека после укола не возникает на пустом месте. Перед лечение необходимо обязательно проконсультироваться с врачом. И только потом приниматься за лечение самостоятельно.
Когда клетки и межклеточное пространство мышечных тканей ног переполняются жидкостью, возникает отек. Как правило, отеки локализуются в районе стоп и голеней и могут быть как нормальной реакцией здорового организма на излишние нагрузки, так и проявлением некоторых заболеваний, например, варикоза. Что же делать, если отекают ноги?
Хотя существуют средства для быстрого снятия отечности, они могут решить проблему лишь временно. Во избежание серьезных проблем со здоровьем следует искать и устранять причину появления отеков. Для этого необходимо комплексное лечение, но сначала потребуется ответить на ряд вопросов.
Причины отеков ног: что в анамнезе?
Отек возникает из-за того, что организм не справляется с возросшей нагрузкой на межклеточное пространство мышечных тканей и не успевает правильно распределять и выводить жидкость.
У здоровых людей факторами, провоцирующими возникновение отеков, являются:
- Перегрузка в результате долгого пребывания в одном положении. В группе риска целый ряд профессий: учителя, продавцы, парикмахеры, водители, офисные работники. Иными словами, все, кому приходится подолгу стоять и сидеть. Часто отек ног возникает у пассажиров дальних авиарейсов.
- Силовые перегрузки (травмы, занятия спортом).
- Ношение обуви на высоком (более 4 см) каблуке.
- Нарушение обмена веществ во время беременности.
- Избыточный вес.
Отеки ног у здорового человека свидетельствуют о наличии факторов, создающих избыточную нагрузку на вены. В этом случае необходима профилактика венозных заболеваний. После тяжелого дня на ногах рекомендуется отдыхать лежа, причем ноги должны находиться выше уровня головы. Полезны езда на велосипеде, плавание, ходьба. Следует исключить поднятие тяжестей, снизить массу тела, носить удобную обувь с ортопедической стелькой.
Отеки ног могут свидетельствовать о наличии следующих заболеваний:
Почечные патологии.
Также характеризуются нарушением мочеиспускания, болями в пояснице, повышением артериального давления.
Сердечная недостаточность.
В этом случае при нагрузках возникает повышенное сердцебиение, одышка, больной также жалуется на постоянную слабость и высокую утомляемость.
Заболевания костно-суставной системы.
Для этих заболеваний характерны боли в конечностях, ограничение двигательных возможностей.
Заболевания нервной системы.
Нервные патологии могут проявляться двигательными расстройствами, нарушениями координации и речи, непроизвольными сокращениями разных групп мышц, тиками, вздрагиваниями, снижением тактильной чувствительности, головными болями, нарушениями сна и поведения.
Варикозная болезнь и хроническая венозная недостаточность (ХВН).
Венозные патологии отличаются тем, что отеки ног являются их первыми, на первый взгляд незначительными, признаками. В дальнейшем симптомы нарастают. Отеки при варикозной болезни и ХВН имеют свойство уменьшаться или полностью исчезать после ночного отдыха и нарастать в течение дня. Со временем к отекам добавляются распирающие боли и ночные судороги в икрах, на коже проступают мелкие сине-красные сосудистые звездочки, позднее — темно-синие и извитые вены. Если болезнь запущена, кожа голени становится сухой и блестящей, с пигментированными коричневыми островками, которые становятся предвестниками трофических язв.
Как видим, отеки ног могут быть как сопутствующим симптомом того или иного заболевания, так и первичным. Поэтому обращение к врачу и качественная диагностика необходимы.
Именно так порой ставят вопрос пациенты, однако это в корне неправильно. При любом происхождении отеков лечение будем комплексным, а что в него войдет, будет зависеть от самой патологии и ее стадии, и решать это должен только специалист. Так как вариантов масса, давайте рассмотрим схемы медикаментозной терапии на примере венозных, а также кардиальных и почечных патологий как самых ярких.
Отеки, обусловленные болезнями сердца и почек
При сердечных и почечных заболеваниях отеки могут появляться не только на ногах, но и на руках и под глазами. Лежачее положение не снимает отека, а лишь меняет его локализацию: например, отек голеней может перейти на бедра и поясницу. Местное воздействие на отек (массаж, мази, гели) практически не дает результата, требуется восстановить правильную работу внутренних органов с помощью нормализации водно-солевого баланса.
Средства в инъекциях и таблетках:
и др. Назначаются дополнительно к мочегонным, чтобы компенсировать вывод калия из организма. Выпускаются в виде таблеток.
При болезнях сердца и почек противоотечные препараты назначаются только по результатам анализов мочи и крови.
Отеки венозного происхождения
Проблемы с венами носят не только локальный характер: симптомы варикоза (такие, как отечность ног) сигнализируют о проблемах сосудистой системы в целом по всему организму. Поэтому в фармакотерапии необходимо применять и наружные, и внутренние (системные) препараты.
Наружные средства
(в виде мази и геля) предназначены для облегчения симптомов:
и др.). Улучшают микроциркуляцию крови, снижают вероятность появления тромбов, уменьшают воспаления и отечность.
В лечении венозных заболеваний широко используются ангиопротекторы растительного происхождения — преимущественно биофлавоноиды. Суточная потребность человека в биофлавоноидах — от 30 до 100 мг в сутки. Необходимы они не только для поддержания здоровья сосудов, хотя это их ключевое предназначение, но также в качестве источников антиоксидантов и регуляции обмена веществ в организме.
Системные лекарственные средства
в виде таблеток предназначены для лечения причины развития варикоза:
и др.). Препятствуют тромбообразованию, улучшая реологические показатели крови (вязкость, текучесть). Оказывают спазмолитическое, расширяющее сосуды действие, активируют метаболизм в кровеносной сосудистой стенке.
Базовые стандарты терапии варикоза
Внимательное отношение к сигналам своего организма поможет вам избежать отеков ног. Старайтесь сохранять нормальную двигательную активность, соблюдать здоровый образ жизни, а при появлении отечности не пренебрегайте визитом к врачу — это может быть первым симптомом варикозной болезни.

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если укол в ягодицу ставятся длительное время, может возникнуть отек мягких тканей в зоне проведения манипуляций. Через какое-то время, как осложнение отека, присоединяется абсцесс или поражается седалищный нерв.
Как только была замечена припухлость, необходимо провести ряд мероприятий, направленных на снятие отека после укола в ягодицу. Рекомендуется использовать следующие препараты:
Используются наравне с традиционной медициной. Можно применять:
- сливочное масло, мед, мука, желток смешивается в равных пропорциях;
- сырой картофель или сырой огурец в виде компресса на ночь;
- толченая клюква;
- листья лопуха или капусты смазанные медом;
Источник болевого синдрома, как избежать
Болеть мышца ягодицы после укола может по нескольким причинам:
- Появилась уплотнение в виде шишки и болит.
- Начался воспалительный процесс, так как укол был выполнен неправильно.
- Отек и покраснение, вызванные аллергической реакцией организма на лекарство.
Определить причину, почему болит ягодица после укола можно по типичным признакам.
При аллергических отеках место от укола чешется и боль может иметь тянущий или острый характер. Боль связанная с воспалением будет пульсирующей или напротив тупой и постоянной. Уплотнение можно нащупать при тактильном контакте. Выявив, почему болит ягодица, можно правильно подобрать лечение.

Если боль после укола пульсирующая, с высокой температурой тела и покраснениями, нужно быстро идти к врачу. Возможно внутреннее нагноение, которое предотвратить можно только хирургически.
Причины возникновения шишек после уколов
Шишки после уколов могут возникнуть у любого человека, вне зависимости от возрастной категории либо половых признаков. Появление такой проблемы могут спровоцировать:
1) неподходящий размер иглы шприца. Используя недлинную иглу, лекарство может попасть не в мускул, куда должно, а под кожу жировой ткани, где оно не сможет рассосаться. От этого и возникают болезненные уплотнения.
2) при уколе не глубоко введен препарат. Непрофессионально делая укол с лучшими побуждениями, чтобы доставить меньше боли пациенту, иглу вводят не достаточно глубоко, лекарство попадает под кожу и образовывается шишка.
3) мышцы в перенапряженном состоянии. Всегда перед тем, как делать укол, врач рекомендует лечь и расслабить мышцы. В противном случае, если препарат введется в перенапряженную мышцу, оно распределится неравномерно и возникнет гематома.
4) использование метода укола – хлопка. Считается, что он уменьшает болезненные ощущения во время укола. Под прямым углом быстрым и резким движением, иглу вводят в мышцу, быстро вводят лекарство и вынимают. В этом случае препарат не успеет распределиться равномерно, вследствие чего и появится шишка.
5) случайное повреждение кровеносных сосудов. Если во время инъекции игла попадет в такое место, то после этого образуется темно-красное уплотнение.
6) травмирование нервных окончаний. Если инъекция была сделана иглой неправильно введенной, могут появиться неприятные ощущения в ногах и онемение ягодичных мышц. Повреждение седалищного нерва может потребовать вмешательство врача.
Можно ли купаться после укола в ягодицу
Вопрос о том, можно ли мыться после инъекции, чтобы не повысить вероятность инфицирования волнует многих пациентов. Тут все зависит от типа вкалываемого внутримышечного препарата. Такого рода ограничения следует уточнять у лечащего врача, он вам и подскажет, стоит ли купаться после данного лекарства, ограничиться принятием душа или вовсе воздержаться от ввозных процедур.
Лечение некоторых болезней не обходится без внутримышечных уколов. Для мышц характерна более разветвленная сеть кровеносных и лимфатических сосудов, что предполагает полное и быстрое всасывание лекарственного препарата.
Выполнение инъекций производится в определенных местах с достаточным слоем мышечной ткани, отдаленных от крупных сосудов и нервов. Наиболее подходящими участками для манипуляций являются ягодица, бедро и плечо.
Большинство пациентов благополучно переносят подобное введение медикаментов, но есть и такие, у которых в силу индивидуальных особенностей возникают осложнения в виде онемения ноги, уплотнения, абсцесса, аллергической реакции.
Причины болей после укола

Инъекция предусматривает инвазивное, т.е. проникающее, действие с нарушением целостности кожи и тканей, соответственно априори сопровождается болезненным ощущением и риском попадания инфекционных возбудителей.
Почему возникают негативные последствия:
- низкое качество медицинского инструмента ─ шприц с несоответствующим размером иглы и недостаточной остроты;
- фармацевтические предпосылки ─ антибиотики в связи со своим химическим строением способны вызывать боль;
- личные особенности больного ─ у каждого человека разный болевой порог, зависит это от возраста, обмена веществ, сопутствующих заболеваний;
- нарушение техники выполнения ─ неправильный прокол, быстрое введение лекарства, несоблюдение санитарных норм.
Последствия уколов в ягодичную мышцу
Риск образования осложнения при правильном проведении укола маловероятен, но исключать его полностью нельзя.
Если болит нога после укола, немеет, ощущается покалывание, присутствует хромота – немедленно обращайтесь к врачу.
Характеризуется скоплением крови в мягких тканях, чаще синяки появляются у людей с чувствительной кожей и плохой свертываемостью. Формируются в результате прокалывания близко расположенного сосуда, попадания препарата под кожу или в жировую прослойку.
Опасности для здоровья данное образование не представляет, синяк может пройти самостоятельно и особого лечения не требует. Можно воспользоваться компрессами, регенерирующими мазями ─ Троксевазин, Гепарин, Траумель.

Уплотнение, развивающееся вследствие воспалительного процесса, возникает на месте укола преимущественно от многократного введения лекарства в одну и ту же область либо от его превышающего объема. К основным признакам относят: болезненные уплотненные участки (так называемые шишки), воспаление с повышением температуры, покраснение вокруг укола.
В случае присоединения к инфильтрату инфекции его течение усугубляется. Увеличивается число лейкоцитов, которые проникают через стенки капилляров, притягивая к себе жидкость, от чего расширяются сосуды. Отмечается гиперемия, ощущается чувство жара, образуется гнойное отделяемое, в итоге инфильтрат перерастает в другую патологию ─ абсцесс.
Чтобы исключить такой исход, следует проконсультироваться с врачом. Лечение заключается в использовании йодной сетки и аппликаций с антисептическими средствами, накладывании мази Вишневского и назначении физиопроцедур. Если шишка увеличивается в размере, необходимо подключить антибактериальную терапию.
Образуется от инфицирования, на фоне воспаления происходит гнойное расплавление мягких тканей, формируется полость. У больного наблюдаются повышенная температура до 40⁰ С, покраснение и пульсация в области укола, слабость, потеря аппетита.
Своевременное обращение к доктору позволит предотвратить нарыв на начальной стадии. Нельзя применять тепловые и охлаждающие компрессы, массаж ─ все эти действия спровоцируют распространение инфекции. По показаниям абсцесс вскрывают под местным наркозом, обрабатывают рану, в дальнейшем делают ежедневные перевязки, назначают антибактериальную терапию.
Если после укола онемела нога, то это говорит о возможном повреждении нерва либо резком сокращении ягодичной мышцы. Если задет седалищный нерв, то появляется односторонняя боль, которая отдает в ногу и поясницу, ощущается онемение и покалывание.
В данном случае самолечение недопустимо, а для восстановления нервных окончаний потребуется долгое время. Терапия основывается на приеме витаминов группы В, соблюдении режима питания, рекомендуют массаж конечности.
Аллергическая реакция на укол

Отмечается сразу после введения лекарства, проявляется отечностью, покраснением, высыпанием, зудом в области инъекции, присутствует риск развития анафилактического шока. В такой ситуации необходимо сообщить о случившемся врачу и прекратить дальнейший прием препарата, вызвавшего аллергию.
Пациенту назначают антигистаминные лекарства, глюкокортикостероиды, сорбенты, гипоаллергенную диету. В дальнейшем не следует использовать медикаменты без рекомендаций врача, всегда сообщать медперсоналу о склонности к аллергии.
Лечение
Терапия осложнений после укола в ягодичную мышцу проводится разными способами.
Метод заключается в неизменной схеме лечения постинъекционных осложнений. Основу оздоровительных мероприятий составляет использование противовоспалительных медикаментов в таблетированной форме и в виде местных мазей. При начальной стадии показаны рассасывающие процедуры, компрессы.
В тяжелых случаях прибегают к хирургическому вмешательству ─ делают прокол, при глубоком поражении ─ разрез, промывают асептическими средствами.
Не стоит скептически относиться к нетрадиционной медицине, иногда она эффективно дополняет основное лечение и оказывает положительное действие.

Если после укола в ягодицу болит ягодица и нога, можно использовать следующие рецепты:
- Используют свежую капусту, картофель. Предварительно измельчив овощи до выделения сока, накладывают на инфильтрат кашицу в виде компресса, для максимального эффекта оставляют на ночь.
- Спиртовые компрессы ─ применяют как согревающее, ускоряющее процесс рассасывания средство. Этиловый спирт разводят в пропорциях 1:3, пропитывают марлевую повязку и фиксируют на 4-6 часов. После процедуры на кожу наносят смягчающий крем во избежание ожога. Противопоказанием является гнойный процесс.
- Примочки на основе хозяйственного мыла ─ марлю натирают мыльным раствором и прикладывают к затвердевшему участку на 3 часа.
- Листья алоэ ─ измельчают листья, полученную смесь наносят на больное место и оставляют на ночь.
Профилактика осложнений
Предупредить боль в ноге после укола и сократить риск осложнений можно лишь соблюдением правил внутримышечных инъекций:
- перед манипуляцией вымыть руки, обработать площадь прокола 70% спиртом;
- покупать качественные шприцы, с иглой подходящей длины и толщины;
- ампулы масляных растворов заранее нагревать в теплой воде или ладошке;
- во время укола ягодицы пациента должны быть расслаблены, для этого нужно лежать на животе;
- колоть в одну и ту же ягодицу нельзя, рекомендуется чередовать;
- не садиться на холодные поверхности, желательно пройтись – движение ускоряет распространение лекарства;
- при наличии аллергического статуса все препараты применять в комплексе с антигистаминными средствами.
Болезненные ощущения в ноге, возникшие вследствие укола, не всегда представляют опасность для здоровья, однако требуют в себе внимательного отношения. Если боль держится несколько суток, то затягивать с походом к специалисту не стоит.
Читайте также:

