Получить консультацию по лейкозу
Лечение острого миелобластного лейкоза в клиниках Германии, Израиля, Австрии, США, Финляндии и Швейцарии различается по степени и стадии заболевания.
Миелобластная лейкозная болезнь наиболее распространенный вариант лейкоза и представляет собой поражение зернистых гранулоцитов, которые и составляют более половины лейкоцитов. Образование дефектных незрелых лейкоцитных клеток вызывает тяжелые расстройства, которые, тем не менее, довольно успешно устраняются при помощи новейших методик онкогематологии.
Преимущества лечения острого миелобластного лейкоза за границей
Лечение острого мелобластного лейкоза за рубежом проводится при помощи двух основных методик, которые представляют собой достаточно сложное и в то же время эффективное комплексное лечение химиотерапией или трансплантацией стволовых клеток.
После диагностических мер, большая часть пациентов нижеперечисленных нами клиник проходят курс лечения химиотерапией, цель которой состоит в устранении проблем мешающих нормальному кровообращению в организме, а также в достижении скорейшей ремиссии. Химиотерапия проводится как комплексное применение нескольких противоопухолевых препаратов, которые способны стабилизировать клеточные мембраны, приостановить воспалительный процесс и даже инфильтрацию тканей.
Однако если даже интенсивный курс химиотерапии показывает негативный прогноз выживаемости, то проводится трансплантация стволовых клеток, после предшествующего специального курса интенсивной терапии.
Специалисты из указанных клиник предпринимают максимум усилий, для того чтобы не допустить возможных осложнений или патологических состояний при пересадке костного мозга, поскольку данная операция достаточно сложная и опасная.
Завершение основной программы лечения острого миелобластного лейкоза означает начало поддерживающего курса для профилактики рецидива заболевания противоопухолевыми препаратами в минимальных дозах.
Эффективность лечения миелобластного лейкоза в нижеперечисленных клиниках очень высока, и получить положительный результат могут более чем 85% пациентов.
Диагностика острого мелобластного лейкоза за границей
Пациенты рекомендуемых нами клиник подлежат полному и всестороннему обследованию, где главным критерием определения острого миелобластного лейкоза считаются лабораторные исследования крови, биопсия костного мозга и спинальной жидкости, а также цитоморфологическое и цитогенетическое тестирование. Кроме того активно применяется диагностика при помощи флуоресцентной гибридизации, УЗИ, ПЭТ, МРТ, КГТ и радиологическое сканирование.
Организация лечения острого лимфобластомного лейкоза за границей
Мы сотрудничаем с нижеперечисленными клиниками напрямую, а потому, если Вам необходима организация поездки в клиники Германии, Израиля, Австрии, США, Финляндии и Швейцарии, то Вы попали в самое подходящее место!
Наши квалифицированные специалисты предоставят Вам всю информацию о том, как проводится лечение такой онкологической болезни как острый миелобластный лейкоз за границей, а затем спланируют и организуют поездку в выбранный гематологический центр.
лечение в Израиле

- общаемся на русском
- консультируем бесплатно
- подбираем лучшего узкопрофильного специалиста
- бронируем билеты
- бронируем проживание
- оформляем приглашение
- осуществляем трансфер
- работаем без предоплаты
- осуществляем оплату в кассу клиник по ценам клиник
- организовываем экскурсии
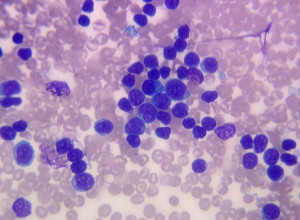
Данному онкологическому заболеванию свойственно быстрое перерождение клеток крови, производимых костным мозгом, в раковые. В определенный момент раковая опухоль полностью поражает костный мозг, и посредством метастазирования начинает распространяться в печень, селезенку и в лимфатические узлы. При этом самыми тяжелыми формами лейкоза являются острый миелобластный и лимфобластный лейкоз. К счастью, для больных этот серьезный диагноз сегодня не является смертельным приговором, ведь израильские врачи способны добиться не только продолжительной ремиссии заболевания, но и, во многих случаях, даже его полностью излечить. Получить консультацию опытного гематолога и подобрать соответствующую клинику в Израиле вам помогут специалисты ServiceMed в центре лечения острого лейкоза в Москве. Узнать больше…
Позитивных результатов лечения в этой стране врачи добиваются благодаря хорошей оснащенности клиник высокотехнологичным медицинским оборудованием, а также использованию в лечебном процессе новейших диагностических, терапевтических и хирургических методик. Рассчитать расходы на поездку в Израиль и подбить предварительную стоимость лечения острого лейкоза в больницах Москвы вам помогут сотрудники нашей компании. Окончательная сумма за услуги будет озвучена уже в Израиле, после корректировки лечебной программы.
Диагностика острого лейкоза обычно начинается с развернутого анализа крови и молекулярно-генетических исследований, после чего назначаются уточняющие исследования, которые выполняются с помощью:
- Биопсии костного мозга. Образцы забираются из тазовой кости и грудины. Процедура позволяет идентифицировать тип острого лейкоза
- Пункции спинномозговой жидкости. Необходима для выявления опухолевых клеток и определения их количества
- Аппаратной диагностики (ПЭТ-КТ). Визуализирует опухолевые очаги, их локализацию и показывает распространенность метастазов
- Ультразвукового исследования. Фиксирует увеличение лимфоузлов и оценивает степень поражения внутренних органов.
К слову, подобное обследование можно сегодня пройти и в клинике лечения острого лейкоза в Москве, однако его качество и достоверность диагноза все же выше в Израиле.
Современные методы лечения
Пациенты в своих отзывах о лечении острого лейкоза в Москве отмечают эффективность проводимых мероприятий и очень строгий контроль за их здоровьем со стороны израильских врачей. Выполняется такое лечение с использованием:
Несмотря на инновационность, цена лечения острого лейкоза в Москве и Израиле любым из указанных способов достаточно гуманна.
Преимущества лечения с ServiceMed
- Активное применение в лечебном процессе всевозможных инноваций
- Высокий процент позитивных результатов лечения острого лейкоза
- Лояльная ценовая политика.
ServiceMed – обеспечит вам доступ к последним новинкам израильской медицины!
- Отдел гематологии и трансплантации костного мозга
Острые лейкозы делятся на лимфоидные и миелоидные в зависимости от исходной пораженной клетки-бласта.
Острый лейкоз – это заболевание, которое развивается стремительно, поскольку клетки в костном мозге делятся очень быстро. Следовательно, достаточно быстро появляются и симптомы болезни, но они настолько неспецифичные, что, как правило, проходит очень много времени, прежде чем пациент обратится в профильное медицинское учреждение. Симптомы острых лейкозов не отличаются в зависимости от их варианта, миелоидный или лимфоидный, и возникают вследствие неэффективного кроветворения. Среди них можно выделить основные:
Общие симптомы: повышение температуры тела, даже без очага инфекции; потливость, преимущественно по ночам; общая слабость, усталость, быстрая утомляемость; потеря веса без изменения питания.
Подходы к лечению острого лимфоидного и миелоидного лейкозов принципиально различаются, несмотря на применение химиотерапии и трансплантации костного мозга при обоих вариантах. Поэтому для выбора тактики лечения основным является установить разновидность острого лейкоза. Диагноз острого лейкоза устанавливается на основании изучения клеток костного мозга. Для этого выполняется пункция костного мозга и трепанобиопсия подвздошной кости. В отделении химиотерапии гемобластозов эта манипуляция выполняется как стационарным, так и амбулаторным пациентам и в среднем занимает 10 минут. Для установления варианта острого лейкоза проводится комплексное исследование бластных клеток костного мозга: морфологическое, цитохимическое, иммунофенотипическое, цитогенетическое и молекулярно-генетическое, а также при необходимости гистологическое и иммуногистохимическое исследования трепанобиоптата костного мозга. Необходимо полноценное обследование больного в дебюте заболевания, а также при каждом рецидиве для того, чтобы определить группу риска и выбрать адекватный план лечения, а также возможное использование таргетных (целенонаправленных) препаратов.
На начальном этапе лечения (если возможно) или при достижении ремиссии всем пациентам с диагнозом острого лейкоза проводится HLA- типирование и типирование по системе KIR периферической крови самого пациента и его сиблингов (родных братьев и сестер) как потенциальных доноров костного мозга. Типирование по двум системам наиболее полно характеризует совместимость донора и больного, а также определяет возможные исходы аллогенной трансплантации костного мозга. Это необходимо для того, чтобы врач имел полную информацию о терапевтических возможностях для каждого пациента.
Лечение пациентов острыми лейкозами проводится в соответствии с национальными и международными рекомендациями, используются современные системы стратификации риска, а также имеет место персонифицированный (индивидуализированный) подход.
Больных острым миелоидным лейкозом в дебюте заболевания сразу относят к благоприятной, промежуточной или неблагоприятной группе прогноза, что основывается от варианта острого миелоидного лейкоза и в зависимости от его молекулярно-цитогенетических свойств. Пациентам в низкой группе риска показана стандартная курсовая химиотерапия, которая обычно проводится в течение 8-12 месяцев. Больным в группе среднего риска при достижении ремиссии желательно выполнить аллогенную трансплантацию костного мозга, если есть полностью или частично совместимый родственный донор. Пациентам в группе высокого риска основной целью лечения является выполнение аллогенной трансплантации костного мозга в ранние сроки при достижении ремиссии. Если у больного нет родственного донора, то его направляют в центры, где имеется возможность провести трансплантацию костного мозга от полностью или частично совместимого неродственного донора.
Вне зависимости от варианта лейкоза пациенту предстоит длительное и тяжелое лечение с включением, помимо цитостатиков, противомикробных препаратов и переливание компонентов крови, порой сопровождающееся значимыми для качества жизни осложнениями. Поэтому также как и первичное обследование важен первичный контакт с лечащим врачом для того, чтобы пациент правильно понимал необходимость и целесообразность выбранного варианта лечения.
Хронический лимфолейкоз (ХЛЛ, лимфома из малых лимфоцитов или лимфоцитарная лимфома) – клональное лимфопролиферативное заболевание, характеризующееся пролиферацией и увеличением в периферической крови количества зрелых лимфоцитов на фоне лимфоцитарной инфильтрации костного мозга, лимфатических узлов, селезёнки и других органов.
Благодаря успехам в понимании биологии хронического лимфолейкоза и разработке детального молекулярно-цитогенетического тестирования, мы можем оказывать нашим пациентам индивидуализированную помощь. В некоторых случаях, лечение не требуется и тогда пациентам будет предоставлено тщательное динамическое наблюдение. При другом течение болезни наша команда сможет предоставить Вам инновационные методы терапии, включая новые таргетные препараты.
В клинике Медицина 24/7 применяются наиболее современные методы диагностики и лечения лейкозов крови. У нас работают , которые имеют большой опыт в борьбе с данной группой заболеваний.

Классификация лейкозов
Выделяют две формы заболевания — острую и хроническую. Но это не то же самое, что, например, острая и хроническая инфекция. В случае с лейкозом это совершенно разные заболевания. Острая форма развивается, когда мутации происходят в незрелых бластных клетках крови. Хроническая — результат генетических дефектов в более зрелых клетках.
- Разновидности острых лейкозов: лимфобластные, миелогенные, миелопоэтические дисплазии.
- Разновидности хронических лейкозов: нейтрофильные, миелоцитарные, базофильные, моноцитарные, волосатоклеточные, эритромиелозы, лимфолейкозы, лимфоматозы, гистиоцитозы, тромбоцитемии.
Это деление основано на типе клеток, в которых происходят патологические изменения при заболевании.
При остром миелогенном (миелоидном) лейкозе мутации происходят в миелоидных клетках, которые в норме в процессе кроветворения дают начало всем клеткам крови: эритроцитам, лейкоцитам и тромбоцитам. В итоге, функции всех этих кровяных телец нарушаются. Заболевание наиболее распространено у людей старше 65 лет, у мужчин встречается чаще, чем у женщин. Оно быстро прогрессирует.
При остром лимфобластном лейкозе (лимфолейкозе) нарушение развивается в незрелых лимфоидных клетках — предшественниках лимфоцитов. Без лечения болезнь быстро прогрессирует. Чаще всего лимфолейкозы встречаются у детей 3–5 лет, но могут развиваться у людей старше 75 лет.
Наиболее распространенной формой лейкоза у взрослых людей является хронический лимфолейкоз. Он также поражает лимфоциты, но развивается медленно, может не вызывать никаких симптомов в течение многих лет. Чаще всего болеют люди старше 70 лет.
Хронический миелоидный лейкоз, как и острый, поражает миелоидные клетки, но прогрессирует намного медленнее. Он чаще встречается у взрослых, чем у детей, причем, более распространен среди мужчин.
Причины, факторы риска
Невозможно точно сказать, почему в каждом конкретном случае в клетках кроветворных органов возникают мутации и развивается лейкоз. Известны лишь некоторые факторы, повышающие риски:
Какими симптомами проявляются лейкозы?
Клиническая картина при разных формах лейкозов будет несколько различаться. При острых формах симптомы возникают быстро, напоминают проявления гриппа. Хронические лейкемии могут годами не вызывать никаких жалоб, зачастую их диагностируют случайно, когда обнаруживают характерные изменения в общем анализе крови.
Большинство симптомов лейкозов связано с тем, что опухолевые клетки подавляют рост нормальных, в итоге последние перестают справляться со своими функциями:
- Анемия возникает при снижении в крови уровня эритроцитов и гемоглобина. Проявляется в виде постоянного чувства усталости, одышки, бледности, головокружений, болей в грудной клетке.
- Тромбоцитопения — снижение уровня тромбоцитов, которые отвечают за остановку кровотечений. При этом развивается повышенная кровоточивость. Она проявляется в виде длительных кровотечений после порезов, синяков на коже, носовых кровотечений, кровоточивости десен, длительных и обильных месячных у женщин, прожилок крови в кале. В тяжелых случаях развивается легочное кровотечение.
- Лейкопения — снижение уровня лейкоцитов, которые в норме должны защищать организм от инфекций. Больные чаще страдают инфекционными заболеваниями, они протекают более длительно, тяжело. Могут беспокоить эпизоды лихорадки (повышение температуры тела до 38 градусов и более), сильная потливость по ночам.
Опухолевые клетки могут накапливаться в лимфатических узлах, печени, селезенке, миндалинах. В итоге в этих органах возникает отек, они увеличиваются. Уплотненные увеличенные лимфатические узлы под кожей можно прощупать, при больших размерах они заметны визуально. Если увеличены печень и селезенка, у больного быстро возникает сытость, когда он принял небольшое количество пищи.
Некоторые пациенты быстро теряют вес, хотя питаются как обычно и не сидят ни на каких диетах. поражения красного костного мозга могут беспокоить боли в костях.
Методы диагностики
Лечением лейкозов занимаются . К ним больных обычно направляют терапевты после того, как обнаружены соответствующие симптомы или изменения в общем анализе крови.
Во время первичного приема расспрашивает больного о его симптомах, проводит осмотр, ощупывает живот и подкожные лимфатические узлы. Чтобы определить количество разных типов кровяных телец и типов лейкоцитов, проводят общеклинический анализ крови с лейкоцитарной формулой.
Окончательно диагноз подтверждают по результатам биопсии красного костного мозга. Образец ткани получают с помощью специальной иглы обычно из грудины или гребня подвздошной кости. В материале ищут опухолевые клетки, определяют их характеристики, проверяют на наличие мутаций. Проводят гистологическое, морфологическое, цитохимическое, цитогенетическое, иммунофенотипическое, иммуногистохимическое и исследования. Это помогает установить точный диагноз и определить оптимальную тактику лечения.
Современные принципы лечения
Тактика лечения лейкозов бывает разной. В первую очередь она зависит от таких факторов, как тип лейкемии, поражение опухолевыми клетками различных органов, включая центральную нервную систему, возраст, общее состояние здоровья пациента, наличие у него сопутствующих заболеваний.
Врач может назначить в различных сочетаниях следующие методики:
- Классическая химиотерапия применяется у большинства пациентов. Используют химиопрепараты из разных групп, в форме растворов для внутривенного введения и таблеток для перорального приема. Пациенту может быть показан только один препарат или комбинация из двух и более.
- Таргетные препараты, в отличие от обычных химиопрепаратов, действуют более прицельно. Они блокируют определенные молекулы, которые активируют размножение опухолевых клеток, необходимы для их выживания.
- Лучевая терапия может применяться местно, в областях, где имеются скопления опухолевых клеток, или для облучения всего тела. Ее также применяют для подготовки к трансплантации красного костного мозга.
- Трансплантация стволовых клеток красного костного мозга. Сначала с помощью высоких доз химиопрепаратов и облучения у пациента уничтожают пораженную ткань красного костного мозга. Затем в кровоток вводят стволовые клетки, полученные предварительно от самого больного или от донора. Они оседают в красном костном мозге и дают начало новым нормальным лейкоцитам.
Лечение острого лимфобластного лейкоза состоит из трех фаз: индукции, консолидации и поддерживающей терапии.
Цель индукции — достичь ремиссии, то есть состояния, при котором во время исследования красного костного мозга в нем не обнаруживаются опухолевые клетки. Для этого применяют химиопрепараты: винкристин, дексаметазон или преднизон, доксорубицин или даунорубицин. Некоторым пациентам показаны: циклофосфамид, , высокие дозы метотрексата или цитарабина.

Если в опухолевых клетках обнаружена филадельфийская хромосома, применяют таргетный препарат иматиниб (Гливек). При поражении центральной нервной системы проводят системную химиотерапию высокими дозами, интратекальное введение химиопрепаратов, лучевую терапию.
В фазу консолидации продолжают интенсивное лечение химиопрепаратами, так как, несмотря на ремиссию, есть риск рецидива. Курс продолжается, как правило, несколько месяцев. Некоторым пациентам врачи предлагают трансплантацию клеток красного костного мозга.
Поддерживающую терапию в среднем продолжают 2 года. Пациенту вводят метотрексат и . В некоторых случаях их комбинируют с винкристином, преднизоном и другими лекарственными препаратами.
Если пациент не реагирует на лечение, или лейкоз рецидивирует, назначают снова химиопрепараты, или встает вопрос о трансплантации стволовых клеток. Если болезнь раз за разом возвращается, и становится понятно, что бороться с ней бесполезно, начинают паллиативную терапию, которая помогает продлить жизнь пациента и избавить его от мучительных симптомов.
В клинике Медицина 24/7 применяются все доступные на данный момент возможности для борьбы с острыми лейкозами. У нас для пациентов доступны все препараты последних поколений. Наши врачи проводят терапию в соответствии с современными международными рекомендациями.
Оставьте свой номер телефона
Лечение острого миелоидного лейкоза состоит из двух основных этапов: индукции и консолидации.
Иногда перед индукцией проводят лечение лейкостаза — состояния, при котором в крови очень много лейкозных клеток, чего затруднен кровоток. Для этого применяют химиотерапию в течение нескольких дней, иногда перед ней проводят лейкоферез — очищение крови от клеток с помощью специального аппарата.
Индукцию проводят цитарабином в сочетании с даунорубицином или идарубицином. В некоторых случаях, при наличии определенных характеристик опухолевых клеток, применяют таргетные препараты. При поражении центральной нервной системы химиопрепараты вводят в спинномозговую жидкость, проводят лучевую терапию.
Через неделю проводят биопсию красного костного мозга. Ремиссией считается состояние, при котором количество бластных клеток лейкоза составляет не более 5% от общего количества. Если ремиссия не наступила, показан еще один курс химиотерапии по той же или другой схеме. Некоторым пациентам уже на этом этапе рекомендуется трансплантация стволовых клеток.
Через несколько недель снова проводят биопсию, чтобы проверить, как восстанавливаются нормальные клетки красного костного мозга, и не произошло ли рецидива.
В фазу консолидации молодым пациентам с хорошим состоянием здоровья проводят несколько циклов химиотерапии высокими дозами цитарабина. Некоторым рекомендована трансплантация стволовых клеток костного мозга. При необходимости химиопрепарат сочетают с таргетными препаратами.
У пожилых ослабленных пациентов применяют цитарабин в более низких дозах или в стандартных дозировках в сочетании с идарубицином, даунорубицином или митоксантроном. Иногда проводят трансплантацию стволовых клеток по щадящей методике.
Обратитесь за помощью к профессионалам в клинике Медицина 24/7. Наши врачи имеют большой опыт лечения различных форм острого лейкоза. Они назначат необходимые исследования, компетентно оценят вашу ситуацию и порекомендуют оптимальные виды лечения.
Источники:
- Материалы XVI конгресса Европейской гематологической ассоциации (EHA) (июнь 2011 г. , Лондон) // Клиническая онкогематология. 2011. №3.
- Волкова М. А. Острые лейкозы // Клиническая онкогематология. 2008. №1.
- Захаров О. Д. Острые лейкозы // Клиническая онкогематология. 2008. №3.
Лейкоз
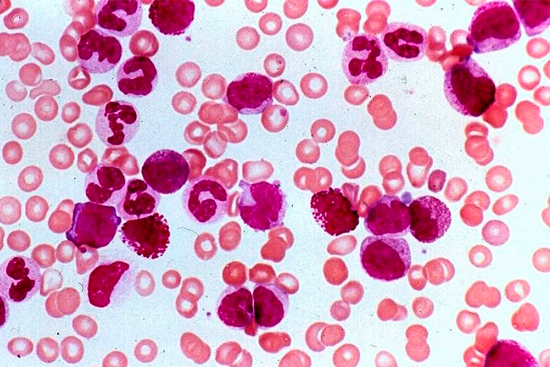
Лейкоз — это вид рака, при котором поражается костный мозг пациента. Постоянное неконтролируемое деление клеток приводит к чрезмерному скоплению белых телец крови, которые не могут выполнять свои функции, так как окончательно не сформировались. Наблюдаются различные нарушения в органах и на периферийных частях тела. Замещение ткани костного мозга атипичными клетками приводит к нарушенью функции кроветворения.
Удручает тот факт, что лейкоз различных типов составляет треть от общего числа онкологических заболеваний у детей в возрасте до 15 лет.
На основании многолетнего опыта диагностики и лечения онкологических изменений костного мозга ученые выделили ряд факторов, напрямую повышающих риск заболевания лейкозом.
Ионизирующее излучение. Люди, подвергшиеся воздействию доз радиации, превышающих допустимые, наиболее восприимчивы раку крови в различных проявлениях: острый и хронический. Получение сверх высоких доз излучения возможно при радиоактивном выбросе, например, после взрыва атомной бомбы, или катастрофической аварии на атомной электростанции. Также опасны радиоактивные отходы различных производств и некоторые материалы, способные излучать фоновую радиацию.
Другим не менее опасным источником ионизирующего излучения является направленная лучевая терапия. Ее проводят для подавления роста раковых клеток и их уничтожения. Обычно нормальные клетки тела более устойчивы к такому воздействию, но в некоторых случаях это вызывает мутацию клеток, отвечающих за производство кровяных телец. Именно клетки костного мозга наиболее восприимчивы к радиации.
Рентгеновские лучи. При частом прохождении рентгенографии, а так же компьютерной томографии может вызвать мутацию клеток и развитие лейкоза. Обычно медицинские работники следят за тем, чтобы доза не превысила допустимые пределы, тем не менее, организм каждого человека индивидуален и для некоторых даже малые дозы могут оказаться критичными.
Курение – оказывает сильное канцерогенное действие на весь организм, а не только на легкие. Из-за высокого содержания в сигаретном дыме тяжелых металлов, а также ядовитых соединений, клетки костного мозга мутируют, вызывая лейкоз. Среди составляющих этот смертоносный коктейль есть мышьяк, бензол, кадмий и даже уран.
Химические реагенты при длительном контакте или отсутствии средств личной защиты провоцируют рак крови. Так, например, испарение бензола происходит на многих промышленных предприятиях, где не всегда соблюдаются меры безопасности.
Химиотерапия, проводится для уничтожения раковых клеток других видов, при этом избежать пагубного влияния на организм в целом невозможно. Химические соединения, используемые для этого, нарушают процесс кроветворения. У пациентов снижается уровень лейкоцитов и других клеток крови. В некоторых случаях это приводит к острому развитию лейкоза, для других процесс может быть замедлен и проявится только по истечении нескольких лет или отсутствовать вовсе.
Наследственные заболевания, являющиеся предраковыми. В случае с лейкозом таковым является синдром Дауна. Заболевания крови, так же со временем могу провоцировать онкологию.
Некоторые вирусы, например, Т-клеточный вирус может вызвать характерную для него Т-клеточную лейкемию.
Генетическая предрасположенность проявляется в отношении большинства видов рак. При лейкозе она менее вероятна, тем не менее, существует ряд зафиксированных случаев наследования предрасположенности к заболеванию. Кровным родственникам передаются гены, которые могут влиять на трансформацию клеток крови.
Всего выделяют два вида лейкоза:
Острый, характеризующийся высокой агрессивностью, быстротой проявления симптомов. В этом случае нарушается процесс формирования белых телец крови, которые воспроизводятся в последующем именно в таком виде. В результате в костном мозге образуются опухоли, которые в скором времени дают метастазы, которые сразу попадают в кровоток или вместе с лимфой могут переноситься во всем частям тела.
Хронический может развиваться годами. Вырабатываются нетипичные клетки лейкоцитов которые нарушают в дальнейшем формирование остальных клеток: эритроцитов и тромбоцитов. Затем развивается новообразование.
Некоторые факторы окружающей среды, а также внутренние составляющие могут приводить к неправильному делению и мутации клеток. Нарушается процесс развития всех клеточных составляющих крови: эритроцитов, лейкоцитов и тромбоцитов. Иногда мутируют стволовые клетки, регулирующие весь процесс кроветворения, в отличие от кровяных телец они могут разрастаться в полноценные опухолевые образования. Они не выполняют своих функций, за счет чего в анализах ярко выражено снижение количества всех типов клеток в крови, нарушается свертываемость и снижается иммунитет.
В случае развития острой формы заболевания проявляются следующие симптомы:
Анемия. Низкое содержание эритроцитов является следствием нарушения их выработки. Обычно пациент в этом случае чувствует постоянную усталость, кожа становится бледной, приобретает земляной оттенок. Из-за того что организм не получает достаточное количество кислорода проявляется головокружение, иногда потеря сознания. Повышается частота сердцебиения, так как организм пытается получить недостающий кислород за счет более быстрого прохождения кровью кругов кровообращения. Кожа становится вялой и сухой, ногти и волосы ломкими. Нередко пациентов с лейкозом беспокоит тошнота, а также через чур сильно ощущаются запахи.
Развивается геморрагический симптом. Из-за недостатка тромбоцитов у пациентов наблюдается сначала кровоточивость десен, множественные гематомы даже при незначительных ударах. Кровоизлияния в виде маленьких звездочек, обычно появляются на слизистых рта и носа, или на чувствительных местах кожи. Если лейкоз прогрессирует, возможны и массивные внутренние кровоизлияния.
Инфекционные заболевания и интоксикация развиваются из-за низкого уровня лейкоцитов в крови. Организм не способен защищаться от вирусов и бактерий должным образом, поэтому значительно повышается температура тела, вплоть до 390 или держится постоянная немного повышенная. Так как инфекции могут долгое время находиться в организме, их продукты жизнедеятельности постепенно его отравляют. Появляются симптомы острого отравления: тошнота, рвота, головные боли и усталость.
Метастазы – как завершающая стадия лейкоза. Они переносятся сразу по всему организму, поражая любые органы и ткани. Быстрее всего они поражают лимфатическую систему, затем по артериям попадают во внутренние органы, разрастаются в селезенке и печени. Органы пациента увеличиваются в размерах, нарушается их нормальное функционирование, появляется болевой симптом из-за того, что опухоль давит на здоровые ткани.
Хронический лейкоз характеризуется ускоренным делением клеток, воспроизводящих лимфоциты или лейкоциты, вследствие чего повышается уровень этих клеток в крови пациента. На протяжении значительного срока не проявляется никаких симптомов лейкоза. Если в организме повышен уровень лейкоцитов, больной может испытывать симптомы токсического отравления. Частая тошнота и рвота, повышенная температура тела, подавленное состояние и чувство постоянной усталости. Нередко бывает головокружение и другие симптомы анемии. Увеличивается в размерах селезенка и печень. В случае лимфолейкоза атипичные клетки не могут выполнять защитные функции, и как следствие, человек подвержен распространению разного рода инфекций. Повышение температуры и признаки интоксикации приобретают постоянный характер.
Происходит, прежде всего, с помощью общего анализа крови. Врачи выявляют отклонения от нормы основных показателей. В результате лейкоза снижается уровень гемоглобина в крови. В среднем у здоровых людей его уровень составляет 110-120г/л. Если более низкие значения гемоглобина могут быть симптомами малоактивного образа жизни уменьшение количество эритроцитов и тромбоцитов более показательно. При этом увеличивается скорость оседания эритроцитов, что обычно сигнализирует о воспалительных процессах в организме, но также является свойственным симптомом для многих видов рака, в том числе и для лейкоза.
Биохимический анализ крови, позволяет удостовериться в результате, а так же выявить менее заметные изменения в составе крови при лейкозе. Специалисты обрыщут внимание на повышенный билирубин, мочевину и уровень лактатдегидрогеназы. На фоне обычного состояния значительно снижается глюкоза.
Миелограмма помогает подтвердить острый лейкоз. При этом берется биопсия костного мозга из костей грудин. Процедура очень болезненная, так как под кожу вводят только препараты местного анестетического действия.
Трепанобиопсия позволяет определить, насколько сильно разрослась опухоль. Она не может служить для постановки точного диагноза.
Ультразвуковое исследование показательно на поздних стадиях, так как помогает определить, насколько увеличены, пораженные метастазами лейкоза внутренние органы.
Рентгенологическое исследование показывает пораженные лимфоузлы, а также воспалительные процессы в легочной ткани.
Читайте также:





