Пограничная киста яичника что это такое
Врачи с опытом работы в ведущих зарубежных клиниках
Помощь пациентам на любой стадии заболевания
Лапароскопические и роботические операции с быстрой реабилитацией
Отделением руководит онкогинеколог-хирург с опытом работы в крупнейших клиниках США, единственный в России действительный член Американского общества гинекологов-онкологов Владимир Носов
Органосохраняющее лечение у пациенток молодого возраста
Лучевая терапия на оборудовании последнего поколения
Позвоните нам +7 495 933-66-55 или
В яичниках встречаются доброкачественные, злокачественные и пограничные опухоли. Доброкачественные опухоли обычно не трансформируются в злокачественные, но могут вызывать боли и перекруты сосудов яичника, а в некоторых случаях могут протекать вообще без симптомов. Злокачественные опухоли часто ведут себя агрессивно, быстро прогрессируют и дают метастазы. Они требуют комплексного лечения – радикальных операций и химиотерапии до и (или) после операции. Пограничные опухоли среди новообразований яичников занимают особое место – само название хорошо описывает суть этого заболевания, они имеют некоторые черты и злокачественных, и доброкачественных опухолей. Технически они не относятся к доброкачественным и сопровождаются частыми рецидивами при выборе органосохраняющего лечения, но еще и не являются злокачественными и не требуют химиотерапии. Пограничные опухоли коварны тем, что поражают чаще молодых женщин 30–45 лет, очень часто еще не успевших реализовать свою репродуктивную функцию.
Зачастую при пограничных опухолях специфические симптомы не наблюдаются, что осложняет их диагностику. Как правило, они выявляются впервые по данным гистологии удаленной кисты, когда хирург-гинеколог выполняет операцию по поводу предположительно доброкачественных кист яичников. Если киста выглядит подозрительно на предмет злокачественности, всегда требуется выполнение экспресс-гистологии во время операции, и при подтверждении диагноза в операционную вызывается онкогинеколог, который выполняет лапароскопическое удаление сальника и дополнительные биопсии. Такая тактика помогает пациенткам избежать второй операции и повторного наркоза.
Факты и риски
Хирургическое лечение в ЕМС
Понимая, что каждая десятая пациентка погибнет от рецидива пограничной опухоли, врачи сегодня с гораздо большей настороженностью относятся к каждому случаю этого заболевания. Молодым женщинам мы проводим органосохраняющие операции, чтобы пациентки в дальнейшем были готовы к деторождению и сохранили гормональную функцию. Такие методы лечения не ухудшают прогноз заболевания для жизни женщины, но сопряжены с более высокими рисками рецидивов – до 40–50%. Такие рецидивы требуют повторной и, нередко, не единственной операции. Однако в подавляющем большинстве случаев, даже при необходимости расширения объема операции, такие вмешательства должны проводиться лапароскопически – это мировой стандарт, которому мы следуем в Европейском медицинском центре. К сожалению, этого нельзя сказать про большинство онкологических учреждений России, где лапароскопия в таких случаях не проводится. Полостные же операции при пограничных опухолях – скорее, исключение, чем правило.
Если у пациентки еще не было беременности и родов, мы в ЕМС рекомендуем органосохраняющие операции, и даже если возник рецидив, и мы вынуждены проводить повторные лапароскопические операции, обычно есть возможность сохранения части яичника для последующей стимуляции овуляции врачом-репродуктологом в протоколе ЭКО. Мы получаем яйцеклетки для криоконсервации (заморозки) и дальнейшего их оплодотворения перед возможным наступлением следующего (второго, третьего и т.д.) рецидива, который уже может потребовать полного удаления оставшегося яичника. Таким образом, матка при этом заболевании у молодых женщин практически никогда не удаляется даже при распространенных формах пограничных опухолей. Такие пациентки уже через несколько месяцев после операции могут беременеть и самостоятельно вынашивать своего биологически родного ребенка.
Частые ошибки
Многие клиники в России предлагают проведение химиотерапии в рамках лечения пограничных опухолей яичников после хирургической операции. Это принципиально неверно, потому что данные образования в действительности не отвечают на химиотерапию. Все, что получают женщины от такого лечения, – токсическое воздействие терапии в виде нейропатии (онемения кистей, стоп, снижения слуха и т.д.) и поражения костного мозга. Также доказано, что вероятность рецидивов от химиотерапии не снижается, поэтому все, что требуется в рамках правильного лечения, – это во время операции при подозрительном образовании на яичнике провести гистологическую диагностику, и если она покажет, что перед нами пограничная опухоль, лапароскопически провести необходимые манипуляции для определения стадии и исключения распространения опухоли за пределы яичника.
Мы в ЕМС не предлагаем нашим пациенткам с пограничными опухолями химиотерапию и не проводим радикальные операции по поводу пограничных опухолей, когда удаляются оба яичника вместе с придатками и маткой, если речь идет о молодых женщинах с еще функционирующими яичниками.
У меня, как и у большинства людей далеких от медицины, понятие об опухолях всегда ассоциировалось с раком. Долгое время я была уверена, что любое новообразование приводит к его разрастанию и дальнейшему летальному исходу. Основная ошибка – относить пограничные опухоли, расположенные в яичниках к смертельным болезням.
- 1 Что собой представляет пограничная опухоль яичника
- 2 Опасна ли пограничная опухоль яичника для жизни женщины
- 3 Прогноз пограничной опухоли яичника
- 4 Рак пограничных яичников
- 5 Пограничная опухоль яичника после операции
- 6 Лечение пограничной опухоли яичников
- 7 Что входит в диагностику
- 8 Осложнения
- 9 Предрасполагающие факторы
- 10 Таблица виды опухолей и их особенности
- 11 Классификация
- 11.1 Пограничные серозные опухоли яичника
- 11.2 Пограничные муцинозные образования яичника
- 11.3 Эндометриоидные опухоли яичника
- 11.4 Мезонефроидные новообразования
- 11.5 Пограничная опухоль Бреннера
- 12 Симптоматические проявления и первые признаки
- 13 Методы лечения
- 13.1 Нужна ли химиотерапия
- 14 Профилактика
- 15 Рецидив
- 16 Возможно ли зачатие и рождение ребенка
- 17 Всегда ли необходимы химические препараты
- 18 Отзывы
- 18.1 Татьяна
- 18.2 Светлана
Что собой представляет пограничная опухоль яичника
Этот подвид относится к среднему звену, находящемуся в промежутке между безобидной нераковой опухолью и угрожающей жизни раковой. Пограничные варианты формируются из эпителиальных клеточных структур органа, характеризуются симптоматическими проявлениями раковых и нераковых заболеваний. Без проведения полноценной диагностики принадлежность к подвиду определить невозможно.
Опасна ли пограничная опухоль яичника для жизни женщины
Новообразование не относится к жизнеугрожающим вариантам – переход в рак наблюдается в редких эпизодах. При своевременном обращении за профессиональной помощью и адекватной терапии риск повторного образования значительно снижается.
Прогноз пограничной опухоли яичника
Благоприятность прогноза зависит от своевременно проведенного лечения. Хирургическое иссечение опухолевидного процесса на ранних этапах его развития не является препятствием для рождения следующего младенца. Репродуктивная функция женского организма сохраняется, но стопроцентной гарантии на невозможность рецидива не дает ни одна клиника.
Рак пограничных яичников
Злокачественное перерождение исходного опухолевидного процесса регистрируется в ситуациях исключения. Проблема связана с множественными повторными рецидивами заболевания, отказом от хирургической процедуры, слепой верой в народные методики лечения. Спецификация подвида опухоли и ее качественные характеристики проходят при гистологическом анализе тканей аномалии.
Пограничная опухоль яичника после операции
Вторичное возникновение чаще встречается после удаления муцинозной формы пограничной опухоли. Повторяющиеся эпизоды приводят к необходимости резекции матки и ее придатков, с последующим отсутствием возможности к деторождению.
Лечение пограничной опухоли яичников
Подразумевает операционные манипуляции – удаление тела новообразования и частичное иссечение рядом расположенных здоровых тканей. Консервативное лечение не имеет логического смысла.
Ранние формы болезни и их своевременное купирование позволяют сохранить репродуктивное назначение женского организма.
Что входит в диагностику
При проведении обследования организма чаще применяют:
- ультразвуковой метод;
- КТ;
- гистологическое изучение тканей опухоли;
- исследование крови на присутствие анемических отклонений.
Осложнения
После операции могут встречаться последствия:
- кровоизлияния внутреннего и внешнего характера;
- воспаление в забрюшинном пространстве;
- проблемы со свободным освобождением мочевого пузыря;
- нагноение швов;
- сильные боли.
Предрасполагающие факторы
Специалисты предполагают, что болезнь образуется под влиянием наследственной предрасположенности. Ко вторичным источникам ее формирования относят:
- отклонения в обменных процессах;
- нарушение работы желудочно-кишечного отдела;
- воспалительные патологии органов малого таза;
- экстрагенитальные заболевания во время вынашивания ребенка;
- отсутствие постоянного полового партнера, эпизодические половые контакты;
- последствия сложной родовой деятельности.
Таблица виды опухолей и их особенности
Классификация
Имеется большое количество вариаций деления пограничных опухолей, основанных на разнообразных характеристиках. В основе классификации лежит сила разрастания и уровень поражения организма патологией.
Отклонения регистрируются у 10-15% пациенток – от общего количество эпителиальных опухолей. Среднестатистические данные утверждают, что проблема чаще фиксируется у женского пола в периоде от 35 до 55 лет, в момент стандартного гинекологического обследования.
К отрицательной особенности серозных форм относят их способность к созданию поздних повторов – спустя 20 или 30 лет патологический процесс способен возродиться.
Встречаются у 15-20% пациенток. Аномальное отклонение не связано с возрастными изменениями и способно к развитию как в двадцать пять, так и в шестьдесят лет. Муцинозная форма чаще развивается в одном яичнике – правостороннем.
Регистрируются в редких вариантах. Большое количество обнаруженных опухолей представлены промежуточным типом эндометриоидного рака яичников. Данная вариация также повреждает только один из парных органов.
Светлоклеточные пограничные опухоли фиксируются у 2% пациенток, большая их часть сочетается с эндометриозом. Метастазирование формируется спустя 10-15 лет от начала первичного появления недуга.
Нестандартно растущая пограничная опухоль определяется у женщин в пожилом возрасте. Проблема образуется в климактерическом периоде. Объем новообразования может составлять 15 и более сантиметров. Аномальное отклонение представлено кистой, в теле которой насчитывается больше 20 небольших узелковых формирований.
Симптоматические проявления и первые признаки
Первоначальные этапы развития заболевания не имеют ярких проявлений. Пограничная опухоль обнаруживается при проведении ультразвуковой диагностики состояния органов малого таза. Подтверждающим признаком проблемы является выраженный дискомфорт в районе разрастания тканей.
По мере увеличения пограничного новообразования у пациенток наблюдается следующая характерная симптоматика:
- приступы тошноты и рвоты после принятия пищи;
- повышенное газообразование, вздутие живота;
- боли в поясничной области;
- апатическое состояние, слабость;
- резкое снижение веса;
- стабильные показатели субфебрильной температуры.
От объема опухоли зависит увеличение живота в размерах.
Методы лечения
Заболевание лечиться только хирургическими методами – с полным или частичным удалением яичников. В сложны вариантах течения болезни больным может назначаться иссечение как матки, так и ее придатков. Терапия проходит при помощи лапароскопических и радикальных полостных методик.
Химиотерапевтическое направление назначается для предотвращения повторного возникновения пограничной опухоли. Количество курсов не превышает четырех единиц и производится по алгоритму:
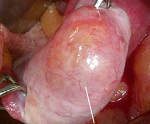
Пограничные опухоли яичников – это неоплазии женских гонад с низким злокачественным потенциалом, занимающие промежуточное положение между злокачественными и доброкачественными новообразованиями. Не имеют патогномоничной симптоматики, чаще всего больные жалуются на тазовые боли, снижение аппетита, тошноту и вздутие живота. Диагностика включает гинекологическое исследование, УЗИ и определение уровня титров опухолевых маркёров, окончательный диагноз устанавливается после оперативного вмешательства. Лечение хирургическое. В зависимости от возраста пациентки и стадии процесса выполняется удаление новообразования или поражённого яичника, двусторонняя аднексэктомия, гистеровариоэктомия.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение пограничных опухолей яичников
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины
Этиология пограничных опухолей яичников неизвестна. Предполагается, что основными причинами развития заболевания являются увеличение количества овуляторных циклов за жизненный период, нарушение секреции гонадотропных гормонов гипофизом и половых – яичниками, расстройства иммунной регуляции. В отличие от причин, факторы риска патологии достаточно изучены, включают:
- Особенности репродуктивного анамнеза. Вероятность возникновения овариальных пограничных неоплазий значительно повышает бесплодие – это состояние имеется у 30-35% женщин на момент установления диагноза неоплазии. К другим факторам риска можно отнести нереализованную репродуктивную функцию, укорочение сроков лактации (менее полугода), раннее (до 11 лет) менархе, позднее (после 55 лет) наступление постменопаузы, ранний (до 19 лет) или поздний (после 35 лет) возраст первой беременности, аборты.
- Патологии половых органов. Риск атипической пролиферирующей эндометриоидной опухоли значительно повышает овариальный эндометриоз. Гинекологические операции по поводу миомы матки, внематочной беременности и гнойных воспалений придатков могут спровоцировать развитие новообразования ввиду нарушения трофики яичников.
- Эндокринные расстройства. К возникновению овариальных опухолей приводят патологии эндокринных желёз, нарушения метаболизма и нервной регуляции, приём лекарственных препаратов. Факторы риска: гиперандрогения любого генеза, аденома гипофиза, опухоли надпочечников, гипо- и гипертиреоз, тяжёлые повреждения паренхимы печени, заместительная эстрогенотерапия при климаксе, приём контрацептивов с высоким содержанием эстрогенов.
- Инфекции. Считается, что вероятность возникновения опухоли коррелирует с количеством перенесённых аднекситов, хроническим воспалением, особенно вызванных специфическими (передающимися половым путём) инфекционными агентами. Важная роль отводится внутриклеточным микроорганизмам – патогенным типам микоплазмы и уреаплазмы.
К предрасполагающим условиям относятся заболевания и состояния, ослабляющие иммунную реакцию (сахарный диабет, тяжёлые инфекции, отравления), ожирение (в том числе имевшее место в детстве и юношестве), повышенное потребление жира (особенно в молодом возрасте). Возникновение опухолей потенцирует длительный психоэмоциональный стресс.
Патогенез
Патогенетические механизмы заболевания изучены слабо. Пограничные новообразования, как и другие опухоли, начинают развиваться вследствие нарушения регулирования клеточного цикла. Воздействие стимулирующих факторов (гонадотропинов, эстрогенов, провоспалительных цитокинов) запускает процесс пролиферации эпителия. Аномально длительный период стимуляции и нарушения процесса апоптоза обуславливают развитие гиперплазии. Повышается вероятность атипии быстро размножающихся клеток, исходом является возникновение опухоли. Почему в одних случаях формируются доброкачественные и пограничные опухоли, длительно не склонные к малигнизации, а в других – рак, до сих пор неизвестно.
Под вопросом остаётся и природа имплантов: одни клиницисты считают их метастазами пограничной неоплазии, другие – независимыми, развившимися из мультифокусных зачатков очагами опухоли. Большинство исследований свидетельствует об их молекулярно-генетическом сходстве с опухолью яичника, однако в ряде случаев выявляются существенные различия. Интересен тот факт, что при максимальной редукции овариальной опухоли перитонеальные импланты нередко подвергаются полному регрессированию.
Классификация
С учетом гистологического типа выделяют следующие виды пограничных неоплазий: серозную (атипическую пролиферирующую серозную опухоль, неинвазивную высокодифференцированную серозную карциному), муцинозную, эндометриоидную, светлоклеточную, опухоль Бреннера, смешанную. Серозные опухоли чаще наблюдаются у женщин репродуктивного возраста, с частотой 35-45% поражают оба яичника, в 30% распространяются на брюшину, в четверти случаев обнаруживаются инвазивные импланты. При муцинозном типе поражения брюшины встречаемость имплантов составляет 10%. Для прочих гистотипов характерно локализованное одностороннее поражение.
Классификация атипических гиперплазий по степени распространённости и стадиям опухолевого процесса аналогична стадированию инвазивного рака, актуальная (пересмотр 2014 года) версия по FIGO выглядит следующим образом:
Стадия I (T1N0M0). Опухолевый процесс ограничен яичниками.
- Стадия IA (T1aN0M0). Первичный очаг находится в пределах одного яичника. Отсутствуют повреждение его капсулы, поверхностные разрастания, злокачественные клетки в смывах с брюшины.
- Стадия IB (T1bN0M0). В процесс вовлечены оба яичника (критерии поражения аналогичны стадии IA).
- Стадия IC (T1cN0M0). Характеризуется поражением одного или обоих яичников с повреждением их капсулы, наличием разрастаний на поверхности яичника или маточной трубы, опухолевых клеток в смывах из брюшной полости.
Стадия II (T2N0M0). Опухоль распространяется на органы малого таза.
- Стадия IIA (T2aN0M0). Метастазирование в матку, фаллопиеву трубу (трубы).
- Стадия IIB (T2bN0M0). Поражены другие тазовые структуры.
Стадия III (T3N0M0 или T1-3N1M0). Опухоль поражает брюшину за пределами малого таза или (и) регионарные лимфоузлы (необходимо морфологическое подтверждение).
- Стадия IIIA (T1-3N0-1M0). Характеризуется наличием микроскопических имплантов в забрюшинных лимфоузлах и по брюшине.
- Стадия IIIB (T3bN0M0 или T3bN1M0). Макрометастазы в ткани брюшины ≤2 см в наибольшем размере с наличием или отсутствием метастазов в лимфоузлах.
- Стадия IIIC (T3cN0M0 или T3cN1M0). Перитонеальные импланты >2 см с поражением (или без) лимфоузлов, а также капсулы печени, селезёнки без вовлечения паренхимы.
Стадия IV (T1-3N0-1M1). Имеются метастазы в отдалённых органах.
- Стадия IVA (T1-3N0-1M1a). Плевральный выпот с опухолевыми клетками.
- Стадия IVB (T1-3N0-1M1b). Импланты, поражающие отдалённые органы и периферические лимфоузлы.
Симптомы
Симптомы заболевания многообразны и вариабельны. Чаще всего регистрируется болевой синдром – тупые тянущие боли в нижней части живота и области пупка, иррадиирующие в бёдра, голени и поясницу. Общие симптомы включают слабость, недомогание, похудание, быструю утомляемость, потерю работоспособности, нарушение сна и повышение температуры. Со стороны желудочно-кишечного тракта наблюдается тошнота, неприятные ощущения во рту, чувство переполнения желудка при потреблении даже небольших объёмов пищи, отрыжка, рвота, запоры. Со стороны мочевыводящей системы при росте опухоли регистрируются частые позывы, затруднение мочеиспускания. До 37% пограничных новообразований яичников протекает без каких-либо субъективных ощущений.
Осложнения
Основное грозное и наиболее частое осложнение пограничных неоплазий (в основном, серозных) связано с десмоплазией – способностью эпителиальных клеток имплантов воспроизводить соединительную ткань. Результатом этого процесса становятся массивные очаги фиброза в брюшной полости, сдавливающие кишечник, что приводит к необратимым нарушениям его функции и кишечной непроходимости, нередко становящейся причиной гибели больной.
Другим опасным осложнением является малигнизация опухоли или имплантов. Возможны рецидивы со злокачественной трансформацией, характеризующиеся всеми свойствами аденокарциномы – агрессивным местным ростом, высокой вероятностью метастазирования в лимфатические узлы и отдалённые органы. Злокачественное превращение происходит достаточно редко, является причиной летального исхода, связанного с опухолью и её лечением, лишь в 0,7% случаев.
Диагностика
Диагностические исследования назначаются гинекологом или онкогинекологом. Гистологическая верификация диагноза проводится интраоперационно, в ходе лечебного хирургического вмешательства. Важная роль в диагностике принадлежит патоморфологу, поскольку установление гистологического различия между инвазивным раком и атипической гиперплазией нередко представляет затруднения, требует высокой квалификации и профессионального опыта. Дооперационные диагностические мероприятия включают:
- Ультрасонографию. Выполняется абдоминальное и трансвагинальное исследование. УЗИ органов малого таза и брюшной полости позволяет выявить скрытые (непальпируемые) опухоли яичника, диссеминаты брюшины, диафрагмы, печени и селезёнки, а также предположить пограничный риск злокачественности образования.
- Иммунохимический анализ. Повышение уровня онкомаркёров (CA 125, CA 19-9, НЕ-4, РЭА) косвенно свидетельствует о росте опухоли. Значительное увеличение титра CA 125, НЕ-4 характерно для серозных новообразований, повышение CA19-9 – для муцинозных.
Дополнительно может назначаться рентгенография органов грудной полости, КТ и МРТ таза, брюшной полости, колоноскопия, пункционная биопсия дугласова пространства (для исключения рака). Дифференциальная диагностика проводится с первичным и метастатическим овариальным раком, доброкачественными опухолями, ретенционными кистами яичников, опухолями матки (чаще с миомой, саркомой) и кишечника, гнойными воспалениями придатков.
Лечение пограничных опухолей яичников
Единственный метод лечения – хирургический. Поскольку неоплазии во многом схожи со злокачественными новообразованиями, операция должна выполняться онкогинекологом – это позволяет улучшить прогноз, снизить вероятность рецидива. Вмешательство осуществляется через лапаротомический или лапароскопический доступ. Химиотерапия не назначается ввиду неэффективности (возможно, по причине низкой пролиферативной активности таких новообразований), по данным некоторых клинических исследований, ухудшает исход заболевания.
Объём хирургической операции зависит от стадии неоплазии и возраста больной, молодым женщинам по возможности проводится лечение, позволяющее сохранить фертильность. Пациенткам репродуктивного возраста при любой стадии может выполняться резекция яичника (яичников) при условии наличия в нём (них) здоровой ткани. При одностороннем тотальном поражении органа производится односторонняя аднексэктомия, при двустороннем – удаление обоих придатков матки или гистеровариоэктомия. Женщинам, достигшим постменопаузы, при опухолях I-IIIA стадиях с поражением одного яичника проводится односторонняя тубовариоэктомия, при двустороннем поражении – двусторонняя (иногда с удалением матки), при большей распространённости процесса – экстирпация матки с придатками.
В случае поражения брюшины удаляются крупные визуализируемые узлы. Первичная операция обязательно включает хирургическое стадирование для уточнения распространённости процесса и гистологической характеристики имплантов. С этой целью всем больным осуществляется резекция контрлатерального яичника и большого сальника, биопсия брюшины. По результатам гистологического исследования образцов назначается динамическое исследование или повторная операция. При выявлении участков со снижением гистологической дифференцировки – очагов инвазивного роста – применяются протоколы лечения инвазивного рака, включающие химио- и лучевую терапию.
Прогноз и профилактика
Прогноз пограничных опухолей яичника благоприятный. У женщин с первой стадией заболевания пятилетняя выживаемость составляет 99%, десятилетняя – 97%, со второй – 98% и 90% соответственно, с третьей – 96% и 88%, с четвёртой – 77% и 69%. Рецидивы чаще всего возникают через два года после лечения, наблюдаются в 35-50% случаев, после гистеровариоэктомии встречаются вдвое или втрое реже, чем после органосохраняющих операций. Рецидивы без злокачественной трансформации не ухудшают прогноз. Наличие инвазивных имплантов снижает показатель десятилетней выживаемости на 25-30%.
В мероприятия первичной профилактики входит рациональная контрацепция, реализация репродуктивной функции, своевременное лечение гормональных расстройств и воспалительных заболеваний половых органов. Вторичная профилактика заключается в пожизненном наблюдении онкогинеколога с сонографическим и иммунохимическим контролем: в течение 5 лет после операции каждые 3-6 месяцев назначается УЗИ органов брюшной полости и малого таза, анализ опухолево-ассоциированных маркёров, далее эти исследования выполняются один раз ежегодно.

Новообразования в области придатков матки многообразны – в большинстве случаев только после операции по результату гистологического исследования можно исключить злокачественное перерождение. Цистаденома яичника относится к эпителиальным опухолям, часть из которых могут стать причиной для онкологической патологии с неблагоприятным прогнозом, поэтому врач на этапе подготовки к операции всегда подходит к обследованию с позиций онконастороженности.
Варианты доброкачественных новообразований
В зависимости от строения и клеточной структуры эпителиальные опухоли разделяются на следующие основные виды:
- Серозная цистаденома;
- Муцинозная кистома;
- Эндометриоидная болезнь яичников;
- Светлоклеточная опухоль;
- Опухоль Бреннера;
- Смешанный вариант новообразования.
Далеко не всегда на этапе предоперационной подготовки можно точно установить тип новообразования: чаще всего во время хирургического вмешательства при проведении экспресс-биопсии врач сможет точно установить гистологический вариант кистомы.
Самая часто встречающаяся разновидность – серозная цистаденома яичника. Внутренняя поверхность кистомы выстлана нормальным яичниковым эпителием, который вырабатывает жидкий секрет. Основными диагностическими критериями, позволяющими предположить гистотип доброкачественного новообразования, являются:
- гладкостенные;
- односторонние;
- однокамерные;
- небольшие по величине (в диаметре не более 30 см);
- жидкое содержимое без плотных включений.
Получив результат ультразвукового сканирования, и основываясь на клинических проявлениях, врач предложит хирургический вариант лечения – только удалив опухоль, можно будет уверенно говорить о доброкачественности процесса. Объем операции при отсутствии подозрений на рак всегда органосохраняющий: вполне достаточно вылущить кисту или произвести частичную резекцию органа.
Вторая по частоте эпителиальная цистаденома яичника – муцинозная кистома. Внутренняя поверхность опухоли выстлана цилиндрическими клетками, которые похожи на цервикальный эпителий шейки матки, вырабатывающий густую слизь. Основными особенностями муцинозной цистаденомы яичника являются:
- бугристая поверхность;
- многокамерность;
- средние и большие по размеру (могут достигать 50 см в диаметре);
- густое слизеподобное содержимое.
- гладкие стенки внутренней поверхности.
Старое название опухоли – псевдомуцинозная цистаденома яичника. Доброкачественность новообразования подтверждается гистологически, что позволяет врачу использовать малотравматичные виды операций.
Эндометриоз, фиброма Бреннера, светлоклеточные и смешанные кистомы встречаются значительно реже. Главная задача врача на этапе обследования и подготовки к хирургической операции максимально точно предположить гистотип опухоли, чтобы выбрать оптимальную тактику лечения.
Пограничные кистомы
Частый вариант опухолевого роста – предраковое состояние, при котором появляются первые признаки обязательного злокачественного перерождения. К пограничным кистомам относятся:
- Серозная папиллярная цистаденома;
- Поверхностная папиллярная опухоль яичника;
- Пограничная папиллярная цистаденома.
Чем раньше выявлен любой из предраковых гистотипов, тем лучше прогноз для лечения цистаденомы яичника: учитывая огромный риск формирования рака яичников, при любой папиллярной цистаденоме необходимо проводить хирургическое вмешательство с обязательным использованием принципов онконастороженности.
Наиболее прогностически благоприятный вариант предрака, серозная папиллярная цистаденома яичника значительно реже перерождается, по сравнению с другими видами пограничных папиллярных новообразований. Предположить вероятность этого гистотипа кистомы можно по следующим признакам:
- однокамерная (реже – двухкамерная);
- средний размер (до 30 см);
- наличие небольшого количества сосочков на внутренней поверхности кисты.
При трансвагинальном ультразвуковом сканировании врач увидит единичные грубые сосочки внутри кистомы, что является первым и важным признаком пограничного по раку состояния. Риск перерождения не велик, но подход к тактике лечения однозначен – опухоль надо удалять с учетом предполагаемого злокачественного роста.
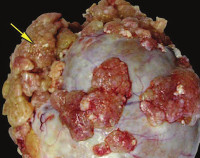
Значительно серьезнее и опаснее ситуация, когда в результате обследования на поверхности кистомы выявлены множественные сосочковые разрастания. Это является признаком активного роста с пролиферацией клеточных элементов. К признакам предракового состояния относятся:
- большое количество мелких сосочков, которые имеют тенденцию к слиянию и формированию структур, схожих с цветной капустой;
- широкое распространение по поверхности кистомы;
- быстрое увеличение размеров кистозного новообразования;
- многокамерность опухоли.
Худший вариант – обнаружение сосочковых разрастаний на соседних органах и брюшном покрове живота. Это указывает на метастатическое распространение предрака, что резко ухудшает прогноз для излечения папиллярной цистаденомы яичника.
Зачастую невозможно выявить момент злокачественного перерождения – пограничная папиллярная цистаденома может за короткий промежуток времени стать раком яичника. Для пограничного предракового состояния характерны:
- обширные размеры сосочковых разрастаний;
- стремительный рост кистомы;
- появление жидкости в животе (асцит).
Важно в максимально короткие сроки провести подготовку и выполнить радикальную операцию, чтобы снизить риск малигнизации. Однако даже при гистологическом подтверждении предопухолевого состояния врач будет проводить послеоперационное лечение с применением методов терапии онкологии яичников.
Злокачественные новообразования
Рак яичников имеет множество гистологических типов. Классификация эпителиальных опухолей включает следующие основные варианты:
- Серозная цистаденокарцинома;
- Поверхностная папиллярная аденокарцинома;
- Муцинозная злокачественная опухоль.
Редко встречающиеся виды (эндометриоидные, светлоклеточные, переходноклеточные, плоскоклеточные и смешанные) обычно являются хирургической находкой – после операции по поводу цистаденокарциномы яичника врач-гистолог находит в удаленной ткани специфические раковые клетки и выдает лечащему врачу заключение о наличии нетипичного гистотипа рака.
Как и в случае с доброкачественной кистой, этот вид опухоли является самым частым (до 60% всех видов эпителиального рака яичников). Серозная цистаденокарцинома яичника может ничем не отличаться от обычной кистомы серозного типа, поэтому в каждом конкретном случае необходимо во время операции по удалению кистозного новообразования в яичнике проводить экспресс-биопсию тканей. Зачастую только по гистологии можно отличить цистаденому от аденокарциномы. Обязательным является оценка дифференцировки клеток – выделяют 3 варианта:
- высокодифференцированный;
- умеренно дифференцированный;
- низкодифференцированный.
Лучший прогноз для цистаденокарциномы с высокой дифференцировкой клеточных структур опухоли.
Наличие разрастаний на наружной поверхности кистомы – это всегда высокий риск папиллярной цистаденокарциномы яичника. Крайне важно не откладывать операцию при цистаденоме яичника, даже если при обследовании не обнаружены сосочки на поверхности кисты: иногда обнаружить папиллярные разрастания можно только во время хирургического вмешательства. Риск папиллярного рака очень высок при наличии следующих признаков:
- большое количество сосочковых структур;
- обширные разрастания;
- наличие метастазов во второй яичник;
- метастатическое поражение соседних тканей и органов.
Необходимо сделать операцию по радикальному удалению кистомы с обязательным проведением комбинированной противоопухолевой терапии.
Малигнизация на основе псевдомуцинозной цистаденомы яичника встречается у 15% женщин, поэтому наличие многокамерной кисты, наполненной слизью, является фактором риска по онкологии. К важным признакам возможного злокачественного перерождения относятся:
- появление болевого синдрома;
- нарушение функции тазовых органов;
- формирование асцита.
При обследовании далеко не всегда можно отличить рак от муцинозной цистаденомы яичника, поэтому врач будет предполагать онкологию при проведении операции по поводу псевдомуцинозного новообразования.
Лечебная тактика
Любой вариант цистаденомы яичника предполагает проведение хирургического вмешательства. Нельзя откладывать или отказываться от операции, чтобы н создавать условий для прогрессирования кистомы. Переход от доброкачественного к пограничному и злокачественному состоянию может занять небольшой промежуток времени (от нескольких недель до 2-3 месяцев), поэтому основное и наиболее эффективное лечение цистаденомы яичника – операция по удалению опухоли. Большое значение для выбора лечебной тактики в послеоперационном периоде имеет гистологический результат – в зависимости от типа новообразования врач предложит следующие варианты:
- врачебное наблюдение до 2-х лет с периодическим проведением обследования;
- однократный курс химиотерапии;
- комбинированную терапию с применением лекарств и лучевого воздействия.
Необходимо точно и аккуратно выполнять назначения специалиста, чтобы предотвратить рецидив опухоли яичника и улучшить прогноз для жизни, особенно на фоне обнаружения рака яичников.
Читайте также:



