Паразиты кисты поджелудочной железы
Разновидности паразитов, обитающих в поджелудочной
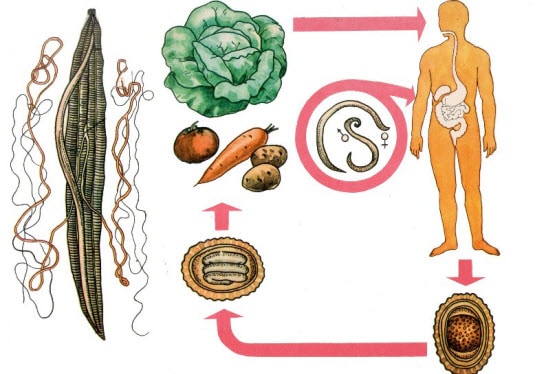
аскариды в поджелудочной железе симптомы
Рассмотрим какие паразиты живут в поджелудочной железе в организме человека? Нанести урон поджелудочной железе могут следующие разновидности гельминтов и червей:
- Аскариды.
- Кошачья двуустка.
- Эхинококки.
- Цепни.
- Стронгилоиды.
Аскариды могут вырастать вплоть до 40 сантиметров в длину. Наиболее свойственное для них место локализации – это тонкий кишечник. В некоторых случаях наблюдаются аскариды в поджелудочной железе, куда они попадают, закупоривая протоки органа. Это, в свою очередь, может стать причиной нарушения функции поджелудочной железы.
Так называемая кошачья двуустка нередко становится виновницей описторхоза, для которого также, как и для аскаридов, характерна закупорка протоков поджелудочной железы. Кошачья двуустка приводит к тому, что секрет выделяется в неподобающих количествах, что становится фактором поражения тканей.
Эхинококки, как можно догадаться по названию, приводят к возникновению заболевания эхинококкоза – паразитарных кист, которые формируются в печени, легких, поджелудочной железе или других тканях и органах. Паразитарная киста в поджелудочной может стать причиной закупорки протоков, и как следствие – панкреатита.
Перед различными видами отряда цепней, как правило, уязвим кишечник. При этом не исключается проникновение плоских червей в поджелудочные протоки, что нарушает функциональность железы.
Круглые черви (Стронгилоиды) отличаются бессимптомным местонахождением во внутренних органах, в том числе и в поджелудочной железе. На протяжении долгого времени они могут не приводить к ухудшению самочувствия.
Не только паразитарные инфекции могут оказывать влияние на работу поджелудочной железы. Негативными факторами, ведущими к развитию заболеваний органа, могут являться бактериальные инфекции, которые вызываются различными микроорганизмами, паразитирующими в ЖКТ:
Лямблии – микроорганизмы, поражающие тонкий кишечник, печень, поджелудочную железу, угнетающие их деятельность;
Микроспоридии, развивающиеся чаще всего из-западения иммунной сопротивляемости организма;
Дизентерийная амеба – это распространенная инфекция, способная спровоцировать гнойный воспалительный процесс;
Основной источник токсоплазмоза, поражающего внутренние органы, в числе которых и поджелудочная железа,– недостаточная обработка мяса.
В силу схожести симптоматики всех паразитарных болезней, поставить точный диагноз и выявить возбудитель можно исключительно после ряда исследований и сдачи лабораторных анализов, по результатам которых лечащий доктор составит индивидуальную схему лечения.
Диагностика паразитарной инфекции
Диагностика паразитов начинается с визита к гастроэнтерологу. В зависимости от его дальнейших рекомендаций может потребоваться обращение к другим специалистам.
эхинококки в поджелудочной железе симптомы
Обязательными являются следующие анализы:
- Исследование крови может подтвердить или опровергнуть присутствие в организме паразитов, а также покажет имеет ли место воспаление.
- Анализ кала укажет на наличие паразитарной инфекции и поможет в установлении разновидности паразитов.
- Иммуноферментный анализ крови призван выявить паразитов. Данное исследование обладает наивысшей точностью. Является достаточно дорогостоящим тестом.
Для того, чтобы точно быть уверенным в диагнозе, врачи рекомендуют проводить каждое из исследований несколько раз. Обязательной является повторная сдача анализов по завершении курса лечения для оценки его эффективности.
Симптоматика паразитарной инфекции
Любое вторжение паразитов вглубь тканей поджелудочной железы, приводит к процессам их воспаления. Проникновение простейших в состоянии яиц и цист во внутреннюю сферу желудка, происходит с плохо термически обработанным мясом. Затем яйца лишаются оболочки, выходя в просвет двенадцатиперстной кишки в форме филярий. Далее, по желчному протоку филярии переходят в желчный пузырь, а уже потом в отделы поджелудочной железы. Каждый этап процесса формирования паразита сопровождают определенные симптомы. Самыми характерными из них является наличие болей и тошноты, возможно рвоты после приема пищи.
Симптоматика развития паразитарной инфекции аналогична любому заболеванию желудочно-кишечного тракта. Процесс угнетения внешнесекреторной функции поджелудочной железы связан с уменьшением объема сока-секрета, выделяющегося в просвет кишечника, что нарушает моторику желудка, приводя к нестабильности показателей рН. В этот момент начинается рост нежелательных бактерий и микроорганизмов, приводящих к дисбактериозу.
Развитие заболеваний связано с возникновением болевого синдрома. Боль отражается в областях левой части тела человека – подреберье, пояснице, грудной клетке, под лопаткой. Также формирование боли может происходить в области под ложечкой. Характер болей различен. От резких опоясывающих приступов, до ноющего постоянного болевого синдрома. Боль может возникнуть и в период обострения, и в стадии ремиссии.
Основные признаки недостаточности, связанные с поджелудочной железой:
- Интоксикация всего человеческого организма, или симптом ферментемии;
- избыток роста бактериальной флоры в тонком кишечнике с развитием дисбактериоза;
- скопление газов, метеоризм, появление отрыжки;
- гипертензия.
Поздняя стадия заболевания, вызванного паразитами, отличается тем, что боли практически все исчезают, но проявляется симптоматика эндокринной недостаточности.
В заключение следует отметить, что паразитарные заболевания поджелудочной железы, во-первых, способны вызвать развитие сахарного диабета. Паразитарные колонии, заселившие просвет тонкого кишечника, питаются сахарозой, добывая ее из пищи, расходуя инсулин, вырабатываемый поджелудочной железой. Организм человека лишается фермента инсулина, что приводит к зависимости получения его извне.
Во-вторых, внедрившиеся в стенки кишечника паразиты вызывают его утолщение и уплотнение тканей стенок протоков, приводящее к их сужению.
В-третьих, в случае перекрывания протока паразитами, возникает воспалительный процесс. К нему, как правило, присоединяются несколько видов бактериальных форм инфекций, вызывающих такое заболевание как Панкреатит.
Симптомы наличия паразитов в поджелудочной железе
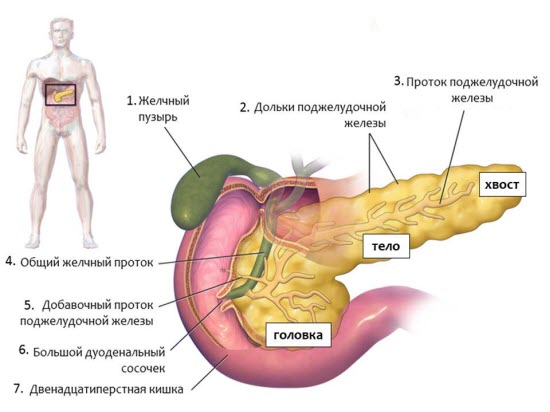
Одновременное наличие следующих симптомов с большой вероятностью указывает на паразитарную инфекцию:
- Пищеварительные расстройства. Диспепсические нарушения: болезненное вздутие живота, поносы или, напротив, запоры, слизистые выделения в каловых массах, рвотные позывы, тошнота.
- Аллергические проявления на кожных покровах. Токсичность паразитов провоцирует кожные реакции – сыпь, зуд, крапивницу.
- Общая слабость, головные боли, повышение температуры тела в пределах 38 градусов, головокружение, озноб, болевые ощущения в мышцах и пр.
Острая фаза симптомов занимает одну-две недели, после чего они начинают сходить на нет, переходя в хроническую стадию. Существует вероятность обострения.Отсутствие признаков недомогания не говорит о том, что паразиты остались в прошлом. Именно в этом и заключается опасность хронической формы заболевания, ведь черви и микроорганизмы продолжают наносить вред организму.
Характерны для паразитов в поджелудочной железе болевые ощущения в правом подреберье, а при осмотре врачом могут наблюдаться увеличенные внутренние органы.
Паразиты в поджелудочной железе встречаются в разы реже, нежели в ЖКТ и печени. Однако, несмотря на это, они представляют не меньшую угрозу. Гельминты и прочие микроорганизмы способны закупорить протоки, привести к дисфункции, спровоцировать воспалительный процесс – панкреатит. Более того, личинки паразитов могут мигрировать, а значит, локализуясь в поджелудочной, они могут распространиться и в другие системы и внутренние органы, как и наоборот.
Разновидности паразитов, обитающих в поджелудочной

аскариды в поджелудочной железе симптомы
Рассмотрим какие паразиты живут в поджелудочной железе в организме человека? Нанести урон поджелудочной железе могут следующие разновидности гельминтов и червей:
- Аскариды.
- Кошачья двуустка.
- Эхинококки.
- Цепни.
- Стронгилоиды.
Аскариды могут вырастать вплоть до 40 сантиметров в длину. Наиболее свойственное для них место локализации – это тонкий кишечник. В некоторых случаях наблюдаются аскариды в поджелудочной железе, куда они попадают, закупоривая протоки органа. Это, в свою очередь, может стать причиной нарушения функции поджелудочной железы.
Так называемая кошачья двуустка нередко становится виновницей описторхоза, для которого также, как и для аскаридов, характерна закупорка протоков поджелудочной железы. Кошачья двуустка приводит к тому, что секрет выделяется в неподобающих количествах, что становится фактором поражения тканей.
Эхинококки, как можно догадаться по названию, приводят к возникновению заболевания эхинококкоза – паразитарных кист, которые формируются в печени, легких, поджелудочной железе или других тканях и органах. Паразитарная киста в поджелудочной может стать причиной закупорки протоков, и как следствие – панкреатита.
Перед различными видами отряда цепней, как правило, уязвим кишечник. При этом не исключается проникновение плоских червей в поджелудочные протоки, что нарушает функциональность железы.
Круглые черви (Стронгилоиды) отличаются бессимптомным местонахождением во внутренних органах, в том числе и в поджелудочной железе. На протяжении долгого времени они могут не приводить к ухудшению самочувствия.
Не только паразитарные инфекции могут оказывать влияние на работу поджелудочной железы. Негативными факторами, ведущими к развитию заболеваний органа, могут являться бактериальные инфекции, которые вызываются различными микроорганизмами, паразитирующими в ЖКТ:
- Лямблии – микроорганизмы, поражающие тонкий кишечник, печень, поджелудочную железу, угнетающие их деятельность;
- Микроспоридии, развивающиеся чаще всего из-западения иммунной сопротивляемости организма;
- Дизентерийная амеба – это распространенная инфекция, способная спровоцировать гнойный воспалительный процесс;
- Основной источник токсоплазмоза, поражающего внутренние органы, в числе которых и поджелудочная железа,– недостаточная обработка мяса.
В силу схожести симптоматики всех паразитарных болезней, поставить точный диагноз и выявить возбудитель можно исключительно после ряда исследований и сдачи лабораторных анализов, по результатам которых лечащий доктор составит индивидуальную схему лечения.
Симптомы наличия паразитов в поджелудочной железе

Одновременное наличие следующих симптомов с большой вероятностью указывает на паразитарную инфекцию:
- Пищеварительные расстройства. Диспепсические нарушения: болезненное вздутие живота, поносы или, напротив, запоры, слизистые выделения в каловых массах, рвотные позывы, тошнота.
- Аллергические проявления на кожных покровах. Токсичность паразитов провоцирует кожные реакции – сыпь, зуд, крапивницу.
- Общая слабость, головные боли, повышение температуры тела в пределах 38 градусов, головокружение, озноб, болевые ощущения в мышцах и пр.
Острая фаза симптомов занимает одну-две недели, после чего они начинают сходить на нет, переходя в хроническую стадию. Существует вероятность обострения.Отсутствие признаков недомогания не говорит о том, что паразиты остались в прошлом. Именно в этом и заключается опасность хронической формы заболевания, ведь черви и микроорганизмы продолжают наносить вред организму.
Характерны для паразитов в поджелудочной железе болевые ощущения в правом подреберье, а при осмотре врачом могут наблюдаться увеличенные внутренние органы.
Диагностика паразитарной инфекции
Диагностика паразитов начинается с визита к гастроэнтерологу. В зависимости от его дальнейших рекомендаций может потребоваться обращение к другим специалистам.

эхинококки в поджелудочной железе симптомы
Обязательными являются следующие анализы:
- Исследование крови может подтвердить или опровергнуть присутствие в организме паразитов, а также покажет имеет ли место воспаление.
- Анализ кала укажет на наличие паразитарной инфекции и поможет в установлении разновидности паразитов.
- Иммуноферментный анализ крови призван выявить паразитов. Данное исследование обладает наивысшей точностью. Является достаточно дорогостоящим тестом.
Для того, чтобы точно быть уверенным в диагнозе, врачи рекомендуют проводить каждое из исследований несколько раз. Обязательной является повторная сдача анализов по завершении курса лечения для оценки его эффективности.
Медикаментозное и народное лечение паразитов в поджелудочной железе
Под лечением подразумевают целый комплекс действий, который состоит из поэтапного приема группы препаратов. Срок лечения может исчисляться, как неделями, так и месяцами.
Обязательным считается соблюдение специализированной диеты, основанной на исключении продуктов с высоким содержанием углеводов, которые, в свою очередь, провоцируют развитие паразитарной инфекции. Акцент рекомендуется сделать на потреблении клетчатки и кисломолочной продукции.
Медикаментозная терапия представлена противогельминтными препаратами:
- Пирантел;
- Декарис;
- Пиперазин и др.
Параллельно с их приемом назначают высокоэффективные антибиотики, базирующиеся на Орнидазоле и Альбендазоле.
Дополняют медикаментозное лечение энтеросорбенты, которые необходимы для восстановления должного всасывания в кишечнике, а также антигистаминные средства, направленные на подавление аллергических проявлений. В ряде случае врач может также выписать гепатопротекторы, показанные при нарушениях в работе печени.
- Отвар из плодов шиповника отлично укрепляет иммунитет. Горсть сушенных плодов залейте стаканом вскипяченной воды. Варите на среднем огне в течение 15 минут. Употребляйте ежедневно по 1 стакану объемом 250 миллилитров.
- Семена тыквы способствуют ускоренному выводу паразитов и улучшают тем самым работу желудочно-кишечного тракта. Натощак утром рекомендуется съедать по горсте сырых просушенных семян. Завтракать нужно не ранее, чем спустя два часа.
Сочетание народных средств и официальной медицины повышает скорость восстановления функции поджелудочной железы и обеспечивает скорейшее избавление от паразитарной инфекции. Запустить рецидив может любая мелочь, поэтому особенно важно тем, кто прежде столкнулся с паразитами, тщательно соблюдать личную гигиену, придерживаться правильного питания и следить за чистотой в помещении.
Эхинококкоз ПЖ имеет два варианта течения — гидатидный (пузырный, однокамерный), вызываемый личиночной стадией цепня Echinococcus granulosus, и альвеолярный (альвеококкоз, многокамерный), вызываемый Echinococcus multiocularis. Заболевание характеризуется образованием кист в ПЖ с медленным ростом. Кисты могут быть одиночными или множественными, уни- или мультилокатизованными, тонко- или толстостенными.
Кисты растут медленно в течение многих лет, могут достигать 40 см в наибольшем измерении (см. рис. 6-5). Гидатидная киста растёт экспансивно, отодвигая ткани соседних органов с развитием в них дистрофических изменений за счёт длительной прогрессирующей компрессии. Альвеококковыс кисты имеют более злокачественное течение, склонны к инфильтрирующему росту.
Эпидемиология
Гидатидная болезнь эндемична для стран Средиземноморья (Северная Италия и Сицилия), Центральной Азии, Дальнего Востока, Северного Кавказа, Западной Сибири, Бурятии, Якутии, Новой Зеландии и стран Латинской Америки. Альвеолярная болезнь, вызываемая Echinococcus multilocularis, эндемична для таких регионов, как Бавария, Аляска. Максимальная заболеваемость эхинококкозом отмечена в Уругвае (32 случая на 100 000 населения в год), в Аргентине (21 случай на 100 000 человек в год) и в Ливии (7,2 случая на 100 000 человек в год).
Наиболее часто эхинококком поражаются печень и лёгкие. Первичное поражение ПЖ эхинококком достаточно редко и составляет 0,25-2% от всех случаев гистологически верифицированного заболевания (табл. 6-1).
Этиология и патогенез
Паразит проникает в ПЖ гематогенным, лимфогенным путём или локально через ГПП. Первичные гидатидные кисты достаточно часто локализуются в теле и хвосте ПЖ. Это объясняет низкую частоту тяжёлых форм ОП, поскольку только очень крупные паразитарные кисты тела и хвоста ПЖ могут вызвать полную обструкцию ГПП за счёт сдавления.
Казуистически редко встречается внутрипротоковая локализация паразитарной кисты. Паразитарная киста, расположенная в хвосте ПЖ, при сдавлении селезеночной вены может привести к портальной гипертензии. Среди известных осложнений эхинококкоза ПЖ отмечены спонтанный разрыв кисты в брюшную полость и нагноение кисты с формированием абсцесса.
Клиническая картина
Клинические проявления зависят от степени сдавления смежных с ПЖ структур, что определяется размерами и анатомической локализацией кисты. При локализации кисты в головке наиболее часто развивается обструкция общего жёлчного протока с механической желтухой; реже регистрируют случаи обструктивного панкреатита. Панкреатит может протекать в виде одной атаки или серии острых атак вплоть до момента полного блока и панкреонекроза.
При частичной обструкции формируется ХП, в течение которого также могут быть эпизоды обострений. Длительное персистирование кист, как правило, приводит к развитию ХП даже без клинически выраженного блока протоковой системы ПЖ по аллергическому механизму. Среди других клинических симптомов можно отметить также снижение ИМТ. диспепсический синдром, дискомфорт в животе.
Диагностика
Основные методы первичной диагностики эхинококкоза ПЖ — УЗИ и КТ. Лучевые признаки эхинококкоза — наличие собственно кисты (кист), кальцификация стенок (как правило, тонким слоем), мембраны дочерних кист (см. рис. 6-6).
Косвенным признаком, предполагающим паразитарный характер кисты, считается наличие относительно более толстой и многослойной стенки (по сравнению с цистаденомой). При КТ кальцификация стенки кисты выявляется лучше, чем при УЗИ; этот метод с большей точностью может оценить расположение кисты по отношению к отделам ПЖ и соседним органам. Несмотря на очевидные ультразвуковые и КТ-признаки, окончательная верификация диагноза при помощи данных методов невозможна, поскольку аналогичную картину могут давать более десятка различных кистозных опухолей, а также, дпительно существующие псевдокисты у больных алкогольным ХП.
В установлении диагноза может помочь ЭУС. Однако, несмотря на большую точность метода но сравнению с трансабдоминальным УЗИ, установление диагноза возможно только при дополнительном проведении тонкоигольной биопсии образования ПЖ с последующим цитологическим и/или иммунофлуоресцентным исследованием.
При цитологическом исследовании патогномоничные признаки для эхинококкоза — наличие протосколсксов и фрагментов многослойной стенки кисты. Существенное, ограничение для проведения пункционной биопсии эхинококковых кист — высокий риск распространения паразитарной инвазии по пункционному каналу или местно при разрыве кисты.
При постановке диагноза необходимо основываться на данных эпидемиологического анамнеза (пребывание в эндемичных районах), лабораторных данных (высокая стойкая периферическая эози-нофилия, положительные результаты серологических методов — иммунофлуоресцентных и гемагглютининовьтх проб, результатов иммуноблотинга). В ряде случае отмечают умеренный лейкоцитоз, гиперамилаземию, гипокальциемию. Положительные результаты иммуноферментного анализа с эхинококковыми антигенами регистрируют более чем у 85% заражённых пациентов.
Следует подчеркнуть, что диагноз гидатидной кисты ПЖ чрезвычайно труден и при отсутствии подозрений на гидатидную болезнь редко устанавливается до лапаротомии. Большинство больных подвергаются хирургическому лечению с предоперационным диагнозом опухоли ПЖ. Интраоперационный маркёр гидатидной кисты — наличие дочерних гидатидных везикул.
Лечение
Наиболее эффективно хирургическое лечение. Основная цель оперативного вмешательства заключается в предотвращении осложнений (разрыв кисты, кровотечение, диссеминация паразитов по брюшине и забрюшинному пространству), уменьшении риска развития ХП, сохранении экзокринной и эндокринной функции ПЖ. Этапы хирургического лечения включают удаление всех элементов кисты, предупреждая диссеминацию и имплантацию эхинококка в близлежащие органы и ткани в результате выхода протосколекса из полости кисты.
Несоблюдение всех необходимых этапов может привести в итоге к рецидиву или прогрессированию (метастазированию) гидатидной болезни. Для предотвращения возможного обсеменения брюшины протосколексами интраоперационно или после пункции и полной аспирации кистозной жидкости в полость кисты вводят гипертонический (3%) раствор хлорида натрия, а также интенсивно промывают этим раствором зону оперативного вмешательства.
При локализации гидатидной кисты в хвосте ПЖ радикальным оперативным вмешательством можно считать дистальную резекцию ПЖ. При локализации кист в головке и теле ПЖ выполняют эвакуацию жидкостного компонента кисты с последующим её вылущиванием. В ряде случаев используют частичную цистэктомию с сохранением одной из стенок кисты и замещением кистозной полости сальником.
В том случае, если киста дренируется через ГПП, в последний должен быть установлен стент с последующим проведением резекции кисты; реже в подобных случаях выполняют цистогастростомию. При невозможности радикального хирургического лечения с паллиативной целью выполняют цистоеюностомию, особенно при гигантских размерах кист. Реже проводят наружное дренирование. При этом в 29% случаев развиваются осложнения в виде наружных панкреатических фистул.
В случае радикально выполненной операции (тотальное удаление кисты) в послеоперационном периоде с целью профилактики рецидива гидатидной болезни всем больным необходимо назначать приём альбендазола в течение 1—2 мес из расчёта 10 мг/кг/сут. При необходимости более длительного лечения проводят курсы по 28 дней с перерывом в 14—28 дней. Если радикальное оперативное вмешательство осуществить не удалось, при неуверенности оперирующего хирурга в радикальности оперативного вмешательства, если интраоперационно имел место разрыв кисты с распространением жидкости на близлежащие ткани, а также при гигантских кистах схема консервативного лечения другая.
Альбендазол назначают в суточной дозе 50 мг/кг курсами по 4 нед с перерывами по 14 дней. Количество курсов определяет врач-ларазитолог (обычно 3—4 курса), оно зависит от состояния больного в динамике, переносимости консервативного лечения, его эффективности, наличия признаков рецидива эхиноккоза. Противогельминтную терапию применяют у больных с кистами небольших размеров, особенно в случае отказа от оперативного лечения или невозможности его выполнения по различным причинам (возраст больного, сопутствующая патология и т.д.).
При радикальном хирургическом вмешательстве контроль над проводимым противопаразитарным лечением осуществляют при помощи серологических методов. При паллиативно выполненном хирургическом лечении важны такие методы контроля состояния больного, как УЗИ и КТ.
Альвеококкоз ПЖ протекает тяжелее, так как паразиту свойственны инфильтрирующий рост и экзогенное размножение почкованием. У человека первичной инвазии подвергается, прежде всего, печень; поражение ПЖ, как правило, вторично.
Паразитарная инфекция вызывается личинкой солитёра Echinococcus multilocularis лисы. Заболевание часто сопровождается абсцессами ПЖ и печени, холангитом и механической желтухой. Узлы альвеококка — очаги продуктивно-некротического воспаления, которые на разрезе имеют ячеистое строение. В толще узла вследствие некротического распада образуются пустоты с гноеподобным, но стерильным содержимым. Растут альвеолярные узлы преимущественно вдоль кровеносных и лимфатических сосудов, жёлчных протоков.
При тонкоигольной аспирации кистозной жидкости можно выявить все патогномоничные признаки альвеококкоза: протосколексы, свободные крючки и фрагменты многослойного слоя капсулы кисты. При серологическом исследовании с использованием ферментной иммуносорбции выявляют большое количество антител. Окончательный диагноз устанавливают при помощи прямой иммунофлюоресценции и ПЦР.
Лечение альвеококкоза только комбинированное — оперативное в сочетании с противопаразитарным средствами (трипафлавин, тэпаль, метиндазол, сарколизин).
Паразиты в поджелудочной, которые представлены гельминтами, членистоногими и простейшими, помимо широко известных болезней, могут причинить непоправимый вред не только самому органу, но и здоровью человека в целом.
От паразитов, живущих в поджелудочной железе (ПЖ), изменяется структура органа, теряются многие функции, нарушаются не только процессы пищеварения, но и происходит изменение метаболизма. При заражении человека глистами панкреатит проявляется как результат гельминтоза.
Какие паразиты могут поражать поджелудочную железу человека?
На человека воздействуют разные патогенные микроорганизмы, попадающие извне: грибы, бактерии, вирусы. Особую опасность представляют паразиты — глисты, простейшие, членистоногие. Они оседают в разных органах, включая поджелудочную железу. Механизм их воздействия разнообразен, поэтому они вызывают патологию разной тяжести.
Попадая в ПЖ, они закупоривают ее протоки, оказывают аллергическое действие на ткани, вызывая резкое нарушение функций и выраженный воспалительный процесс.
Среди гельминтов есть несколько разновидностей, которые чаще всего вызывают у человека глубокие нарушения в поджелудочной железе.
Аскаридоз — наиболее частый гельминтоз, приводящий к поражению ПЖ. Имеет глобальное распространение — в мире насчитывается 1,4 млрд зараженных лиц, и их число прогрессивно растет. При поражении аскаридами, помимо механического фактора (обтурация), на организм действуют аллергенные факторы.
Среди всех паразитов у аскарид (Ascaris lumbricoides – класс нематод, круглые черви) самые сильные аллергены. Попадание аскарид в протоки ПЖ (сначала — в вирсунгов, затем — в средние и мелкие) приводит к нарушению оттока панкреатического содержимого из железы.
Каналы ПЖ блокируются не только многочисленными взрослыми особями, но и скоплением яиц гельминтов. Ферменты поступают в паренхиму, это приводит к самоперевариванию железы и развитию острого панкреатита с некрозом тканей. Помимо этого, в различных органах (чаще всего в легких и печени) в ответ на аллергенное действие гельминта образуются эозинофильные инфильтраты, может развиться отек Квинке, на коже появляется сыпь в виде крапивницы.
Клиническая картина проявляется болевым симптомом и признаками внешнесекреторной недостаточности ПЖ: тошнота, рвота (у 1/3 пациентов аскариды выходят со рвотными массами), панкреатический понос (у 2/3 больных в каловых массах выявляются аскариды). Важным косвенным симптомом панкреатита, ставшим результатом аскаридоза — сильное похудение пациента задолго до появления клиники панкреатита. На аскаридоз, как первопричину панкреатита, указывает желтушность кожных покровов и боли в правом подреберье.
Длительное пребывание в организме аскарид и отсутствие адекватного лечения приводит к развитию абсцессов не только в паренхиме ПЖ, но и в сальниковой сумке. В ткани ПЖ образуются также кисты, как результат нахождения в них аскарид.
У 1/3 пациентов, зараженных описторхозом, выявляют тяжелую патологию ПЖ. Возбудитель описторхоза — кошачья или сибирская двуустка. Эти паразиты вызывают воспаление в тканях желчного пузыря и его протоков, затем проникают в ПЖ. Попадая в вирсунгов панкреатический канал, а затем и в боковые, более мелкие, паразит препятствует выделению поджелудочного сока, ферменты начинают переваривать паренхиму железы. Повреждаются и ацинусы, секретирующие энзимы. И островки Лангерганса, синтезирующие гормоны ПЖ, в том числе и инсулин. Заболевание протекает длительно, гельминт может находиться в организме человека более 20 лет.
Эхинококк нередко обнаруживается в головке ПЖ. Этот гельминт поражает многие органы: печень, селезенку, сердце, легкие, головной мозг. В паренхиме любого из этих органов образуются кисты (иногда гигантских размеров) со скоплением в них большого количества личинок. Если эхинококк поселяется в ПЖ, он сдавливает главный проток железы с развитием хронического воспалительного процесса. Если происходит инфицирование кисты, образуется абсцесс ПЖ. Эхинококкоз протекает в 2 видах:
- однокамерный, или пузырный;
- многокамерный (альвеококкоз).
Однокамерная или многокамерная киста, которая локализуется в головке ПЖ, сдавливает не только вирсунгов, но и общий желчный проток с соответствующей клинической картиной обтурации. Альвеококкоз вызывает более тяжелую патологию, чем при однокамерном эхинококке. Многокамерному свойственен инфильтративный рост и быстрое экзогенное размножение почкованием. Обычно пузыри альвеолярного эхинококка проникают в результате роста в ПЖ из печени, но нередко встречаются изолированные эхинококки.
Сосальщик поджелудочной железы приводит к развитию трематодоза — заболевания, вызываемого особым гельминтом. Его строение напоминает плоского червя, но отличающегося наличием мощной присоски. Помимо нее, у сосальщика есть множество шипов, что облегчает прикрепление к тканям органа хозяина. Трематода, в отличие от других видов сосальщиков, имеет своеобразный жизненный цикл, отличающийся на разных этапах развития. Это заключается в чередовании поколений, способах размножения, строении и конечных хозяевах.
Половозрелый сосальщик всегда поселяется в организме позвоночных животных. Выделяемое им яйцо проходит цикл развития только в воде.
Из яйца появляется личинка (мирацидий), способная к активному движению, поскольку имеет реснички и органы, чувствительные к свету. Благодаря им личинка быстро находит промежуточного хозяина. С этой целью используются фото-, гео-, химотаксис, активное движение. Иногда личинка развивается в яйце. Это повышает ее выживаемость. Попадают яйца или мирацидии без оболочки только в организм брюхоногого моллюска определенного типа, который является промежуточным хозяином. Здесь личинка живет долго, превращается в спороцисту, которая размножается, образуя многочисленные редии. Они также размножаются, образуя церкарии, покидающие моллюск в поисках следующего хозяина. Их большая часть погибает. Отдельные микроорганизмы, нашедшие основного хозяина, оседают в определенном органе, где обитают всю жизнь. Большинство из них поселяются в пищеварительной системе человека, некоторые существуют в легких, другие — в кровеносных сосудах.
Попадание сосальщика в конкретный орган сопровождается тяжелыми интоксикациями и аллергическими реакциями. Диагностика на этом этапе затруднена.
Сосальщики с одним промежуточным хозяином отличаются относительно крупными размерами, обладают одной крупной присоской, функционируют в печени и просвете тонкой кишки крупного домашнего скота и человека. Заражение животных происходит через траву или овощи, которые поливаются прудовой водой. В дальнейшем они сами становятся источником трематодоза для человека. Обычно этим заболеванием страдают жители сельской местности.
Название трематодоз — собирательное, объединяет несколько групп заболеваний, в зависимости от конкретного сосальщика, который их вызвал. В пищеварительном тракте обитают трематоды с одним промежуточным хозяином.
Очень редко в общий проток ПЖ может заползти цепень, местом обитания которого является кишечник. Клиническая картина, которая развивается при поражении любым из многих существующих видов этих гельминтов, напоминает инвазию аскаридами.
Стронгилоидоз развивается в результате поражения очень мелкими нематодами — стронгилоидами. Этот вид гельминтов передвигается по организму на протяжении длительного промежутка времени бессимптомно. Обитает в основном в кишечнике, легких, поджелудочную железу поражает редко. Серьезная патология развивается при сильно ослабленном иммунитете.
Простейшие, поражающие ПЖ, являются более опасным для организма человека. Наиболее часто встречающиеся у человека:
- Малярийный плазмодий: основной орган-мишень — печень, в дальнейшем поражается ПЖ. Развивается острый воспалительный процесс с отеком, кровоизлиянием в ткани. Проявляется симптомами панкреатита.
- Лямблии также поражают тонкий кишечник, они крепятся к слизистой стенки, что приводит к воспалению и атрофии слизистой. При несвоевременной диагностике и отсутствии терапии воспалительный процесс захватывает желудок и ПЖ. Простейшие самостоятельно напрямую проникают в общий желчный и вирсунгов протоки, что препятствует выделению панкреатического сока и вызывает выраженный панкреатит.
- Дизентерийная амеба поражает кишечник, печень и ПЖ, вызывая выраженное гнойное воспаление.
- Токсоплазмы проникают в организм человека с зараженным, плохо обработанным термически мясом. Поражают органы всех систем, в том числе и ПЖ.
- Кокцидии повреждают все пищеварительные органы, вызывая криптоспоридиоз.
- Микроспоридии при сниженном иммунитете вызывают тяжелые патологические изменения в поджелудочной железе.
- Лейшмании передаются малярийными комарами. Патологические воспалительные процессы развиваются во всех органах и системах, и в ПЖ.
Это лишь часть списка простейших, которые приводят к панкреатиту или абсцессу ПЖ. При возникающих симптомах необходимо тщательное обследование для уточнения возбудителя, вызвавшего заболевание.
Причины и способы заражения железы паразитами
Заражение паразитами происходит в основном фекально-оральным путем. Возбудитель попадает в организм через плохо вымытые руки, овощи, фрукты и зелень, плохо обработанное термическим путем мясо. Первоначально попадая в желудок, паразит перемещается в тонкую кишку, общий желчный и панкреатический протоки, оттуда — в ПЖ, желчный пузырь и печень. Каждый этап его миграции по органам сопровождается определенной симптоматикой.
Простейшими человек может заражаться через укус насекомого либо зараженную воду. Это также может произойти через контакт с зараженными животными.
Диагностирование глистов в поджелудочной железе
Жалобы и клинические проявления заражения простейшими схожи. Если в процесс вовлечена ПЖ, это проявляется симптоматикой панкреатита. Но для правильной тактики лечения необходимо точно выяснить причину заболевания. Без лабораторной и инструментальной диагностики уточнить этиологию болезни нельзя.
Для диагностики используются лабораторные методы:
- общий анализ крови: выявляется повышенная СОЭ, лейкоцитоз (это свидетельствует о воспалительном процессе в организме) и эозинофилия — повышенное количество эозинофилов, свидетельствующих в пользу гельминтоза;
- биохимические анализы крови: диастаза, общий, прямой и непрямой билирубин, общий белок и его фракции;
- анализ кала на яйца гельминтов, стронгидоидоз и другие гельминтозы;
- копрограмма, опосредованно подтверждающая наличие панкреатита.
- УЗИ органов брюшной полости и ПЖ (на предмет выявления воспалительных процессов, кист, абсцессов, кальцификатов);
- КТ и МРТ;
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Медикаментозная терапия, дегельминтизация человека
При возможности медикаментозной терапии проводится лечебная дегельминтизация препаратом Вермокс и противопаразитарным — Метронидазолом. Схема, доза, длительность приема каждого средства назначается индивидуально, учитывая возбудителя, рассчитывая дозировку с учетом массы тела, возраста, особенно для ребенка.
Все препараты для лечения гельминтозов или заражения простейшими являются крайне токсичными и назначаются только врачом. Самолечение исключено из-за опасности осложнений.
Помимо этиологического лечения, применяется комплексная симптоматическая терапия. Она включает диету и препараты, которые используются для лечения панкреатита:
- спазмолитики и обезболивающие;
- ферменты;
- ингибиторы протонной помпы;
- дезинтоксикационные препараты;
- десенсибилизирующая терапия;
- витамины и микроэлементы.
В отдельных случаях применяется хирургическое лечение для удаления огромного гельминта (эхинококка, свиного цепня, скопления аскарид) или образовавшейся кисты, абсцесса. В дальнейшем проводится противомикробная, противовоспалительная, антигистаминная, дезинтоксикационная терапия, применяются симптоматические средства индивидуально.
Тыквенное семя — популярное народное средство дегельминтизации: не оказывает токсического влияния, не вызывает никаких побочных эффектов. В тыквенных семенах содержится кукурбитин — растительный яд, действующий только на паразитов. Для организма человека он совершенно безопасен. Влияет на ленточных и круглых червей. Но даже при использовании этого метода необходима консультация врача. Принимать семена необходимо в адекватной дозировке, сыром виде, натощак, с кожурой — в ней содержится действующее вещество. В зависимости от возраста дозировка различна:
- детям 3−4 лет — 75 г;
- детям 10 лет — 150 г;
- взрослым — 300 г.
Через 3−4 часа рекомендуется прием слабительного средства и очистительная клизма.
При невозможности проглотить семечки с кожурой, их измельчают и смешивают с медом. Прием слабительного обязателен, поскольку кукурбитин действует паралитически на отдельные виды гельминтов, благодаря чему они открепляются на некоторое время от стенки кишечника.
- желчнокаменная болезнь (семена оказывают желчегонное действие);
- болезни кишечника и почек;
- гиперчувствительность к компонентам семян.
Возникновение панкреатита из-за гельминтов в кишечнике
Паразиты, попадая в организм и прикрепляясь к клеткам слизистой тонкого кишечника, нарушают его функции. Они питаются витаминами, микроэлементами, белками, попадающими с пищей в организм. Возникает анемия, гиповитаминоз, признаки недостаточности питания, несмотря на хороший аппетит. Снижается иммунитет за счет возникающего дефицита витаминов. Человек часто болеет простудными заболеваниями. Паразиты, проникая в общий желчный и панкреатический протоки, приводят к воспалительному процессу в ПЖ. Это проявляется симптоматикой панкреатита: болью в животе, поносом, рвотой. В рвотных и каловых массах обнаруживаются гельминты.
Профилактика появления паразитов
Профилактика развития паразитарных поражений у человека заключается в соблюдении правил личной гигиены, адекватном хранении и тщательной обработке продуктов питания, раннем обращении к врачу – при первых симптомах болезни.
При обращении за медицинской помощью на начальном этапе прогноз − благоприятный, при позднем визите к специалисту возникают тяжелые осложнения. Владельцам домашних животных необходимо регулярно проводить дегельминтизацию.
Читайте также:

