Папиллярная аденома и рак
Рак щитовидной железы – злокачественное узловое образование, способное образовываться из эпителия, естественно функционирующего в железе.
Рак щитовидной железы составляет более четверти всех злокачественных новообразований в области головы и шеи. За последние десятилетия, по данным ВОЗ, заболеваемость РЩЖ в мире выросла в 2 раза. Рак щитовидной железы ежегодно является причиной смерти 1% всех больных, умирающих от злокачественных опухолей. Среди всех злокачественных новообразований, это заболевание составляет 0.5 — 3.5 %. То есть на 100 000 населения РЩЖ заболевают в среднем 0.5-0.6 мужчин и 1.2-1.6 женщин.
В России самые высокие показатели заболеваемости отмечаются в Брянской области: 4.9 на 100 000 мужчин и 26.3 на 100 000 женщин. Также наиболее неблагополучные районы в отношении заболеваемости РЩЖ — Архангельская, Саратовская, Свердловская и Магаданская области.
Факторы риска развития рака щитовидной железы
Основные факторы риска:
- Йодная недостаточность
- Ионизирующее излучение (Радиация)
- Наследственность (Семейный анамнез)
К факторам риска также относится наличие у пациентов узловых образований в щитовидной железе, т.е. узловые зобы, рецидивирующие их формы, узловые формы хронических тироидитов.
Регионы мира с пониженным содержанием йода в воде и пищевых продуктах, являются эндемичными для узлового зоба, на фоне которого нередко развивается рак щитовидной железы. В Российской Федерации эндемичными районами считаются Алтайский край и республика Адыгея.
С момента обнаружения данного физического явления и до настоящего момента роль этого фактора, как причины развития РЩЖ, резко возросла. Действие данного фактора, прежде всего, связано с попаданием в организм радиоактивных изотопов йода ( 131 I, 125 I). Так, было установлено, что жители Хиросимы и Нагасаки, которые попали под облучение после взрыва атомных бомб, болели раком щитовидной железы в 10 раз чаще, чем остальные японцы.
В России был отмечен резкий рост заболеваемости РЩЖ, особенно у детей, в регионах, которые подверглись радиоактивному загрязнению после аварии на Чернобыльской АЭС, это Брянская, Тульская, Рязанская области.
Риск развития РЩЖ выше в семьях, где отмечались случаи этого заболевания. Наследственная форма рака связана с наследственными синдромами множественной эндокринной неоплазии (МЭН).
Типы рака щитовидной железы
По гистологическим формам классифицируются четыре типа рака щитовидной железы: папиллярный, фолликулярный, медуллярный и анапластический.
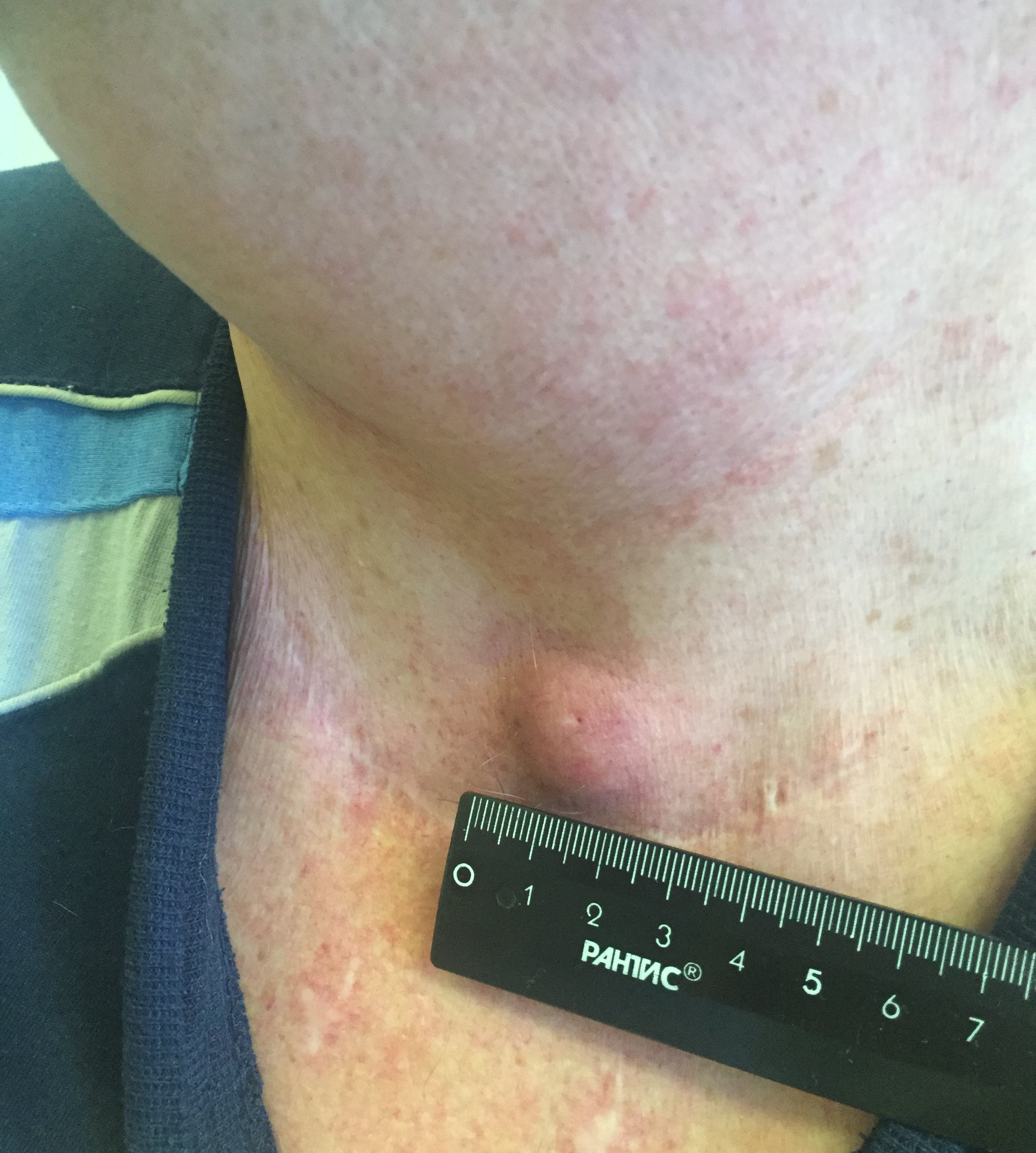
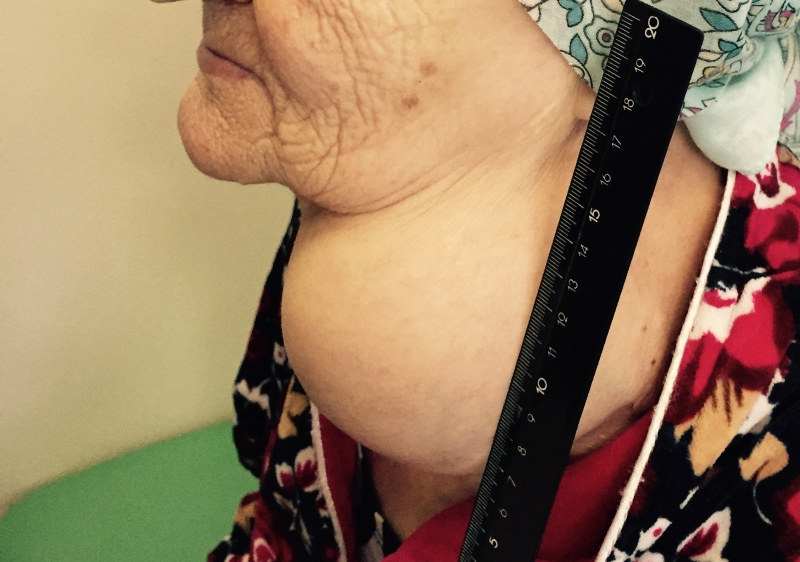
Папиллярный рак — наиболее благоприятный тип. Встречается у детей и взрослых, чаще заболевают в 30-40 лет. Является преобладающей формой РЩЖ у детей. Опухоль чаще возникает в одной из долей и лишь у 10-15% пациентов отмечается двустороннее поражение.
Папиллярная карцинома отличается достаточно медленным ростом. Метастазирует в лимфоузлы шеи, отдаленные метастазы в другие органы наблюдаются редко.
Фолликулярный рак встречается у взрослых с пиком заболеваемости в 50-55-м возрасте. Этот вид опухоли характеризуется медленным ростом. В поздних стадиях образует метастазы в лимфатических узлах шеи, а также в костях, печени и легких. Метастазы фолликулярного рака сохраняют способность захватывать йод и синтезировать тиреоглобулин.
Медуллярный рак может быть как самостоятельным заболеванием, так и компонентом МЭН синдрома. Чаще определяется в пожилой возрастной группе пациентов с узловым зобом. Характеризуется быстрым ростом с инвазией в близлежащие органы и ранним метастазированием.
Анапластический рак чаще возникает у пожилых пациентов с узловым зобом. Его отличает агрессивная форма и раннее метастазирование. Быстрый рост опухолевого узла может приводить к его некротическому распаду, изъязвлению и может служить источником кровотечений.
Гистогенетическая классификация рщж
| ИСТОЧНИК РАЗВИТИЯ | ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА ОПУХОЛИ | |
| доброкачественные | злокачественные | |
| А-клетки | Папиллярная аденома | |
Симптомы
Заболевание может проявляться различными симптомами. Они зависят от стадии, распространенности опухолевого процесса и развившихся осложнений. Небольшие опухоли щитовидной железы обычно не сопровождаются клинической симптоматикой и выявляются случайно при ультразвуковом исследовании. Первой причиной обращения к врачу может послужить увеличение одного шейного лимфатического узла, который при дальнейшем обследовании оказывается метастазом РЩЖ.
Симптомы рака щитовидной железы часто схожи с симптомами простуды, ангины, инфекционных заболеваний:
- Припухлость на шее. Небольшие узлы на шее может выявить только врач, но иногда припухлость можно заметить во время глотания.
- Увеличение шейных лимфоузлов. Однако, этот симптом часто сопровождает простуду или ангину и не связан со злокачественным процессом.
- Изменение тембра голоса. Иногда большой узел щитовидной железы давит на гортань, это может вызвать охриплость.
- Одышка. Причиной может явиться то, что увеличившаяся щитовидная железа вызывает сужение просвета трахеи.
- Затруднение глотания. Также узел щитовидной железы может сдавливать пищевод.
- Боль в шее или горле. Развитие рака щитовидной железы редко вызывает боль, но в сочетании с другими симптомами это сигнал незамедлительно обратиться к врачу.
Большая часть подобных симптомов связана с появлением узла щитовидной железы, который в более чем 95% случаев оказывается доброкачественным. Узлы щитовидной железы довольно частое явление, и в пожилом возрасте риск их появления увеличивается. При обнаружении узелков в области щитовидной железы следует обратиться к врачу.
Диагностика
Ультразвуковая диагностика позволяет обнаружить опухолевые образования от 2-3 мм, определить точное топографическое расположение в железе, визуализировать инвазию капсулы, оценить размеры и состояние лимфатических узлов шеи.
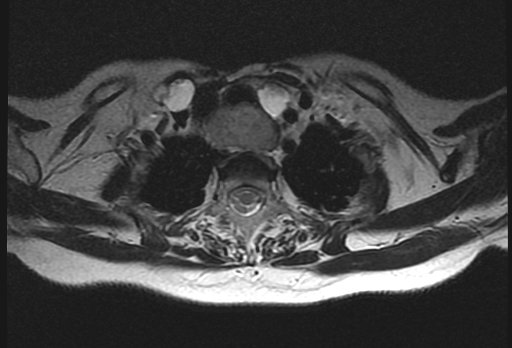
Магнитно-резонансная томография (МРТ) позволяет получить детальную топографо-анатомическую картину опухоли и ее соотношение с органами и структурами шеи. Это необходимо при планировании хирургического лечения в случае инвазии опухоли в соседние структуры.
Компьютерная томография применяется для определения метастатического поражения легких и костей.
Сцинтиграфия щитовидной железы с 125 I, 131 I применяется в основном для выявления остаточной тиреоидной ткани после хирургического лечения, а также для диагностики рецидивов. Она позволяет оценить способность метастазов захватывать йод при планировании радиойодтерапии.
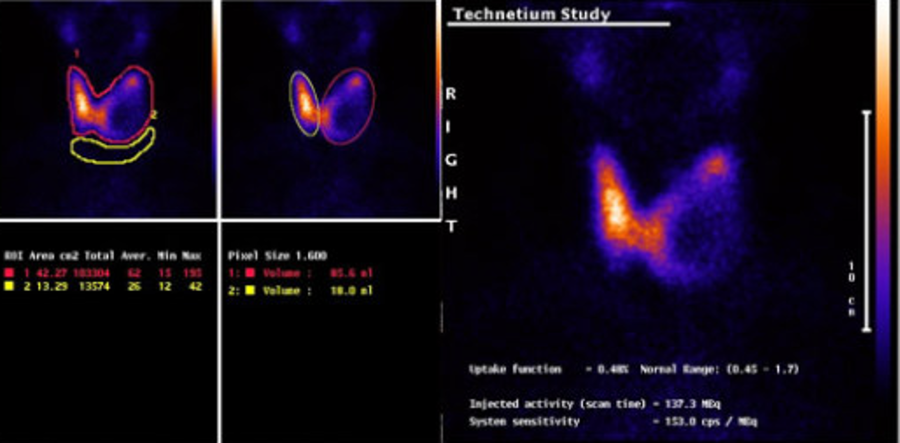
Остеосцинтиргафия позволяет оценить наличие/отсутствие метастатического поражения костей скелета.
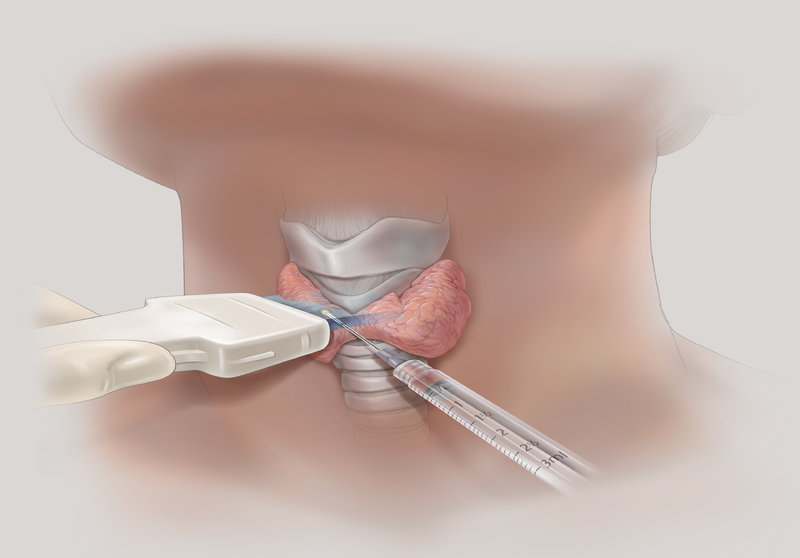
Тонкоигольная аспирационная биопсия выполняется преимущественно под контролем УЗИ, позволяет прицельно получить материал для цитологического исследования, что позволяет в большинстве случаев верифицировать диагноз. ТАБ подозрительных лимфатических узлов дает возможность установить метастатический характер поражения.
Позитронно-эмиссионная томография (ПЭТ) выявляет очаги повышенной метаболической активности, выполняется для диагностики метастазов РЩЖ, не накапливающих йод и не выявляемых при сцинтиграфии.
Кальцитонин: гормон щитовидной железы, вырабатывается С-клетками. (Норма-0-11,5 пг/мл). Значительное повышение уровня гормона наблюдается при медуллярном раке, уровень повышения связан со стадией заболевания и размерами опухоли.
Тиреоглобулин: определение уровня при дифференцированном раке щитовидной железы позволяет контролировать возникновение рецидива опухоли. После тиреоидэктомии уровень тиреоглобулина должен приближаться к нулю.
Стадирование рака щитовидной железы

Лечение
Основной метод лечения больных раком щитовидной железы – хирургическое лечение в сочетании с курсами радиойодтерапии, таргетной терапией и супрессивной гормонотерапией, а также дистанционной гамма-терапией по показаниям.
Объем оперативного вмешательства зависит в первую очередь от стадии заболевания, от того, насколько распространился злокачественный процесс. Кроме того, лечение определяется морфологическим вариантом опухоли и возрастом пациента.
У больных папиллярным и фолликулярным раком при небольших стадиях может выполняться гемитиреоидэктомия — удаление одной доли с оставлением или резекцией перешейка железы. При распространении опухоли (T1-3N0M0) производят тотальное удаление щитовидной железы. На поздних стадиях злокачественного процесса производят экстрафисциальную тотальную тиреоидэктомию с удалением лимфоузлов.
Если диагностирован медуллярный, недифференцированный и папиллярный рак, во всех случаях показано тотальное удаление железы — тиреоидэктомия.
Если лимфатические узлы шеи поражены метастазами, выполненяют шейную лимфаденэктомии, в некоторых случаях — расширенную шейную лимфаденэктомию с резекцией соседних органов и структур, в зависимости от распространенности процесса.
Радиойодтерапия После хирургического лечения пациентам с РПЖ назначают проведение радиойодтерапия для уничтожения возможных микрометастазов и остатков тиреоидной ткани (используется 131 I).
Дистанционная лучевая терапия: стандартом лечения является проведение неоадъювантной (предоперационной) терапии для больных с недифференцированным и плоскоклеточным РЩЖ.
Супрессивная гормональная терапия (СГТ) назначается пациентам с папиллярным и фолликулярным РЩЖ в качестве компонента комплексного лечения после операции, чтобы подавить секрецию тиреотропного гормона (ТТГ).
Химиотерапия показана при медуллярном и недифференцированном РЩЖ.
Таргетная терапия применяется для лечения медуллярного и радиойодрезистентных форм дифференцированного РЩЖ.
Наблюдение и прогноз
Сроки наблюдения
- 1й год после лечения – 1раз в 3 мес
- 2 – 3й год после лечения – 1 раз в 4 мес
- 4 – 5й год после лечения – 1 раз в 6 мес
- 6й и последующие годы после лечения – 1 раз в год
Прогноз
| 5-летняя выживаемость: | 10-летняя выживаемость: | |
| Папиллярный рак | 95,3% | 94,2% |
| Фолликулярный рак | 90,1% | 85,7% |
| Медуллярный рак | 87,8% | 80% |

Папиллярный рак получил свое название из-за особого строения опухоли — она образует сосочковые структуры, в которых имеются соединительнотканные стержни, пронизанные кровеносными и лимфатическими сосудами мелкого калибра. При этом часто зоны папиллярных образований чередуются с зонами солидного или фолликулярного строения. В подавляющем большинстве случаев папиллярный рак поражает щитовидную железу. Реже папиллярные злокачественные новообразования возникают в почках, органах ЖКТ, молочной железе и яичниках.
- Причины возникновения папиллярного рака
- Классификация
- Локализация папиллярного рака
- Симптомы папиллярного рака
- Диагностика папиллярного рака
- Лечение папиллярного рака
- Прогноз при папиллярном раке щитовидной железы
- Профилактика папиллярного рака
- Осложнения папиллярного рака щитовидной железы
Причины возникновения папиллярного рака
Причины возникновения папиллярного рака сложны и многогранны. При этом для разных органов могут быть разные факторы риска. Например, к развитию папиллярного рака щитовидной железы приводят следующие факторы:
- Хроническое воздействие на орган тиреотропного гормона в высоких дозах. Такие состояния наблюдаются при хронических гипертиреозах и при тиреотоксикозе.
- Воздействие ионизирующего излучения, в том числе радиоактивных изотопов йода.
- Наличие доброкачественных новообразований щитовидной железы.
- Дефицит йода.
- Наследственные синдромы — синдром Карни, Каудена, МЭН и др.
Для новообразований других органов может быть своя специфика. Например, папиллярный рак желудка может возникать на фоне полипов, язвенной болезни, инфицирования хеликобактером и др. Рак яичников и молочной железы часто имеет гормональнозависимую природу, при этом новообразования чаще встречаются у нерожавших женщин. Практически для всех локализаций большую роль играют химические канцерогены, курение, неблагоприятная экологическая обстановка, несбалансированное и избыточное питание.
Классификация
Папиллярный рак классифицируют в зависимости от его гистологического варианта, места первичной локализации и стадии заболевания. Ключевое значение имеет первично пораженный орган, поскольку именно от этого будет зависеть гистологический вариант новообразования и прогноз его течения. Что касается стадии заболевания, то здесь учитывается размер опухоли, инвазия в соседние ткани, наличие метастазов в лимфоузлы и отдаленные органы. В целом для каждого органа определены параметры установления стадии рака по системе ТNM (опухоль, лимфогенные и гематогенные метастазы).
Локализация папиллярного рака
Чаще всего папиллярный рак локализуется в щитовидной железе. В других органах он встречается значительно реже. В целом папиллярные новообразования могут развиваться в следующих органах:
- Молочная железа.
- Почки.
- Яичники.
- Кожа.
- Желудок.
- Поджелудочная железа.
Поскольку в подавляющем большинстве случаев локализацией папиллярного рака является именно щитовидная железа, в данной статье рассмотрим данную нозологию.
Симптомы папиллярного рака
На ранних этапах папиллярный рак щитовидной железы не вызывает никаких симптомов. В более позднем периоде могут возникать некоторые признаки, но они неспецифичны и часто присутствуют при других заболеваниях эндокринной системы:
- Наличие узловых образований в органе. Узлы в щитовидной железе еще не являются критерием постановки диагноза, поскольку часто они являются доброкачественными. А вот что должно насторожить, так это возникновение узлов у молодых людей в возрасте до 20 лет, поскольку в этой возрастной группе доброкачественные узловые гиперплазии встречаются редко.
- Лимфаденопатия шейных лимфоузлов (увеличение лимфоузлов). Это также неспецифический признак, поскольку может быть симптомом инфекций верхних дыхательных путей или лимфом.
- Симптомы гипертиреоза: нестабильность настроения, снижение веса, учащенное сердцебиение, повышение аппетита, потливость, слабость и др.
- На распространенных стадиях, когда опухоль выходит за пределы органа, может меняться конфигурация шеи, ее объемы и контуры. Некоторые больные могут отмечать необычные ощущения, например, першение, комок в горле, изменение голоса, затруднение глотания, боль в горле и др.
Все эти симптомы могут быть и при других заболеваниях, поэтому для подтверждения диагноза требуется специальное обследование.
Диагностика папиллярного рака
Для диагностики папиллярного рака применяется ряд специальных тестов:
- Ультразвуковое исследование щитовидной железы. При папиллярном раке будут обнаруживаться узловые новообразования. Заподозрить их злокачественную природу можно по нечеткому контуру и размытым краям.
- Биопсия обнаруженных новообразований. Как правило, для диагностики папиллярного рака используется тонкоигольная аспирационная биопсия, с помощью которой пунктируют узловые новообразования и аспирируют их содержимое. Полученный материал направляется в лабораторию для цитологического исследования. Увеличенные лимфатические узлы также пунктируют. Чтобы результат был максимально достоверным, материал берут из нескольких точек. Если лаборатория выдает неопределенный результат, исследование следует повторить.
- Радиоизотопное сканирование. Это исследование позволяет максимально точно определить объем опухолевой ткани и обнаружить метастазы при их наличии.
- Лабораторные анализы. Всем пациентам, при подозрении на папиллярный рак, назначают анализ на тиреоидные гормоны, а также на тиреоглобулин. При успешном лечении его уровень снижается, а при развитии рецидива или прогрессировании заболевания опять начинает нарастать.
Лечение папиллярного рака
Ключевым моментом в лечении папиллярного рака щитовидной железы является хирургическая операция. Как правило, проводится тотальное удаление органа вместе с капсулой. Также выполняется шейная диссекция, которая подразумевает удаление жировой клетчатки лимфатических узлов. Если рак распространился на окружающие ткани и органы, по возможности проводится их резекция.
Следующим этапом лечения папиллярного рака является радиойодтерапия. Ее суть заключается в следующем — пациент принимает радиоактивный йод, который избирательно аккумулируется в клетках щитовидной железы, в том числе и злокачественных. Это приводит к их локальному облучению и гибели. Перед тем как начинать такую терапию, искусственно создают дефицит йода в организме. Для этого отменяют прием заместительной гормональной тиреоидной терапии на несколько недель и исключают из рациона продукты, богатые йодом (йодированная соль, морепродукты и др).

Кроме того, крайне не рекомендуется в это время проходить компьютерную томографию с контрастированием, поскольку в контрасте содержится йод. На момент начала радиотерапии уровень ТТГ должен превышать 30 мЕд/л. Лечение проводится курсами до полного исчезновения очагов накопления йода и снижения ТГ до 2 нг/л и менее.
И, наконец, заключительным этапом лечения является гормональная терапия. Поскольку при операции полностью удаляется щитовидная железа, продуцировать тиреоидные гормоны просто нечему, и у человека развивается тяжелый гипотиреоз. Чтобы его компенсировать, назначается искусственный гормон, аналогичный тироксину — L-тироксин. Однако его назначают в дозировках, значительно превышающих заместительные уровни гормона. Это необходимо для подавления гормона гипофиза, который стимулирует ткань щитовидной железы, и в том числе злокачественные клетки. Уровень L-тироксина подбирается таким образом, чтобы ТТГ было в пределах 0,05-01 мЕд/л.
Прогноз при папиллярном раке щитовидной железы
Прогноз при папиллярном раке щитовидной железы благоприятный, поскольку эта опухоль является высокодифференцированной. Более чем у 95% пациентов удается добиться полного выздоровления. Однако они вынуждены будут пожизненно принимать искусственный тироксин.
Профилактика папиллярного рака
Профилактика папиллярного рака заключается в следующих мероприятиях:
- Восполнение дефицита йода для людей, проживающих в эндемичный районах. Для этого подходит йодированная соль, увеличение в рационе количества морепродуктов, применение специальных препаратов.
- Своевременное лечение заболеваний щитовидной железы.
- Динамический контроль пациентов из группы риска — лица, проживающие в эндемичной по йод-дефициту районах, лица с обнаруженными узлами в щитовидной железе, пациенты, подвергавшиеся облучению.
Осложнения папиллярного рака щитовидной железы
Осложнения при раке щитовидной железы могут быть связаны с действием опухоли и с лечением заболевания. При прорастании новообразования за пределы органа может происходить поражение органов шеи и головы. При этом отмечается выраженная боль и неврологическая симптоматика. При прорастании в крупные кровеносные сосуды может возникнуть тяжелое кровотечение. Если объем опухоли большой, она может сдавливать пищевод и даже трахею, приводя к нарушению дыхания и прохождению пищевого комка.
Что касается лечения, то как мы уже говорили, удаление щитовидной железы приводит к тяжелому гипотиреозу, который при отсутствии лечения может привести к инвалидизации больного и даже его гибели. Поэтому очень важно принимать L-тироксин.
сайт для специалистов здравоохранения
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
Уважаемый доктора, здравствуйте!
Женщина, 43 года, 52 кг, 160 см
2014 г – по УЗИ узел 7 мм в левой доле ЩЖ, объем щитовидки и пр в норме, ТТГ (сдавала с 2013 года раз в год-полтора) на уровне 2,0 – 2,02 (0,4-4,0), один раз зимой поднимался до 2,8, Т4 в норме, УЗИ затем до 2018 года не делала
04.2018 – рост узла по УЗИ, изоэхогенный узел с гипоэхогенным ободком 8х7х12 мм, кровоток перинодулярный. Общий объем щитовидки 8,9 см, контуры четкие, ровные, кровоток не усилен, симметричен в обеих долях
06.2018 ТАБ – фолликулярная опухоль
05.2019 УЗИ – тот же узел, его размер и пр параметры без изменений. Регионарные лимфоузлы не лоцируются
06.2019 ТАБ – нельзя исключить папиллярный рак ЩЖ, Bethesda 5
14.08.2019 – тиреоидэктомия без иссечения лимфоузлов, больница Иноземцева. По словам хирурга, ничего подозрительного он в них не увидел. Теперь себя сильно ругаю, что упустила этот момент и не обсудила перед операцией (была уверена, что удаление в VI зоне обязательно), но уже что сделано, то сделано.
Макроскопическое описание: правая доля 4х3х1, ткань коричневая мясистого вида без узлов, левая доля 3х2х1 на разрезе узел диаметром 1,5 см буроватого цвета, ткань плотная, с мелкими кальцинатами
Микроскопическое описание: в правой доле ЩЖ макро-нормофолликулярного строения фолликулы с рыхлым коллоидом в просвете. Ткань левой доли обычного строения. Аналогичная ткань левой доли обычного строения с очагом фиброза в межуточной ткани. В левой доле опухоль, построенная из фолликулов, выстланных крупными, светлыми клетками с наличием в ядрах митозов (до 2 в поле зрения). На отдельных участках в области фиброза мелкие псевдососочковые структуры с феноменом притертых стекол в клетках. Множественные мелкие кистозные полости и кровоизлияния. Ткань щитовидной железы с опухолью, состоящей из итичных (так написано – атипичных. ) фолликулов с большим количеством митоза в ядрах. Опухоль не прорастает капсулу. Аналогичная опухоль, отграниченная фиброзной капсулой с атипией в эпителии. По периферии опухоли ткань щитовидной железы с фолликулами нормо-макрофолликулярного строения.
Заключение: атипическая фолликулярная аденома левой доли ЩЖ.
09.2019 Пересмотр стекол в ЭНЦ у Абросимова. Микроскопическое описание: частично инкапсулированный папиллярный рак ЩЖ, онкоцитарный вариант, имеющий сосочковое и фолликулярное строение, на фоне изменений ЩЖ, характерных для коллоидного зоба.
Заключение: ПРЩЖ, онкоцитарный вариант.
Вопросы, что и в какой последовательности делать дальше с учетом изменившегося диагноза.
1. Подбор супрессивной дозы (ТТГ 0,1-0,05, Т4 на верхней границе) с эндокринологом. В больнице назначен L-тироксин 100, принимаю с 15.08. В силу моих 52 кг врач предложила пока дозу не менять, в конце сентября (получится 6 недель) сдать ТТГ и Т4 и посмотреть.
2. Очень надеюсь на ответ Галины Афанасьевны. К кому идти на консультацию(-и), какие еще необходимы исследования и в какие сроки? Хотела бы в ЭНЦ, надо к хирургу? Или раз уже вырезали, то к эндокринологу (к Платоновой – вроде она по диффиренцированному раку?), а к хирургу необходимо только если появляется подозрительный л/узел и в подобных ситуациях? Какие исследования сделать перед визитом – УЗИ, что-то еще?
3. Волнует вопрос с метастазами. Я правильно понимаю, что в какой-то степени картину может прояснить экспертное УЗИ (через сколько его делать – через 2, 3 месяца после операции?) плюс ТГ и АТ ТГ (их оценивать через полгода после тиреоидэктомии)? Что-то еще имеет смысл – КТ, рентген? До операции делала только флюорографию.
4. Нужен ли радиойод? Т е стоит записываться к радиологу и становиться в очередь сейчас, чтобы не терять времени, или в моей ситуации нужно ждать, когда будут известны ТГ и АТ ТГ? Или просто ждать?
5. Какая это классификация по TNM, получается T1NxMx?
Спасибо большое заранее! Просто с оперировавшим хирургом контакт не сложился, в онкодиспансере пациентами с щитовидкой занимается онколог-маммолог, а у районного эндокринолога за всю практику я только вторая пациентка с раком.
В качестве источника эпителиальных опухолевых образований способны выступать А-клетки, иначе фолликулярные, В-клетки, иначе – Ашкенази-Гюртля и С-клетки, иначе – парафолликулярные.
p, blockquote 1,0,0,0,0-->
p, blockquote 2,0,0,0,0-->
Они имеют отличия согласно функциональным, гистохимическим и гистологическим характеристикам. На основе таких клеточных структур образуются аденомы и карциномы.
p, blockquote 3,0,0,0,0-->
Аденома
Аденомой именуются опухолевые образования доброкачественного характера. Непосредственно образование представлена эпителиальной инкапсулированной опухолью.
p, blockquote 4,0,0,0,0-->
Она может возникать у пациентов различных возрастных категорий, в основном – взрослых, которые живут в регионах с нехваткой йода.
p, blockquote 5,0,0,0,0-->
Такие опухоли образуются у представительниц женского пола в 4 раза чаще, по сравнению с мужчинами.
p, blockquote 6,0,0,0,0-->
Доброкачественному новообразованию предшествует завышенная выработка ТТГ на фоне следующих состояний:
p, blockquote 7,0,0,0,0-->
- йодной недостаточности организма,
- расстройствах продуцирования тиреоидных гормонов,
- в случае возникновения гипотиреоидизма.
В структурах новообразования имеются определенные гистологические различия, которые являются основой классификации описываемых доброкачественных опухолей щитовидки.
p, blockquote 8,0,0,0,0--> Для справки! Самым распространенным подвидом аденомы является фолликулярная аденома. Она представлена узловым образованием овальной либо круглой формы с явной капсулой из соединительных тканей.
Аденома щитовидной железы подразделяется на такие варианты:
p, blockquote 9,0,0,0,0-->
- папиллярная аденома,
- аденома на базе клеток Гюртля, иначе – оксифильноклеточная,
- фолликулярная аденома.
В собственную очередь фолликулярная аденома подразделяется на такие виды:
p, blockquote 10,0,0,0,0-->
| Эмбриональная, иначе – трабекулярная. | При таком варианте аденомы отсутствуют фолликулярные образования. |
|---|---|
| Микрофолликуялрная, иначе – фетальная. | Мелкие и крупные кистозно расширенные фолликулы, которые не содержат коллоид. |
| Макрофолликулярная, иначе – коллоидная. | Представлена мелкими и крупными кистозными фолликулами, которые содержат коллоид. |
| Аденома папиллярного типа. | Характеризуется кистозной структурой. В кистах содержится жидкость коричневого цвета и разрастания сосочкового типа. |
| В-клеточная аденома, иначе – Гюртля. | Представлена крупными клетками с эозинофильной цитоплазмой и большим ядром. В фолликулах коллоид отсутствует. |
Аденома развивается медленно, но способна достигать значительных объемов. Она может сдавливать близрасположенные структуры, но не прорастает в них. При длительном присутствии аденомы вероятна малигнизация.
p, blockquote 11,0,0,0,0-->
p, blockquote 12,0,0,0,0-->
Клиническим признаком аденомы выступает узел в щитовидке, имеющий шарообразную форму, четкие границы и гладкую структуру поверхности.
p, blockquote 13,0,1,0,0--> Важно! Множественные аденомы являются редким вариантом, но существует вероятность совокупности зоба, аденомы и карциномы в варианте обособленных узлов.
В случае аденомы работоспособность ЩЖ страдает редко. Единственным исключением является аденома Пламмера, которая провоцирует развитие симптоматики, свойственной тиреотоксикозу.
p, blockquote 14,0,0,0,0-->
Диагноз ставится согласно итогам УЗ-исследования и цитологии. Биоматериал получают при пункции узла.
p, blockquote 15,0,0,0,0-->
В случае аденом малых объемов аспирационная пункционная биопсия выполняется под контролем УЗ-датчика. В 80% вариантов биопсия позволяет отделить аденому от образований злокачественного характера.
p, blockquote 16,0,0,0,0-->
В ходе УЗИ в случае аденомы отображается выраженная капсула, которая окружает узел. При зобе, узловом тиреоидите и карциноме капсула отсутствует.
p, blockquote 17,0,0,0,0-->
В случае аденомы консервативная терапия является мало результативной. В большей части клинических вариантов требуется хирургическое вмешательство.
p, blockquote 18,0,0,0,0-->
Прогноз при аденоме носит благоприятный характер.
p, blockquote 19,0,0,0,0-->
Рак ЩЖ
Карцинома является распространенным поражением щитовидной железы и имеет много гистологических вариантов, которые различаются агрессивностью и разностью прогнозов жизни.
p, blockquote 20,0,0,0,0-->
Вероятность развития карциномы разниться в зависимости от возрастной группы пациента. Это опухолевое образование является редким явлением у пациентов детской возрастной группы.
p, blockquote 21,0,0,0,0-->
Риски развития заболевания повышаются с каждыми последующими 5 годами жизни, в ходе которых происходит перестройка структур железистого органа и изменяется интенсивность работы щитовидки.
p, blockquote 22,0,0,0,0-->
Злокачественное перерождение эпителия щитовидной железы провоцируется воздействием ионизирующего излучения, а также подобным трансформациям способствуют гормональные расстройства.
p, blockquote 23,0,0,0,0-->
Инициировать развитие онкологического процесса могут как внутренние так и внешние негативные факторы.
p, blockquote 24,0,0,0,0-->
Особенная опасность исходит от радионуклидов йода, которые, по аналогии со стабильным йодом, характеризуются накоплением в структурах щитовидки.
p, blockquote 25,0,0,0,0-->
В итоге радиационного воздействия происходит лучевое повреждение структур железистого органа. Под таким негативным воздействиям происходят следующие расстройства:
p, blockquote 26,0,0,0,0-->
- Нарушение продуцирования териоидных биологически активных соединений.
- Наблюдается усиление активности факторов роста и ТТГ.
- Развивается гиперплазия и пролифераты, которые являются отличной основой для доброкачественных и злокачественных опухолевых образований.
Биологический эффект имеет зависимость от следующих факторов:
p, blockquote 27,1,0,0,0-->
- продолжительность воздействия,
- возрастная категория человека,
- доза радиации,
- исходное состояние органа.
Наиболее чувствительными к радиационному воздействию являются пролиферирующие клетки.
p, blockquote 28,0,0,0,0-->
По этой причине радиогенный, иначе – радиоционноиндуцированный, рак наиболее часто возникает среди пациентов детской возрастной группы, а также у людей, живущих в эндемических регионах.
p, blockquote 29,0,0,0,0-->
Злокачественная эпителиальная опухоль характеризуется стадийностью процесса, в который относят и инициацию с промоцией.
p, blockquote 30,0,0,0,0-->
p, blockquote 31,0,0,0,0-->
Инициация – это мутация, а промоция – влияние факторов, которые стимулируют процесс клеточного деления.
p, blockquote 32,0,0,0,0-->
Мутация может провоцироваться канцерогенами – физическими либо химическими, которые взаимодействуют с ДНК клеточных ядер изменяют генкод. Промоторы представлены инсулином и факторами роста.
p, blockquote 33,0,0,0,0--> Для справки! Антагонистами промоторов выступают цитокины, иначе – интерферон, и фактор опухолевого некроза.
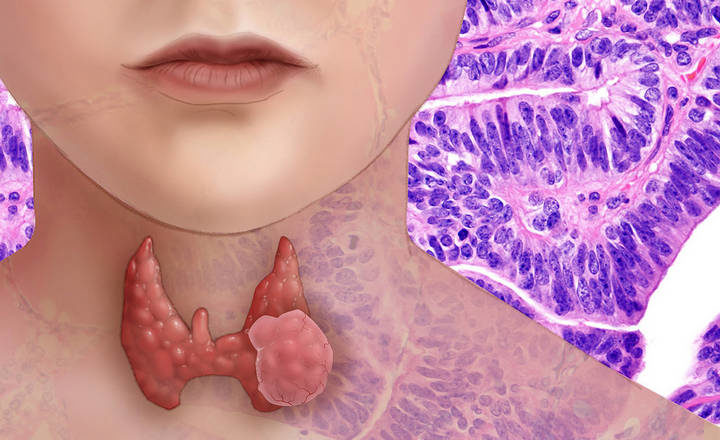
Папиллярная форма рака является наиболее распространенным вариантом онкологического поражения щитовидной железы. Гистологическими признаками папиллярного рака выступают такие:
p, blockquote 34,0,0,0,0-->
- инвазивный тип разрастания клеток,
- сосочковые структуры,
- кистообразный вариант разрастания клеток.
Согласно гистологическим критериям определяются такие подвиды папиллярного рака ЩЖ:
p, blockquote 35,0,0,0,0-->
- исключительно папиллярный рак,
- солидный папиллярный,
- смешанный вариант,
- фолликулярный тип,
- диффузно-склеротический.
В опухолевом образовании нередко выявляются псаммомные тельцы, представленные малыми слоистыми кальцификатами. Они образуются под влиянием некротических преобразований сосочков.
p, blockquote 36,0,0,0,0--> Для справки! Крупные кальцинаты также могут обнаруживаться, но выявляются редко.
Опухолевое образование фолликулярного типа состоит из различной формы и параметров фолликулов.
p, blockquote 37,0,0,0,0-->
Также, фолликулярная опухоль представлена трабекулярными структурами и солидными образованиями из опухолевых клеток.
p, blockquote 38,0,0,0,0-->
Специфическим признаком злокачественного опухолевого образования фолликулярного типа является клеточная инвазия в сосудистый просвет либо капсулу.
p, blockquote 39,0,0,0,0-->
p, blockquote 40,0,0,0,0-->
| веретенообразными, |
|---|
| полигональными, |
| круглыми. |
Цитоплазма опухолевых клеток мелкозерниста, клеточные ядра продолговатые либо округлые.
p, blockquote 41,0,0,1,0-->
В опухолевой строме нередко выявляется амилоид. Фолликулярные летки в структуре опухоли не наблюдаются.
p, blockquote 42,0,0,0,0-->
Для карциномы анапластического типа является характерным явный атипизм, клеточная митотическая активность и полиморфизм.
p, blockquote 43,0,0,0,0-->
Клеточные структуры опухолевого образования могут иметь различный размер и форму.
p, blockquote 44,0,0,0,0-->
Изредка в тканях опузоли выявляются папиллярные либо фолликулярные карциномные очаги. Это указывает на вероятное их перерождение в недифференцированный тип рака.
p, blockquote 45,0,0,0,0-->
Первоисточником опузолевого образования выступает мателпазированный эпителий и остатки эмбрионального щитовидно-язычного протока. Существует 2 варианта плоскоклеточного рака – неороговевающий и ороговевающий.
p, blockquote 46,0,0,0,0-->
Образовавшаяся в ЩЖ карцинома сама собой не исчезает.
p, blockquote 47,0,0,0,0-->
p, blockquote 48,0,0,0,0-->
При условии инфильтрующего типа разрастания она захватывает структуры щитовидки, прорастает в экстратиреоидные ткани и капсулу. Прогрессирование опухолевого процесса также касается и лимфатической системы и кровотока.
p, blockquote 49,0,0,0,0-->
Агрессивность карцином проявляется в гистологических формах различно. При папиллярных, дифференцированных и фолликулярных варианта существует вероятность плавного прогресса злокачественного процесса.
p, blockquote 50,0,0,0,0-->
Стремительное развитие и явные инвазивные характеристики присущи недифференцированному и плоскоклеточному типам онкологии щитовидки.
p, blockquote 51,0,0,0,0-->
Медуллярный вариант рака согласно биологическим характеристикам находится в промежутке между недифференцированными и дифференцированными карциномами.
p, blockquote 52,0,0,0,0-->
Метастазирование нередко происходит в глубокие пара- и претрахеальные и глубокие яремные лимфатические структуры. Редко метастазы обнаруживаются в таких лимфатических узлах:
p, blockquote 53,0,0,0,0-->
- загрудинных,
- предгортанных,
- акцессорных,
- парафарингиальных,
- бокового шейного треугольника.
Гематогенные метастазы в основном локализируются в костных структурах и легких, реже – в прочих органах.
p, blockquote 54,0,0,0,0--> p, blockquote 55,0,0,0,1-->
Интенсивность распространения метастазов увеличивается при понижении дифференциации клеток карциномы и при экстратиреоидной инфильтрации близлежащих тканей.
Читайте также:

