Основные факторы развития рака молочной железы
Опухоль в груди – один из частых вариантов онкологии у женщин. Факторы риска рака молочной железы помогают своевременно выявить предрасположенность к опасной болезни.

Знать факторы риска, чтобы предупредить болезнь
Факторы риска рака молочной железы – основные причины
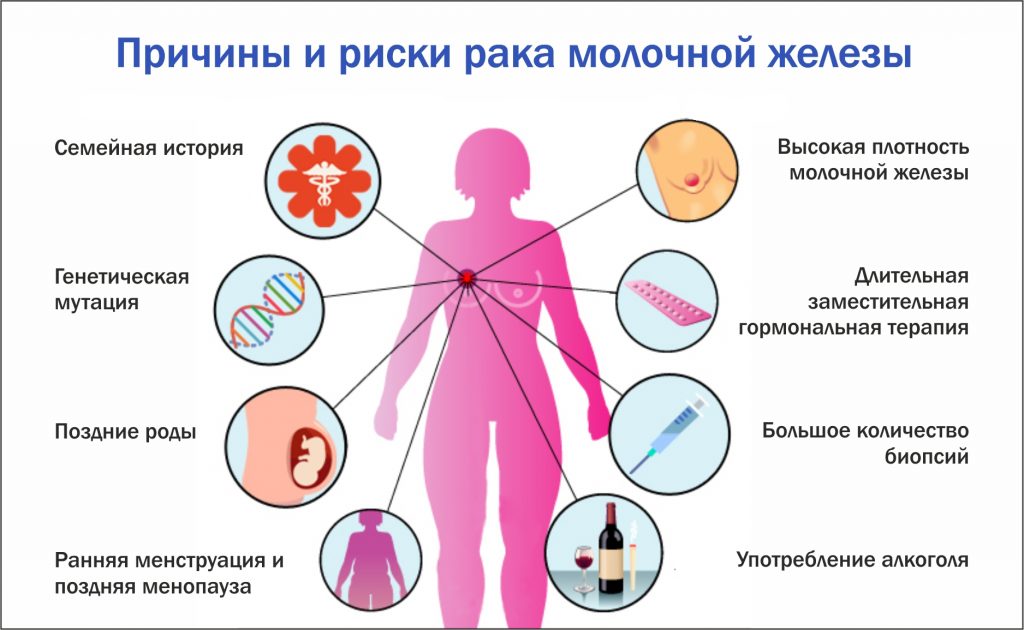
Злокачественное новообразование в железистой ткани груди никогда не возникает неожиданно: в тотальном большинстве случаев у женщины возникают различные изменения и болезни, на фоне которых развивается канцерогенез. Выделяют следующие факторы риска рака молочной железы:
- Эндокринные расстройства, обусловленные внешними или внутренними причинами;
- Наследственная предрасположенность;
- Образ жизни и негативное действие внешних средовых факторов;
- Болезни молочных желез.
Определенную отрицательную роль играет возраст – чем старше женщина, тем вероятность онкологии выше. Крайне опасна ситуация, когда выявлены злокачественные опухоли в яичниках: риск онкологии груди резко возрастает.
Железистая ткань груди гормонозависима: эстрогены провоцируют пролиферацию клеток, а гестагены защищают от злокачественного перерождения. Нарушение гормонального равновесия в сторону гиперэстрогении (увеличение концентрации в крови) стимулирует онкологические процессы. Эндокринные факторы риска рака молочной железы разделяются на 2 вида:
- Внутренние (ранний приход первой в жизни менструации, чересчур поздняя менопауза, отказ от лактации, отсутствие беременностей, поздний возраст первого деторождения, ожирение, эндокринопатии);
- Внешние (неправильный прием гормональных таблеток в климаксе, бесконтрольное использование оральной контрацепции).
Риск онкопатологии в груди крайне высок у женщин, которые сознательно отказались от выполнения репродуктивной функции: когда не было беременностей и кормления грудью, необходимо регулярно проводить обследование молочных желез у врача-маммолога. Прекращение месячных в возрасте 55 лет повышает вероятность рака груди на 10% по сравнению с менопаузой в 45 лет.
Образ жизни может стать провоцирующей причиной онкологии. Выделяют следующие средовые факторы риска рака молочной железы:
- неправильное пищевое поведение (преобладание в рационе мясной и жирной пищи, недостаток овощей и морепродуктов);
- низкая физическая активность (гиподинамия);
- злоупотребление алкоголем;
- воздействие радиации.
У женщин, регулярно выпивающих крепкие спиртные напитки (ежедневно или через день), риск повышается в 2 раза. Железистая ткань груди после 35 лет устойчива к рентгеновским лучам, поэтому можно не опасаться за последствия при ежегодном проведении маммографии (но до 35 лет ММГ делать только по строгим показаниям).
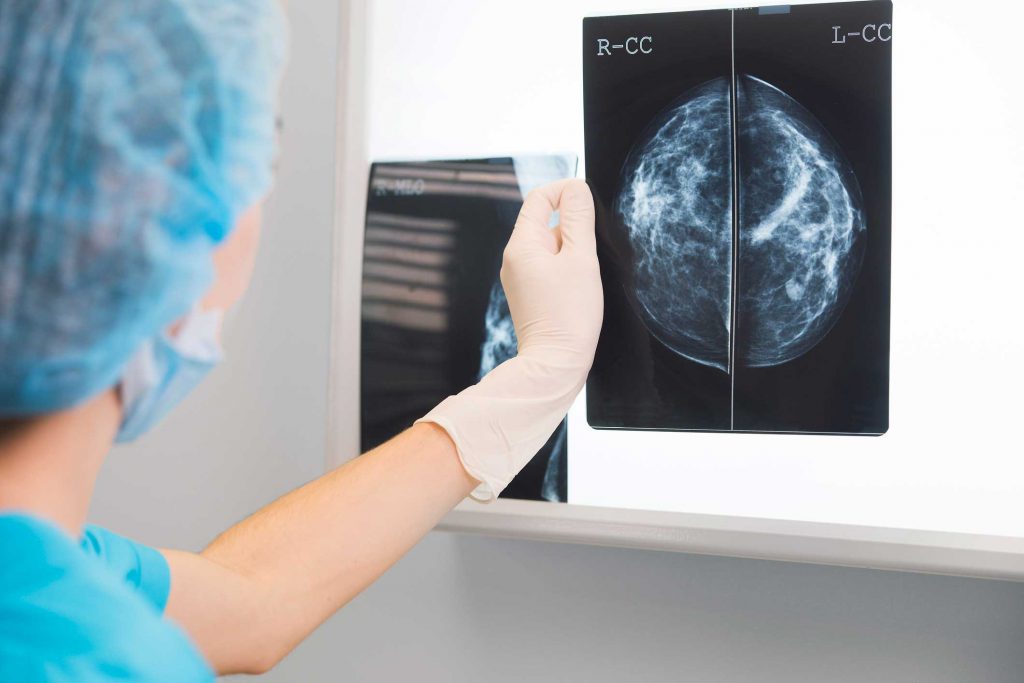
Даже при отсутствии риска ММГ надо делать регулярно
Важнейшие факторы риска рака молочной железы – наследственность, которую можно определить по случаям онкологии груди у близких родственниц. Если в семье есть случаи карциномы желез, то вероятность опасной патологии резко возрастает для всех женщин 1 степени родства (дочь, родная сестра). Когда 2 и более родственницы заболевают, то риск повышается в 10 раз. Оптимально сделать анализ на наличие генов, которые определяют предрасположенность к онкопатологии груди.
Доброкачественные заболевания молочных желез далеко не всегда провоцируют развитие злокачественного новообразования. Не надо опасаться перерождения при выявлении:
- мастита;
- протоковой метаплазии;
- расширенных протоков (эктазия).
Риск возникает на фоне пролиферации в молочных железах (фиброаденома, гиперплазия протокового и долькового эпителия), особенно при выявлении атипических вариантов патологии. В 10 раз увеличивается вероятность возникновения злокачественной неоплазии при раке in situ.
Для каждой женщины можно высчитать индивидуальный риск онкологии груди: систематизировав все факторы риска рака молочной железы, врач определит вероятность обнаружения карциномы и предложит варианты предупреждения злокачественного перерождения.
Несмотря на серьезные успехи в лечении и ранней диагностике этого заболевания, рак молочной железы, к сожалению, остается одним из самых распространенных онкологических заболеваний во всем мире, с неуклонной тенденцией к росту заболеваемости.
Если в 2010 году в России было диагностировано 57 000 больных РМЖ, то уже в 2016 году выявлено более 68 500 новых случаев.
Давайте разберемся в причинах рака молочной железы, что оказывает влияние на риск возникновения этого заболевания, о чем необходимо знать каждой женщине и какие меры профилактики нужно предпринимать.

Гормоны
Большинство факторов риска развития рака связаны с воздействием на ткань молочной железы женского полового гормона — эстрогена. Их активность резко повышается в период полового созревания, поэтому ранняя менструация повышает риск развития рака.
Также факторами риска считаются поздняя менопауза и использование заместительной (менопаузальной) гормональной терапии.
Ожирение
Важным фактором риска является ожирение, особенно после наступления менопаузы. Жировая ткань фактически создает эстрогеноподобные соединения, поэтому избыточный вес увеличивает риск появления рака молочной железы. Более того в последнее время в научной литературе появляются сообщения, что даже у женщин с нормальной массой тела, но при наличии жировой ткани риск остается высоким.
Влияние алкоголя
Даже один бокал крепкого алкоголя в день может увеличить риск рака молочной железы, т.к. алкоголь оказывает пагубное воздействие на печень, а в печени метаболизируется эстроген.
Следует понимать, что ни один из этих факторов риска, связанный с эстрогеном, отдельно значимо не повышает риск возникновения рака. Однако сочетание этих факторов многократно усиливает риск и приводит к появлению рака молочной железы у женщин.
Высокая плотность молочной железы
У женщин с плотной молочной железой рак груди развивается чаще, чем у женщин с менее плотной тканью.
Кроме того, более плотная ткань железы может мешать ранней диагностике при выполнении маммографии: такая ткань на маммограмме выглядит сплошным белым пятном. Поэтому женщинам с плотной молочной железой в дополнение к регулярной маммографии стоит выполнять УЗИ молочной железы (УЗИ с эластографией и эхоконтрастированием). В некоторых случаях предпочтительно выполнение МРТ молочных желез с эхоконтрастированием.
Генетические факторы
У некоторых женщин (менее 1 % населения) риск заболеть раком груди очень высок из-за генетической мутации, которая может быть унаследована от одного из их родителей. Речь идет о наличии мутации в гене BRCA 1\2. Вероятность развития рака в этом случае — 60-80% в течение жизни, часто в молодом возрасте.
Женщины с семейной историей рака молочной железы или яичников со стороны матери или отца могут иметь такую генетическую мутацию, особенно если кто-то из родственников заболел в молодом возрасте (младше 50 лет). При подозрении на наличие мутации необходима обязательная консультация генетика и тестирование на наличие мутации в гене BRCA.
Эти гены особенно распространены в еврейских семьях — евреев ашкенази. Женщинам, с мутацией BRCA1\2, лучше выполнять МРТ молочных желез с контрастированием для скрининга, также МРТ малого таза в дополнение к маммографии и регулярно наблюдаться у онкологов.
Другие факторы риска
Высокий риск у женщин, подвергшихся высокодозной лучевой терапии для лечения заболеваний грудной клетки в раннем возрасте, таких как лимфома Ходжкина. Количество выполненных биопсий повышает риск появления рака молочной железы, особенно в случае наличия атипичных клеток.
Факторы, не влияющие на риск РМЖ
Есть несколько мифов в отношении рака молочной железы, которые необходимо развеять, например:
Не стоит бояться низкодозной радиации от выполнения маммографии, она не оказывает существенного влияния на риск рака молочной железы в сравнении с преимуществом раннего выявления.
Курение, несмотря на очевидный вред для здоровья, существенно не влияет на риск развития этого вида рака.
Женщинам, перенесшим операцию на молочной железе, обычно рекомендуют избегать использования дезодорантов из-за потенциальных проблем после хирургического вмешательства на подмышечных лимфоузлах. Но не из-за наличия рисков — дезодорант не повышает вероятность развития рака молочной железы.
Современные пероральные контрацептивы содержат более низкие уровни гормонов, чем наши собственные, и поэтому не повышают риск РМЖ.
Профилактика
Ежегодная маммография для всех женщин после 40 лет в настоящее время является лучшей стратегией в борьбе с этим грозным заболеванием.
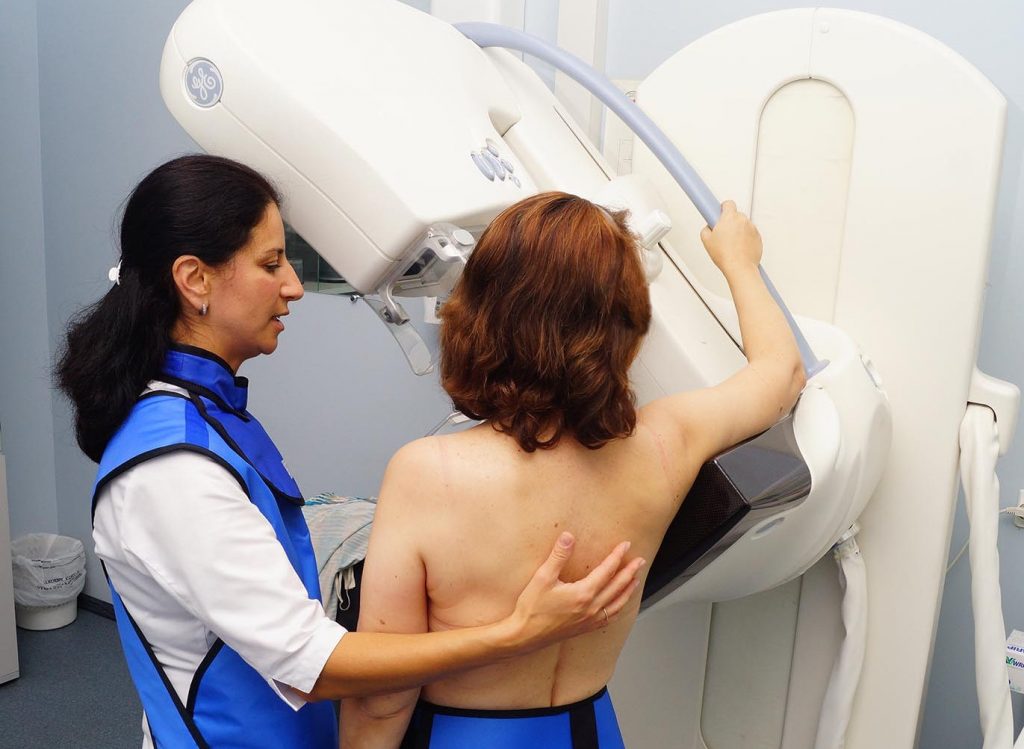
Женщины, у которых в семье имелись случаи заболевания раком молочной железы или яичников, в семьях с известной или подозреваемой генетической мутацией (например, BRCA), с предшествующим облучением груди для лечения других видов рака в молодом возрасте, с предшествующей биопсией молочной железы, и наличием атипичных клеток подвергаются очень высокому риску и должны пройти консультацию специалиста. В таких случаях можно рассматривать назначение лекарственных препаратов для профилактики рака молочной железы.

Авторская публикация:
Воротников Владимир Владимирович
онколог-маммолог, кандидат медицинских наук

15 октября – Всемирный день борьбы с раком груди. Этот вид онкологии у женщин в развитых странах мира является самой частой злокачественной опухолью.
В Краснодарском крае заболеваемость раком молочной железы стоит на первом месте в структуре злокачественных новообразований у женщин.
Сегодня мы не знаем всех причин возникновения рака, но некоторые факторы риска известны. Прежде всего , это предрасположенность к злокачественным новообразованиям молочной железы. Рак молочной железы может встречаться по материнской линии у женщин первой степени родства – от мамы, бабушки, сестры, тетушки. Это отнюдь не значит, что подобное ждет и вас, но вероятность есть, и поэтому вы должны относиться к себе внимательнее, бережнее. Раз в год необходимо посещать врача и раз в месяц проводить самообследование молочных желез.
Конечно, чем старше женщина, тем больше у нее шансов заболеть. Заболеваемость раком молочной железы резко увеличивается после 40 лет, достигая максимума в 55–65 лет. Последнее обстоятельство связано с тем, что в период от 40 до 60 лет в организме женщины происходят существенные гормональные изменения, обусловленные началом развития климакса и наступлением менопаузы. Развитие климакса является нормальным физиологическим процессом, но в этот период происходит определенное снижение возможностей приспособления к новым условиям и устойчивости эндокринной системы к воздействию различных факторов, нарушающих гормональный баланс в организме. Поэтому вероятность развития опухолей молочных желез в этот период возрастает.
Прослеживается связь развития рака молочной железы с нарушением детородной функции (отсутствие или поздняя беременность, самопроизвольные или искусственные аборты, отсутствие или очень короткий период грудного вскармливания ребенка), поздним началом периода полового созревания.
Все гинекологические заболевания – тоже факторы риска появления опухоли молочной железы.
Немаловажную роль играет стресс. Часто именно после него происходит обострение всех форм доброкачественных болезней молочной железы и агрессивно начинается рост онкологической патологии.
Иногда злокачественное новообразование вызывает травма груди. Через много лет вы уже и не помните, что кто-то когда-то нечаянно ударил вас в грудь, но именно в этом месте в дальнейшем может образоваться опухоль. Поэтому старайтесь беречь грудь от всевозможных травм.
Загрязненность окружающей среды токсичными веществами также является фактором риска в развитии злокачественного новообразования. Воздействие ионизирующей радиации может увеличить риск развития рака молочной железы.
В связи с этим чрезвычайно актуальными являются разработка и внедрение в практику профилактических методов, которые позволяют остановить рост заболеваемости.
Важную роль в раннем выявлении рака молочной железы играет самообследование молочных желез. У женщин, владеющих данной методикой, выше медицинская активность и онкологическая настороженность, они чаще обнаруживают у себя опухоли меньшего размера, чем женщины, не обученные этой методике. Самообследование рекомендуется проводить систематически, один раз в месяц, в первую неделю после окончания менструации (в этот период молочная железа физиологически размягчена), а тем, у кого наступила менопауза, каждое первое число месяца. Прежде всего, необходимо обращать внимание на белье (бюстгалтер), нет ли каких-либо пятен на нем. При появлении отделяемого из молочной железы необходимо срочно обратиться к врачу-онкологу.
Осмотр молочных желез производят в двух положениях: стоя и лежа.
Разденьтесь до пояса, встаньте перед зеркалом и внимательно рассмотрите молочные железы – их расположение, увеличение или уменьшение размеров одной железы по отношению к другой.
Заведите руки за голову и еще раз внимательно взгляните, нет ли на коже молочной железы каких-либо втяжений, морщинок, складок, рубчиков, пятен и набуханий, которых раньше не замечали. Повернувшись сначала правым боком, потом левым, осмотрите всю кожу молочных желез. Присмотритесь, насколько одинаковы и симметричны соски и кружки вокруг них – ареолы. Должно насторожить, если один сосок втянут, а другой обычной формы.

Затем лягте на спину, подложив под лопатку обследуемой стороны небольшой валик (свернутое полотенце) или подушечку. Руку на стороне обследуемой молочной железы поднимите и положите на лоб тыльной поверхностью. Благодаря этому молочная железа находится в распластанном на грудной стенке виде и облегчает обследование. Ведите руку нежно, но достаточно настойчиво, чтобы тщательно, не торопясь (по часовой стрелке или против), все проверить. При этом постоянно углубляйтесь пальцами вглубь: не катается ли там что-нибудь жесткое, нет ли каких-то уплотнений, болезненных зон. Теперь переходите к другой груди.
Обязательно надо прощупать подмышечные впадины – левой рукой правую и наоборот. Аккуратно возьмите сосок двумя пальцами – убедитесь, что за ним нет уплотнений. Немного сожмите сосок. Посмотрите, нет ли выделений. Если вы не беременны и не кормите ребенка грудью, выделений быть не должно. Не стоит паниковать и мамам маленьких детей, которым нет трех лет, – после рождения малыша следы лактации могут проявляться на протяжении двух – трех лет (тогда выделения бывают прозрачными либо напоминающие молоко, молозиво). У остальных женщин тревогу должны вызывать выделения любого цвета: прозрачные, белые, сероватые, зеленоватые и особенно – бурые, кровянистые.
Конечно, важно регулярно проводить самообследование. Но самодиагностика не заменяет медицинского обследования, поэтому не надо забывать о регулярных ежегодных визитах к гинекологу или маммологу. Помимо самообследования, раз в год обязателен осмотр у врача-маммолога. Женщинам после 35 лет необходимо делать маммографию. Между 40 и 49 годами маммография делается раз в два года (если врач не порекомендует иную схему), а после 50 лет – каждый год.
Гормональные факторы: аборты, отсутствие беременности и родов, поздние первые роды, различного рода гормональные нарушения, раннее начало менструации, поздняя менопауза.
Наследственные факторы: онкозаболевания у родственников.
Факторы, связанные с образом жизни, а также сопутствующие заболевания, такие как курение, употребление алкоголя, употребление нездоровой пищи, недостаточная физическая активность, избыточный вес, сахарный диабет, гипертоническая болезнь.
Своевременная диагностика, соответствующее лечение на ранних стадиях способствуют выздоровлению, улучшению качества жизни (путем сохранения железы), что немаловажно для современной женщины!
Если есть прощупываемый узел в области молочной железы или подмышечной впадине.
При диффузном уплотнении всей молочной железы.
При отеке, покраснении, болезненности молочной железы, увеличении ее размеров.
При утолщении, втяжении соска, появлении на нем сухих или мокнущих корочек.
При наличии любых изменений в молочной железе или при возникновении ощущений, не свойственных предыдущему самоосмотру, следует немедленно обратиться к врачу. Если медицинский диагноз уже поставлен или вы направлены к врачу-онкологу в онкодиспансер, не переживайте и не отчаивайтесь. Надо вовремя пролечить заболевание. Полноценное обследование и лечение заболеваний молочной железы жители края получают в краевом онкодиспансере по адресу: г. Краснодар, ул. Димитрова, 146. Тел. регистратуры поликлиники +7 (861) 233-66-04.
Не занимайтесь самолечением, обращайтесь к врачу!
Перечислим 8 основных факторов риска, провоцирующих развитие рака молочной железы.

• Возраст
С возрастом увеличивается вероятность заболеть раком. Около 60% злокачественных опухолей молочной железы возникают у женщин старше 60 лет. Наибольший риск заболевания у женщины старше 75 лет.
• Рак молочной железы, излеченный ранее
Самый высокий риск имеют те женщины, которые перенесли рак in situ или инвазивный рак молочной железы. После того как пораженная молочная железа удалена, вероятность развития рака в остающейся молочной железе составляет около 0,5–1% в год.
• Наличие рака молочной железы у членов семьи
Вероятность заболеть раком молочной железы в 2–3 раза выше у женщины, если ее родственница первой степени (мать, сестра, дочь) страдает (страдала) этим заболеванием, но рак молочной железы у более отдаленных родственников (бабушка, тетя, двоюродная сестра) увеличивает риск незначительно. Даже у женщин, близкие родственники которой перенесли рак молочной железы, вероятность его развития составляет не более чем 30% в возрасте до 75 лет.
Недавно были выявлены два отдельных гена рака молочной железы у женщин из двух небольших групп. Если женщина имеет один из этих генов, вероятность появления у нее рака молочной железы очень высока. Однако если у такой женщины рак молочной железы развивается, вероятность ее смерти от него не обязательно выше, чем у любой другой женщины с раком молочной железы. По-видимому, именно присутствием одного из генов рака молочной железы объясняются многократные случаи этого заболевания в некоторых семьях; обычно это несколько женщин в каждом из трех поколений. По данной причине обследование на наличие этих генов не считается необходимым, если у женщины не отягощен анамнез. Вероятность появления рака яичника также повышена в семьях, где женщины имеют один из генов рака молочной железы.
• Предшествующее доброкачественное заболевание молочной железы
Наличие доброкачественного новообразования в молочной железе, по-видимому, повышает вероятность заболеть раком этой железы только у тех женщин, у которых увеличено число молочных протоков. Даже у этих женщин риск является умеренным, если во время биопсии не обнаружена патологическая структура ткани (атипическая гиперплазия) или если не было больных раком молочной железы в семье.
• Первая менструация до 12 лет, менопауза после 55 лет, первая беременность после 30 лет или отсутствие беременностей
Корреляции между первыми тремя факторами и вероятностью заболеть раком молочной железы линейны. Например, чем раньше начинаются менструации, тем больше риск. Вероятность развития рака молочной железы в 2–4 раза больше у женщин, у которых первая менструация произошла до 12 лет, чем у тех, у кого она появилась после 14 лет. Эти факторы, однако, имеют, по-видимому, очень небольшое влияние на возможность заболеть раком молочной железы.
• Длительное использование пероральных контрацептивов или заместительной терапии эстрогеном
В большинстве исследований не выявлено связи между использованием пероральных контрацептивов (противозачаточных средств, принимаемых внутрь) и развитием в дальнейшем рака молочной железы, возможно, за исключением женщин, принимавших их много лет. После менопаузы заместительная терапия эстрогенами длительностью от 10 до 20 лет несколько увеличивает вероятность появления рака. Прием гормональных препаратов в качестве заместительной терапии, в которых комбинируется эстроген с прогестином, может увеличивать риск, но это не вполне доказано.
• Ожирение после менопаузы
Вероятность появления рака молочной железы несколько выше у женщин после менопаузы, страдающих ожирением, но не имеется никаких доказательств, что характер рациона (например, избыток жиров) способствует развитию рака молочной железы. Некоторые исследователи предполагают, что страдающие ожирением женщины, у которых продолжаются менструации, фактически имеют меньшую вероятность развития рака молочной железы.

В ряде случаев онкология молочных желез предстаёт как классическое наследственное заболевание. В этих случаях причины рака груди — это унаследованные мутации в генах, например, в BRCA1 и BRCA2. Но опухоль может появиться, даже если у вас нет семейной истории или вы не являетесь носителем этих мутаций. Существует ряд состояний, например, избыточный вес, длительный прием эстрогенов, при которых накапливаются опасные изменения в ткани молочной железы, что может привести к развитию злокачественной опухоли. Такие тканевые изменения могут наблюдаться и при курение.
Рак молочной железы второй по частоте встречаемости вид рака в мире (после рака лёгкого). Ежегодно в мире регистрироваться 1,7 миллионов новых случаев. Хотя очень редко, но рак груди диагностируются и мужчин (до 1% ). Независимо от того, отягощен ли ваш семейный анамнез или нет, внимание к причинным факторам может помочь предотвратить развитие болезни.
Основные факторы риска
Досконально неизвестно, что является причиной или причинами этих клеточных изменений, тем не менее хорошо определены основные факторы риска развития рака молочной железы. Они могут либо привести к появлению состояния, при котором увеличивается вероятность развития заболевания, либо подавляют способность организма бороться с клетками, которые содержат опасные изменения.
По оценкам, 80 % женщин с диагнозом рак молочной железы — старше 50 лет. Рак груди — это болезнь пожилых людей. Считается, что с возрастом накапливаются изменения в клетках, которые становятся причиной возникновения рака. Кроме того, с возрастом иммунная система теряет способность противостоять раку.
Как ранняя менархе, так и поздняя менопауза увеличивают продолжительность периода менструаций. Чем дольше этот период, тем выше вероятность развития рака молочной железы. Считается, что это связано с гормональными изменениями ( например, периодическое повышение уровня эстрогенов), которые происходят каждый месяц в организме менструирующей женщины.
Исследования доказали, что женщины с плотными тканями груди имеют в 6 раз больше шансов на развитие рака молочной железы. В настоящее время предпринимаются определенные усилия по стандартизации маммографический изменений при плотной груди. Это позволит более точно определять вероятность развития рака
Статья по теме: Стратегия скрининга для женщин, имеющих плотную грудь
Пероральные контрацептивы и заместительная гормональная терапия предусматривает использование эстрогенов и прогестерона. Как показывают исследования, дополнительное введение этих гормонов может повысить риск развития рака молочной железы.
Женщины (и мужчины), которые ранее были пролечены по поводу любого злокачественного заболевания, имеют повышенный риск развития рака груди.
Статья по теме: Рецидив рака груди — почему болезнь возвращается
Более склонны к развитию рака молочной железы те женщины, которые никогда не беременели, а также те, кто заводит детей в более позднем возрасте. Грудное вскармливание снижает риск. Эксперты считают, что эти факторы связаны с защитными эффектами гормональных изменений, возникающих во время беременности и кормления грудью.
Генетика
Если у кого-то из членов семьи (у матери, сестры или дочери) ранее был диагностирован рак молочной железы, то риск развития заболевания увеличивается в 2 раза. Около 20-30% женщин, у которых диагностирован рак груди, имеют семейную историю этого заболевания.
Наследственный рак молочной железы изучен недостаточно, многие вопросы остаются непонятны. Выявлено несколько генов, связанных с этим онкологическим заболеваниям. Однако это не значит, что если они присутствуют, то обязательно должен развиваться рак молочной железы. Кроме того, у многих женщин, у которых выявляются эти гены, семейный анамнез не отягощен.
Статья по теме: Как семейная история влияет на риск рака молочной железы
Наиболее распространенной генетической мутацией является пара генов BRCA, называемая BRCA1 и BRCA2. Существует целый ряд менее известных генов рака молочной железы, которые часто называют не-BRCA генами. Помимо этого, предполагается, что существует и другие гены рака груди, которые на данный момент науке неизвестны.
Если Вы являетесь носителем гена рака груди, то у Вас повышенный риск развития болезни. Когда генетическая предрасположенность сочетается с другими факторами риска, вероятность заболеть существенно увеличивается.
Если у вас есть рак молочной железы в вашей семье, ваш врач может порекомендовать вам пройти генетическое тестирование.
Если Ваш семейный анамнез отягощен, то врач может порекомендовать пройти генетическое тестирование.
Консультацию у врача-генетика можно пройти:
Генетическое тестирование на предрасположенность к развитию рака молочной железы и других онкологических заболеваний можно пройти:
Образа жизни
Не существует верного способа предотвратить возникновение злокачественные опухоли молочной железы. Однако вы можете снизить риски, изменив образ жизни. Некоторые из привычек напрямую связаны с риском возникновения данного заболевания. Если вы пьете, курите или потребляете нездоровую пищу, рассмотрите возможность получения профессиональной помощи, чтобы избавиться от этих вредных привычек.
Факторы риска образа жизни, связанные с раком молочной железы, включают в себя:
- Курение: сигареты содержат ряд химических веществ, многие из которых являются известными канцерогенами. Помимо рака молочной железы, курение сигарет связано с высоким риском развития лёгкий, ротовой полости и гортани, мочевого пузыря
- Употребление алкоголя. Женщина, выпивающая в день от 2 до 5 бокалов вина, увеличивает свой риск заболеть раком молочной железы в 1,5 раза.
- Вес: ожирение является фактором риска рака груди. Во многом это связано с изменением уровня гормонов эстрогена, он синтезируется в клетках жировой ткани.
- Диета: существует множество теорий, касающихся диеты и рака молочной железы. Эксперты предполагают, что некоторые пищевые консерванты и красители являются канцерогенными и могут увеличивать риск всех видов рака, включая рак молочной железы.
Узнайте больше: Ангиосаркома молочной железы.
Соя используется в приготовлении гамбургеров и других заменителей мяса. Относительно популярны традиционные блюда из сои, например, тофу, темпе, мисо и соевый соус. Эксперты до сих пор не определились, какая связь между раком молочной железы и соей. Одни утверждают, что соя может стать причиной рака груди. Другие уверены, что ее можно использовать в качестве профилактического средства от этого онкологического заболевания.
Поэтому лучше по этому вопросу проконсультироваться с врачом. Особенно это будет полезно тем женщинам, у которых отягощен семейный анамнез или присутствуют другие факторы риска.
Статья по теме: Диагностика рака груди
Гинеколог о важности обследования и том, как распознать рак самостоятельно
- 4 октября 2016
- 41095
- 5

Интервью: Карина Сембе
Октябрь — месяц борьбы с раком молочной железы. До 25% всех случаев рака у женщин — это рак груди. В России около 54 000 женщин каждый год слышат этот диагноз. От этого заболевания не застрахована ни одна из нас, и общественная осознанность вокруг проблемы растет с каждым годом: знаменитости принимают участие в благотворительных акциях, женщины, пережившие рак, решаются на фотосъемки и открыто говорят о своей борьбе, а их близкие превращают ежедневную поддержку в социальное высказывание.
В случае выявления рака груди на самых ранних стадиях вероятность выздоровления составляет около 94%, потому крайне важно знать, что это за заболевание и можно ли уменьшить его риск, как распознать рак на ранних стадиях и когда стоит обратиться к доктору. На наши вопросы отвечает врач-гинеколог, кандидат медицинских наук Татьяна Румянцева.
Что такое рак груди
Впрочем, при таком методе диагностики не всегда можно точно сказать, является ли заболевание доброкачественным или требует более пристального внимания. Во многих случаях рекомендуется биопсия — забор небольшого фрагмента тканей молочной железы. Предсказать заранее, как будет вести себя раковая опухоль у конкретной пациентки, тоже практически невозможно. Без применения скрининговых (профилактических) исследований выявление рака груди возможно только на поздних стадиях. Ежегодное обследование не может гарантировать предотвращение заболевания на 100%, зато существенно повысит шанс пациентки на выздоровление за счёт более раннего обнаружения опухоли.
Хотя современные профилактические меры (о них расскажем дальше) позволяют выявить рак груди до появления каких-либо симптомов, встречаются и клинически выраженные формы — от уплотнений и отека железы до втяжения и истончения кожи, покраснений и так далее. В некоторых случаях заболевание распространяется в лимфатические узлы, находящиеся подмышкой или в области ключицы, и вызывает их увеличение или уплотнение еще до того, как опухоль в самой груди вырастет и сможет быть прощупана. Перечисленные симптомы могут обнаруживаться и при доброкачественных образованиях, но в случае появления любого из них необходимо тщательное обследование.
Как свести к минимуму риск заболевания
Сразу отметим, что эти факторы повышают вероятность заболевания, но не вызывают его. У большинства женщин встречается один или два фактора риска рака груди, но у них никогда не будет этого заболевания. И, наоборот, у пациенток с раком груди не оказывается ни одного из известных факторов риска, кроме пола или возраста. Так или иначе, об этих маркерах важно знать всем. Существуют показатели, на которые невозможно повлиять. Помимо пола, это ещё и возраст: чем старше женщина, тем выше риск развития рака груди (примерно 12,5% случаев регистрируется у женщин моложе 45 лет, а после 55 лет — около 66% всех случаев). Средний возраст пациентов-мужчин — 68 лет. У них, помимо общих факторов риска — от семейного анамнеза и мутаций в генах до ожирения или лучевого лечения, — есть и специфические, например синдром Кляйнфельтера и некоторые заболевания яичек.
Наследственность тоже играет роль: 5-10% случаев рака груди связаны с мутациями в генах, наиболее изученные и значимые из которых — BRCA1 и BRCA2. При их обнаружении риск составляет около 50%. Сегодня можно пройти обследования, чтобы выявить мутации в этих генах. Важно помнить, что выявление мутации — это не диагноз, а признак повышенной вероятности развития рака. На это влияет и отягощенный семейный анамнез: если у мамы, сестры или дочери был диагностирован рак груди, риск развития заболевания у женщины удваивается; если болезнь коснулась двух ближайших родственников, риск утраивается. Женщины европеоидной расы наиболее склонны к этому заболеванию. Среди факторов риска и некоторые доброкачественные заболевания молочных желез, и раннее начало менструаций (до 12 лет), и поздняя менопауза (позднее 55 лет). Доказано, что уровень женских половых гормонов эстрогенов и рак молочной железы тесно связаны: чем дольше эстрогены воздействуют на ткань молочной железы и чем выше уровень этих гормонов в крови, тем выше риск рака груди. Более того, эстрогены способны ускорять рост уже появившихся раковых клеток.
Есть и факторы риска, связанные с образом жизни, и на них как раз можно повлиять. Многие из них тоже определяются уровнем выработки эстрогенов. Жировая ткань способна к производству этих гормонов, соответственно, при значительном её количестве в организме усиливается воздействие эстрогенов на ткани — даже после менопаузы, когда яичники прекращают выработку этого гормона. По результатам исследований, отсутствие беременностей и лактации также увеличивает этот показатель. Многие избегают оральных контрацептивов, опасаясь рака, но такая осторожность не совсем оправдана. Если суммировать данные имеющихся исследований, действительно оказывается, что у женщин, принимающих гормональные контрацептивы, риск развития рака груди повышен по сравнению с теми, кто никогда их не принимал. Правда, это повышение незначительно (всего в 1,08 раз), и после прекращения приема контрацептивов риск развития рака груди возвращается к исходному.
Прием гормональных препаратов после менопаузы с целью замещения гормонов, ранее производимых яичниками, тоже несколько увеличивает риск развития рака груди, в то время как прием препаратов эстрогена без прогестерона не повышает шансы заболеть. Кроме того, среди факторов риска злоупотребление алкоголем и низкая физическая активность. В свою очередь, даже небольшие, но регулярные нагрузки благотворно влияют на предрасположенность: например, регулярная ходьба в быстром темпе (всего 75-150 минут в неделю) снижает риск развития рака груди на 18%. Влияние некоторых явлений на развитие рака груди остается неясным: среди них химические канцерогены в косметике или курение. Несмотря на многочисленные исследования, связь этих веществ и рака груди остается предположительной, но не доказанной. Есть и очевидные мифы: применение антиперспирантов, ношение бюстгальтеров с косточками и пуш-апом, медикаментозный аборт, силиконовые имплантаты, загар топлес не приводят к раку молочной железы.
Какие методы профилактики и диагностики самые действенные
Не существует на 100% действенного метода профилактики рака груди, но есть способы снизить риск развития заболевания. Минимизируйте прием алкоголя, употребляйте в большом количестве овощи и фрукты, создайте для себя сбалансированный рацион с ограничением жирного и жареного, следите за его общей калорийностью, чтобы не допускать чрезмерного повышения индекса массы тела. Занимайтесь спортом: 150 минут занятий умеренной интенсивности или 75 минут активных тренировок в неделю помогают снизить риск развития болезни.
Если женщина находится в группе риска, есть несколько способов его снижения. Для начала необходимо проконсультироваться со специалистом, прежде чем решить, какой способ выбрать и есть ли в этом необходимость. Сегодня можно пройти генетическое тестирование, которое по анализу крови определит, есть ли у вас мутации в генах BRCA. Эти мутации не могут появиться или уйти в течение жизни, так что тестирование возможно в любом возрасте, поэтому достаточно однократного анализа. Впрочем, результат генетического тестирования не позволяет сделать однозначного заключения: отсутствие мутации не гарантирует отсутствие рака, как и наличие мутации не гарантирует его развитие.
Существуют гормональные препараты для снижения риска развития рака груди. У них немало побочных эффектов, а потому они должны применяться только в группах очень высокого риска после тщательного обследования и под контролем врачей. Женщины, у которых риск развития рака крайне высок, могут предпочесть мастэктомию (удаление молочной железы) или овариоэктомию (удаление яичников) в качестве профилактической меры: так поступили актриса Анджелина Джоли и журналистка Маша Гессен. У нас был материал об особенностях и подводных камнях этих процедур. Важно понимать, что даже в случае высокого риска не может быть уверенности в том, что у женщины разовьется рак груди, в то время как послеоперационное восстановление и возможные побочные эффекты могут оказаться достаточно тяжелыми как в физиологическом, так и в психологическом смысле. В любом случае решение о проведении подобного вмешательства остается за пациентом и его врачом.
Основные методы обследования молочных желез — маммография, ультразвуковое исследование и магнитно-резонансная томография (МРТ). Маммография — рентген молочных желез — является общепринятым вариантом для раннего обнаружения рака груди и позволяет выявить опухоль еще до того, как он достигнет ощутимых при пальпации размеров. Хотя маммография не обладает стопроцентной чувствительностью, она помогает сократить смертность от рака груди на 15-20%. При проведении маммографии организм подвергается воздействию излучения, однако его доза существенно ниже, чем в стандартных рентгеновских установках, а также почти в 10 раз ниже, чем то излучение, с которым мы сталкиваемся за год своей жизни без каких-либо медицинских вмешательств.
В случае беременности на момент обследования необходимо известить об этом врача: несмотря на то что риск для ребенка минимальный, обычно во время беременности маммографию не проводят. Не планируйте проведение маммографии на неделю перед менструаций, т.к. процедура может доставить дискомфорт, а интерпретация результатов может быть затруднена. Медики также не советуют пользоваться дезодорантом в день проведения процедуры: некоторые из них могут оставлять следы на коже, которые на снимке будут видны как пятна.
Профилактические обследования показаны всем женщинам, вне зависимости от группы риска. Правда, рекомендации относительно частоты обследования расходятся не только в разных странах, но иногда и в пределах одной страны. Так, в США Колледж акушеров-гинекологов (ACOG) рекомендует ежегодное обследование для женщин от 40 лет и старше, в то время как Американским онкологическим сообществом показано ежегодное обследование для женщин 45-54 лет, а для женщин 55 лет и старше — каждые два года. В России этот вопрос регулируется двумя приказами Министерства здравоохранения, и хотя рекомендации в этих документах тоже расходятся, общим остается основной метод профилактического обследования — маммография.
Зачем и как именно нужно самостоятельно обследовать грудь
Примерно в 20% случаев рак груди обнаруживается не при маммографии, а при пальпации (прощупывании) молочной железы самой женщиной или врачом, потому регулярное самостоятельное обследование хорошо бы ввести в привычку каждой из нас. Пальпацию нужно проводить один раз в месяц, оптимальное время для этого — несколько дней после окончания менструации. В это время наименее вероятно наличие отека и болезненности в области груди. После наступления менопаузы удобно выбирать первый или последний день месяца. Важно помнить, что большинство уплотнений в груди — доброкачественные, к тому же плотность и неоднородность ткани может быть разной в разных местах, новые узелки и уплотнения в пределах нормы могут появляться в течение менструального цикла. Внимания требуют те образования, которые прощупываются в течение всего цикла. В любом случае, если вы прощупываете грудь впервые и у вас нет уверенности, нормальны ли ваши ощущения, обязательно обратитесь к специалисту — к маммологу или гинекологу.
Читайте также:

