Опухоли колени и внутри ляшек синие пятна
Когда в организме происходят сбои в работе каких-нибудь внутренних органов, он подает сигналы тревоги в виде клинических проявлений. Появление пятен на ногах похожих на синяки – один из таких симптомов. Они могут иметь разную форму, разные размеры. Опытный врач по этим характеристикам может определить, что послужило причиной патологических изменений. Существует много пусковых механизмов, способных спровоцировать точечные кровоподтеки. Знания о них помогают понимать, как действовать в случае обнаружения гематом.
Причины появления пятен на ногах
В большинстве случаев появление характерных темных пятен на коже связано с получением травм. Любой незначительный удар о твердую поверхность может привести к возникновению болезненного ушиба. Кожный покров на его месте сначала становится красным, потом фиолетовым с синим отливом. Такая окраска указывает на наличие внутреннего кровотечения. Во время удара происходит повреждение целостности мелких сосудов, кровь из которых поступает в мягкие ткани. Таким образом, формируется гематома.
Она постоянно меняет свой цвет. В составе крови есть гемоглобин, который разрушаясь преобразуется в пигменты желчи, биливердин – имеет зеленый оттенок, билирубин – дает желтый оттенок с красным отливом. Эти краски, смешиваясь между собой, образуют типичную для синяка палитру.
Чем ниже образуется на теле травма, тем дольше заживают ушибы, так как давление в русле сосудов ног выше, чем в верхней части тела. Если причиной синяка является ушиб, в течение нескольких дней темное пятно бесследно исчезает. При самопроизвольном проявлении подобных гематом на теле, стоит обратиться к врачу, так как это может быть доказательством развивающихся в организме патологических изменений.
Какие болезни сопровождаются пятнами напоминающими синяки на ногах
Если на коже с постоянной периодичностью образуются гематомы, нужно обращаться за медицинской помощью. Опытный врач идентифицирует причину недомогания по проявлениям других косвенных признаков. Таблица наглядно показывает, о чем могут сигнализировать обозначенные изменения.
Появляться синяки на теле могут при гипертонии, хроническом тонзиллите. Они могут быть косвенными симптомами развития ревматизма и болезней почек. Определить самостоятельно причину дефекта кожи невозможно. Поставить точный диагноз и устранить фактор провокатор может только врач. Причины появления синих пятен устанавливаются на основании клинических признаков. Дифференциальная диагностика помогает отделить синяки, полученные во время ушиба, от гематом, возникших на теле в результате течения какого-либо заболевания.
Особенности лечения
С любой гематомой можно справиться в домашних условиях. Если синяк только что образовался, нужно к нему приложить холод. Он простимулирует сужение сосудов, уменьшит выраженность кровотока, снимет отечность. Подобное лечение будет эффективным только в том случае, если с момента образования синего пятна прошло не более полутора часов.
Важно! При использовании льда не допускать его прямого контакта с кожей и обернуть его в легкую ткань или носовой платочек.

Когда припухлость тканей вокруг синяка спадает, к пятну нужно приложить сухое тепло (мешочек с нагретой солью, вареное яйцо, кусок сложенной в несколько слоев марли, прогретой горячим утюгом). Хорошо помогают рассасывать гематомы теплые компрессы из отвара подорожника или аптечной ромашки. Прогревать места ушибов нужно не менее четырех раз в сутки. Длительность одного сеанса – 15 минут.
Цель местного лечения гематомы – ускорить процесс рассасывания тромбированной крови. Сделать это можно, прикладывая к синяку:
- Компрессы из луковой кашицы и соли. Оба ингредиента смешивают в равных количествах, полученную смесь заворачивают в марлю и прикладывают к поврежденной коже на двадцать минут трижды в день.
- Компрессы из крахмала. Порошок размешивают с водой до консистенции сметаны. Субстанцию прикладывают к больному месту и оставляют на четыре часа. Если на коже синяк появился от удара, вместо крахмала лучше использовать сырой картофель, измельченный на терке.
- Аппликации при помощи свеклы и меда. Овощ предварительно нужно отварить и натереть на терке, смешать его с ложкой жидкого меда. Полученную массу приложить к синяку на три часа. Через два дня он заметно посветлеет.
Также рекомендуется делать обтирания раствором, приготовленным из 9% уксуса (две части), соли (одной части) и пяти капель йода.
Синяки под глазами лучше убирать при помощи примочек из травяных отваров. Для их приготовления нужно использовать подорожник, шалфей, лекарственные ноготки, зверобой.
Средства народной медицины и местную консервативную терапию можно успешно применять для лечения небольших синих пятен. Гематомы, имеющие большую площадь поражения, лечат при помощи оперативных методов. Выбор тактики устранения делается с учетом особенностей клинической картины поражения кожи.
Если врач видит, что кровь внутри гематомы продолжает оставаться в жидком состоянии (свежий синяк), удалить ее из-под кожи он может при помощи пункции – прокола, который осуществляется специальной иглой с широким отверстием. Через него производится отсос выброса.
Свернутую кровь (прошло более пяти дней с момента образования гематомы) врач убирает вскрывая синий участок кожи. Для этих целей он может применить скальпель или лазер. Второй инструмент позволяет выполнить операцию качественно, избежать риски развития кровотечений.
Вскрытие с установлением дренажа выбирается в том случае, если гематома начала гноиться. Во время операции удаляются сгустки крови, и скопившийся гной.
Если синие пятна на коже являются симптомом развития внутреннего заболевания, терапия направляется на его лечение. За помощью к врачу стоит обратиться, когда пятна синего цвета на коже имеют большие размеры и образуют отек, и если гематома появляется на голове или животе.
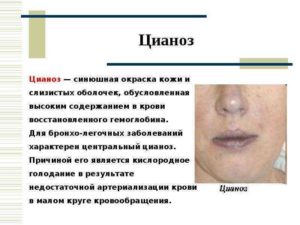
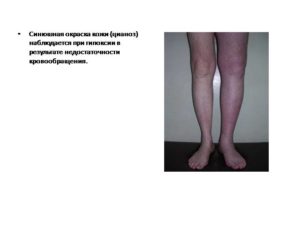
Периферическое проявление посинения проявляется на некоторых слабоокрашенных частях тела, как руки, ноги, нос, уши. Вызывается такое расположение синевы медленным течением крови. Механизм действия таков: артериальная кровь в достатке получает кислород, однако, из-за медленного тока крови внутренние органы выбирают из крови практически все содержание кислорода.
Это обусловлено появлением на синюшных частях тела увеличенного количества гемоглобина восстановленного типа, что и вызывает изменение окраски кожных покровов, оттого и синеют колени ног. Гемоглобин восстановленный, и это надо знать тем, у кого есть такая проблема, считается гемоглобин, потерявший весь кислород в своем содержании, из-за этого капилляры тоже остаются без кислорода, что и становится фактором нездорового кожного цвета.
Какой цианоз стал причиной синевы коленей
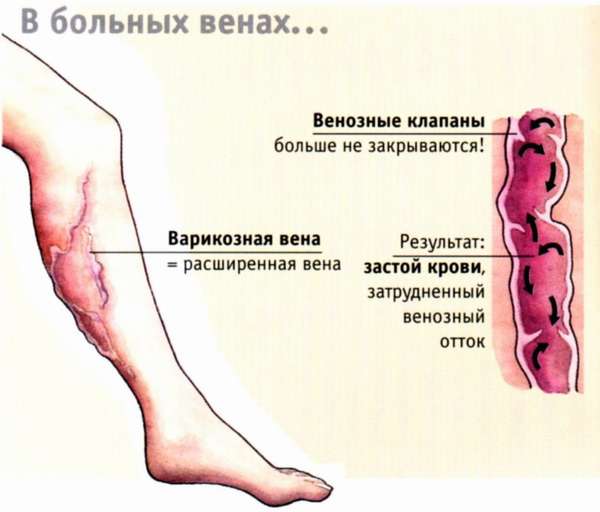
Существует два вида цианоза – центральный и периферический. Когда пациент жалуется на синеву кожи ног, то это периферический цианоз, вызываемый дисфункцией кровообращения на нижних конечностях. Кровь из вен
скапливается в коже по причине расширения в русле вен; редко посинение на ногах бывает обусловлена обычным переохлаждением, когда от холода нарушается циркуляция крови. Причинами того, что посинела коленка, могут быть разные факторы, но у них один корень: нарушение периферического кровообращения.
Центральный цианоз проявляется изменением окраски слизистых и кожных покровов по всему телу. Признаки становятся более выразительными на фоне физических нагрузок, потому что мышцам для нагрузки нужен кислород, а его недостаточно, вот и посинели ноги до колен. Скорее всего, это заболевание легких, однако, причин может быть много, и, чтобы не гадать, и уж тем более, не заниматься самолечением, надо идти на прием к врачу.
Факторы развития цианоза ног:

Вредными привычками увлекаться не стоит по многим причинам, и одна из них – нарушение периферического кровообращения; поэтому с курением и алкоголем лучше расстаться.
Выше вероятность получить цианоз у диабетиков, когда синеет колено с розовой окантовкой; это явный признак комплексного нарушения функций внутренних органов, связанных с кровообращением. Пятна на коже колена с розовой окантовкой свидетельствует об аллергической реакции, лишайных проявлениях на фоне слабого иммунитета. Если пятна шелушатся и зудят, требуется консультация врача-дерматолога.
Причины посинения ног
Синева на ногах чаще всего рассматривается как признак болезней внутренних органов. Цианоз проявляется, когда ухудшается кровообращение из-за сердечной недостаточности. Непосредственно после травм колена синева, естественно, появляется, как следствие вывиха, сильного ушиба, перелома. Но если травмы не было, а ноги синеют, то врачи первым делом предлагают обследовать сердце и лёгкие. С этой целью проводится обширное обследование, по результатам которого выявляется причина такой симптоматики и назначается соответствующее лечение.
Почему синеют ноги:
- как симптом болезни сосудов;
- признак болезни сосудов от холестерина на их стенках;
- симптом болезней позвоночника; остеохондроз поясницы отрицательно влияет на конечности, сдавливаются нервные окончания и сосуды, из-за нарушения тока крови на ногах появляется посинение;
- признак тромбоза, при котором сосуды воспаляются на фоне образования тромбовых бляшек. Как следствие – нарушение оттока крови по венам, застойные явления, синева;
- симптомом ишемии, ухудшается снабжение кровью, возникает риск инфаркта;
- травмы ног. Посинение кожи на ногах глубокое, достигает подкожных покровов, вызвано это кровоизлиянием из-за повреждения сосудов при травмах.
Холестерин – частая причина синевы ног, где бы он ни откладывался, если эта локализация касается периферической нервной системы. Холестериновые отложения приводят к болезни сосудов на периферии. Как следствие, на ногах синеют кожные покровы. Круг замыкается. То есть, синева кожи на ногах является причиной разных заболеваний, локализующихся в периферической нервной системе.
Как лечить синеву кожи
Посещение врача при первом появлении посинения – фактор быстрого выявления причин и скорого выздоровления после адекватного и своевременного лечения. Как при любом заболевании, своевременная терапия останавливает обострение основного заболевания, снимает выраженность последствий, которыми и является посинение на ногах. Эффективность лечения основного заболевания видна, когда уменьшаются его симптомы.
Синеву на ногах традиционно лечат лекарственными препаратами, улучшающими проходимость сосудов. Когда в поликлинике есть кислородные или солевые комнаты, врач обязательно назначает кислородотерапию.
Терапевт в то же время назначает комплексную диагностику, которая отражается в истории болезни пациента. Данные анамнеза врач заполняет по опросу пациента, решает вопрос о необходимости консультации узких специалистов.
Пациент направляется на:
- ЭКГ, эхограмму, чтобы подтвердить или исключить сердечные болезни;
- УЗИ сосудов на ногах, для определения состояния сосудов, исключения наличия тромбоза и варикоза;
- рентгенографию легких, чтобы исключить болезни лёгких;
- рентген при травмах;
- анализ крови.
Важный момент для врача – острота заболевания. Острая фаза болезни наблюдается при патологии легочных артерий, их асфиксии. Когда же у пациента в анамнезе зафиксированы хронические болезни сердца, с их обострением цианоз на ногах проявляется постепенно, по нарастающей.
Профилактика заболевания

Требуется изменить стиль жизни, пересмотреть рацион питания. Грамотно спланированная жизнь уменьшает возможность возникновения многих заболеваний с серьезными последствиями, одним из которых является цианоз нижних конечностей.
Диета при посинении ног – это здоровое питание. Этим все сказано. Будут здоровы все системы в организме.
Требуется знать перечень продуктов для сохранения здоровых ног:
- отрубной хлеб;
- растительное масло;
- свежие фрукты, овощи, зелень;
- крупы овсяная, гречневая;
- ламинария;
- рыбные блюда;
- обезжиренный творог;
- картофель в печеном виде.
Синяк – классическое последствие травмы мягких тканей при ушибе, вывихе или переломе. Никого не удивит особенно, если он красуется на детских коленках – ведь малыши очень подвижны и неосмотрительны. Но если у взрослого появляются синяки под коленями сзади, причины могут быть намного опаснее. Ни в коем случае не стоит оставлять без внимания подобное явление, особенно, если к нему присоединяются другие подозрительные симптомы:
- Отечность;
- Образование гематомы под коленом;
- Боли разной интенсивности;
- Скованность коленного сустава;
- Повышение температуры тела.
Самый обычный на первый взгляд синяк под коленкой может быть не только признаком серьезного повреждения кровеносных сосудов, связок, мышц или костей, но и проявлением скрыто протекающей патологии внутренних органов – например, нарушения кровообращения. Наиболее распространенные причины синяка под коленом с обратной стороны, риски и последствия, что нужно делать и к какому врачу обращаться – в этой статье.
Почему возникают синяки

Синяк – это подкожное кровоизлияние, которое образуется из-за повреждения кровеносных сосудов. Если целостность кожных покровов нарушена, кровь вытекает наружу.
Если же кожа не повреждена, кровь разливается в толще подкожной клетчатки, сворачивается и образует гематому или синяк. Цвет может варьироваться от бордового и пурпурного до черного на ранних стадиях и до желто-зеленого на стадии заживления.
Синяк под коленом может появиться у кого угодно, независимо от пола, возраста, рода профессиональной деятельности и социального статуса. Но существуют категории людей, которые страдают от такого явления чаще остальных. В группу риска попадают:
- Активные дети и подростки – травмы часто случаются во время прогулок, игр, занятий спортом;
- Девушки и женщины – у пациенток женского пола капилляры и сосуды расположены ближе к поверхности кожи, они чувствительнее к механическим воздействием, чем у мужчин;
- Спортсмены, танцоры, так как регулярно интенсивно тренируются и часто травмируются;
- Ремонтные работники, строители и некоторые другие специалисты, которые в силу своей профессиональной деятельности также могут получить травмы при падении или физических перегрузках.
При каких заболеваниях может возникать синяк под коленом

Наиболее распространенные патологические причины синяка под коленкой сзади следующие:
- Авитаминоз. При недостатке питательных веществ сосуды становятся уязвимыми. Их стенки утрачивают эластичность, становятся тонким или наоборот, уплотняются. Сосуды легко травмируются, проявляется это образованием синяков при самом незначительном механическом воздействии. В области под коленом они особенно заметны, так как кожа здесь очень тонкая, а жировая клетчатка практически отсутствует;
- Варикоз. При варикозном расширении вен помимо лиловых пятен под коленями заметны также сосудистые сеточки, звездочки, извилистые сплетения. В запущенной форме заболевания под коленями отчетливо проступают вздутые вены с плотными узлами. Их цвет может быть от бледно-розового до иссиня-черного. Варикоз возникает преимущественно у женщин старше 45 лет, но может появиться и у молодых девушек по причине нарушения обмена веществ или как последствие чрезмерного пристрастия к тесной обуви на каблуке или неудобным позам нога на ногу. Часто вены расширяются и воспаляются после беременности родов. Болезнь серьезная, склонная к осложнениям и требующая серьезного, длительного лечения;
- Побочный эффект приема некоторых лекарственных препаратов. Медикаменты, разжижающие кровь, называются антикоагулянты и антиагреганты. К ним относятся нестероидные противовоспалительные средства, о чем знают не все пациенты. Неконтролируемый прием Парацетамола, Аспирина, Ибупрофена как жаропонижающих или обезболивающих препаратов может также стать причиной образования синяков под коленями или на других частях тела;
- Геморрагический диатез. Это не самостоятельная патология, обычно геморрагический диатез развивается на фоне другого заболевания хронического течения, связанного с нарушениями обменных процессов, или же после острой инфекции. Геморрагическим диатезом нередко страдают дети после свинки, скарлатины, ангины. Помимо мелких кровоподтеков под коленями, на локтевых сгибах, на животе пациент жалуется на типичные признаки вирусной инфекции – тошноту, слабость, жар, лихорадочное состояние, боли в брюшной полости. Лечение подбирается врачом в зависимости от фонового заболевания. Препаратами выбора являются глюкокортикоиды;
- Печеночная недостаточность. Печень очищает кровь и участвует в выработке веществ, которые влияют на ее состав и свертываемость. При тяжелых дисфункциях печени – например, гепатите С или циррозе, — состав крови изменяется, сосуды становятся склонными к разрывам и повреждениям. Это и проявляется образованием синяков на разных участках тела. Другими признаками патологий печени, кроме кровоподтеков на коже, являются зуд и желтушность кожных покровов, глазных белков;
- Лейкемия. Это тяжелое онкологическое заболевание, в большинстве случаев сегодня его удается полностью излечить при условии раннего выявления и комплексной терапии на протяжении нескольких месяцев или даже лет. При лейкозе сильно изменяется состав крови, снижается концентрация практически всех ее элементов – эритроцитов, лейкоцитов, тромбоцитов. Последние обеспечивают необходимую степень свертываемости крови, защищая таким образом человека от кровотечений при травмах или хирургических вмешательствах. Если количество тромбоцитов резко снижается, возрастает склонность организма к кровотечениям, на кожных покровах легко образуются синяки. Другие симптомы лейкемии: стабильно повышенная температура тела, слабость, хроническая усталость, ухудшение состояния волос, кожи и ногтей, болезненная бледность, синие пятна под глазами и вокруг губ;
- Повреждения сухожилий и связок. Такие патологии очень распространены сегодня ввиду неправильного питания человека, недостаточной физической активности, плохой наследственности. Если под коленом появился синяк и долгое время не проходит, сопровождается болями, ограничением подвижности коленного сустава, при этом симптомы патологий внутренних органов или нарушения обменных процессов отсутствуют – скорее всего, все дело в воспалении соединительных тканей. Выявить такие поражения несложно с помощью рентгенограммы или компьютерной томографии, лечение подбирается в зависимости от причины воспаления.

Наиболее опасной причиной синяка под коленом является тромбоз. При тромбозе кровь становится слишком густой, кровообращение замедляется. В результате образуются тромбы различных размеров. Если такой тромб оторвется, он может закупорить сосуд, что приведет к крайне негативным последствиям. Сосуд будет поврежден, а находящиеся вокруг него ткани начнут отмирать по причине отсутствия питания. Тромбоз несет прямую угрозу жизни пациента.
Что нужно делать
Первое, что нужно сделать, если обнаружена гематома под коленом – обратиться к врачу. Особенно важно сделать это как можно раньше, если синяк сопровождают другие подозрительные симптомы, перечисленные выше. Какие врачи помогут в таких случаях:
- Терапевт – в компетенции семейного доктора провести опрос и осмотр пациента, выписать направление на клинически анализ мочи и крови, УЗИ, сделать выписку об общем состоянии больного, недавно перенесенных заболеваниях или операциях, направить к узкому специалисту;
- Травматолог – занимается диагностикой и лечением травм мягких тканей, связок и кости;
- Хирург-ангиолог – лечит патологии сосудов.
Один из этих врачей наверняка принимает в ближайшем медицинском учреждении и сможет помочь в сложившейся ситуации.
Различные изменения в состоянии кожных покровов могут появляться по довольно естественным причинам. Но куда чаще прыщики, пятна и узелки — это способ нашего организма сигнализировать о каких-то неполадках, происходящих в нем.
Почему появляются синяки без причины?
Иногда на коже появляются синюшные пятна, напоминающие синяки. Такие отметины являются совершенно естественными, если они возникли вскоре после ушиба или удара. В таком случае они указывают на повреждение сосудов и формирование подкожной гематомы. Но если ушибов не было, то пятно на коже — это не синяк в привычном его понимании. Такие отметинки могут указывать на разные проблемы со здоровьем:
- Врожденные или наследственные заболевания.
- Инфекционные поражения.
- Заболевания неясной этиологии.
- Сосудистые патологии разного генеза.
- Раковые заболевания.
Обнаружив на теле синие или фиолетовые пятна, лучше всего показать их врачу. Только специалист сможет определить, чем вызвано подобное явление.
Синюшные пятнышки на теле у ребенка
Иногда синеватые пятна можно наблюдать даже на коже новорожденных деток. Некоторые из них присутствуют на теле с самого рождения, другие же проявляются чуть позже — в первые месяцы жизни. Такой симптом иногда может быть довольно тревожным и требовать направленного лечения в стационарном отделении. Поэтому родителям лучше не медлить, и показать ребенка с непонятными пятнами врачу.

Если синеватое пятно присутствует на коже малыша с самого появления на свет, оно может являться:
- Настоящим синяком, возникшим в результате родовой травмы.
- Гемангиомой — сосудистой опухолью. Это достаточно распространенная проблема, фиксирующаяся у деток раннего возраста. Гемангиомы могут иметь вид небольших или довольно крупных пятнышек, иногда они выступают над поверхностью кожи. Такие опухоли у деток могут исчезать сами по себе, но иногда врачи настаивают на их оперативном удалении (при быстром росте или неудачном расположении).
Есть довольно много наследственных заболеваний, которые могут становиться причиной появления беспричинных синяков на теле младенца. Одним из самых известных недугов такого типа является гемофилия, при которой кровь не свертывается должным образом. При таких заболеваниях синие пятна на коже являются лишь вторичной проблемой, куда большего внимания требуют системные нарушения, способные вызывать смертельно опасные осложнения (когда любая травма может окончиться гибелью в результате кровотечения).
Гемофилия, благодаря достижениям современной диагностики и генетики, является достаточно редкой болезнью. Основная причина ее развития — недостаток либо полное отсутствие некоторых факторов свертывания. Чаще всего гемофилия проявляется уже вскоре после рождения, но при легких формах заболевания она может дать о себе знать, когда ребенок уже начинает подниматься и ходить. В таком случае даже незначительные ушибы могут приводить к формированию у малыша не проходящих синих пятен на коже — так проявляются подкожные кровотечения. Часто такие симптомы дополняются кровоизлияниями в крупные суставы и носовыми кровотечениями.
На сегодняшний день гемофилия вполне поддается симптоматическому лечению при помощи заместительной терапии концентратами недостающих факторов свертывания. Обычно родители владеют информацией о риске развития такого недуга у их детей, поэтому недуг редко является неожиданным.

Это еще одно наследственное заболевание, связанное с нехваткой или дефицитом факторов свертывания крови. При полном отсутствии таких факторов болезнь диагностируется очень рано, так как провоцирует непрекращающиеся кровотечения из слизистых оболочек, носа и внутренних органов. Однако лишь при дефиците у детей недуг может давать о себе знать:
- Редкими кровотечениями из слизистых рта и носа.
- Синяками на коже, которые появляются без видимой причины (на фоне несущественных травм или даже спонтанно).
Болезнь Виллебранда может протекать с периодами обострения и ремиссии. Полностью избавиться от недуга не представляется возможным, лечение подразумевает введение недостающих факторов свертывания.
Беспричинные синяки на коже у деток могут появляться под влиянием разных факторов, влияющих на процессы свертывания крови. Иногда этому способствует:
- Специфическая лекарственная терапия. В таком случае родителей в обязательном порядке информируют о возможности осложнений.
- Некоторые инфекционные заболевания.
В любом случае если на коже малыша появляются синие пятна без видимых на то причин, стоит обязательно в ближайшее время обратиться к педиатру. Возможно, понадобится консультация гематолога и других узких специалистов.

Менингит является грозным острым инфекционным недугом, при котором происходит поражение головного мозга. Эта болезнь провоцируется бактериями и считается медиками потенциально смертельной, поэтому ее своевременная диагностика и правильное лечение очень важны для сохранения здоровья и жизни больного. Чаще всего недуг начинается с обычного насморка, к которому впоследствии присоединяются другие грозные симптомы: высокая температура, нарушения сознания, светочувствительность, скованность шейных мышц и головные боли. Специфическим симптомом менингококковой инфекции является сыпь:
- Она появляется уже в первый-второй день развития недуга.
- Поначалу выглядит как пятнышки и узелки разного диаметра.
- Исчезает при надавливании.
- Локализуется по всему телу. Чаще всего находится на нижней части тела, а появление высыпаний на лице и верхней части туловища считается неблагоприятным признаком.
- Вскоре сыпь становится похожа на синяки — багрово-красные элементы с синюшным оттенком, которые уже не пропадают при надавливании.
- Иногда элементы сыпи сливаются между собой, формируя крупные пятна.
- Элементы сыпи могут иметь разный диаметр, возвышаться над кожей.
Именно высыпания на коже часто становятся одним из наиболее явных ранних признаков менингококковой инфекции у детей. Они могут появляться параллельно с повышением температуры, что нужно рассматривать, как повод для немедленного вызова скорой помощи.
Что это у взрослых?
Синяки без причины гораздо чаще появляются на коже у взрослых, чем у детей. Но к сожалению, далеко не каждый человек спешит обращаться за медицинской помощью в такой ситуации. Между тем внезапные пятна на коже могут быть довольно-таки тревожным симптомом. В частности, их появление бывает спровоцировано:
- Кожными заболеваниями.
- Разными нарушениями свертываемости.
- Болезнями сосудов.
- Раковыми процессами и пр.
Таким образом, если на коже появилось черное небольшое пятнышко, похожее на синяк, или крупный лиловый кровоподтек без видимой на то причины, стоит заглянуть на прием к врачу.
Удивительно, но пятнышки фиолетовой окраски могут быть симптомом красного плоского лишая, хотя, казалось бы, что исходя из названия, такая болезнь должна проявляться все-таки красными пятнами. Но на самом деле, при подобном недуге на коже могут появляться папулы лиловой окраски либо бурые с фиолетовым оттенком, которые обычно зудят. Их стандартный размер при начале развития недуга — 2—4 мм., а локализация — сгибательные поверхности, туловище и пр. Пятнышки выглядят блестящими и часто кажутся более светлыми в центральной части. Со временем элементы лишая могут сливаться, атрофироваться и подвергаться гиперпигментации.
Причины развития такой болезни не до конца понятны ученым. Предположительно, недуг развивается по причине аутоиммунных нарушений.
На сегодняшний день медики не могут предложить действительно эффективных методов терапии красного плоского лишая. Лечение осуществляется при постоянно прогрессирующем недуге, который вызывает нарушения самочувствия у больного.
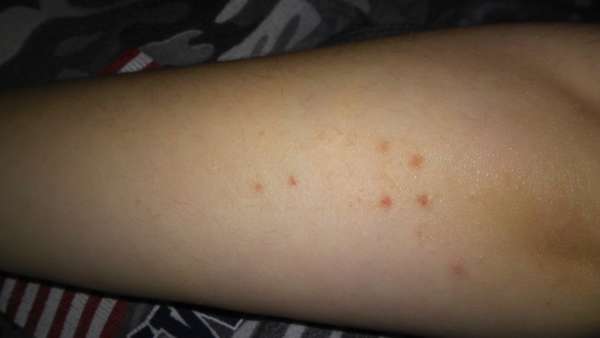
Пятна и точки, похожие на синяки, могут быть результатом подкожных кровоизлияний. Это на самом деле, достаточно распространенная проблема, которая также известна под наименованием геморрагий, геморрагической сыпи либо пурпуры. Среди возможных причин ее появления можно выделить:
- Геморрагический васкулит.
- Тромбоцитопеническую пурпуру.
- Старческую пурпуру.

Под васкулитом обычно подразумевают иммунопатологические воспаления сосудов. Синячки в виде пятнышек и точек на коже могут появляться при геморрагическом васкулите, который считается наиболее распространенным из таких болезней и в то же время характеризуется довольно-таки благоприятным прогнозом. При таком недуге происходит асептическое воспаление стенок небольших сосудов. Наиболее распространенное проявление недомогания это поражение кожи, которое имеет специфические симптомы:
- Появление на кожных покровах характерной геморрагической сыпи — подкожных кровоизлияний.
- Типичная локализация сыпи — нижние конечности.
- Со временем подкожные кровоизлияния переходят на бедра, крайне редко они наблюдаются на верхних конечностях, животе и спине.
- Спустя несколько дней высыпания становятся более бледными и бурыми, а затем со временем совсем исчезают. Если недуг носит рецидивирующий характер, пигментация может сохраняться.
Иногда при геморрагическом васкулите течение болезни ограничивается лишь кожными симптомами, но возможно развитие и более серьезных видов недуга с поражением суставов, пищеварительного тракта, почек и пр. Обычная кожная форма заболевания чаще всего имеет доброкачественное течение и оканчивается полным выздоровлением.
При такой болезни происходит снижение объема тромбоцитов в крови (это клеточки, которые несут ответственность за полноценное свертывание крови), а также они проявляют склонность к склеиванию. Врачи затрудняются с определением причин развития такого недуга, но уверены, что он имеет аутоиммунную природу. Наиболее явный симптом тромбоцитопенической пурпуры — это кровоизлияния в кожу либо слизистые оболочки. Такие следы на теле:
- Выглядят как синяки.
- Не болят.
- Не имеют четкой (постоянной) локализации.
- Могут выглядеть совсем по-разному. Иногда они кажутся лишь темными точками, а иногда становятся разлитыми кровотечениями.
- Могут менять цвет от синюшного до желто-зеленого в зависимости от давности появления.
Тромбоцитопеническая пурпура также вызывает кровотечения из носа, которые отличаются затяжным характером. Возможны кровоизлияния из носа, маточные кровотечения и поражения прочих внутренних органов. Основным методом лечения данного недуга считается проведение инфузий плазмы, также могут применяться прочие методы терапии в зависимости от клинической картины и особенностей пациента.
Если выраженность болезни не слишком велика, и больного не беспокоят постоянные кровотечения, ему показано лишь постоянное наблюдение и соблюдение рекомендаций врача. В частности, пациентам с таким диагнозом крайне важно беречься от травм, не принимать лекарства, влияющие на свертываемость, ограничивать нахождение на солнце и т. д.

Процессы старения приводят к истончению сосудов, а также к потере их стенками эластичности. Поэтому даже в результате микротравм сквозь такие капилляры с легкостью выходит кровь, что может приводить к появлению пятен, похожих на синяки. Такие пятна на теле:
- Спонтанно появляются.
- Имеют красновато-фиолетовую окраску.
- Часто сливаются.
- Имеют неровные контуры.
- Оставляют после исчезновения коричневую пигментацию.
- Чаще всего локализуются на предплечьях и кистях, а также на лице и шее. Могут возникать на затылке.
При появлении таких пятен врачи говорят о старческой пурпуре. Кожные покровы пациентов с такой проблемой становятся особенно тонкими, в них просвечивают сосуды. Усугубить течение болезни может длительный прием лекарств, влияющих на свертывание, а также гормонов-кортикостероидов.
На сегодняшний день нет специфического лечения старческой пурпуры. Пациентам рекомендуется полноценно питаться и беречься от травм.

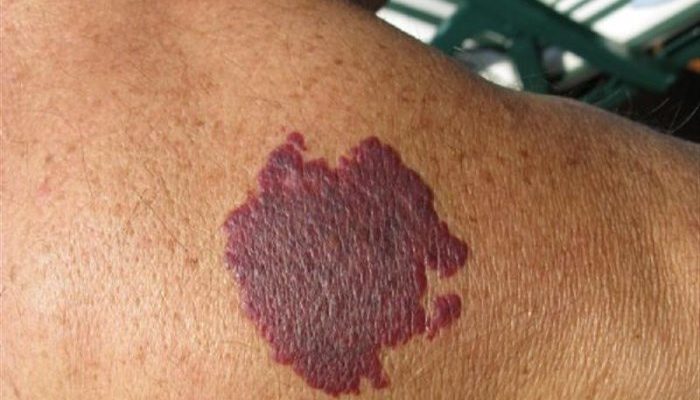
Под саркомой Капоши подразумевают не слишком распространенное злокачественное заболевание кожи, риск развития которого увеличивается при сильном снижении иммунитета. Заподозрить развитие такой болезни можно при появлении специфических пятен на коже, похожих на синяки. Они отличаются:
- Цветом от красного до сине-фиолетового. При надавливании окраска не меняется.
- Глянцевой поверхностью, иногда возможно шелушение.
- Нечеткой формой, чаще всего плоской поверхностью либо несущественным возвышением над кожным покровом.
- Иногда множественностью и склонностью к слиянию. При слиянии пятен центральная часть может западать и становиться язвой.
- Отсутствием дискомфорта. Лишь при слиянии пятен возможно возникновение зуда, покалывания и отечности.
- Кровоточивостью в ответ на повреждения.
К сожалению, на сегодняшний день саркома Капоши имеет довольно неблагоприятный прогноз. Лишь при хорошем иммунитете пациента и направленном лечении врачам удается достичь стойкой ремиссии болезни.
Читайте также:

