Опухоли из сальных и потовых желез
Опухоли, рассматриваемые в этом разделе, могут развиться из любого типа способных к делению эпителиальных клеток различных придаточных структур кожи: эккринных и апокрин-ных потовых желез, сальных желез и волосяных фолликулов. При этом три последние структуры являются компонентами сальноволосяного аппарата (пилосеборейного комплекса) и содержат мелкие пучки m. arrector рШ, которые также могут быть источником опухолей придатков кожи.
Опухоли придатков кожи встречаются относительно редко и не имеют характерных клинических особенностей, поэтому их диагностируют обычно на основании результатов гистологического исследования. В связи с тем, что сальноволосяной аппарат сосредоточен, главным образом, в области головы и шеи, с преобладанием волосяных элементов на волосистой части головы, а сальных желез — на лице, груди и верхней части спины, опухоли, возникающие из этих структур, обнаруживаются именно в этих местах. Что касается эккринных потовых желез, то они имеются на любых участках кожи, поэтому опухоли эккринных потовых желез могут располагаться на любых участках кожи.
Подавляющее большинство опухолей придатков кожи имеют относительно доброкачественное течение. Они могут рецидивировать, но метастазируют редко. Исключением являются злокачественные опухоли эккринных потовых желез. Опухоли придатков кожи принято классифицировать на основании их морфологического сходства с нормальными придаточными структурами эпидермиса.
Доброкачественные опухоли придатков кожи происходят из незрелых плюрипотентных клеток, находящихся в эпидермисе. Опухоли волосяной дифференцировки могут быть связаны с матрицей волоса, с наружным корневым влагалищем или с обоими структурными компонентами волосяного фолликула. Они различаются между собой по степени дифференцировки в направлении зрелого волосяного фолликула — от невуса волосяного фолликула (элемента из клеток, весьма напоминающих клетки зрелых волосяных фолликулов), до недифференцированных форм базалиомы. Раки придатков кожи происходят из потовых и сальных желез.
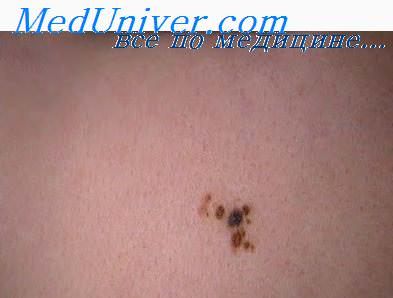
Невусы эккринных потовых желез — невоидные мальформации с увеличением эккринных потовых желез. Это чрезвычайно редкая разновидность эпителиальных органоидных невусов. В то же время, эккринный компонент нередко обнаруживается, например, в невусе сальных желез. Диагноз подтверждается исключительно гистологически. Выделяют три типа эккринных невусов:
1) солитарный невус эккриновой потовой железы, сопровождающийся слизистой секрецией, гистологически проявляющийся наличием секреторных и протоковых элементов эккринных желез;
2) невус эккриновой потовой железы с участками диффузного увеличения продукции пота и гистологическим обнаружением эккринных желез (naevus sudoriferous);
3) невус эккриновой потовой железы в форме мелкой бляшки. Дифференциальный диагноз невуса эккринных потовых желез проводится с комедоновым невусом, особенно при локализации последнего на ладонях и подошвах. Комедоновый невус имеет гистологические отличия, заключающиеся в отсутствии характерных интраэпидермальных и дермальных эккринных протоков и паракератотических столбиков.
Невус эккринных потовых желез также следует отличать от порокератоза ладоней и подошв, при котором наблюдаются множественные конические папулы, напоминающие подошвенные бородавки, или точечные вдавления, заполненные кератином; а при линейной конфигурации очагов заболевание необходимо дифференцировать с линейным порокератозом. Однако кератотические очаги при порокератозе клинически и гистологически не всегда связаны с устьями эккринных потоков.

Опухоли потовых желез – группа доброкачественных и злокачественных неоплазий, происходящих из клеток выводных протоков потовых желез. Обычно представляют собой узлы в форме полусферы. Для большинства новообразований характерны медленный рост и отсутствие склонности к изъязвлению (за исключением злокачественных поражений). Некоторые опухоли потовых желез могут рецидивировать при недостаточно радикальном удалении. Диагноз выставляют на основании истории болезни, жалоб, результатов внешнего осмотра и данных гистологического исследования. Лечение – хирургическое удаление, диатермокоагуляция, лазерное испарение, криодеструкция.
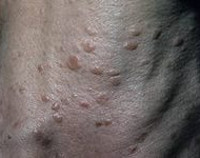
- Доброкачественные опухоли потовых желез
- Злокачественные опухоли потовых желез
- Цены на лечение
Общие сведения
Опухоли потовых желез – группа новообразований, происходящих из выводных протоков апокриновых и эккриновых потовых желез. В большинстве случаев имеют доброкачественное течение, могут существенно различаться по своему строению. В список доброкачественных опухолей потовых желез входят эккринная спираденома, эккринная порома, сосочковая гидраденома, сирингоаденома, сирингома и некоторые другие заболевания. Злокачественные новообразования представлены сирингокарциномой (аденокистозным раком потовых желез). Преимущественная локализация неоплазии и средний возраст больных определяются типом новообразования. Лечение осуществляют специалисты в сфере дерматологии и онкологии.

Доброкачественные опухоли потовых желез
Сирингома (гидраденома) – апокринная опухоль потовых желез. Обычно сирингома образуется в подростковом или пожилом возрасте. Женщины страдают чаще мужчин. Причины развития неизвестны, однако установлено, что сирингомы чаще встречаются у больных с сахарным диабетом, синдромом Дауна, синдромом Марфана и синдромом Элерса-Данлоса. Опухоли потовых желез множественные, плотные, безболезненные, розовые, желтые или синюшно-бордовые, округлые или овальные, диаметром не более 2-3 мм, редко – до 1 см.
Чаще всего локализуются в области лица или грудной клетки, реже – на руках, шее и в зоне живота. В отдельных случаях выявляется поражение наружных половых органов. Течение длительное. Диагноз выставляют с учетом объективного осмотра и данных гистологического исследования. Лечение опухоли потовых желез – диатермокоагуляция, криодеструкция или лазеротерапия. В отдельных случаях (при крупных сирингомах, расположенных на закрытых участках кожи) осуществляют хирургический кюретаж. Прогноз благоприятный.
Сирингоаденома – апокринная опухоль потовых желез. Диагностируется редко. Как правило, развивается в детском и юношеском возрасте, реже встречается у пожилых. Располагается преимущественно в зоне волосистой части головы, паховой области, зоне молочных желез и подмышечных областях. Представляет собой одиночный плотный узелок с неровной поверхностью серого или серо-желтого цвета. Опухоль потовых желез обычно безболезненная, некоторые пациенты жалуются на неинтенсивные боли или местный зуд. Возможно изъязвление, иногда сопровождающееся ускорением роста неоплазии. Лечение хирургическое. В отдельных случаях наблюдаются рецидивы. Прогноз благоприятный.
Эккринная спираденома – эккринная опухоль потовых желез. Выявляется редко. Обычно возникает у молодых пациентов, мужчины страдают чаще женщин. Может поражать любые области тела за исключением подошв, ладоней, голеностопных и бедренных суставов. В большинстве случаев располагается в зоне головы или туловища. Опухоль потовых желез представляет собой плотный округлый узел размером от 3 до 5 см. Может быть как одиночной, так и множественной. Возможны боли и неприятные ощущения при давлении, прикосновении или изменении температуры внешней среды. Для подтверждения диагноза проводят гистологическое исследование. Лечение – электроиссечение, удаление лазером, хирургическое иссечение. Иногда опухоль рецидивирует. Прогноз благоприятный.
Эккринная порома – эккринная опухоль потовых желез. Обычно возникает в пожилом возрасте, отмечается незначительное преобладание больных мужского пола. Иногда развивается на фоне хронического лучевого дерматита. Как правило, опухоль потовых желез располагается в области конечностей. Чаще одиночная. Представляет собой гладкий блестящий розовый, красный или коричневый узелок размером до 2 см. На поверхности узелка выявляются телеангиэктазии. Возможны гиперкератоз или шелушение. Течение продолжительное. Диагноз выставляют с учетом данных гистологического исследования. Лечение – лазерное испарение, электроиссечение, оперативное удаление. Прогноз благоприятный.
Сосочковая гидраденома – апокринная опухоль потовых желез. Обычно развивается у пациентов старше 40 лет. Женщины страдают чаще мужчин. Сосочковая гидраденома является самым редким апокринным новообразованием потовых желез. Располагается в перианальной области, зоне промежности и больших половых губ. Представляет собой округлое мягкое или упруго-эластическое подвижное серовато-голубое образование размером от 0,5 до 5 и более см. Мелкие опухоли потовых желез протекают бессимптомно. Пациенты с крупными неоплазиями могут предъявлять жалобы на ощущение зуда или распирания. При повреждении узелка возможно инфицирование и гнойное расплавление опухоли. Окончательный диагноз выставляют после проведения гистологического исследования. Лечение хирургическое. Прогноз благоприятный.
Злокачественные опухоли потовых желез
Сирингокарцинома (аденокистозный рак потовых желез, гидрокарцинома) – злокачественная опухоль потовых желез. Встречается крайне редко. Отличается достаточно благоприятным течением с преимущественным медленным местнодеструирующим ростом. Метастазы обычно появляются спустя 3-5 лет после возникновения неоплазии. В литературе встречаются отдельные описания случаев быстрого роста и метастазирования. Происхождение окончательно не установлено. Одни исследователи предполагают, что опухоль потовых желез развивается из апокринных желез, другие – что из эккринных. Убедительные аргументы в пользу какого-либо варианта пока отсутствуют.
Как правило, страдают люди пожилого возраста. Опухоль потовых желез одинаково часто выявляется у мужчин и у женщин. Обычно поражает лицо, волосистую часть головы и верхние конечности. Реже обнаруживается в области груди, спины или живота. Представляет собой одиночный округлый розоватый узел или бляшку, возвышающиеся над поверхностью кожи. Границы опухоли потовых желез нечеткие. Размер неоплазии может колебаться от 1 до 8 см. Микроскопически состоит из криброзных, тубулярных и солидных структур с преобладанием тубулярного и криброзного компонентов.
Нередко патогномоничные гистологические признаки отсутствуют, по своему строению опухоль потовых желез может напоминать любую другую железистую неоплазию, в том числе – метастатическое поражение кожи при раке яичников, раке простаты, раке поджелудочной железы и других железистых органов. Из-за полиморфизма диагностика и дифференциальная диагностика данной опухоли потовых желез могут быть затруднительными. Постановка окончательного диагноза в ряде случаев возможна только после исключения первичных онкологических поражений других органов. Лечение хирургическое. На ранних стадиях прогноз относительно благоприятный. Отмечается склонность к рецидивированию. При возникновении метастазов возможен неблагоприятный исход.

К опухолям потовых желёз относят несколько видов неоплазий доброкачественного и злокачественного характера, которые развиваются из клеток потовых желёз. Чаще всего они имеют вид сферообразных узелков, характеризуются затяжным развитием и почти никогда не изъязвляются.
В некоторых случаях патология может давать рецидивы, особенно если хирургическое удаление выполнено некачественно.
Диагностируют новообразования на основании клинического осмотра, жалоб пациента и результатов гистологии. Лечение радикальное: удаление опухолей лазером, холодом или хирургическим методом.
Описание
Опухоли потовых желёз развиваются в апокриновых или эккриновых железах. Чаще всего течение болезни доброкачественное, при этом подобные новообразования могут иметь различия по структуре.
На сегодняшний день медицина различает несколько видов таких доброкачественных опухолей, среди которых спираденома, гидраденома, а также сирингома и сирингоаденома.
Злокачественные разновидности обычно представляют собой сирингокарценому, или аденокистозный рак. Локализация патологии, а также возрастная категория больных в большинстве случаев определяется разновидностью недуга.
Терапия проводится онкологами и дерматологами.
Доброкачественные разновидности
К опухолям, имеющим доброкачественный характер, относят:
- сирингому или гидраденому – апокринное поражение потовых желёз. Такая патология характерна для людей пожилого возраста, а также, в некоторых случаях, для подростков. Обычно пациенты женского пола заболевают чаще. Этиология болезни неизвестна, при этом достоверно установлено большое влияние на развитие патологического процесса некоторых внутренних нарушений – сахарного диабета, а также синдрома Дауна и Элерса-Данлоса.
Подобные опухоли, как правило, имеют множественный характер и не причиняют боли. Цвет образований – розоватый или жёлтый, форма округлая, размер в диаметре не превышает 5 мм.
Локализация высыпаний может варьироваться, но чаще всего затрагивает лицо, грудь, конечности и живот больного. Иногда могут поражаться и наружные половые органы. Болезнь развивается медленно, для лечения применяют лазерное удаление или криодеструкцию.
Иногда может потребоваться хирургический кюретаж. Диагностирование осуществляется при помощи визуального осмотра и данных гистологии;
- сирингоаденому – апокринную опухоль, которая возникает очень редко. Чаще всего поражаются дети и подростки, реже – пациенты старческого возраста. Расположение высыпаний – волосистая часть головы, а также пах, грудь и подмышечные впадины. По форме напоминает плотный полукруглый узел сероватого оттенка с примесью жёлтого цвета. Поверхность новообразования неровная.
Данная опухоль также не причиняет боли, но в отдельных случаях может присутствовать зуд. В дальнейшем на поверхности вероятно появление язв, которые сопровождаются ускоренным ростом. Лечение исключительно хирургическое;
- эккринную спираденому – редкую опухоль, возникающую преимущественно у пациентов молодого возраста. При этом чаще всего патология обнаруживается у мужчин. В процессе развития болезни поражаются самые разные зоны тела, включая стопы, бёдра, ладони и т.д., но в основном патология локализуется на голове или туловище. Опухоль плотная, шарообразная, похожа на узелок. Размеры варьируются в пределах 2-5 см. Иногда встречаются одиночные разновидности. При надавливании на область поражения возникает боль. Терапия вариативная – удаление лазером, электрическим током, скальпелем и т.д.;
- эккринную порому – новообразование, возникающее у пожилых людей. Заболевают как женщины, так и мужчины, однако больных мужского пола больше. Может развиться вследствие лучевого дерматита и представляет собой блестящий узел с гладкой, лоснящейся поверхностью. Цвет новообразования – розовато-коричневый, диаметр – 2-3 см. В местах поражения нередко наблюдается гиперкератоз, а также шелушение эпидермиса. Болезнь длится довольно долго, во время постановки диагноза используют гистологические данные. Лечение вариативное, радикальное;
- сосочковую гидраденому – акринное новообразование, развивающееся у больных зрелого возраста (после 40 лет). Обычно заболевание распространено среди лиц женского пола, при этом является довольно редкой разновидностью среди всех опухолей потовых желёз. Локализация патологии – перианальная область, а также зона наружных половых губ. Образование подвижное, овальной или круглой формы, довольно упругое и эластичное. Цвет опухоли, как правило, серый, размер варьируется в пределах 1-5 см. При незначительных размерах опухоль не доставляет дискомфорта. Более крупные разновидности вызывают выраженный зуд. Травмирование узла нередко приводит к инфицированию и последующему гнойному расплавлению тканей. Диагноз ставится после получения результатов гистологии.
Злокачественные разновидности
К опухолям потовых желёз, имеющим злокачественный характер, относят сирингокарциному. Подобный тип заболевания встречается очень редко. При этом недуг отличается довольно благоприятным течением, поскольку деструкция тканей происходит очень медленно.
Метастазирование начинается примерно после 3-4 лет от начала неоплазии.
Медицине, однако, известны случаи очень быстрого роста опухоли и последующего метастазирования. На данный момент этиология заболевания не изучена в достаточном объёме.
По мнению некоторых учёных, подобная опухоль зарождается в апокринных железах, однако часть исследователей с этим выводом не согласна. К сожалению, на сегодняшний день убедительных доказательств какой-либо точки зрения нет.
Сирингокарцинома обычно поражает пожилых людей, причём гендер в данном случае значения не имеет: она встречается в равной степени у лиц женского и мужского пола.
Типичная локализация – лицо, голова, а также верхние конечности и грудь. Может образовываться в районе живота, нижних конечностей, спины.
На вид опухоль напоминает узел круглой формы, который значительно возвышается над кожей. Обычно границы такого новообразования нечёткие, при этом размер бляшки может достигать 8-9 см.
При микроскопическом исследовании в составе наблюдаются криброзные, тубулярные, а также солидные структуры, причём первые две преобладают.
Зачастую при гистологическом анализе не обнаруживаются патогномоничные признаки, из-за чего высока вероятность ошибочного диагноза. Важно дифференцировать заболевание с другими железистыми неоплазиями, а также метастатическими патологическими процессами вследствие поражения внутренних органов.
Окончательный диагноз в некоторых случаях возможен лишь после полного исключения онкологических заболеваний внутренних органов больного.
Лечение болезни оперативное. При этом на ранней стадии излечение проходит благоприятно. Не исключена возможность рецидивов.
На стадии метастазирования возможен летальный исход.

Атерома представляет собой кисту, появившуюся в сальной железе. Появиться она может в любом месте, там, где наблюдается рост волос.
Это может быть волосистая часть головы, лицо, спина, грудь и т.д. Появляется атерома из-за закупорки сальных протоков.
Особенности
На коже человека присутствуют три вида желез:
- потовые железы;
- сальные железы;
- молочные железы.
Сальные железы развиваются из эпителия волосяных фолликулов. Они распределены по всех поверхности тела и расположены ближе к коже в отличие от потовых желез, которые находятся в глубоких слоях эпидермиса.

Атерома сальной железы представляет собой круглое или овальное подкожное тело с четкими контурами.
При детальном рассмотрении жировика можно заметить черную точку. Она то и закупоривает выход протока сальной железы.
Киста растет медленно, не вызывает дискомфорта у человека и не всегда требует лечения. Риск перехода ее в рак минимален.
По цвету, жировик не отличается от телесного цвета. Может увеличиваться при длительном применении косметических средств на масляной основе.
Эпидермальная киста
Кистозное образование сальных желез, которое расположено в области волосяных фолликулов называется атеромой. Области локализации атеромы:
- голова;
- шея;
- лицо;
- пах;
- подмышечная область.
В медицине такой жировик называется еще эпидермальной кистой. Атерома склонна к росту, но она не перерождается в рак, как другие опухоли.
Нередко появление атеромы связано с генетической предрасположенностью организма.

Внешне жировик представляет собой уплотнение на коже, состоящее из кожного сала и ороговевших частей клеток.
Внутри полость кисты заполнена бело-желтой жидкостью, которая имеет неприятный запах.
После закупорки сального протока, его выделения скапливаются под кожей, при этом смешиваясь с кератином. Так получается киста. Она может достигать больших размеров.
Справка. Несмотря на то, что атерома не перерастает в раковую опухоль, но все же киста может вызвать осложнения в виде воспаления. Так как в нее могут проникать болезнетворные микроорганизмы и вызывать заражение или воспалительные процессы.
Множественные атеромы на теле называются атероматозом. Возникают жировики, как у женщин, так и у мужчин. Атеромы не появляются на ладонях и ступнях, так как там не имеется сальных желез.
Причины появления
Атерома может появиться по следующим причинам:
- Спровоцировать может такая болезнь как себорея.
- Наличие прыщей и угрей.
- Повышенное потоотделение.
- Нарушение обменных процессов.
- Генетическая предрасположенность.
- Отсутствие нормальной гигиены.
- Получение травм.
- Травма волосяной луковицы, в результате выход сала блокируется и происходит скопление себума (секрета сальной железы).
Атерома молочной железы встречается реже сальных жировиков. Это киста, которая находится в кожном покрове молочных желез. Опасность такой атеромы в ее воспалениях и нагноениях, которые могут проникнуть в ткани самой груди. Причины появления атеромы на грудной железы те же самые. Замечено, что кисты сальных желез чаще диагностируются у мужского пола, после длительного пребывания на солнце, после повреждения кожного покрова.
Посмотрите как выглядит атерома сальной железы на фото:



Лечение и удаление
Если вы решили выдавить содержимое атеромы самостоятельно, то ни к чему хорошему это не приведет. При худшем варианте событий, может развиться заражение крови. В лучшем случае вычищенная атерома через какое-то время снова наполнится гнойным содержимым.
Внимание! Несмотря на то, что атерома диагностируется с легкостью, окончательный диагноз будет установлен после гистологического исследования.
Врачи рекомендуют удалять атерому вместе с капсулой, тогда она не появится вновь.
- хирургическое иссечение;
- лазерное удаление;
- радиоволновой способ.

Стоит рассмотреть каждый способ подробнее.
Хирургическое вмешательство. Все проходит под местной анестезией. После проведения надреза скальпелем, киста удаляется вместе с капсулой. Затем накладывается шов, который снимается после заживления раны.
Лазерное удаление. В зависимости от размера жировика применяют различные способы лазерного удаления:
- Фотокоагуляция. После испарения кисты лазером на месте бывшего жировика появляется корочка. Через 20 дней кожа заживает, а корочка отпадает самостоятельно. Метод бывает эффективным при размерах атеромы не более 5 мм.
- Иссечение лазером кисты с оболочкой. Сначала при помощи скальпеля осуществляется надрез, после чего содержимое кисты испаряется лазером и при помощи пинцета достают атерому. Затем накладывается шов, и устанавливается дренаж. Этот способ подходит для крупного жировика, который достигает в диаметре 20 мм.
- Лазерное испарение. После вскрытия кисты ее содержимое удаляется тампоном. После этого при помощи лазера испаряется сама оболочка. После этого устанавливается дренаж, и проводится наложение шва. Этот метод подходит для атеромы размером более 2 см.
Применение радиоволнового метода. Как утверждают врачи, это самый эффективный и безопасный способ лечения атеромы. Он не оставляет после себя шрамов. Но при этом киста должна быть не больших размеров, не воспаленная и без гнойного содержимого. Из-за воздействия радиоволн атерома отмирает. Образовавшаяся корочка в скором времени отпадает.
Нельзя удалять образование в следующие жизненные периоды:
- во время беременности;
- при наличии кардиостимулятора;
- при острых воспалениях;
- если диагностирован рак.
С особой осторожностью проводится удаление лазером или радиоволновым способом у людей с сахарным диабетом или плохой свертываемостью крови.
Послеоперационные правила по уходу:
- Два дня следите за тем, чтобы на рану не попадала вода.
- Рана подлежит обработке антисептиками.
- Повязку нельзя снимать до тех пор, пока рана не начнет заживать.

Если атерома воспалилась и нагноилась, то лечение будет комплексным. В этом случае иссечение также может проводиться, но при этом раны зашиваются с особой тщательностью.
Так коже быстрее регенерируется. Но при воспаленном образовании рана наоборот должна быть открыта. А внутрь нее помещается дренажная трубка. Сама ткань обрабатывается антисептиком. Поверх нее накладывается стерильная повязка.
После операции рана всегда должна быть под присмотром, сама повязка ежедневно меняется. При зуде в области раны, назначаются антигистаминные препараты и обезболивающие средства. Только после того как появились плотные мостики, которые соединяют краевые отверстия раны можно снимать швы. Даже после операции необходимо регулярно посещать лечащего врача, чтобы он осматривал ранку. Если атерома в запущенном состоянии лечение осуществляется в условиях стационара.
Немедленно нужно связаться с врачом в таких ситуациях:
- расхождение шва;
- появление гнойного экссудата из раны;
- кровотечение;
- поднятие температуры тела.
В качестве местных противовоспалительных и регенерирующих средств, применяют следующие медикаменты:
- ихтиоловая мазь;
- мазь Вишневского;
- левомеколевая мазь.
Способ нанесения мазей такой: средство густо наносится на атерому и фиксируется пластырем или повязкой. Через определенное время повязка с мазью меняется. Делается это до тех пор. Пока киста не рассосется. Обычно терапия носит длительный характер.
Народная медицина тоже применяется для лечения атером, но в составе комплексной терапии. К самым популярным рецептам относятся следующие:
- Листья растения Мать-и-мачехи накладываются на жировик и фиксируются пластырем. Смена компресса осуществляется ежедневно.
- Из лопуха готовится отвар, из которого делаются примочки.
- Сначала нужно запечь луковицу и сделать из нее кашицу, она смешивается со стружкой из хозяйственного мыла, такая лепешка прикладывается к жировику. Такой компресс делается по нескольку раз за день.
- Чеснок нужно растереть до мелкого состояния и смешать с растительным маслом. Такое средство втирайте в область атеромы.
Внимание! Помните о том, что всенародные способы лечения предварительно обговариваются с лечащим врачом. И только после его одобрения применяются.
Даже если полностью избавиться от жировика, появление нового не исключено. Болезнь склонна к рецидивам. Поэтому рекомендуется после проведенного лечения регулярно посещать врачей для полного обследования.
Полезное видео
Предлагаем вам посмотреть видео о атероме сальной железы:
В качестве профилактики болезни подходят общие правила укрепления иммунной системы. То есть правильное питание, активный образ жизни, отказ от вредных привычек и т.д. При получении даже небольших ран, следует тут же обрабатывать кожу антисептиком. Немаловажное значение имеет и личная гигиена тела.
Порома — групповое название, относящееся к доброкачественным новообразованиям, происходящим из выстилки протока лотовой железы. Порома может возникать везде, но чаще всего встречается на нижних конечностях у лиц обоего пола, обычно после 50 лет Макроскопически в большинстве случаев — это безболезненная, медленно растущая, розоватая папула диаметром 1—3 см, эластической консистенции, иногда эрозированная. Поражение бывает множественным. При микроскопическом исследовании выделяют три разновидности пором.
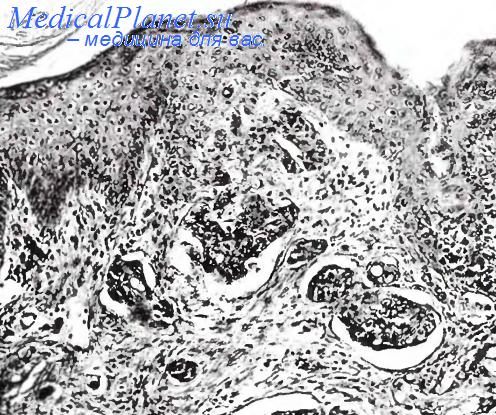
Рак потовых желез
Рак потовых желез — редкая и трудно распознаваемая опухоль. Затруднения обусловлены отсутствием четкой клинической специфики и локализации поражения, а также сходством с доброкачественными поражениями потовых желез. Рак, растущий как малигнизированная доброкачественная эккринная опухоль (акроспирома или порома), сохраняет некоторые черты ее гистологической дифференцировки. Его клиническое течение, как правило, более благоприятное, нежели у первичного рака потовых желез, проявляющегося обычно в форме аденокарциномы. Гистологическая классификация рака потовых желез сложна и включает в себя 11 разновидностей. Приводим описание важнейших и наиболее частых из них.
Злокачественная эккринная акроспирома — медленно растущий внутри кожный, иногда экзофитный узел, возникающий у пожилых лиц. Он способен к изъязвлению и нередко совпадает по локализации и строению со своим доброкачественным аналогом. Однако признаки инвазии и наличие элементов эпидермоидного или светлоклеточного рака выдают злокачественную сущность процесса. Злокачественная эккринная порома (син. порокарцинома) проявляется в виде веррукозной папулы, реже экзофитного узла. Растет медленно, достигая иногда 7—8 см в диаметре. Опухоль способна к изъязвлению, кровотечению, изредка к метастазированию. От доброкачественного аналога отличается инвазивным ростом, разрастаниями клеток базалоидного типа, полиморфизмом и гиперхроматозом ядер клеток эпидермального компонента.
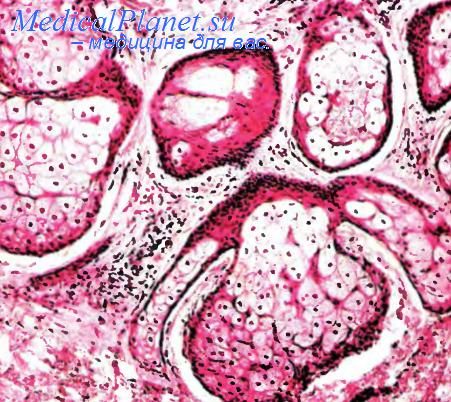
Аденома сальных желез
Аденокарцинома в большинстве случаев развивается на лице или в коже век, растет в виде крупной, зачастую эрозированной папулы, иногда в виде экзофитного бугристого узла с нечеткими границами. О гистогенезе опухоли из эккринных структур можно судить лишь при высокой степени гистологической дифференцировки опухоли. Под микроскопом видно, как в гиалинизированной строме опухоли располагаются инвазивно растущие раковые железы причудливой формы с атипичными и полиморфными, светлыми и темными гландулоцитами. Встречаются слизистые варианты дифференцировки, с выработкой сиаломуцинов. Аденокарцинома редко метастазирует, но склонна к рецидиву. Злокачественная гидраденома вульвы — редчайшая опухоль, отличающаяся от доброкачественного аналога инвазией и железисто-сосочковым строением паренхимы, комплексы которой имеют многослойно-многорядный эпителий. Выделяют также сирингокарциному, аденоид-кистозный рак, слизистый рак (муцинозная карцинома), злокачественную смешанную опухоль, цилиндрокарциному, пальцевую сосочковую аденокарциному и экстрамаммарную форму болезни Педжета, Последняя форма имеет сходство с карциномой Педжета молочной железы.
Аденома сальных желез — довольно редкое доброкачественное новообразование (его следует отличать от «аденомы сальных желез Принта, которую тот описал как часть комбинированного аутосомно-ломинантного заболевания детей). Проявляется у пожилых мужчин в виде подкожного желтоватого узелка дольчатого строения. Локализация: лицо, волосистая часть головы. Под микроскопом видны дольки, построенные из себоцитов и более мелких элементов типа клеток ростковой зоны сальной железы. Дольки разделены стромой.
Читайте также:

