Опухоли бронхов и легких патологическая анатомия
Массивный рак легкого
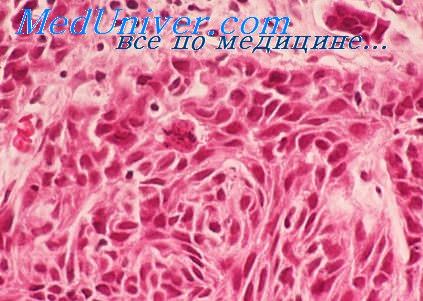
Умеренно дифференцированный эпидермоидный (плоскоклеточный) рак бронха
. Плоскоклеточный (эпидермоидный) рак Заболевание чаще всего встречается у мужчин, как правило, курящих или куривших в течение многих лет. Макроскопически обычно это центральный рак бронха. Ему в основном свойствен местный инвазивный рост, темп которого может быть весьма высоким. Однако метастазирование развивается позднее, чем при других карциномах бронха, поэтому около 10 % больных плоскоклеточным раком бронха живут в течение 5 лет от начала лечения. В зонах выстилки пораженного бронха, прилегающих к основному опухолевому узлу, можно обнаружить фокусы плоскоклеточной метаплазии и дисплазии, а также карциномы in situ. В самом же узле раковая паренхима может быть высоко-, умеренно- и низкодифференцированной (рис. 15.28). Аденокарцинома. Существуют две основные формы этого рака легкого: обычная аденокарцинома, развивающаяся из эпителиальных структур бронхов, и бронхиолоальвеолярный рак. Последний происходит из выстилки бронхиол и(или) альвеол. Встречаются и смешанные формы. Аденокарцинома — наиболее частый вид рака бронха у женщин и некурящих лиц.
Слизеобразуюшая аденокарцинома бронха
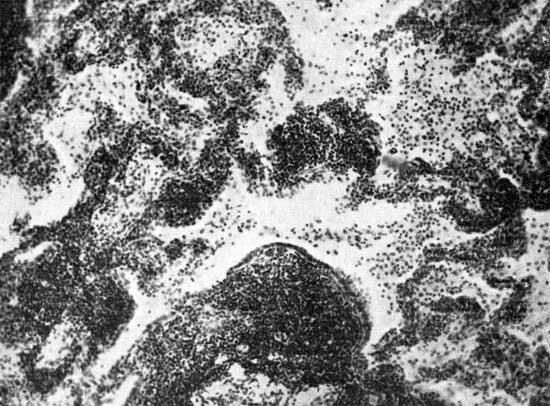
Бронхиолоальвеолярный рак. Этот вид рака развивается из выстилки терминальных и респираторных бронхиол, а также альвеолярных эпителиоцитов и встречается лишь в 1—9 % всех наблюдений бронхогенного рака. Заболевают лица любого пола и возраста. Симптоматика развивается поздно, осложнения встречаются редко. Эта форма рака легкого метастазирует в 45 % случаев и, как правило, поздно. Опухоль почти всегда возникает в периферических зонах легочной паренхимы в виде одиночного узелка или множественных уплотнений, внешне сходных с очагами пневмонии. При наличии секреторной активности опухолевая ткань на разрезе пропитана слизистыми, сероватыми и полупрозрачными массами, в других случаях она представляет собой плотноватые, безвоздушные, серовато-белые очажки, похожие на фокусы пневмонии.
Бронхиолоапьвеолярная карцинома
Карциноид бронха
. А, Б — паренхима опухоли представлена гнездами и тяжами, состоящими из небольших мономорфных клеток, разделенных прослойками фиброзной стромы. росту карциноида соответствуют, как правило, клеточный полиморфизм и большее количество фигур митоза. При электронной микроскопии в опухолевых клетках постоянно выявляются нейросекреторные гранулы, характерные для нормальных и опухолевых нейроэндокринных клеток. С помощью иммуногистохимических реакций можно выявить продукты секреции гранул — серотонин, нейронспецифическую энолазу, бомбезин, кальцитонин и др. Смешанная группа опухолей. К ней относятся доброкачественные и злокачественные мезенхимальные опухоли: фиброма, фибросаркома, лейомиома, лейомиосаркома, липома, гемангиома, гемангиоперицитома и хондрома. Все эти опухоли могут возникать в легких, но встречаются очень редко. Кроме того, легочную паренхиму могут поражать доброкачественные и злокачественные лимфоретикулярные опухоли и опухолеподобные процессы, в том числе неходжкинская и ходжкинская лимфомы, лимфоматоидный гранулематоз (диффузное поражение легких и легочных сосудов узелками, состоящими преимущественно из лимфоцитов; около 50 % таких процессов, протекающих иногда с поражением почек, печени и головного мозга, прогрессирует в неходжкинскую лимфому), псевдолимфома и плазмоцитарная гранулема. Гамартома легких. Она относится к опухолеподобным поражениям легких. Часто ее случайно обнаруживают при рентгеноскопии грудной клетки в виде тени, похожей на монету, или при патологоанатомическом исследовании. Легочная гамартома редко превышает в диаметре 3—4 см, ее ткань обычно построена преимущественно из зрелого гиалинового хряща. Иногда хрящ содержит кистозные или щелевидные пространства, которые могут быть выстланы характерным респираторным эпителием. Кроме хряща, в состав гамартомы входят фиброзная и жировая ткань, а также кровеносные сосуды. Опухоли средостения, а также вторичные поражения средостения, возникающие в результате инвазии или метастазирования (табл. 15.5), тоже могут поражать легочную ткань. Таблица 15.5.
Первичные новообразования
, неопухолевые и вторичные опухолевые заболевания средостения, которые могут поражать легочную ткань
Метастатические заболевания легких. При лимфогенном или гематогенном метастазировании многих злокачественных опухолей — карцином и сарком, возникающих в разных внутренних органах, — легкие поражаются достаточно часто. Варианты роста метастатических узлов в легочной паренхиме весьма многочисленны. В типичном случае ткань обоих легких пронизывают множественные и четко ограниченные беловато-серые узлы разных размеров. Чаще узлы располагаются в периферических отделах легких, а также в перибронхиальной или периваскулярной ткани.
Опухоли бронхов – различные в морфологическом отношении новообразования, растущие в просвет бронха (эндобронхиально) или вдоль его стенки (перибронхиально). Признаками опухоли бронха могут служить: раздражающий кашель, кровохарканье, одышка, свистящее дыхание, рецидивирующие пневмонии. При раке бронха названная симптоматика развивается на фоне общего нарушения самочувствия (слабости, похудания и пр.). В целях диагностики и верификации типа опухоли бронха проводится рентгенография и томография легких, бронхоскопия с эндоскопической биопсией и гистологическим исследованием материала. Удаление опухолей бронхов (с учетом их локализации и гистотипа) может производиться эндоскопически, путем резекции бронха или легкого.
МКБ-10
- Причины
- Классификация
- Симптомы опухолей бронхов
- Диагностика
- Лечение опухолей бронхов
- Прогноз
- Цены на лечение
Общие сведения
Опухоли бронхов – новообразования, различные по происхождению, клеточному составу, характеру роста, течению и прогнозу, исходящие из тканей бронхиального дерева. Прежде всего, все опухоли бронхов подразделяются на доброкачественные и злокачественные. Первая группа новообразований более многочисленна, хотя составляет всего 5-10% от общего числа опухолевых процессов в бронхах. Большая часть опухолей бронхов представлена различными гистологическими вариантами бронхогенного рака. Доброкачественные опухоли легких и бронхов чаще развиваются у лиц молодого возраста (30-40 лет), в одинаковой степени поражают мужчин и женщин; злокачественные новообразования в большинстве случаев выявляются у мужчин старше 50 лет.
Причины
Наиболее подвержены возникновению опухолей бронхов работники вредных производств, контактирующие с углем, асбестом, мышьяком, хромом, никелем, аэрогенными поллютантами. Отмечена связь некоторых опухолей бронхов с определенными вирусными агентами (например, ассоциация плоскоклеточных папиллом бронхов с вирусом папилломы человека). Папилломы бронхов часто сочетаются с папилломатозом гортани и трахеи.
Классификация
По типу роста опухоли легких подразделяются на центральные (произрастающие из крупных бронхов - главных, долевых, сегментарных, субсегментарных) и периферические (развиваются из мелких бронхиальных ветвей 5-го, 6-го порядка). Центральные опухоли с эндобронхиальным ростом доступны визуализации через бронхоскоп, часто обтурируют просвет бронха, вызывая при этом ателектаз сегмента или доли легкого. Периферические опухоли длительное время не вызывают клинически значимых изменений и протекают бессимптомно.
Доброкачественные опухоли могут развиваться из различных элементов бронха, на основании чего выделяют:
- опухоли из эпителия и бронхиальных желез (папилломы (плоскоклеточные, железистые, смешанные), аденомы бронхов (карциноидные, цилиндроматозные, мукоэпидермоидные, смешанные)
- опухоли из мезодермальной ткани (лейомиомы, фибромы, гемангиомы, неврогенные опухоли)
- дисэмбриологические опухоли (гамартомы, гамартохондромы)
Опухоли бронхов следует отличать от эндобронхиальных процессов неопухолевой природы. К последним в пульмонологии относятся инородные тела бронхов, воспалительная гиперплазия бронхов, бациллярный ангиоматоз легкого, амилоидные опухоли, эндометриоз и т. п.
По мере развития доброкачественных опухолей бронхов выделяют фазу бессимптомного течения, начальных клинических проявлений и развернутой клинической картины. С учетом выраженности нарушения бронхиальной проходимости различают стадию частичного стеноза бронха, клапанного стеноза бронха и полной окклюзии бронха. В некоторых случаях доброкачественные опухоли бронхов подвергаются малигнизации и приобретают злокачественное течение (например, малигнизация аденомы бронха с переходом в аденокарциному отмечается у 5–10% больных).
Симптомы опухолей бронхов
Наиболее яркая клиническая симптоматика развивается при эндобронхиальном росте опухоли, вызывающей нарушение бронхиальной проходимости. На стадии частичного бронхостеноза диаметр просвета бронха практически не изменен, пациента может беспокоить раздражающий кашель с небольшим количеством мокроты, изредка – кровохарканьем. Общее самочувствие не страдает. Рентгенологические признаки опухолевого роста отсутствуют; выявление новообразования возможно только с помощью КТ легких или бронхоскопии.
На стадии клапанного стеноза бронха опухоль уже в значительной мере перекрывает просвет воздухоносных путей. Больного беспокоит постоянный кашель с выделением слизисто-гнойной мокроты, кровохарканье, одышка, свистящее дыхание. Во время выдоха под давлением опухоль может полностью закрывать бронх, в связи с чем на этом этапе возникают признаки нарушения легочной вентиляции, воспалительные изменения. Рентгенологически обнаруживаются сегментарные инфильтраты, опухоль бронхов подтверждается эндоскопически или с помощью линейной томографии.
Полная обтурация бронха опухолью приводит к формированию ателектаза, нагноительных процессов в невентилируемом участке легочной ткани. Клиническая картина соответствует обтурационной пневмонии: лихорадка, кашель с гнойной мокротой, общая слабость, потливость. При аррозии бронхиальных сосудов могут возникать массивные легочные кровотечения.
Карциноидные аденомы бронхов могут продуцировать биологически активные вещества, поэтому при опухолях данного типа нередко развивается карциноидный синдром: бронхоспазм, головокружения, покраснение кожи, чувство жара, аллергические высыпания на коже и т. п.
Опухоли с перибронхиальным ростом, как правило, не вызывают полной обтурации бронха, поэтому симптоматика не выражена. Также малосимптомно и течение периферических опухолей. Обычно клиническая манифестация связана с аррозией сосуда (кровохарканье), сдавлением или прорастанием бронхов (кашель, одышка, повышение температуры и т. д.). При раке бронха, кроме респираторных проявлений, выражены общие нарушения: раковая интоксикация, слабость, кахексия, анемия, болевой синдром.
Диагностика
Беспричинный или длительный надсадный кашель, кровохарканье, одышка, затрудненный выдох и другие признаки неблагополучия со стороны дыхательных путей должны стать поводом для безотлагательного посещения пульмонолога. После оценки аускультативных и других физикальных данных определяется алгоритм диагностического обследования.
Как правило, первым шагом на пути выявления опухоли бронха является рентгенография легких в двух проекциях и томографическое исследование. В большинстве случаев рентгенологически определяется гиповентиляция или ателектаз части легкого; на томограммах - "ампутация" обтурированного опухолью бронха. Для оценки васкуляризации опухоли бронха целесообразно выполнение бронхиальной артериографии или ангиопульмонографии.
Наибольшей ценностью при эндобронхиальных новообразованиях обладает фибробронхоскопия с эндоскопической биопсией. Гистологический анализ биоптата позволяет окончательно определить морфологический тип опухоли. Бронхоскопия может быть информативна и при периферических опухолях – в этом случае эндоскопист фиксирует косвенные признаки опухолевого роста (сужение и деформацию контуров бронха за счет внешнего сдавления, изменение угла отхождения бронхиальных ветвей и пр.). При такой локализации также возможна трансбронхиальная биопсия опухоли. С целью оценки степени нарушения проходимости бронхов выполняется спирометрия.
В плане дифференциальной диагностики наиболее важным представляется разграничение доброкачественных и злокачественных опухолей бронхов. Определение гистотипа, локализации и степени распространенности опухоли бронха позволяет грамотно спланировать последующее лечение.
Лечение опухолей бронхов
Доброкачественные опухоли бронхов с внутрипросветным ростом могут быть удалены различными путями. Так, при одиночных полипах на узкой ножке в качестве метода выбора может рассматриваться эндоскопическое удаление полипа через бронхоскоп с коагуляцией ложа. В остальных случаях, как правило, производится торакотомия с бронхотомией и удалением опухоли, окончатая или циркулярная резекция бронха; а при наличии необратимых изменений в легком (бронхоэктазов, пневмосклероза) – различные виды резекции. Перибронхиальные и периферические доброкачественные опухоли, как правило, удаляются в процессе краевой или сегментарной резекция легкого, лобэктомии.
Совсем иной подход используется в отношении злокачественных опухолей бронхов. Исходя из требований радикальности, объем резекции увеличивается до лобэктомии и даже расширенной пневмонэктомии. Эндобронхиальное удаление (лазерная деструкция, криодеструкция, радиочастотная или аргоноплазменная коагуляция, ФДТ), как альтернатива хирургической операции, применяется лишь на стадии TisN0M0 или при функциональной неоперабельности пациента в крупных центрах торакальной хирургии, где имеется соответствующее техническое оснащение и опыт. Хирургическое лечение рака бронхов дополняется химиотерапией или лучевой терапией; в запущенных случаях эти методы служат единственно возможным способом продления жизни пациента.
Прогноз
После удаления доброкачественные опухоли бронхов могут рецидивировать, особенно в случае продолжающегося воздействия причинно значимых факторов. Эндобронхиальное удаление опухоли может осложниться рубцовым стенозом бронха. Отказ от лечения чреват возникновением жизнеугрожающего кровотечения, развитием необратимых изменений легочной ткани, озлокачествлением опухоли бронха. Прогноз злокачественных опухолей бронхов зависит от стадии онкопроцесса, радикальности проведенного лечения, гистологической формы рака, наличия метастазов на момент установления диагноза.
По данным различных авторов, расположение опухоли в главном или вторичном бронхе колеблется от 65 до 80 и даже до 90%. Б. Э. Линберг считает, что 60% опухолей располагается в главном и около 30% во вторичных бронхах, так что опухоль может быть обнаружена бронхоскопом. Из данных Я. Г. Диллона следует, что в 45% случаев исходным местом рака легкого был главный бронх и в 25,4% случаев — бронхи второго и третьего порядка. Только небольшая часть опухолей возникала непосредственно в паренхиме легочной ткани.
Патологогистологическая картина рака легкого крайне разнообразна. С. М. Дерижанов указывает, что неполиморфноклеточных раков нет. Он выделяет следующие формы:
1) недиференцированный рак: базальноклеточ-ный с плоским эпителием и базальноклеточный с цилиндрическим эпителием;
2) диференцированный рак: плоскоклеточный с ороговением и железистый;
3) альвеолярный, или паренхим и ый, рак.
С точки зрения хирургической диференциации рак легкого разделяют на три отдельных типа.
1. Мелкоклеточная карцинома. Эта форма из-за своего центрального расположения, быстрого роста, перехода на соседние органы и метастазирования при первых же своих появлениях часто бывает уже неоперабильной. Только в тех случаях, когда она возникает во вторичных бронхах и при ранней диагностике, возможно радикальное ее удаление. Опухоль часто проявляется наличием больших медиастинальных узлов, деформацией пищевода, параличом диафрагмы или голосовой связки из-за прорастания в диафрагмальпый или гортанный нерв.
2. Аденокарцинома часто возникает на периферии легкого и легче всего поддается хирургическому лечению. Но из-за трудности исследования и зачастую бессимптомного течения она нередко диагносцируется слишком поздно, когда появляются отдаленные метастазы, вторичные узлы в легком и т. д.
3. При плоскоклеточной карциноме также показано хирургическое лечение из-за частого расположения во вторичных бронхах, относительно медленного роста и нерезкой тенденции к метастазированию. Эта опухоль часто располагается в нижнедолевом бронхе и рано бывает доступна для обнаружения ее бронхоскопом.
Рак легкого возникает во всех долях легкого. Однако частота возникновения в различных долях как справа, так и слева колеблется, по различным статистикам, в довольно больших пределах. Шик отмечал рак правого легкого у 83 и левого у 55 из 138 больных.
Окснер и де-Бэки у 151 больного правостороннюю локализацию отметили в 55%, а левостороннюю — в 45% случаев.
Долевое расположение опухоли распределяется следующим образом: в правой верхней—17%, средней—11,7%, нижней — 25,5%; в левой верхней — 23,4%, нижней — 22,3%.
Более частое возникновение опухоли справа можно объяснить тем, что объем правого легкого и размеры правого бронха больше левого. По Я. Г. Диллону, отношение правого бронха к левому составляет 2,2 : 2,0. Жизненная емкость правого легкого составляет 55%, а левого — 45% всего жизненного объема легких, т. е. имеется отношение правого легкого к левому, как 11:9. Приблизительно таково же отношение частоты возникновения рака в правом и левом легком. Если же принять во внимание, что угол отклонения правого бронха меньше, чем левого, что правый бронх как бы является продолжением трахеи, то станет ясно, что в него попадает большее количество инфекционных и раздражающих частиц, чем в левый.
В 1-й хирургической клинике ГИДУ В им. С. М. Кирова с 1946 г. по август 1950 г. и в госпитальной хирургической клинике 1 ЛМИ им. акад. И. П. Павлова с сентября 1950 г. по март 1953 г. состояло на лечении 200 больных, у которых при клиническом исследовании был установлен диагноз рака легкого. Из них было 86% мужчин и 14% женщин. У 45% больных наблюдались опухоли левого легкого, у 55% — правого.
Рак легкого быстро и легко метастазирует в различные органы тела и особенно часто в лимфатические узлы. По данным Ф. И. Пожариского, из 100 случаев рака легкого метастазы в лимфатические узлы были обнаружены у 96 больных. Россельс на 142 случая наблюдал метастазы у 134 больных. Шик из 138 больных наблюдал метастазы: в печени у 50, в костях у 37, в почках у 38, в надпочечниках у 39, в мозге у 31, в плевре у 25 больных и т. д.
Доброкачественные опухоли могут иметь самую различную локализацию и многообразное гистологическое строение. Общей закономерностью является несколько более частое возникновение периферических опухолей по сравнению с центральными.
Однако относительно консервативный взгляд на многие небольшие периферические опухоли приводит к тому, что в большинстве статистических данных, основанных на анализе результатов, полученных после операций, существенной разницы в частоте центральных и периферических опухолей не бывает.
Специального внимания заслуживает сравнение локализации центральных доброкачественных опухолей и центрального рака легкого. Рак возникает преимущественно в сегментарных и более мелких бронхах, а поражение долевых и главных бронхов происходит уже вторично по мере роста опухоли.
И. А. Максимов (1968), специально изучавший этот вопрос по динамике рентгенологической картины на резецированных препаратах, показал, что центральный рак легкого в 93% случаев возникает в сегментарных бронхах, в долевых бронхах — в 6 % ив главных — только в 1 %.

При гистологическом исследовании в большинстве гамартом обнаруживают островки зрелого хряща атипичной структуры, окруженного прослойками жировой и соединительной ткани. Между островками хряща встречаются узкие щелевидные ходы, образующие иногда полости в виде кист, выстланных железистым эпителием. Из других элементов в опухоли бывают тонкостенные сосуды синусоидного типа, гладкие мышечные волокна, скопления лимфоидных клеток. Хрящ нередко оссифицируется или подвергается…

С. Д. Плетнев (1969) собрал в литературе данные о 38 случаях фибром легких и бронхов и сообщил о 4 больных, оперированных в Московском научно-исследовательском онкологическом институте им. П. А. Герцена. A. Balogh и соавт. (1978) из 4461 описанных в литературе больных с доброкачественными опухолями легких отметили наличие фибром у 43 (около 1 %) и сами…

В отношении сосудистых опухолей легких данные литературы скудны и противоречивы (Абрикосов А. И., Струков А. И., 1961; Розенштраух Л. С., Рождественская А. И., 1968; Плетнев С. Д., 1969; Дорфман М. В. и др., 1977; Розенштраух Л. С. и др., 1978). Мы относим к сосудистым опухолям легких гемангиоэндотелиому, гемангиоперицитому, капиллярную гемангиому. Все они имеют округлую форму,…
Гемангиоэидотелиомы чаще бывают одиночными и располагаются в легком глубоко, а гемангиоперицитомы нередко множественные, локализуются поверхностно, субплеврально и одновременно могут обнаруживаться в диафрагме, сальнике, кишечнике, матке. Микроскопически гемангиоэндотелиома состоит в основном из слоев эндотелиальных клеток, выстилающих просвет сосуда изнутри. Между этими клетками обнаруживаются соединительнотканные волокна, гигантские многоядерные клетки. Разрастания эндотелиальных клеток суживают или полностью закрывают просвет…
Капиллярная гемангиома по гистогенезу представляет, как и гамартома, дизонтогенетическое образование, однако морфологическая и клинико-рентгенологическая картина капиллярной гемангиомы соответствует доброкачественной опухоли. Микроскопически отмечается скопление новообразованных капилляров. Часть капилляров имеет расширенные просветы и похожа на очень мелкие вены, часть находится в спавшемся состоянии и представлена тяжами из эндотелиальных клеток без просвета между ними. Внутреннюю поверхность капилляров эндотелиальные…
Образования дизэмбрионального происхождения, могут быть в виде кист или плотных тератом с элементами различных зародышевых листков. Описаны лишь единичные наблюдения тератом, локализующихся в легких (Лебедева А. П., 1962; Левина 3. И., Бандалин Б. Н., 1963; Наста М., Эскенази А., Никулеску П. и др., 1963; Петрухина М. П., и др., 1975). По нашим данным (9 больных),…
В литературе опубликовано около 80 наблюдений таких опухолей. За последнее десятилетие они описаны у людей разного пола и возраста, в том числе и у детей (Кочнев А. Н., Тищин П. Е., 1970; Попеску Л., Джордеску Дж., 1971; Полипчук Н. С. и др., 1974; Вишневский А. А. и др., 1979; Schaudig А., 1970,и др.). Нам неврогенные…

Аденомы бронхов в литературе называют по-разному и число синонимов достигает 30: эпистома, эидотелиома, бронхиома, фиброэпителиома, аденоматозный полип, онкоцитома, хромаффиннома, доброкачественный базальноклеточный рак и т. д. По собранным нами статистическим данным 36 авторов, аденомы составляют от 5 до 14% опухолей всех первичных и от 51 до 75% всех доброкачественных опухолей легких. По нашим наблюдениям, среди оперированных…

Микроскопическое исследование неврогенных опухолей чаще других обнаруживает невриному, состоящую из фасцикулярных структур, представленных шванновским синцитием (леммоциты). Классическая картина невриномы с палисадами наблюдается реже, чем картина с более беспорядочным расположением клеток. Невриномы и нейрофибромы иногда наблюдаются одновременно в обоих легких. Множественные нейрофибромы легких могут быть проявлением нейрофиброматоза — болезни Реклингаузена. Микрофото невриномы с наличием телец Верокаи…
Даже полиповидные аденомы, расположенные в просвете бронха, обычно имеют широкое основание, т. е. довольно большую интрамуральную порцию. Поэтому правильнее говорить о преимущественно эндобронхиальном или преимущественно экстрабронхиальном росте опухоли. Особой разновидностью является рост аденомы в форме гантели, песочных часов или айсберга, когда эндобронхиальная и экстрабронхиальная части опухоли разделены перетяжкой между разрушенными и раздвинутыми бронхиальными хрящами. Изображение…

К хемодектомам относят опухоли, развивающиеся из элементов хеморецепторной системы. Ранее их описывали под названием кехромаффинных (т. е. гормонально неактивных) параганглиом в мягких тканях, среднем ухе, глотке, желудке, забрюшинной клетчатке, средостении. A. Heppleston (1958) впервые опубликовал наблюдение внутрилегочной хемодектомы. Мы наблюдали 2 больных с хемодектомами легких — центральной и периферической. Микрофото хемодектомы Окраска гематоксилин-эозином. Ув. 160….

Размеры аденом ко времени операции бывают разными и зависят от своевременности их распознавания. Мы наблюдали центральные аденомы размерами от 0,9 X 0,6 X 0,3 см до 9 X 8 X 7 см, но наиболее часто отмечались размеры в 2 — 3 см. Все периферические аденомы были шаровидными, диаметром от 3 до 10 см. Операционный препарат…
- В каких бронхах возникают злокачественные опухоли?
- Классификация рака бронхов
- Стадии рака бронхов
- Причины возникновения рака бронхов
- Симптомы рака бронхов
- Методы диагностики рака бронхов
- Лечение рака бронхов
- Хирургическое лечение бронхопульмонального рака
- Лучевая терапия
- Химиотерапия
- Таргетная терапия и иммунотерапия
- Прогноз выживаемости
Некоторые цифры и факты, касающиеся рака бронхов:
- Заболевание чаще всего встречается у людей старшего возраста. Более чем в половине случаев рак бронхов диагностируется в возрасте старше 50 лет. Еще 25% случаев приходятся на возрастную группу 40–50 лет.
- Основная причина злокачественных опухолей бронхов — курение. До 80% больных — курильщики.
- Чаще всего опухоль возникает в верхних отделах бронхиального дерева, так как они лучше вентилируются, и канцерогены, которые содержатся во вдыхаемом воздухе, с большей вероятностью приведут к злокачественной трансформации клеток.

В каких бронхах возникают злокачественные опухоли?
Воздух, который вдыхает человек, проходит через нос, глотку, гортань, трахею. На уровне верхнего края пятого грудного позвонка трахея заканчивается и делится на два главных бронха. Это место называется бифуркацией трахеи. Главные бронхи — это бронхи первого порядка, они делятся на долевые (второго порядка), затем на сегментарные (третьего порядка), субсегментарные (четвертого порядка), дольковые, и, наконец, на терминальные (концевые) бронхиолы.
Все эти ветви вместе составляют бронхиальное дерево. Стенки крупных и мелких бронхов устроены одинаково: изнутри они выстланы слизистой оболочкой, под ней находится каркас — фиброзно-хрящевая оболочка, снаружи — адвентициальная оболочка.
Раком называют злокачественные опухоли, которые происходят из слизистой оболочки. Они могут возникать в любой части легкого, но чаще всего находятся в области ворот — там, где в легкое входит главный бронх. В двух третях случаев рак развивается в бронхах первого, второго и третьего порядка.
Классификация рака бронхов
Гистологическая (основанная на внешнем виде опухолевых клеток под микроскопом) классификация бронхопульмонального рака включает четыре основных типа опухолей:
- Мелкоклеточный рак встречается главным образом у курильщиков, отличается высокой агрессивностью, быстро распространяется и с трудом поддается лечению. На его долю приходится около 12% всех случаев бронхопульмонального рака.
- Плоскоклеточный рак вместе с двумя следующими типами объединяется в группу немелкоклеточных опухолей, которые составляют более 80% от всех случаев рака легкого. Риск развития плоскоклеточного рака сильно связан с курением.
- Аденокарцинома наиболее распространена среди женщин и некурящих людей. В отличие от плоскоклеточного рака, аденокарциномы обычно имеют более мелкие размеры и склонны к росту в периферических частях легкого. Отдельно выделяют подгруппу бронхоальвеолярных аденокарцином.
- Крупноклеточный рак состоит из крупных недифференцированных клеток.
В зависимости от того, насколько сильно опухолевая ткань утратила черты нормальной, различают низкодифференцированные и высокодифференцированные опухоли. Первые более агрессивны.
При выборе лечения большое значение имеет расположение опухолевых очагов. В зависимости от этого показателя, бронхопульмональный рак делят на два типа:
- Центральный — опухоль находится в бронхах 1–3 порядка (главные долевые, сегментарные).
- Периферический — опухоль находится в более мелких бронхах.
Стадии рака бронхов
Бронхопульмональный рак делят на стадии, в зависимости от того, насколько сильно опухоль распространилась в организме. При этом руководствуются общепринятой классификацией TNM. Буквы в ней обозначают:
- T — размеры первичного очага, степень прорастания в соседние ткани.
- N — поражение регионарных (близлежащих по отношению к первичной опухоли) лимфатических узлов.
- M — наличие отдаленных метастазов.
В зависимости от этих показателей, определяют стадию опухоли, которая обозначается римскими цифрами I–IV.

Причины возникновения рака бронхов
Нормальная клетка превращается в опухолевую, когда в ее генах происходят некоторые изменения. Нельзя точно сказать, почему в том или ином случае возникли генетические дефекты, которые привели к злокачественной трансформации. Но известны факторы, которые существенно повышают риск заболевания. Их так и называют — факторы риска.
Основным фактором риска бронхопульмонального рака является курение. Вероятность того, что у человека будет диагностирована злокачественная опухоль, напрямую зависит от стажа курения, ежедневного количества выкуриваемых сигарет, возраста, в котором человек начал курить, марки сигарет (качество табака, содержание канцерогенов). Опасно не только активное, но и пассивное курение. Если в квартире постоянно кто-то курит, риск рака легких повышен у всех ее жильцов.
Другие факторы риска:
- Профессиональные вредности: работники шахт, заводов, производящих цемент, стекло и стекловолокно.
- Контакт с химическими реактивами, некоторыми летучими веществами, асбестом.
- Загрязнение воздуха радоном — радиоактивным газом, который естественным образом выделяется из почвы при распаде урана.
- Он может накапливаться в помещениях.

Симптомы рака бронхов
На ранних стадиях симптомы чаще всего отсутствуют. Опухоль диагностируют случайно во время рентгенографии. В ранней диагностике помогает регулярное прохождение флюорографии. Эксперты Американского онкологического общества рекомендуют курильщикам с большим стажем рассмотреть регулярное прохождение компьютерной томографии. Такие периодические исследования, призванные диагностировать рак на ранних, бессимптомных, стадиях, называются скринингом.
Возможные симптомы бронхопульмонального рака:
- Упорный хронический кашель.
- Мокрота с примесью крови.
- Одышка.
- Боли в грудной клетке.
Даже когда появляются симптомы, распознать злокачественную опухоль не всегда получается сразу. Картина может напоминать вялотекущую пневмонию, плеврит или другое заболевание. Важно внимательно относиться к своему здоровью. Если у вас появились любые необычные симптомы, если они сохраняются достаточно долго, нужно обратиться к врачу и пройти обследование.
Что такое паранеопластический синдром при бронхопульмональном раке?
Раковые клетки производят разные вещества, которые поступают в кровоток и могут вызывать патологические изменения в организме. Это приводит к так называемому паранеопластическому синдрому. При раке легких и бронхов опухоль часто влияет на нервную систему. Это проявляется в виде нарушения походки, удержания равновесия, координации движений, глотания, речи, памяти, зрения, сна и др.
Методы диагностики рака бронхов
Обычно опухоль выявляют с помощью рентгенографии. Уточнить ее размеры, расположение, количество очагов и их степень прорастания в окружающие ткани помогает КТ, МРТ. Применяют бронхоскопию — эндоскопическое исследование, во время которого специальный инструмент в виде длинного гибкого шланга — бронхоскоп — вводят в бронхиальное дерево и осматривают слизистую оболочку.
Во время бронхоскопии можно провести биопсию: получить фрагмент патологически измененного участка слизистой оболочки и отправить в лабораторию для цитологического, гистологического исследования.
Биопсию можно провести и другими способами: с помощью иглы, введенной в легкое через стенку грудной клетки, во время торакоскопии, плевроцентеза. Также можно провести цитологическое исследование мокроты на предмет раковых клеток.
Обнаружить мелкие метастазы помогает ПЭТ-сканирование. Во время этого исследования в организм вводят сахар со специальной радиоактивной меткой. Радиофармпрепарат накапливается в опухолевых клетках и делает очаги видимыми на снимках, сделанных с помощью специального аппарата.
При необходимости врач может назначить другие методы диагностики.

Лечение рака бронхов
При выборе лечения рака бронхов врач должен учитывать многие факторы: стадию и тип опухоли, ее расположение в легком, наличие поражения регионарных лимфатических узлов и отдаленных метастазов, возраст, состояние здоровья пациента, сопутствующие заболевания.
Хирургическое лечение бронхопульмонального рака
Хирургическое удаление опухоли зачастую является основным видом лечения локального рака бронхов и легких, когда отсутствуют отделанные метастазы. Цель радикальной операции — полностью удалить опухолевую ткань. В зависимости от размеров и расположения очагов, прибегают к разным видам хирургических вмешательств:
- Удаление всего легкого — пульмонэктомия.
- Удаление доли легкого — лобэктомия.
- Удаление сегмента легкого — сегментарная резекция.
- Удаление опухоли с некоторым количеством окружающей здоровой ткани — клиновидная резекция.
- Удаление пораженных лимфатических узлов — лимфодиссекция, лимфаденэктомия.
Операция может быть выполнена открытым способом (через разрез) или эндоскопически (видеоассистированная торакоскопическая хирургия, или, сокращенно — VATS).
Лучевая терапия
Лучевая терапия при раке бронхов и легких может сочетаться с хирургическим вмешательством. Перед операцией врач может назначить неоадъювантную лучевую терапию (в том числе в сочетании с химиотерапией), это помогает уменьшить опухоль, перевести ее в операбельное состояние. После хирургического лечения применяется адъювантная химиотерапия для уничтожения оставшихся раковых клеток и снижения риска рецидива.
Если опухоль неоперабельна, лучевая терапия становится основным видом лечения. При метастатическом раке она помогает бороться с болью и другими симптомами.
Химиотерапия
Химиопрепараты — лекарственные средства, которые уничтожают активно размножающиеся клетки. Таким образом, их мишенью в организме в первую очередь становятся опухолевые клетки, но могут поражаться и здоровые, поэтому химиотерапия часто сопровождается побочными эффектами. Современные врачи знают, как снизить их риск, и как с ними бороться.
Как и лучевая терапия, химиотерапия при раке бронхов и легких бывает адъювантной, неоадъювантной, может выступать в качестве основного метода лечения. Используют разные химиопрепараты с различными механизмами действия. Как правило, врач назначает комбинацию двух или более препаратов. Комбинации подбирают в зависимости от типа и стадии опухоли.
Таргетная терапия и иммунотерапия
Таргетная терапия и иммунотерапия — это современные, наиболее молодые направления в лечении рака, появление которых стало возможным благодаря бурному развитию молекулярной генетики в последние десятилетия:
- Таргетные препараты поражают определенную молекулу-мишень, которую раковые клетки используют для выживания, бесконтрольного размножения, активации роста кровеносных сосудов. Они действуют более прицельно и избирательно по сравнению с классическими химиопрепаратами, и за счет этого более безопасны, но все же обладают некоторыми побочными эффектами.
- Из иммунопрепаратов чаще всего применяют моноклональные антитела, являющиеся ингибиторами контрольных точек — молекул, с помощью которых раковые клетки подавляют работу иммунной системы.
Обычно эти виды лечения применяют на поздних стадиях, когда имеются метастазы. Также на поздних стадиях врачам приходится бороться с таким осложнением рака бронхов и легких, как плеврит.
Прогноз выживаемости
Вероятность успешного лечения рака бронхов зависит от многих факторов, но в первую очередь играет роль стадия и тип опухоли. При немелкоклеточном раке легкого, по данным Американского онкологического общества, выживаемость на разных стадиях составляет:
- На I стадии — 68–92%.
- На II стадии — 53–60%.
- На III стадии — 13–26%.
- На IV стадии — менее 1%.
Показатели при мелкоклеточном раке легкого:
- На I стадии — 31%.
- На II стадии — 19%.
- На III стадии — 8%.
- На IV стадии — 2%.
На четвертой стадии прогноз зависит от того, где находятся метастазы. Например, если при немелкоклеточном раке вторичные очаги находятся в надпочечниках, прогноз лучше, чем в ситуациях, когда они локализуются в печени или в головном мозге. При мелкоклеточном раке прогноз менее благоприятный, если метастазы находятся в головном мозге, и более благоприятный, если они локализуются в костях или средостении.
Имеет значение пол (у женщин прогноз обычно лучше), степень потери веса (плохо, если больной потерял более 5% от первоначальной массы), снижения работоспособности, наличие у опухоли тех или иных молекулярно-генетических характеристик (если в клетках есть молекулы-мишени, они будут реагировать на лечение таргетными препаратами).
В Европейской онкологической клинике применяются наиболее современные методы лечения бронхопульмонального рака. Мы уверены, что помочь можно любому пациенту, даже при четвертой стадии рака. Если не удается добиться ремиссии, как правило, можно продлить жизнь, купировать боли и другие мучительные симптомы. Свяжитесь с нами, чтобы узнать больше.
Читайте также:

